Онемение живота после кесарева: почему немеет, сколько болит матка, кожа, когда пройдет
Онемение живота после кесарева сечения – это нормальный признак, его появление связано с постепенным восстановлением рассеченных нервных волокон. Может беспокоить от 2-3 месяцев до 2-3 лет. По окончании реабилитации чувствительность появляется на всей поверхности передней брюшной стенки или остается участок, прикосновение к которому ощущается слабее, или появляется покалывание.
При отсутствии других жалоб (сильная боль, отечность кожи, повышение температуры, выделения с неприятным запахом) специального лечения не потребуется.
При усилении болезненности, отечности или пульсации в области шва, ухудшении состояния необходимо срочно обратиться к гинекологу.
Ускорить восстановление матки и чувствительности кожи живота помогает ношение бандажа, активные движения, питание, богатое белком и витаминами.
Может ли быть онемение живота после кесарева в норме
Онемение после кесарева сечения – это достаточно распространенный симптом, который возникает в норме. Его появление связано с тем, что при операции происходит рассечение кожных нервов, а для их восстановления нужно время.
Для каждой женщины период нормализации чувствительности индивидуальный. Он зависит в первую очередь от того, плановое было кесарево или экстренное. Во втором случае разрез более обширный, а процесс реабилитации продолжается дольше.
Второй фактор – это способность к заживлению ран. При наличии сопутствующих заболеваний времени потребуется больше, замедленное восстановление характерно для обменных нарушений – ожирения, сахарного диабета. Затрудняется заживление при сниженном иммунитете, хроническом воспалении, недостаточной физической активности, отсутствии лактации.
Рекомендуем прочитать статью о методах удаления лигатурного свища послеоперационного рубца. Из нее вы узнаете о причинах образования и видах лигатурного свища после кесарева, симптомах и диагностике патологии, хирургическом и консервативном лечении.
А здесь подробнее о том, как убрать живот после кесарева.
Онемел живот после кесарева: почему появился симптом
В первые сутки онемение живота вызывает спинальная анестезия, так как при операции вводят препараты, нарушающие чувствительность. Через 24-48 часов эти медикаменты полностью выводятся и появляются болевые ощущения. На этом фоне сложно определить, имеется ли онемение, так как преобладает болезненность в области послеоперационного рубца.
Через неделю сильная боль стихает и может появиться чувство, что живот немеет, или кожа покалывает, чешется. Эти симптомы полностью закономерны, так как начинается восстановление рассеченных тканей и нервных волокон. Между ними возникают новые связи, поэтому возможны самые разнообразные ощущения.
Онемевший живот после кесарева сечения: когда пройдет
Точного срока, когда пройдет онемение живота после кесарева сечения, нет: у некоторых женщин чувствительность появляется уже через 2-6 месяцев, а бывает так, что прикосновения через 2-3 года не ощущаются. Нередко после восстановления остается участок кожи с низкой реакцией на раздражители, или в нем есть покалывание, чувство ползания «мурашек».
Такое частичное (локальное) выпадение чувствительности не опасно, оно не требует особого лечения, но при обширной онемевшей части кожи нужна консультация невропатолога.
Болит кожа на животе после кесарева: причины и решение
Кожа на животе после кесарева сечения закономерно болит после разреза, эти ощущения сильнее всего в первые 10-12 дней. При этом очень сложно их отличить от боли внутри живота.
Через 2-3 месяца ощутимой болезненности быть уже не должно.
Прикосновение к шву в норме многими женщинами описывается, как неприятное, но в норме живот не имеет красноты, отечности, пульсации, на ощупь не отличается по температуре от окружающей ткани.
Для того чтобы ускорить заживление, уменьшить болевые ощущения, рекомендуется уход за послеоперационным рубцом: его ежедневно смазывают растворами антисептиков (обеззараживающих растворов — Мирамистин, Хлоргексидин, а затем ранозаживляющими мазями – Левомеколь, Солкосерил, Спасатель.
К концу первого месяца начинают применять с легким массажем средства, повышающие эластичность рубцовой ткани, они помогают сформировать тонкий и хорошо растяжимый шов. Наиболее популярные: Дерматикс, Контрактубекс, Мепиформ. При таком ступенчатом уходе быстрее восстанавливается и нормальная чувствительность кожных покровов живота.
Сколько болит матка после кесарева, может ли она быть причиной онемения
В норме матка после разреза при кесаревом сечении болит до 2 месяцев, но это не может стать причиной онемения кожи. В первые 2 недели ощущения сильные, боли колющие или режущие, локализованы внизу живота. Иногда больше всего болезненность есть в левой или правой стороне, пупке.
Характерно усиление боли при натуживании, мочеиспускании, кашле, чихании, поворотах в постели, переходе в положение стоя из лежачего.
Очень часто кормление грудью вызывает болевые ощущения, так как возникает сокращение матки. К концу первого месяца боли стихают и постепенно исчезают к концу второго. Этот период может продлиться и до 3 месяцев, но не должно быть нарастания или пульсации в ране.
Когда нужно обратиться к врачу
Симптомы, при которых нужна консультация гинеколога:
- лихорадка, озноб;
- кровянистые или слизистые с прожилками крови выделения из влагалища более 2 недель, особенно при неприятном запахе, с темным или зеленоватым оттенком;
- нарастание боли в животе, рези, спазмы или их появление после периода улучшения;
- сильная болезненность при мочеиспускании или опорожнении кишечника;
- отечность, припухлость шва, отделяемое из раны.
Боль после кесарева не рекомендуется терпеть, так как болевой синдром ухудшает образование и выделение молока. При этом многие медикаменты при лактации запрещены, а причиной не всегда бывает матка (см. таблицу). Поэтому важно, чтобы препараты назначены были врачом после осмотра.
| Тянущая боль по типу предменструальной | Сокращение маточной полости | Свечи с Ибупрофеном, Парацетамолом |
| Исключение капусты, бобовых, достаточное количество воды, Но-шпа | ||
| Резкие боли, сильнее при движениях, напряжении пресса | Разрез кожи, подкожного слоя |
Как ускорить процесс восстановления
Для того чтобы быстрее восстановился организм после кесарева сечения, нужны:
- ношение бандажа, помогающего зафиксировать края раны и предупредить их расхождение, подтягивающего кожу, а первые 3 месяца его надевают ежедневно (на ночь обязательно снимать), потом – через день;
- активные движения – в первые 2 месяца запрещены спортивные нагрузки, но очень полезна ходьба и прогулки на свежем воздухе, потом нужны упражнения для мышц пресса, вначале их проводят в положении лежа, надувают и втягивают живот на максимально комфортное время, потом переходят на комплексы лечебной гимнастики;
- питание – в основе рациона должны быть паровые, отварные овощи, рыба, нежирное мясо, каша из гречневой или овсяной крупы, очень полезны свежие кисломолочные напитки, соки, настой из шиповника, морсы из клюквы;
- регулярные осмотры врача для контроля заживления матки;
- ограничения в первые 2 месяца на подъем тяжести, спорт, половые контакты.
Рекомендуем прочитать статью о том, почему болит шов после кесарева. Из нее вы узнаете, почему болит шов после кесарева, как может заживать в норме и при патологии, профилактике осложнений.
А здесь подробнее о том, какие швы бывают после кесарева сечения и как за ними ухаживать.
Онемение живота после кесарева связано с восстановлением иннервации, так как при операции нервные волокна разрезают. Этот симптом, как и боль внизу живота, считают нормой, но при условии постепенного уменьшения.
Смотрите на видео о восстановлении после кесарева:
Источник: https://kesarevo.online/onemeniye-zhivota-posle-kesareva/
Болит спина и поясница после родов — к какому врачу обратиться, лечение
Боли в спине после родов часто мучают женщин. Закрывать на эту проблему глаза, считая, что неприятные симптомы исчезнут сами, не стоит. После родов боль в спине подлежит лечению и профилактике.
Болезненные ощущения в области поясницы действительно пройдут со вреиенеи, если нет никаких патологий.
Но если наблюдаются такие симптомы, как повышение температуры, начинает болеть во время мочеиспускания – обратитесь к врачу.
Причины, по которым болит спина
Причин, из-за которых у женщин может болеть спина после рождения ребенка, большое количество. Многие из них сопряжены с физиологической перестройкой организма при вынашивании ребенка и подготовкой к его рождению. Отразиться может также и образ жизни до беременности и после родов. Довольно часто болевые ощущения в спине могут носить и патологический вид.
Физиологические причины
Под влиянием гормона прогестерона связки и хрящевые материи становятся мягче, чтобы кости имели возможность свободно разойтись, а ребенок прошел по родовым путям без препятствий.
В некоторых случаях это ведет к тому, что позвонки еще при вынашивании ребенка «проседают», при этом происходит защемление нервных корешков.
Обратный процесс схождения костей и возобновления хрящевой материи довольно продолжительный, может приносить неудобства. Определенные женщины могут испытывать даже болевой синдром при этом.
Помимо того, есть и прочие причины, по которым болит поясница:
- При нормальном течении женщина за период беременности набирает 10-13 кг. Это довольно большой скачок в массе тела всего лишь за 9 месяцев. Спинные мышцы, а также мышцы живота растягиваются, позвоночник приходит в прежнее положение и все неудобства проходят.
- Осанка беременной женщины изменяется. Будущая мама привыкает удерживать спину с отклонением назад, а это ведет к перенапряжению спинных мышц, увеличению нагрузки на поясничный отдел позвоночного столба и болевых ощущений в этой зоне.
- При родоразрешении соотношение костей таза претерпевает существенные перемены для облегчения прохождения ребенка через родовые пути. Таким образом, лонные кости и тазобедренные суставы расходятся, копчик отклоняется назад. К прежнему состоянию кости приходят не сразу. Процесс возобновления часто может сопровождаться болями.
- После рождения ребенка распределение нагрузки на позвоночный столб вновь изменяется и совершается это резко. Для «привыкания» к текущему положению, спинным мышцам и позвоночнику требуется напрягаться, от этого и может болеть спина.
- Часто запоры, являющиеся частыми спутниками родивших женщин, могут стать причиной болевых ощущений в пояснице. Когда наладится стул, пройдет и дискомфорт.
Через 1-2 месяца после рождения ребенка женский организм восстанавливается, суставы возвращаются обратно, связки и мышцы приходят в норму, болевые ощущения со временем полностью уходят. В такой период немаловажно следить за собственной осанкой и не перенапрягать спину. При возникновении дискомфорта в поясничной сфере, лучше оставить все дела и дать телу немного отдохнуть.
Патологические причины
При возникновении болевых ощущений в спине не нужно ожидать, когда они самостоятельно пройдут. Лучше сразу обращаться к специалисту, который установит настоящую причину их появления. Часто после рождения ребенка поясница может болеть из-за определенной болезни:
- Травмы и ушибы позвоночного столба, которые были получены до беременности и не беспокоили женщину продолжительный период, зачастую они обостряются после родов;
- Обострение сколиоза и остеохондроза, причиной которого стал процесс родов;
- Межпозвонковые грыжи и воспалительные процессы в пояснице;
- Смещение позвонков при родах, защемление нервных окончаний, сдавливание сосудов;
- Использование эпидуральной анестезии;
- Болезни прочих органов: кишечного тракта, мочеполовой системы, при которых болевые ощущения отдают в поясничный отдел;
- Обострение заболевания почек.
Часто болевые ощущения в поясничном отделе становятся следствием психо-соматических трудностей, часто появляющихся после рождения ребенка. На общее состояние может повлиять и послеродовая депрессия. В такой ситуации требуется обратиться за помощью к психологу.
Грыжа
Существует определенная доля вероятности, что после родов у женщины могла обостриться межпозвоночная грыжа.
Перед родами происходит отодвигание копчика назад, раздвижение лобковых костей и бёдер для того, чтобы младенец не травмировался, проходя через родовые пути. И во время периода восстановления, который у всех может длиться по-разному, у женщины болит спина.
Также не стоит забывать, что не всегда удаётся избежать родовых травм (например, смещения суставов), вследствие которых может болеть спина.
Из-за каких болезней может заболеть спина и поясница
- Сколиоз, лордоз, кифоз. Если у женщины до беременности еще были трудности с осанкой, то во время вынашивания ребенка она искривляется еще больше. После рождения ребенка тело старается прийти к исходным показателям в состояние нормы, и это в некоторых случаях осуществляется с возникновением болевых ощущений в спине.
- Возникновение межпозвонковой грыжи при беременности. Обычно, она возникает, если у беременной женщины есть трещина либо предрасположенность к подобной болезни.
- Грудной остеохондроз. Он выражается при повышении размера груди. При этом боли ощущаются в месте, где застегивается бюстгальтер – в зоне между лопаток.
Кроме того, болевые ощущения между лопаток могут появиться при заболеваниях легких и желудочного тракта.
- Межреберная невралгия. Данное заболевание способно возникнуть по причине нервного напряжения, стрессовой ситуации либо переохлаждения.
- Плоскостопие.
Это простая временная реакция организма на повышенную массу тела при вынашивании ребенка. По этой причине из-за плоскостопия повышается нагрузка на поясничный отдел. К огорчению, после рождения ребенка определенные женщины не способны вернуть массу тела к обратному состоянию, из-за чего плоскостопие выражается более сильнее.
- Остеохондроз.
Свыше 75% ситуаций болевые ощущения в поясничной области и спине сопряжены непосредственно с данным заболеванием. Остеохондроз способен поражать любой отдел: поясничный, пояснично-крестцовый, шейный, грудной.
- Болезни поджелудочной железы. Характеристика болевых ощущений – опоясывающая, ощущается они под ребрами.
Кроме того, возникает вздутие живота, чувство тошноты и рвота.
- Болезни почек. Боли в зоне почек при мочекаменном заболевании и остром пиелонефрите способен отдавать в спину. При этом может выделяться увеличение температуры тела, интоксикация организма. Признаки возникают нежданно.
Болезни обостряются при беременности и в период после рождения ребенка. Опущение почки может у женщины возникнуть по причине резкого уменьшения массы тела либо травмах при родоразрешении.
- Миозит – это воспалительный процесс спинных мышц.
Заболевание начинает достаточно стремительно развиваться, в особенности, если заразиться инфекционным процессом либо просто переохладиться. При этом возникают болевые ощущения в поясничной области при наклонах и поворотах туловища, возникают трудности с мочеиспусканием.
- Нарушения онкологического характера.
- Воспалительные процессы в малом тазе. Болевые ощущения при этом размещаются в крестце. Одновременно с этим способны возникнуть выделения с малоприятным ароматом, повыситься температура тела, тошнота, ослабленность в теле, тянущие боли внизу живота.
- Симфизиопатия либо симфизиолиз – это разрыв лонного сочленения при рождении ребенка. Болевые ощущения способны возникнуть в крестце и лобковой области. Боли возникают сразу после родов и могут длиться более месяца.
- Разные болезни прямой кишки – геморрой, анальная трещина и прочие.
Заболевания обостряются при вынашивании ребенка и способны спровоцировать болевые ощущения преимущественно в крестце.
- Болезни мочеполовой системы. Наиболее распространенное заболевание – цистит, который способен повторно возникнуть по причине низкого иммунитета женщины.
Воспаленные процессы в мочевом пузыре способна провоцировать катетеризация после осуществления кесарева сечения. Болевой синдром появляется в зоне мочевого пузыря и крестца.
- Защемление нерва. Это может возникнуть по причине осложненных родов. При этом может возникнуть онемение либо покалывание в ногах.
Беременной сложно просто ходить либо подниматься. При громком разговоре, чихании, кашле болевые ощущения приобретают более сильный оттенок.
- Аппендицит или холецистит. Болезненные ощущения в спине при таких заболеваниях находят отражение в поясничной области. Признаки, которые сопровождают эти заболевания – тошнота и тупая боль в правом боку.
- Панкреатит. Болевые ощущения при этом опоясывающие. Кроме того, вероятны приступы тошноты и запор.
Если болит спина между лопатками после рождения ребенка – в 70-80% ситуаций это остеохондроз.
Болит поясница после родов: причина — острые и хронические заболевания
Причины сильных болей в поясничном отделе:
1. Хронические и острые заболевания некоторых органов (почек, желчного пузыря, тонкого кишечника и т. д.)
2. Воспаление мышц спины, так называемый миозит. Заболевание развивается быстро, достаточно переохладиться или подхватить какую-либо инфекцию (вирусную или бактериальную). При сильных болях в пояснице также повышается температура тела.
Нередко после родов у женщины развиваются заболевания интимного характера. Воспаление матки и ее придатков, цистит, уретрит — далеко не полный перечень заболеваний, являющихся причиной болей в пояснице.
Опущение почки — опасное заболевание, катализатором которого служит резкая потеря веса и родовые травмы. При этом синдроме брыжеечная связка, поддерживающая почку, удлиняется. В результате появляются боли в пояснице при наклонах, поворотах. Кроме того женщина может испытывать трудности с мочеиспусканием.
При остеохондрозе болевой синдром нарастает и долго не проходит.
При воспалении придатков характерными являются односторонние или двухсторонние боли в пояснице, сопровождающиеся болью в животе.
Источник: https://medspina.ru/prichiny/bol-v-spine-posle-rodov.html
Восстановление позвоночника после родов
Период беременности и родов – тяжелое испытание для организма женщины в целом и для позвоночника в особенности. В первую очередь это связано с перераспределением нагрузки и смещения центра тяжести будущей мамы, а также с изменениями в строении связок и су
От боли в спине, по статистике, страдают более 50% рожениц, достаточно часто к ним присоединяются и неприятные ощущения в шее, плечах, тазу. Подобное состояние может длиться от нескольких недель после родов до 1 года и дольше.
Причин, которые вызывают боли в спине родившей мамы, большое количество:
- Смещение центра тяжести тела во время беременности и перераспределение нагрузки.
- Избыточный вес, повышающий нагрузку на позвоночник.
- Перерастяжение мышц спины и брюшного пресса во время беременности и потуг.
- Длительное и частое ношение ребенка на руках, причем часто с перекосом на одну сторону.
- Появление или обострение хронических заболеваний опорно-двигательного аппарата.
боль в спине после родов
На появление боли в пояснице в значительной степени влияет состояние мышц брюшного пресса, которые растягиваются и удлиняются во время беременности, расходятся в стороны, чем укорачивают поясничные мышцы. Изменения поясничных мышц в свою очередь приводит к образованию заметной впадины в поясничной части позвоночника, за счет чего живот получает возможность выпячиваться.
После таких перестроек и возникает боль в поясничном отделе, которая особенно сильно проявляется при наклонах вперед, приседаниях и поднятиях тяжестей.
Растяжение тазовых мышц во время родового процесса также ведет к появлению болезненных ощущений в спине. Вызывает растяжение прохождение через узкий родовой канал достаточно крупного для него плода. Не меньший травмирующий эффект оказывают и изменения в строении мышц и связок на фоне гормональных перестроек организма беременной женщины.
Чаще всего от растяжения тазовых мышц страдают роженицы, чья физическая подготовка на момент появления малыша на свет оставляли желать лучшего. Те женщины, которые до беременности и во время нее активно занимались разрешенными видами спорта или специальной гимнастикой, гораздо меньше испытывают боль в спине после родов.
Родовые травмы также частая причина болезненности спины. Под этим термином понимают смещение тазобедренных суставов и позвонков крестцово-поясничного отдела. Чаще всего им подвержены женщины с избыточной массой тела, а также тех рожениц, которые не готовились к родам (не освоили правильное дыхание, не принимали во время схваток щадящих поз и т. д.).
Многие специалисты считают, что спинальная анестезия во время родовспоможения не дает женщине возможность сконцентрироваться на своих ощущениях и принять наиболее удобное и правильное для себя положение. По этой причине во время родов рекомендуется не использовать сильные обезболивающие средства, только если это не предписано лечащим врачом.
Родовые травмы в виде смещений суставов еще долгое время беспокоят женщину в виде болей в пояснице и бедрах, которые даже могут иррадиировать по задней поверхности одной или другой ноги.
Если травма была очень серьезной, может понадобиться оперативное вмешательство, хотя врачи стараются обойтись методами щадящей традиционной терапии: сеансы лечения у мануального терапевта или остеопата, физиотерапевтические процедуры, ЛФК.
Лекарственная терапия используется для лечения этих травм очень редко, так как кормящей маме большинство противовоспалительных и обезболивающих препаратов строго противопоказаны.
Профилактика болей в спине после родов
На протяжении полугода после родов мышцы спины и живота остаются очень чувствительными к изменениям в двигательной активности молодой мамы. Поэтому физическая активность и спортивные нагрузки должны быть строго дозированными и не превышать возможности женщины. Тренировки начинаются постепенно, в щадящем режиме, иначе очень легко можно сорвать спину и получить еще большие проблемы.
Предотвратить появление болей в спине могут достаточно простые правила профилактики:
- Прежде чем брать на руки ребенка, немного присядьте, согните ноги в коленях, выпрямите спину. Поднимайте вес, напрягая не мышцы спины на разгибание, а мышцами ног, постепенно выпрямляя колени. Это стандартный совет по поднятию тяжестей для любого человека, чтобы не сорвать спину, особо актуален он для мам с новорожденными, которых на протяжении первого года жизни поднимать нужно часто с все возрастающим весом.
- Высоту пеленательного столика, кроватки, ванночки во время купания ребенка нужно отрегулировать таким образом, чтобы не перегружать спину во время ежедневных процедур по уходу за ребенком.
- По возможности старайтесь использовать для ношения ребенка слинги, кенгуру, специальные переноски, которые не перегружают спину, а, напротив, распределяют нагрузку на плечи, поддерживая мышцы спины специальными ремнями. В то же время сводите к минимуму время ношения ребенка на руках, особенно когда он спит или находится в спокойном состоянии. Чаще передавайте ребенка родственникам или помощникам по уходу.
- Для кормления малыша нужно подобрать удобную позу с использованием подушки для беременных, валиков или пуфиков, выбрать подходящее кресло, диван или стул с удобной спинкой. Многие позы для кормления предусматривают для мамы позицию лежа на боку или спине.
- Заведите за правило 1-2 раза на протяжении дня выполнять несколько упражнений для укрепления мышц спины и живота. Начинать зарядку можно уже на 2-3 сутки после естественных родов без осложнений и примерно через месяц после кесарева сечения (или по рекомендации лечащего врача). По мере возвращения сил можно увеличивать количество повторов и интенсивность работы мышц.
- Самый важный момент для молодой мамы – нормализация веса после родов. Избыточная масса тела значительно усиливает нагрузку на спину, особенно в сочетании с постоянно возрастающим весом ребенка, которого часто берут на руки. По рекомендациям специалистов, энергетическая ценность рациона кормящей грудью женщины не должна превышать 2000 ккал/сутки для похудения. Для матери ребенка на искусственном вскармливании ценность рациона рассчитывается, исходя из степени ее активности, и составляет примерно 1600 ккал/сутки, как при обычной повседневной жизни.
Упражнения для укрепления мышц роженицы
Женщине после родов подойдет не любая физическая нагрузка. Лучше всего выполнять комплексы специальных упражнений, разработанных именно для восстановления организма после беременности и родов: для укрепления мышц груди, плеч, спины, передней брюшной стенки, тазового дна. Эти же упражнения послужат хорошей профилактикой нарушений осанки.
Комплекс для мышц груди и плеч
Нагрузка для мышц груди и плеч, помимо основной задачи, опосредовано улучшают лактацию и служат профилактикой мастита.
- Принять положение стоя или сидя на стуле с ровной спиной и подтянутым животом. Руки сцепить в замок на уровне груди, а локти отвести как можно шире в стороны. Произвести сдавливающее движение руками с упором на ладони, будто в них есть орех, который нужно раздавить. Удерживать мышцы напряженными на протяжении 5-10 сек, затем расслабить руки. Выполнить 2 подхода по 10 раз.
- Стать лицом к стене, упираясь в нее руками, согнутыми для отжиманий на плоскости, ноги поставить на ширину плеч. Локти не должны быть разведены в стороны, а располагаться вдоль корпуса, голова не наклоняется, живот и ягодицы подтянуты. Отжимания от стены выполняются медленно, с явным надавливанием на стену. Выполнить 2 подхода по 10-15 раз.
Комплекс для пресса
Упражнения для мышц передней брюшной стенки можно выполнять через 1,5-2 месяца после родов, если нет явных противопоказаний, например, как после кесарева сечения (не менее 2-3 месяцев). За этот период мышцы пресса, которые во время беременности разошлись в стороны, возвращаются на свое место.
Однако перед началом занятий нужно обязательно проверить состояние мышц пресса. Для этого необходимо лечь на спину и попытаться оторвать от пола ноги на несколько сантиметров.
Если в момент напряжения живота по его средней линии появляется бугор, то мышцы еще не вернулись в привычное положение, и чем больше ширина бугра, тем больше расхождение.
Начинать занятия не рекомендуется, пока ширина выпуклости не станет меньше 2,5 см.
- Лечь на спину, ноги соединить вместе и немного согнуть в коленях, руки скрестить на животе над пупком или чуть ниже его. Приподнять голову и плечи, при этом стараться ощутить напряжение мышц пресса, сдвигать их к центру, задержаться в таком положении на 4-5 секунд. Выполнять 2-3 подхода в день по 5 повторов.
- Принять исходное положение как в упражнении 1, при этом крестец и поясницу максимально прижать к полу, руки уложить под голову, а локти развести в стороны. Медленно приподнять крестец над полом, при этом поясница должна оставаться на месте, после приподнять голову и плечи, зафиксировать положение на несколько секунд и медленно вернуться в исходное положение. Выполнять от 5 раз, постепенно увеличивая количество повторов.
- Принять исходное положение как в упражнении 1, руки опущены вдоль тела. Медленно поднять верхнюю часть тела, вытягивая руки вперед, затем так же медленно возвратиться в исходное положение. В первое время не нужно подниматься высоко, можно помогать себе, хватаясь руками за мебель или попросить помощи у родственников. Со временем нагрузки увеличивать, как и высоту подъема. Повторять 2-5 раз за подход.
- Сесть на пол, согнуть ноги, руки вытянуть перед собой. Медленно опуститься из положения сидя в положение лежа. Выполнять 2-3 раза с первых подходов.
- Лечь на спину, согнуть ноги в коленях так, чтобы пятки были расположены максимально близко к ягодицам, руки уложить под голову, локти разведены в стороны. Выполняются скручивания: на выдохе голова, плечи и колени немного приподнимаются, верхняя часть тела поворачивается вправо, а нижняя – влево, на следующем выдохе направление движения меняется на противоположное. Выполнить по 2-5 раз на каждую сторону.
- Лечь на спину, ноги немного согнуть и поставить на ширине плеч, руки сложить под головой, локти развести в стороны. Поднять голову и плечи, зафиксировать их на 3-4 секунды, затем приподнять ноги, зафиксировать на 3-4 секунды, плавно опустить голову и плечи, удерживая ноги на весу еще 3-4 секунды, опустить ноги на место. Выполнять по 2-5 раз.
Комплекс для мышц тазового дна
Эта группа упражнений необходима для приведения в порядок мышц малого таза, нормализации работы женской половой системы.
Выполнять их можно уже на 2-3 сутки после родов, за исключением случаев с серьезными разрывами или кесарева сечения. Выполняется комплекс по 3-5 раз в день.
Это упражнения Кегеля, разработанные специально для улучшения здоровья женской мочеполовой системы, полезные как во время беременности, так и после нее, облегчающие естественное родоразрешение.
- Тренировка мускулатуры влагалища. Внутренние мышцы сжать, будто хочется задержать мочеиспускание, зафиксировать их на 3-5 секунд, затем плавно отпустить. Для понимания, какие мышцы должны быть напряжены, можно потренироваться в туалете, прерывая мочеиспускание. Выполнить по 20-30 раз в подходе.
- Тренировка анальной мускулатуры. Выполняется так же, как и первое упражнение, однако напрягаются уже мышцы ануса на 3-5 секунд, затем расслабляются. Выполнить по 20-30 раз в подходе. Это упражнение помимо тренировки мышц тазового дна служит профилактикой геморроя, от которого нередко страдают молодые мамочки.
- После освоения первых двух упражнений, можно переходить к следующему этапу: выполнять оба одновременно по 20-30 повторов.
Упражнение для мышц поясницы
Выполняется лежа на боку. Лечь на правый бок, правую ногу вытянуть вдоль туловища, а левую – вытянуть вперед поперек тела, правая рука вытягивается вдоль тела. Левую руку необходимо максимально отвести за спину, одновременно поворачивая влево голову, шею и левое плечо, мышцы спины и таза при этом должны напрягаться. Выполнить 5 подходов, сменить бок и снова выполнить упражнение 5 раз.
Упражнения на фитболе
Для приведения в порядок собственного тела молодым мамам пригодится модный спортивный снаряд – фитбол (большой надувной мяч различного диаметра). Его используют не только для занятий у взрослых, но и выполняют ряд упражнений для оздоровления малышей практически с рождения.
Занятия на мяче помогут женщинам побороть компенсаторный грудной кифоз, который появляется в период беременности.
Для этого необходимо работать с ромбовидными мышцами, расположенными по обе стороны от позвоночника.
Они тянутся от позвонков шейного и грудного сегментов позвоночника и крепятся к внутренним краям лопаток, притягивая их к центру спины. Достаточный тонус ромбовидных мышц и формирует красивую осанку.
Для выполнения упражнения на фитболе нужно расположить мяч под животом так, чтобы удобно удерживать равновесие, упираясь на носки выпрямленных ног. Руки должны быть выпрямлены и соединены над головой.
Для тренировки мышцы нужно округлить спину, затем на вдохе поднять туловище вверх вместе с руками, зафиксировать тело, согнуть руки в локтях и попытаться свести лопатки вместе. Затем необходимо вернуться в исходное положение.
Повторить 5-10 подходов.
К.М.Н., академик РАМТН М.А. Бобырь
- Здравствуйте, мне 33 года. Женщина. Самый первый раз проходила лечение в клинике в 22. Спустя 11 сеансов, и занимаясь гимнастикой на дому в течении 3-х месяцев, буквально «встала на ноги»! Спина радовала: прямая как струнка! Думаю, легкое течение беременности обеспечила себе именно этим! В 2013,… Читать дальше
- Хочу выразить огромную благодарность врачу клиники в Митино Никольскому Николаю Александровичу. После пяти сеансов мануальной терапии он в буквальном смысле поставилд меня на ноги. очень внимательный, чуткий и профессиональный доктор. Спасибо огромное за Ваш труд, успехов в Вашей трудной, но… Читать дальше
- Выражаю огромную благодарность Михаилу Анатольевичу Бобырю, а также Дмитрию Анатольевичу, Руслану Хайдаровичу и Михаилу Михайловичу что помогли избавиться от болей в спине и вернули к нормальной жизни! Читать дальше
- Владимир Алексеевич! Спасибо Вам огромное за Ваш труд, опыт, профессионализм и доброе сердце! Вы – мой личный ангел-спаситель. Не передать словами, как я благодарна Вам за помощь и лечение моей спины! У меня нет ни одного знакомого врача, кому я доверяла бы так, как Вам – на все 200%. Прихожу к… Читать дальше
Источник: https://www.Spina.ru/inf/states/1904
4 причины и 4 способа лечения болей в спине после родов
«Сильно болит спина после родов» – такую жалобу, к сожалению, часто можно услышать от молодых мам. Не стоит игнорировать неприятные симптомы, считая их нормальным последствием пережитой беременности и рождения ребенка.
Все изменения организма женщины во время вынашивания малыша предусмотрены природой и теоретически должны быть безболезненными и обратимыми. Если же после родов вас беспокоит боль в спине, на это определенно есть какая-то причина.
Давайте разберемся, что же вызывает дискомфортные ощущения в различных областях спины и как с этим справляться.
Особенности поясничных болей
С эпизодическими не патологическими болевыми состояниями чаще всего можно справиться самостоятельно, при помощи обезболивающих средств.
Если же боль серьезно беспокоит, не снимается анаболиками, возникает часто и мешает нормальной жизнедеятельности, необходимо идти к врачу, устанавливать достоверную причину и искать патологию.
Причин синдрома боли внизу спины может быть много, и не все они безопасны для общего здоровья организма.
- Его может вызывать целая группа заболеваний или патологий позвоночника.
- Синдром может возникнуть после травмы.
Боль после травмы
- Источником нередко являются болезненные состояния ЖКТ и аппендицит в обострении.
- Цистит, мочекаменная болезнь и аналогичные заболевания почек тоже работают на боль.
Мочекаменная болезнь
- Поводом может быть инфекция под названием опоясывающий герпес.
Кстати. Любая боль является симптомом. Поясничная – не исключение. На нее необходимо реагировать, купировать, выясняя, почему она возникла. Чтобы прошел симптом, необходимо избавиться от состояния его породившего.
Состояние беременности и роды – не патологический, а естественный процесс. Однако именно он становится наиболее частой причиной поясничных болей у женщин.
В ходе беременности женский организм претерпевает полную перестройку. Концентрируется на задаче вынашивания и рождения ребенка, подстраивает под нее свои функции и потребности.
Позвоночник у беременных
В связи с этим изменяется гормональный фон, увеличивается в размерах матка, смещаются, под ее давлением, внутренние органы. На роды настраивается костная система, по возможности размягчаясь и раздвигаясь (кости в малом тазу). Состояние спинных мышц и всего нижнего яруса позвоночника не остается таким, как до беременности.
Важно! Практически любого рода болевые ощущения, возникающие в пояснице при беременности, в родовом процессе и после него (естественные, за исключением патологических), это, скорее, дискомфорт, чем полноценный синдром. Восстанавливающие упражнения, режим, время помогают справиться с ними в большинстве эпизодов. Но некоторые послеродовые состояния, сопровождающиеся стойкой болью, требуют безотлагательного тщательного лечения.
При болях в спине после беременности лучше обращаться к врачу для прохождения диагностики
Что делать, если после родов болит спина (поясница, копчик, область лопаток)?
При возникновении острой боли или постоянных дискомфортных ощущениях в спине целесообразно будет, прежде всего, обратиться к неврологу, который исключит серьезные проблемы с позвоночником, например, воспалительные процессы, защемления межпозвонковых дисков или заболевания нервных окончаний и мышц.
Возможно, врач ограничится советами об использовании послеродового бандажа или специального корсета. При подозрении на межпозвонковую грыжу – выпячивания межпозвонкового диска за пределы выше- и нижерасположенных позвонков – вам порекомендуют сделать МРТ (магнитно-резонансную томографию) позвоночника. Данное исследование безопасно для кормящих мам.
С помощью МРТ выполняются послойные снимки мышц, позвонков, нервных корешков.
Более доступный в финансовом отношении вариант обследования – рентген, однако он не столь информативен и безвреден для здоровья.
При необходимости будет назначено лечение: лекарственные препараты, физиопроцедуры, курс мануальной терапии. Учтите, что с межпозвонковой грыжей нельзя затягивать, это серьезное заболевание, требующее порой даже оперативного вмешательства.
Если никаких проблем МРТ не выявит, врач может предположить, что причиной боли в спине являются заболевания внутренних органов. Тогда вам порекомендуют пройти УЗИ и сдать биохимический анализ крови и общий анализ мочи. С помощью анализов определяется наличие проблем в функционировании почек, поджелудочной железы, печени, а УЗИ позволяет выявить структурные изменения внутренних органов.
Почему у рожениц страдает спина
Подушки и кресла для мам
Итак, полная физиологическая перестройка, подготовка тела к родам, процесс разрешения от беремени, восстановление и возвращение организма к прежним показателям – все это стрессы на физиологическом уровне, которые женщина испытывает на протяжении практически одного года, пока длится беременность, родовой процесс и послеродовой период.
Кстати. Именно с перестройкой физиологии бывают связаны боли, особенно следующие за родовыми, которые ощущаются в пояснице. Однако на силе их не может не сказаться образ жизни и наличие заболеваний. Второй причиной являются именно различные патологии, уже имеющиеся у роженицы.
Таблица. Физиологические причины.
| Причина | Характеристики |
| «Проседание» позвонков |
Источник: https://neuro-orto.ru/bolezni/perifericheskaya-nervnaya-sistema/zashxemlenie/bolit-spina-posle-rodov.html
Почему немеет спина в области лопаток и поясницы — читать
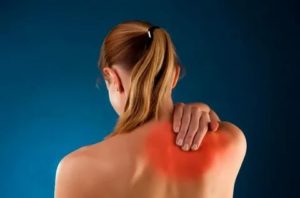
Все мы в разных обстоятельствах можем испытывать онемение какого-либо участка спины. В большинстве случаев мы объясняем себе возникшие неприятные ощущения неудачным положением тела.
И это действительно так, не при каждом покалывании в спине необходимо срочно бежать к терапевту.
Назовем в таблице причины несерьёзных онемений в спине и симптомы, которые указывают на то что оцепенения переходят на патологический уровень.
| Ежедневные факторы, которые могут вызвать онемение, не опасное для здоровья | Симптомы, указывающие, что онемение спины выходит на нездоровый уровень |
| Длительное нахождение тела в одной позе | Потемнение в глазах, головокружение |
| Переохлаждение организма | Резкая слабость |
| Важно: онемение проходит в течении 2-3 минут после смены положения тела или разогревающего массажа. | Сильные боли при передвижении |
| Несвязность речи | |
| Неподконтрольность функции мочевыведения и опорожнения | |
| Онемение спины после травмы |
С чем связано онемение спины?
Онемение, возникающее в различных участках спины, обычно свидетельствует о проблемах с нервной системой или позвоночником. Когда это ощущение проявляется регулярно, учащается и усиливается, то следует безотлагательно обратиться к врачу.Онемение в спине может возникать как из-за проблем со здоровьем, так и вследствие неудобного расположения тела на протяжении какого-то времени.
- Длительное пребывание в одном положении, которое может спровоцировать головокружение или потемнение в глазах.
- Переохлаждение организма, при котором зачастую резко появляется слабость.
В указанных случаях очень важно понимать, что если после разогрева, массажа или изменения позы на протяжении нескольких минут онемение проходит, но наблюдается несвязная речь, непроходящая боль при ходьбе, нарушение функций опорожнения или мочевыведения, это значит, что онемение спины переходит в нездоровую фазу.
Этиология
Вызвать онемение в области спины может широкий спектр предрасполагающих факторов. Примечательно то, что у представителей обоих полов они могут быть как общими, так и индивидуальными.
Общие для всех причины включают в себя:
- нахождение тела в неудобной позе на протяжении длительного времени;
- продолжительное переохлаждение организма;
- патологии позвоночника, связанные с ущемлением нервных окончаний;
- искривление осанки;
- переломы или травмы рёбер и позвоночника.
Помимо этого, на тот или иной предрасполагающий фактор может указывать локализация симптома. Например, у мужчин и женщин онемение в области поясницы может быть спровоцировано:
- межпозвоночной грыжей;
- нарушением функционирования поджелудочной железы;
- почечной недостаточностью;
- формированием злокачественных или доброкачественных опухолей в брюшной полости;
- ущемлением седалищного нерва;
- растяжением мышц;
- развитием воспалительного процесса в почках.
Если немеет спина между лопатками, то зачастую это указывает на начало возникновения:
- грудного остеохондроза;
- кифосколиоза;
- грудного кифоза;
- межрёберной невралгии – при этом немеет правая или левая лопатка;
- плечелопаточного периартрита;
- спондилоартроза.
Межрёберная невралгия – возможная причина онемения спины
У представительниц женского пола онемение кожи на спине вызывают:
- период вынашивания ребёнка, в частности на поздних сроках – при этом ощущается чёткая локализация симптома – в пояснице;
- синдром поликистозных яичников;
- параовариальная киста гигантских размеров;
- внематочная беременность;
- маточная карцинома;
- эндометриоз и другие гинекологические недуги;
- протекание менструации.
Предрасполагающие факторы того, почему немеет спина только у мужчин, представлены:
- протеканием хронической формы простатита;
- заболеваниями предстательной железы.
Возможные заболевания
Патологическое онемение спины может возникать в результате пережатия нервного ствола, из-за чего нарушается проводимость нейромышечного импульса. При защемлении нервов возникают прострелы или тянущая боль, которая усиливается во время движения.
Таких болезненных ощущений не бывает, если дискомфорт не связан с каким-либо заболеванием.
Если немеет в области лопаток, то причиной могут быть болезни соединительной ткани или сколиоз. Такая симптоматика характерна для следующих патологий:
- Грудной остеохондроз. В этом случае немеет под левой лопаткой и правой, возникает боль, которая отдает в сердце, появляются мурашки в области грудной клетки. Если при наклоне вперед возникает болевой синдром и дискомфорт в левой стороне тела, то это указывает на проблемы с сердцем.
- Грудной кифоз. При таком заболевании немеет кожа на спине только между лопатками.
- Спондилоартроз. Болезнь способствует развитию сильного болевого синдрома и онемения верха спины.
- Межреберная невралгия. При такой патологии немеет правая или левая лопатка.
- Плечелопаточный периартрит. Боль отдает в плечо, а дискомфорт наблюдается в зоне лопаток.
- Кифосколиоз. При таком заболевании неприятные ощущения распространяются вдоль позвоночника. Через короткое время появляется боль, которая становится сильнее во время движения и отдает в плечевые суставы.
Если спина онемела в области поясницы, то происходит это из-за ущемления корешков спинномозговых нервов в результате травм позвоночного столба, наличия межпозвоночной грыжи, отека мышечной ткани. Дискомфорт в поясничном отделе сопровождается стреляющей болью.
Если онемела поясница и в этой зоне возник сильный болевой синдром, то это часто указывает на различные проблемы с почками или поджелудочной железой. Появление тянущей боли в паху связано с проблемами в мочеполовой системе. Область позвоночного столба может также онеметь из-за перелома ребер.
Онемение в поясничной области
Терапевты отмечают, что 60 % из обращений по онемению спины приходятся на
поясничную область
Онемение пояснично-крестцового отдела действительно является симптомом многих серьёзных заболеваний. Поэтому крайне важно своевременно выявить причину, по которой возникают боли и начать лечение.
Источник: https://pol5.ru/zabolevaniya/onemenie-myshc-spiny.html







