Спонтанный буллезный пневмоторакс как осложнение эмфиземы легких
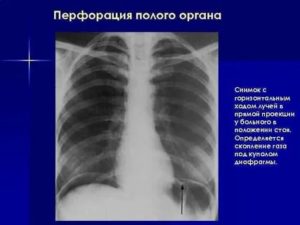
Спонтанный буллезный пневмоторакс является осложнением буллезной болезни легких и характеризуется скоплением воздуха в плевральной полости. Диагноз «спонтанный пневмоторакс» чаще всего ставится молодым мужчинам не старше 40 лет.
Спонтанный буллезный пневмоторакс относится к группе так называемого первичного пневмоторакса, то есть образуется без видимых на то причин, поскольку буллезная эмфизема часто протекает бессимптомно.
Существует и вторичный пневмоторакс, вызванный тяжелыми болезнями легких, такими как туберкулез или рак легких.
ВАЖНО ЗНАТЬ! Гадалка баба Нина: «Денег всегда будет в избытке, если под подушку положить…» Читать подробнее >>
Сущность патологии
Как правило, спонтанный пневмоторакс поражает правое легкое. При этом буллезная эмфизема легких является наиболее частой причиной, вызывающей подобное состояние. Если у больного наблюдается легкая форма патологии, то он может полностью излечиться от нее без какого-либо медицинского вмешательства, то есть такая болезнь нередко проходит сама собой.
Это особенно часто наблюдается у некурящих людей, которые в целом имеют здоровые легкие. В свою очередь, осложненный пневмоторакс требует немедленной медицинской помощи, в том числе и экстренной операции, так как он может привести к тяжелейшим последствиям.
Больше всего риску развития спонтанного буллезного пневмоторакса подвержены курильщики, которые в 15 раз чаще страдают от этого состояния, чем некурящие люди.
Как уже говорилось выше, первичная форма спонтанного пневмоторакса всегда поражает людей без каких-либо диагностированных заболеваний дыхательной системы.
Однако по результатам проведенного обследования больше чем у 80% больных обнаруживается буллезная эмфизема легких. Причем особую группу риска составляют мужчины высокого роста и худощавого телосложения.
Чаще всего осложнением буллезной эмфиземы является так называемый рецидивирующий пневмоторакс.
Данное состояние объясняется постепенным нарастанием внутрилегочного давления в буллах, к примеру, в результате активной физического нагрузки, сильного кашля, поднятия тяжелых предметов или натуживания.
Все это может послужить причиной образования прорыва в стенке воздушной полости, через который вдыхаемый человеком воздух может проникать в плевральную полость и привести к коллапсу легкого.
Еще одна разновидность спонтанного буллезного пневмоторакса, что бывает только у женщин, связана с особенностями их менструального цикла. Эта разновидность патологии развивается в результате разрыва отдельных эмфизематозных булл.
Чаще всего спонтанный буллезный пневмоторакс поражает лишь одну сторону, но в редких случаях данное состояние наблюдается в двух легких одновременно. При осложненном спонтанном пневмотораксе характерны появления в плевральной полости экссудата, который, как правило, бывает серозным, однако в редких случаях он может быть серозно-геморрагическим и фибринозным.
Иногда у больных с осложненной формой пневмоторакса может наблюдаться скопление воздуха в подкожной клетчатке или в клетчатке средостения, а также воздушная эмболия. В некоторых случая спонтанный пневмоторакс, являющийся последствием осложненной буллезной болезни, может привести к внутриплевральному кровотечению.
При этом источником данного кровотечения может стать участок перфорации легкого или же края разрыва плевры.
Данное состояние объясняется постепенным нарастанием внутрилегочного давления в буллах, к примеру, в результате активной физического нагрузки, сильного кашля, поднятия тяжелых предметов или натуживания.
Все это может послужить причиной образования прорыва в стенке воздушной полости, через который вдыхаемый человеком воздух может проникать в плевральную полость и привести к коллапсу легкого.
Еще одна разновидность спонтанного буллезного пневмоторакса, что бывает только у женщин, связана с особенностями их менструального цикла. Эта разновидность патологии развивается в результате разрыва отдельных эмфизематозных булл.
Чаще всего спонтанный буллезный пневмоторакс поражает лишь одну сторону, но в редких случаях данное состояние наблюдается в двух легких одновременно. При осложненном спонтанном пневмотораксе характерны появления в плевральной полости экссудата, который, как правило, бывает серозным, однако в редких случаях он может быть серозно-геморрагическим и фибринозным.
Иногда у больных с осложненной формой пневмоторакса может наблюдаться скопление воздуха в подкожной клетчатке или в клетчатке средостения, а также воздушная эмболия. В некоторых случая спонтанный пневмоторакс, являющийся последствием осложненной буллезной болезни, может привести к внутриплевральному кровотечению.
При этом источником данного кровотечения может стать участок перфорации легкого или же края разрыва плевры.
https://www.youtube.com/watch?v=HD2itkKHGZ4
Болезнь проявляет себя внезапно, никаких предвестников данного состояния у больного не наблюдается.
Клиническая картина
К основным проявлениям патологии можно отнести такие, как:
- Острая колющая боль в районе грудной клетки с той стороны, где находится пораженное легкое. Иногда болезненные ощущения могут отдавать в руку больного, а также распространяться на шею и в область живота. При этом боль значительно усиливается во время кашля при интенсивном дыхании и глубоком вдохе. Спустя несколько минут боль утихает сама собой, однако в груди больного сохраняется неприятное ощущение сдавливания.
- Тяжелое затрудненное дыхание и сильная одышкаа. При этом чем сильнее болезнь, тем тяжелее у больного дыхание. Осложненный пневмоторакс может вызвать серьезные нарушения дыхательной функции, человеку становится буквально сложно дышать.
- Постоянный сухой кашель. Больной испытывает постоянно желание откашляться, однако никакой кашель не приносит ему облегчения.
- При серьезной форме спонтанного пневмоторакса у человека может сильно ухудшиться состояние. В такой ситуации больные могут внезапно потерять сознание от разрыва плевры, осложнившего им дыхание. При этом их кожные покровы приобретают очень бледный оттенок, а сердцебиение заметно учащается.
Но при слабом спонтанном буллезном пневмотораксе признаки болезни могут быть мало выраженными, а в некоторых случаях отсутствовать вообще.
При таком состоянии больные крайне редко обращаются за помощью к врачу и поэтому не получают необходимой медицинской помощи, что может привести к рецидиву болезни. Однако при повторном пневмотораксе риск развития осложнений намного выше.
По меньшей мере у 5% больных этим недугом развиваются такие тяжелые последствия, как гемоторакс, аспирационная пневмония легких и реактивный плеврит.
Такое внутриплевральное кровотечение иногда бывает очень сильным и может даже стать причиной развития тяжелой анемии или гиповолемии. Проявления признаков спонтанного буллезного пневмоторакса главным образом зависят от того, насколько большое количество воздуха и на какой скорости попадает в плевральную полость.
Загрузка…
Источник: https://MedBoli.ru/dyhatelnaya-sistema/lechenie-i-profilaktika/spontannyj-bulleznyj-pnevmotoraks-kak-oslozhnenie-emfizemy-legkih
Повреждения легких
Повреждения легких – травмы легких, сопровождающиеся анатомическими или функциональными нарушениями. Повреждения легких различаются по этиологии, тяжести, клиническим проявлениям и последствиям.
Типичными признаками травм легкого служат резкая боль в груди, подкожная эмфизема, одышка, кровохарканье, легочное или внутриплевральное кровотечение. Повреждения легких диагностируются с помощью рентгенографии грудной клетки, томографии, бронхоскопии, плевральной пункции, диагностической торакоскопии.
Тактика устранения повреждений легких варьирует от консервативных мероприятий (блокады, физиотерапия, ЛФК) до оперативного вмешательства (ушивание раны, резекция легкого и т. д.).
Повреждения легких – нарушение целостности либо функции легких, вызванное воздействием механических или физических факторов и сопровождающееся расстройствами дыхания и кровообращения. Распространенность повреждений легких чрезвычайно велика, что связано, прежде всего, с большой частотой торакальной травмы в структуре травматизма мирного времени.
В этой группе травм высок уровень летальности, длительной нетрудоспособности и инвалидности. Повреждения легких при травмах груди встречаются в 80 % случаев и в 2 раза чаще распознаются на вскрытиях, чем при жизни пациента.
Проблема диагностики и лечебной тактики при повреждениях легких остается сложной и актуальной для травматологии и торакальной хирургии.
Повреждения легких
Закрытые повреждения легких могут являться следствием удара о твердую поверхность, сдавления грудной клетки, воздействия взрывной волны.
Наиболее частыми обстоятельствами, в которых люди получают подобные травмы, служат дорожно-транспортные аварии, неудачные падения на грудь или спину, удары в грудь тупыми предметами, попадание под завал в результате обрушений и т. д.
Открытые травмы обычно сопряжены с проникающими ранениями грудной клетки ножом, стрелой, заточкой, военным или охотничьим оружием, осколками снарядов.
Кроме травматических повреждений легких, возможно их поражение физическими факторами, например, ионизирующим излучением. Лучевые повреждения легких обычно возникают у пациентов, получающих лучевую терапию по поводу рака пищевода, легких, молочной железы. Участки поражения легочной ткани в этом случае топографически соответствуют применявшимся полям облучения.
Причиной повреждений легких могут являться заболевания, сопровождающиеся разрывом ослабленной ткани легких при кашле или физическом усилии. В некоторых случаях травмирующим агентом выступают инородные тела бронхов, которые могут вызывать перфорацию бронхиальной стенки.
Еще один вид повреждений, о котором следует упомянуть особо, это вентилятор-индуцированное повреждение легких, возникающее у больных, находящихся на ИВЛ. Эти повреждения могут быть вызваны токсичностью кислорода, волюмотравмой, баротравмой, ателектотравмой, биотравмой.
Общепринято деление всех повреждений легких на закрытые (с отсутствием дефекта грудной стенки) и открытые (с наличием раневого отверстия). Группа закрытых повреждений легких включает в себя:
Открытые повреждения легких сопровождаются нарушением целостности париетальной, висцеральной плевры и грудной клетки. По виду ранящего оружия они делятся на колото-резаные и огнестрельные.
Ранения легких могут протекать с закрытым, открытым или клапанным пневмотораксом, с гемотораксом, с гемопневмотораксом, с разрывом трахеи и бронхов, с эмфиземой средостения или без них.
Повреждения легких могут сопровождаться переломом ребер и других костей грудной клетки; быть изолированными или сочетаться с травмами живота, головы, конечностей, таза.
Для оценки тяжести повреждения в легком принято выделять безопасную, угрожаемую и опасную зоны. В понятие «безопасной зоны» входит периферия легких с мелкими сосудами и бронхиолами (так называемый «плащ легкого»).
«Угрожаемой» считается центральная зона легкого с расположенными в ней сегментарными бронхами и сосудами.
Опасной для травм является прикорневая зона и корень легкого, включающая бронхи первого-второго порядка и магистральные сосуды — повреждение этой зоны легкого приводит к развитию напряженного пневмоторакса и профузного кровотечения.
Посттравматический период, следующий за повреждением легких, делится на острый (первые сутки), подострый (вторые-третьи сутки), отдаленный (четвертые–пятые сутки) и поздний (начиная с шестых суток и т. д.). Наибольшая летальность отмечается в острый и подострый периоды, тогда как отдаленный и поздний периоды опасны развитием инфекционных осложнений.
Ушиб, или контузия легкого возникает при сильном ударе или сдавлении грудной клетки в отсутствие повреждения висцеральной плевры. В зависимости от силы механического воздействия такие повреждения могут протекать с внутрилегочными кровоизлияниями различного объема, разрывом бронхов и размозжением легкого.
Незначительные ушибы нередко остаются нераспознанными; более сильные сопровождаются кровохарканьем, болью при дыхании, тахикардией, одышкой. При осмотре часто выявляются гематомы мягких тканей грудной стенки.
В случае обширной геморрагической инфильтрации легочной ткани или размозжения легкого возникают явления шока, респираторный дистресс-синдром. Осложнениями ушиба легкого могут стать посттравматическая пневмония, ателектаз, воздушные кисты легкого.
Гематомы в легочной ткани обычно рассасываются на протяжении нескольких недель, однако при их инфицировании возможно формирование абсцесса легкого.
К разрыву легкого относятся травмы, сопровождающиеся ранением легочной паренхимы и висцеральной плевры.
«Спутниками» разрыва легкого служат пневмоторакс, гемоторакс, кашель с кровянистой мокротой, подкожная эмфизема.
На произошедший разрыв бронха может указывать шоковое состояние пациента, подкожная и медиастинальная эмфизема, кровохарканье, напряженный пневмоторакс, выраженная дыхательная недостаточность.
Открытые повреждения легких
Своеобразие клиники открытых повреждения легких обусловлено кровотечением, пневмотораксом (закрытым, открытым, клапанным) и подкожной эмфиземой. Следствием кровопотери служит бледность кожи, холодный пот, тахикардия, падение АД.
Признаки дыхательной недостаточности, вызванные коллапсом легкого, включают затруднение дыхания, синюшность, плевро-пульмональный шок.
При открытом пневмотораксе в процессе дыхания воздух входит и выходит из плевральной полости с характерным «хлюпающим» звуком.
Травматическая эмфизема развивается в результате инфильтрирования воздухом околораневой подкожной клетчатки.
Она распознается по характерному хрусту, возникающему при надавливании на кожу, увеличению объемов мягких тканей лица, шеи, грудной клетки, иногда всего туловища.
Особо опасно проникновение воздуха в клетчатку средостения, которое может вызвать компрессионный медиастинальный синдром, глубокие нарушения дыхания и кровообращения.
В позднем периоде проникающие ранения легкого осложняются нагноением раневого канала, бронхиальными свищами, эмпиемой плевры, легочным абсцессом, гангреной легкого. Гибель больных может произойти от острой кровопотери, асфиксии и инфекционных осложнений.
Вентилятор-индуцированные повреждения легких
Баротравма у интубированных пациентов возникает вследствие разрыва тканей легких или бронхов в процессе ИВЛ с высоким давлением. Данное состояние может сопровождаться развитием подкожной эмфиземы, пневмоторакса, коллапса легкого, эмфиземы средостения, воздушной эмболии и угрозы жизни больного.
Механизм волюмотравмы основан не на разрыве, а на перерастяжении легочной ткани, влекущем за собой повышение проницаемости альвеолярно-капиллярных мембран с возникновением некардиогенного отека легких.
Ателектотравма является результатом нарушения эвакуации бронхиального секрета, а также вторичных воспалительных процессов. Вследствие снижения эластических свойств легких на выдохе происходит коллабирование альвеол, а на вдохе – их разлипание.
Последствиями такого повреждения легких может стать альвеолит, некротический бронхиолит и другие пневмопатии.
Биотравма представляет собой повреждение легких, вызванное усилением продукции факторов системной воспалительной реакции. Биотравма может возникать при сепсисе, ДВС-синдроме, травматическом шоке, синдроме длительного сдавления и других тяжелых состояниях. Выброс указанных веществ повреждает не только легкие, но становится причиной полиорганной недостаточности.
Лучевые повреждения легких
Лучевые повреждения легких протекают по типу пневмонии (пульмонита) с последующим развитием постлучевого пневмофиброза и пневмосклероза. В зависимости от срока развития могут быть ранними (до 3-х месяцев от начала лучевого лечения) и поздними (спустя 3 месяца и позднее).
Лучевая пневмония характеризуется лихорадкой, слабостью, экспираторной одышкой разной степени выраженности, кашлем. Типичны жалобы на боль в груди, возникающую при форсированном вдохе. Лучевые повреждения легких следует дифференцировать с метастазами в легкое, бактериальной пневмонией, грибковой пневмонией, туберкулезом.
В зависимости от выраженности респираторных нарушений различают 4 степени тяжести лучевых повреждений легких:
- беспокоит небольшой сухой кашель или одышка при нагрузке;
- беспокоит постоянный надсадный кашель, для купирования которого требуется применение противокашлевых препаратов; одышка возникает при незначительной нагрузке;
- беспокоит изнуряющий кашель, который не купируется противокашлевыми препаратами, одышка выражена в покое, больной нуждается в периодической кислородной поддержке и применении глюкокортикостероидов;
- развивается тяжелая дыхательная недостаточность, требующая постоянной кислородотерапии или ИВЛ.
На вероятное повреждение легкого могут указывать внешние признаки травмы: наличие гематом, ран в области груди, наружное кровотечение, подсасывание воздуха через раневой канал и т. д. Физикальные данные разнятся в зависимости от вида травмы, однако чаще всего определяется ослабление дыхания на стороне пораженного легкого.
Для правильной оценки характера повреждений обязательна рентгенография грудной клетки в двух проекциях.
Рентгенологическое исследование позволяет выявить смещение средостения и коллапс легкого (при гемо- и пневмотораксе), пятнистые очаговые тени и ателектазы (при ушибах легкого), пневматоцеле (при разрыве мелких бронхов), эмфизема средостения (при разрыве крупных бронхов) и другие характерные признаки различных повреждений легких. Если позволяют состояние пациента и технические возможности, желательно уточнение рентгеновских данных с помощью компьютерной томографии.
Проведение бронхоскопии особенно информативно для выявления и локализации разрыва бронхов, обнаружения источника кровотечения, инородного тела и т. д.
При получении данных, указывающих на наличие воздуха или крови в плевральной полости (по результатам рентгеноскопии легких, УЗИ плевральной полости) может выполняться лечебно-диагностическая плевральная пункция.
При сочетанных травмах часто требуются дополнительные исследования: обзорная рентгенография органов брюшной полости, ребер, грудины, рентгеноскопия пищевода с бариевой взвесью и др.
В случае неуточненного характера и объема повреждений легких прибегают к диагностической торакоскопии, медиастиноскопии или торакотомии. На этапе диагностики больной с повреждением легких должен быть осмотрен торакальным хирургом и травматологом.
Тактические подходы к лечению повреждений легких зависят от вида и характера травмы, сопутствующих повреждений, тяжести дыхательных и гемодинамических нарушений.
Во всех случаях необходима госпитализация пациентов в специализированное отделение для проведения всестороннего обследования и динамического наблюдения.
С целью устранения явлений дыхательной недостаточности больным показана подача увлажненного кислорода; при выраженных расстройствах газообмена осуществляется переход на ИВЛ. При необходимости проводится противошоковая терапия, восполнение кровопотери (переливание кровезаменителей, гемотрансфузия).
При ушибах легких обычно ограничиваются консервативным лечением: производится адекватное обезболивание (анальгетики, спирто-новокаиновые блокады), бронхоскопическая санация дыхательных путей для удаления мокроты и крови, рекомендуется дыхательная гимнастика. С целью профилактики нагноительных осложнений назначается антибиотикотерапия. Для скорейшего рассасывания экхимозов и гематом используются физиотерапевтические методы воздействия.
В случае повреждений легких, сопровождающихся возникновением гемопневмоторакса, первоочередной задачей является аспирация воздуха/крови и расправление легкого посредством лечебного торакоцентеза или дренирования плевральной полости. При повреждении бронхов и крупных сосудов, сохранении коллапса легкого показана торакотомия с ревизией органов грудной полости.
Дальнейший объем вмешательства зависит от характера повреждений легкого. Поверхностные раны, расположенные на периферии легкого, могут быть ушиты. В случае выявления обширного разрушения и размозжения ткани легкого производится резекция в пределах здоровых тканей (клиновидная резекция, сегментэктомия, лобэктомия, пульмонэктомия).
При разрыве бронхов возможно как реконструктивное вмешательство, так и резекционное.
Прогноз определяется характером повреждения легочной ткани, своевременностью оказания неотложной помощи и адекватностью последующей терапии. В неосложненных случаях исход чаще всего благоприятный. Факторами, отягощающими прогноз, являются открытые повреждения легких, сочетанная травма, массивная кровопотеря, инфекционные осложнения.
Источник: https://www.KrasotaiMedicina.ru/diseases/zabolevanija_pulmonology/lung-damage
Периферический рак правого или левого легкого: что это такое, симптомы и лечение
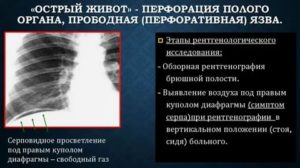
Онкологическая патология бронхо-легочной системы представляет собой довольно серьезную проблему. Легкие – орган, не имеющий болевых рецепторов в своей структуре. Поэтому боль, как симптом поражения, появляется на довольно поздних стадиях заболевания. В статье рассмотрены основные аспекты этиологии, клиники, диагностики и лечения периферического рака легких.
- Особенности верхушечной локализации опухоли
- Паранеопластический синдром
- Метастазирование
Этиологические факторы
До конца не совсем понятно, что же конкретно вызывает периферический рак легкого. Однако точно определены те факторы, которые могут поспособствовать появлению этого заболевания и его быстрому прогрессированию.
Любая опухоль легкого развивается быстрее при курении. Стаж систематического вдыхания никотина непосредственно влияет на степень угрозы развития онкологической патологии. К тому же, чем больше сигарет за сутки использует пациент, тем более выраженными будут хронические воспалительные и дегенеративные изменения эпителиальной выстилки дыхательных путей и легких.
Периферическая форма ракового поражения бронхо-легочной системы возникает в большей степени не бронхогенным путем (вдыхание канцерогенных соединений), как центральный рак, а гематогенно.
Например, вдыхание асбеста или металлов с канцерогенным действием приводит к появлению центрального рака легких. Он поражает крупные бронхи.
Периферический рак легких возникал чаще у тех лиц, у которых в крови была повышена концентрация тех же канцерогенных соединений.
Экологическая обстановка оказывает существенное влияние на риски появления онкопатологии легочно-бронхиальной системы. Жители городов и мегаполисов подвержены колонизации дыхательных путей ирритантами и поллютантами различного химического состава.
Хроническое воспаление бронхов – весомый фактор риска. Это касается пациентов с хронической бронхообструктивной болезнью и бронхитами.
Любое воспаление, протекающее длительно, может стать фактором озлокачествления. Особенно, когда речь идет об органах, выстланных эпителиальными клетками.
Наследственность, замыкая этот перечень, на деле занимает далеко не последнее место среди возможных причин онкологической трансформации нормальных клеток. Имеют значение не только опухоли легких или бронхов, но и раковый процесс любой локализации.
Симптоматика заболевания
Периферическое объемное образование, локализованное в любом легком, оказывает объемное давление либо на бронхи, либо прорастает плевру, либо другие соседние структуры и органы в зависимости от размеров. Современные доктора-онкологи выделяют несколько групп клинических проявлений.
Первая группа симптомов представляет собой признаки интраторакального распространения опухолевой массы. Однако, в отличие от бронхогенного (центрального) рака периферическая форма онкологического заболевания проявляется не так четко.
Кашель появляется при значительных размерах. То же касается кровохарканья. Этот симптом знаменует деструкцию опухолевого конгломерата или же прорастание бронха с нарушением целостности его слизистой.
Боль за грудиной и одышка тоже более типичны для рака центрального происхождения. Но известно, что при больших размерах периферическая форма клинически становится неотличимой от бронхогенной.
Охриплость голоса возникает при поражении левого возвратного нерва. Периферический рак левого легкого довольно часто сопровождается этим ярким синдромом. Но пациент жалуется на это уже при серьезных размерах образования. Периферический рак верхней доли левого легкого – редкая находка у молодых пациентов.
Там чаще локализуется туберкулезное поражение. Но с возрастом первый и второй сегмент становятся местом локализации периферической злокачественной опухоли.
Периферический рак нижней доли левого легкого (равно, как и правого) встречается реже, чем пневмония. Это второе по частоте встречаемости заболевания этой области.
Клинические особенности опухоли описываемой локализации представить сложно.
Чаще все-таки развивается периферический рак правого легкого. Это связано с анатомическими особенностями ветвления бронхов. Периферический рак верхней доли правого легкого встречается чаще у пожилых пациентов. Выявление рентгенологических изменений в этой области требует дополнительного исследования с помощью томографической методики.
С учетом синтопии легких на поздних стадиях болезни развиваются симптомы поражения соседних органов. Дисфагия часто беспокоит пациентов при вовлечении стенки пищевода. При распространении опухоли на сердечную мышцу или перикард возникают функциональные нарушения: аритмии, гипертония или гипотония.
Особенности верхушечной локализации опухоли
Апикальный рак развивается не так часто, как опухоли вышеописанных локализаций. Следует отметить, что верхушка легкого – излюбленная локализация туберкулезного процесса. Поэтому необходимо исключить в первую очередь именно это хроническое инфекционное заболевание.
Рак верхушки легкого протекает с довольно четкими симптомами, которые недооцениваются врачами смежных специальностей.
Так, боли в области плечевого сустава, сопровождающиеся атрофическими изменениями мышц предплечья, ревматологами и терапевтами расцениваются как проявление плечелопаточного периартрита или остеоартроза.
Верхушечный рак легкого носит в литературе иное название – рак Панкоста. Симптомокомплекс при этой локализации называется также.
Он включает поражение 1 и 2 ребра, выявляемое на рентгенограмме легких. Характерен симптом Горнера, который включает триаду признаков:
- миоз – сужение зрачка,
- энофтальм,
- птоз (опущение) века на стороне поражения.
Эти проявления связаны с вовлечением в процесс симпатического ствола.
Паранеопластический синдром
Речь идет о нарушении гормонального фона и метаболических сдвигов, вызванных опухолевым процессом. Чаще всего развитие четкого и очевидного паранеопластического синдрома связано с немелкоклеточным вариантом периферического рака.
Типично выраженная мышечная слабость. Она может сопровождаться появлением судорожного синдрома. Это связано с гипомагниемией.
Эндокринные изменения касаются в большей степени кушингоидного синдрома. В рамках гиперкортицизма развивается повышенное артериальное давление. Может беспокоить потемнение кожного покрова (гиперпигментация) сначала в области сгибов и складок, затем диффузное.
Отеки также могут свидетельствовать о паранеопластическом синдроме. Но они могут быть также вызваны синдромом верхней полой вены при сдавлении этого сосуда опухолью извне и последующем тромбозе.
Метастазирование
Возникновение отсевных очагов – неизбежная часть ракового процесса. Метастазы опухолей легких распространяются тремя путями:
- Основной путь – лимфогенный. Это связано с тем, что легкие – парный орган, имеющий густую сеть лимфатических капилляров, которые несут лимфу в более крупные лимфатические коллекторы.
- Гематогенный.
- Контактный или имплантационный. Он приводит к развитию канцероматоза плевральных листков.
Лимфогенный путь считается основным. Поражаются сначала региональные узлы. Возможно контралатеральное метастазирование. В зависимости от того, какие лимфатические коллекторы поражены раковыми клетками, онкологи классифицируют заболевание.
Гематогенно метастазы распространяются по различным органам. Довольно часто поражаются надпочечники. При этом выявляются симптомы недостаточности функции этого органа: слабость, падение артериального давления, аритмии (ощущения перебоев в работе сердца), электролитные сдвиги в лабораторных анализах.
Рентгенограмма грудной клетки и исследование черепа при помощи рентгена или компьютерной томографии выявляет поражение костей. Примерно у пятой части пациентов можно встретить метастазы именно там.
Выявление метастатических очагов в головном мозге и печени встречается с одинаковой частотой. Поэтому второй этап диагностики включает ультразвуковое исследование органов брюшной полости и томография черепа.
Диагностические мероприятия
Скрининговый метод обнаружения заболевания – флюорография. Сегодня кратность этого исследования – один раз в год.
Периферический рак легкого протекает очень быстро. Поэтому доктора любых специальностей должны обращать внимание на клинические проявления.
Обычно «,малые», симптомы остаются незамеченными. А именно они свидетельствуют о том, что болезнь только начинается. К сожалению, они очень неспецифичные, и сами пациенты по поводу их появления редко обращаются за консультативной медицинской помощью. Что же относится к этим симптомам?
- похудение без очевидных причин,
- немотивированный отказ от пищи,
- слабость,
- депрессивные расстройства,
- потеря интереса к жизни,
- ощущения неполного вдоха,
- головные боли,
- расстройства сна.
Общий анализ крови может выявить ускорение СОЭ. При значительном превышении нормальных показателей необходимо начать поиск онкопатологии. Также характерна анемия – снижение уровня гемоглобина. При детальном исследовании выясняется ее перераспределительный характер (сидероахрестическая анемия).
Биохимический анализ крови выявляет повышение уровня кальция и снижения концентрации магния. Может быть увеличен уровень С-реактивного белка.
Рентгенография показательна на поздних стадиях. Признаки периферического рака легких мало чем отличаются от проявлений бронхогенной опухоли на снимке, особенно на поздних стадиях.
Существуют особые формы периферического рака легких. Шаровидная опухоль на рентгене видна как круглая тень. Контуры ее неровные. Клинически, стоит сказать, она редко себя проявляет. Это связано с тем, что шаровидный рак исходит из клеток бронхов 4 порядка.
Параканкрозная пневмония – воспаление ткани легкого, окружающей объемное образование. На фоне лечения с помощью антибиотиков размеры опухоли заметно уменьшаются, но рентгенолога должно насторожить появление лучистости вокруг фокуса затемнения. Это говорит о воспалении лимфатических сосудов – лимфангоите.
Полостная форма периферического рака легких представляет собой образование, которое подверглось распаду в своей центральной части. Это связано с ишемией ткани. На рентгенограмме это будет кольцевидная тень с горизонтальным уровнем жидкости. Контуры неровные.
Второй этап диагностики носит уточняющий характер. Он необходим для того, чтобы определить форму болезни, распространенность опухоли, ее гистологическую структуру, степень дифференцировки, гормональную активность.
Необходимо выявить наличие метастазов, ведь все это влияет на прогноз и тактику лечения. Для того чтобы понять размеры и степень вовлечения соседних органов и структур, необходимо провести томографию. Медиастиноскопия, бронхоскопия, торакоскопия призваны оценить, поражено ли средостение, сердце, пищевод, плевра, лимфатические коллекторы.
Пункция с трасторакальным доступом позволяет осуществить забор биологического материала на цитологическое обследование. Клеточный состав, дифференцировка клеток, гистохимические особенности позволят оценить операбельность ситуации.
Метастазы часто локализованы в мозге, печени. Ультразвуковое исследование органов брюшной полости необходимо для визуализации печени. Головной мозг исследуется при помощи томографии.
Часто вовлекаемые надпочечники тоже нужно обследовать. МРТ – неотъемлемая методика для достижения этой цели. Сканирование костных структур организма и рентгенография выявляют очаги в костях. Бронхоскопический этап важен для дифференциальной диагностики. Им не стоит пренебрегать, но в то же время направлять пациентов на такое исследование нужно по показаниям.
Подходы к терапии и прогноз
Лечить рак легких можно двумя способами: хирургическое вмешательство и лучевая терапия. Первый метод имеет целесообразность далеко не всегда.
Если метастазов нет, а размеры опухоли не превышают 3 см в диаметре, и при этом не вовлечены соседние структуры, показана лобэктомия. Это удаление доли легкого. Довольно большой объем операции продиктован большим количеством рецидивов. К тому же, этого требуют правила абластики и антибластики, на которых зиждется онкохирургия.
При поражении изолатеральных лимфатических коллекторов (на одной стороне) первого порядка метастатическими очагами также может быть оправданна лобэктомия. Но отечественные онкохирурги предпочитают удаление целого легкого – пульмонэктомию.
Прорастание опухолью пищевода, метастазы в контралатеральные лимфатические узлы, отдаленные органы – мозг, печень, надпочечники – противопоказания к операции. Также тяжелая сопутствующая патология в стадии декомпенсации будет препятствовать хирургическому вмешательству.
На эти случаи используется лучевая терапия. Она может быть дополнением к операции. Тогда это лечение возникшего периферического рака одного или обоих легких называется комплексным.
Лучевое воздействие на образование целесообразно перед операцией, чтобы уменьшить размеры опухоли. На выживаемость влияет множество факторов. Они связаны как с характеристиками опухолевого процесса, так и с общим состоянием пациента:
- Степень прорастания соседних органов отягощает прогноз хотя бы потому, что делает раковое образование неоперабельным.
- Метастазы ухудшают функциональную активность важных органов – мозга и печени, а также надпочечников.
- Кахексия – финальный этап раковой болезни.
- Отсутствие метастазов и поражения большого числа лимфатических коллекторов с выполненным оперативным вмешательством многократно увеличивает такой важный статистический показатель, как пятилетняя выживаемость.
- Декомпенсация сердечных и почечных заболеваний вне зависимости от онкологических характеристик отягощает прогноз.
Таким образом, главная проблем онкологиии – своевременная диагностика и адекватное лечение. Периферический рак легкого при внимательном отношении к собственному организму может быть вовремя выявлен и успешно пролечен.
Загрузка…
Источник: https://prof-medstail.ru/bolezni-legkih/perifericheskoe-obrazovanie-v-legkom-simptomy-i-lechenie
Степени тяжести коронавируса — легкая,средняя, тяжелая, критическая
По мере распространения пандемии коронавируса мы получаем больше информации о том, как у разных людей проходит коронавирусная болезнь COVID-19. Так некоторые заболевшие коронавирусом имели легкую степень инфекции, другие – среднюю, тяжелую или критическую.
Рассматривая симптомы коронавируса, можно выделить кашель и температуру. Но, насколько сильным может быть кашель? Какая температура является серьезной? Как определить степень тяжести заболевания? Что означают степени тяжести коронавируса?
Пока нет четких руководств для пациентов, утверждающих, что врачи имеют в виду под легкой, средней или тяжелой формой тяжести COVID-19 . Появилось руководство по классификации болезни в исследовательских работах и эпидемиологических отчетах, но нельзя назвать его конкретным.
- Бессимптомная
- Легкая
- Средняя (умеренная)
- Тяжелая
- Критическая
Каждый из этих «уровней» заболевания встречается значительно реже, чем предыдущий (тяжелые случаи, реже, чем средние; средние в свою очередь менее распространены, чем легкие и т. д.).
Какая степень тяжести может развиться в случае заболевания COVID-19?
Большинство молодых и здоровых людей с большей вероятностью получат бессимптомную или легкую степень тяжести коронавирусной инфекции. Однако в последнее время поступают сообщения о тяжелых формах заболевания, включая смертельные случаи, у молодых людей. Шанс тяжелой степени заболевания у молодых людей низкий в процентном отношении, но не равен нулю.
Значительно больше шансов развития средней, тяжелой или критической степени тяжести коронавирусной инфекции в группах риска:
- За 60 лет (и еще в большей степени, если за 70).
- При наличии болезней сердца, легких, рака и химиотерапии, иммунодефицита.
- После трансплантации органа.
(Подробнее о том кто находится в группе риска)
Когда затрагивается огромное количество людей, они не все идеально вписываются в групповую классификацию тяжести коронавирусной инфекции. Но если симптомы преимущественно связаны с легкой формой заболевания, но с наличием одного или двух умеренных признаков средней тяжести, заболеванию соответствует степень «от легкой до средней».
Если симптомы в основном относятся к средней тяжести, но состояние ухудшается и появляются симптомы, которые кажутся «серьезными», обращайтесь за неотложной помощью.
Значительно больше шансов, что болезнь будет прогрессировать и перейдет в более тяжелую стадию для тех, кто находится в группе риска, особенно если за 60. Если вы находитесь в очень уязвимой группе и подозреваете, что у вас даже умеренная степень COVID-19, вам следует обратиться за медицинской помощью.
Бессимптомный COVID-19
Бессимптомное состояние означает отсутствие симптомов. Тем не менее, есть сообщения о потере обоняния у людей, не имеющих других симптомов. Технически это тоже является симптомом.
Если вы живете в доме с людьми с вероятной инфекцией COVID-19 и у вас нет симптомов, у вас может быть бессимптомное заболевание. Вы не будете знать наверняка, пока не проведете тест на коронавирус. Помните, что вся эта пандемия, вероятно, началась с одного случая. Не будьте распространителем .
Легкая тяжесть коронавирусной инфекции COVID-19
Вирус поражает в основном верхние дыхательные пути. Ключевые симптомы – температура с кашлем или без кашля.
Пациенты с легкой степенью заболеваниями имеют симптомы похожие на грипп – сухой кашель и умеренно повышенную температуру до 37,8 ° C. Иногда температура может быть лишь слегка повышена, а кашля может не быть совсем. Пациенты могут заметить, что им немного труднее дышать, чем обычно, при физической нагрузке, но у них нет переутомления от обычной домашней деятельности.
При легкой степени коронавирусной болезни COVID-19:
- Повышение температуры до 37,8 ° C.
- Утрата обоняния.
- Усталость , мышечные боли или головная боль .
- В некоторых случаях боль в горле или насморк.
- Нет выраженной одышки.
- Способность самостоятельно заботиться о себе (приготовление пищи и т.д.). Аппетит нормальный или в пределах нормы.
- Ухудшение психологического состояния (грусть, слезы) .
- Симптомы обычно длятся около 7-10 дней.
Большинство здоровых людей в возрасте до 60 лет, у которых есть симптомы, будут иметь эту форму коронавирусной болезни.
Большинство (81%) симптоматических случаев COVID-19 остаются легкими по степени тяжести. Тем не менее, состояние больных с легкой степенью заболевания может ухудшиться, иногда быстро, до средней, тяжелой и критической степени тяжести. Это более вероятно для групп риска.
Во второй части этой статьи мы рассмотрим умеренные, тяжелые и критические степени заболевания коронавирусом.
Когда обращаться за помощью
Ничто не заменит осмотр врача.
Тем не менее, подавляющее большинство больных с легкой или бессимптомной степенью инфекции не нуждаются в медицинской помощи и могут лечиться дома. Есть некоторые обстоятельства, при которых необходимо обратиться к врачу:
Если вы находитесь в группе риска, обратитесь за медицинской помощью. Это относится ко всем, кто находится в самоизоляции. Вам следует обратиться к врачу (по телефону), если у вас появились симптомы COVID-19, и вы находитесь в группе риска.
Если у вас есть симптомы, которые ухудшаются, обратитесь за помощью. Это особенно важно, если у вас есть какие-либо из симптомов тяжелой формы.
Средняя тяжесть COVID-19
При средней тяжести коронавирусной инфекции воспаление переходит ниже в легкие, поэтому симптомы респираторных заболеваний, такие как кашель, более выражены.
У пациентов с умеренным COVID-19 возникает воспаление в бронхиолах – сильная одышка и тенденция к учащенному сердцебиению, особенно при движении.
С умеренным COVID-19:
- Может быть более сильный кашель.
- Температура, скорее всего, достигнет или превысит 37,8 ° C.
- Одышка от физической нагрузки, даже при подъеме по лестнице, но не до такой степени, чтобы вызвать тревогу. В неподвижном состоянии одышки нет.
- Незначительная боль при длительном кашле, но отсутствует постоянная боль.
- В течение нескольких дней кашель может быть очень стойким, много раз в час.
- Сон может быть несколько нарушен кашлем, но не возникает одышка в постели.
- Может быть понос (диарея). Тошнота и рвота, однако, маловероятны.
- Может быть головная боль.
- Могут появиться ранние признаки воспаления легких – одышка, более сильная чем в легкой степени (проявляется только при физической нагрузке).
- Ощущение усталости, но есть возможность обслуживать себя.
- Сухость при дыхании через открытый рот. Но моча бледно-желтого цвета, обезвоживания нет.
- Возможность читать или смотреть телевизор без одышки, разговаривать по телефону.
- Аппетит может быть снижен.
- В течение нескольких дней уставшее состояние, нежелание покидать постель.
- Ухудшение психологического состояния.
- Умеренный COVID-19 очень распространен. Обычно болезнь длится около 7-14 дней.
Немедленно обратитесь за помощью если:
- У вас есть эти симптомы, но вам все труднее дышать
- Вы не можете выполнять основные дела – принимать душ, готовить пищу и есть.
- Вы не можете говорить целыми предложениями, не делая лишних вдохов.
Тяжелая степень COVID-19
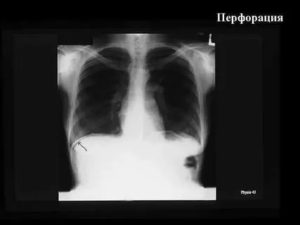
На этом недатированном изображении, предоставленном Mount Sinai Hospital в марте 2020 года, показана компьютерная томография 65-летнего мужчины из Китая с COVID-19.
Пневмония, вызванная новым коронавирусом, может проявляться как характерные мутные пятна на внешних краях легких, обозначенные стрелками.
Тяжелая степень коронавирусной инфекции COVID-19 означает, что это пневмония, воспаление легких, вызванное вирусом в крошечных воздушных мешочках (альвеолах).
Тяжелая степень COVID-19 более вероятна у пациентов старше 60-и лет или при наличии тяжелых заболеваний. Здоровые и молодые люди гораздо реже могут получить тяжелую степень заболевания.
У пациентов с тяжелой степенью заболеваниями отмечается сильная одышка (при небольшой физической нагрузке или даже в состоянии покоя). Они не в состоянии закончить предложение без лишних вдохов или вообще не могут говорить. Так как уровень кислорода в крови падает, они дышат быстрее.
Врачи измеряют частоту дыхания при оценке этого состояния. Обычно взрослые дышат со скоростью 12-18 вдохов в минуту. При пневмонии частота вдохов повышается, иногда заметно.
При подобных симптомах следует немедленно обратиться за медицинской помощью.
При тяжелом течении КОВИД-19:
- Заметно затруднено дыхание.
- Одышка даже в состоянии покоя.
- Невозможность произнести предложение без дополнительных вдохов.
- Тяжесть при дыхании.
- Боль в спине, животе или груди при дыхании.
- Высокая температура.
- Невозможность успокоить дыхание.
- Отсутствие аппетита и жажды.
- Плохое самочувствие, нежелание читать или смотреть телевизор.
- Другие думают, что вы в замешательстве.
Другие распространенные симптомы пневмонии COVID-19 включают (у вас не обязательно могут быть все или даже большинство из них):
- Быстрое и поверхностное дыхание.
- Быстрое сердцебиение.
- Нездоровый внешний вид.
- Пониженное артериальное давление.
Критическое состояние COVID-19
При тяжелой пневмонии может развиться состояние, называемое тяжелый острый респираторный синдром (ТОРС).
Небольшие воздушные мешочки в легких становятся настолько воспаленными и влажными, что склонны прилипать, и сурфактант не может выполнять свою работу, так как в альвеолах слишком много воспалительной жидкости, образовавшейся из-за вирусов.
В таком случае необходимо искусственное дыхание. Для этой цели нужен аппарат искусственной вентиляции легких.
Наиболее опасно в критическом состоянии, если развивается сепсис (заражение крови). Другие органы перестают работать, что может привести к смерти.
Шансы, что в результате заражения коронавирусом молодой здоровый человек окажется в критическом состоянии низкие, но не равны нулю. В то время, как подавляющее большинство здоровых молодых людей не оказывается в критическом состоянии в случае коронавируса, вы никогда не можете быть уверены, что это не случится с вами.
Большинство пациентов пожилого возраста также не доходят до критической степени тяжести COVID-19, но у значительной их части болезнь прогрессирует. Риск возрастает с возрастом
Вы можете пережить критический COVID-19 с помощью интенсивной терапии в больнице, но даже этого не всегда достаточно, как мы видим на примерах во всем мире.
Вам следует немедленно позвонить по номеру экстренной помощи, если вы считаете, что у вас или у ваших близких есть симптомы тяжелой или критической степени коронавируса COVID-19.
Доктор Мэри Лоут (Великобритания)
Перевод с английского
Источник
Приложение. Степень поражения легких при коронавирусе
Источник http://medradiology.moscow/f/rentgen_kriterii_dif_diagnostiki_vospalitelnyh_izmenenij_ogk_covid.pdf
Тяжесть поражения легких на МСКТ коррелирует с тяжестью заболевания.
Суть метода заключается в подсчете процентов вовлечения в патологический процесс каждой из пяти долей легких:
- < 5% вовлечено
- 5% -25% вовлечено
- 26% -49% вовлечено
- 50% -75% вовлечено
- > 75% вовлечено
Общий балл по МСКТ является суммой индивидуальных показателей доли и может варьироваться от 0 (отсутствие вовлечения) до 25 (максимальное вовлечение), когда все пять долей вовлечены более чем на 75%.
Процент поражения легких может быть рассчитан путем умножения общего балла на 4.
Пример: 1-доля поражено 20% 2- балла, 2-ая доля 20% – 2 балла, 3 доля поражено 4% – 1 балл, 4- я доля поражено 50% – 4 балла, 5- я доля 30% – 3 балла
Общий процент поражения легких = (2+2+1+4+3)x4=48% (округляется до 50%)
Подробная информация в этом файле.
Полезная ссылка (для профессионалов)
Лекция: Коронавирусная инфекция COVID-19.Часть 5. Лучевые методы исследования при COVID-19 и вирусных пневмониях.Т.Н.Трофимова, О.В.Лукина, А.А.Сперанская, Н.А.Ильина, П.В.Гаврилов,К.К.ПанунцеваПервый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова
(Россия, Санкт-Петербург, ул. Льва Толстого, д. 6–8)
;
f
Источник: https://medz24.ru/stepeni-tjazhesti-koronavirusa/







