Желтая мокрота при кашле – причины и лечение
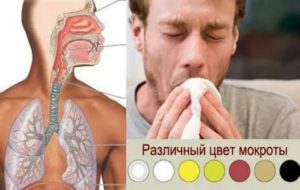
Даже у здорового человека в бронхах вырабатывается слизь. Она выполняет функцию фильтра, задерживая в себе пыль, отмершие клетки, патогенные микроорганизмы. Небольшое отхождение жидкости при кашле не должно вызывать особых волнений. Исключением считается желтый цвет мокроты. Такой оттенок указывает на развитие воспалительного процесса в органах дыхательной системы.
Оттенок желтой мокроты
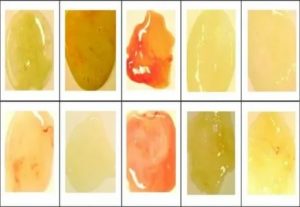
Здоровый человек откашливает 10-100 мл мокроты в сутки. В норме слизь бесцветная, прозрачная, имеет однородную вязкую текстуру. В желтый цвет ее окрашивают лейкоциты, которые атакуют возбудителей болезни. Чем темнее флегма, тем больший вред нанесен организму.
Оттенки слизи указывают на возбудителей болезни:
- желто-зеленая – при бактериальной инфекции;
- ярко-желтая – при атаке пневмококковыми бактериями;
- бело-желтая – вирусы или аллергены;
- желто-коричневая – компоненты табачного дыма;
- желто-розовая – разрыв капилляра.
Пенистая текстура появляется при передозировке лекарственными препаратами.
Методы диагностики
На консультации врач опрашивает больного о сопутствующих симптомах (температуре, насморке, интенсивности кашля, общем самочувствии). Он осматривает горло, прощупывает лимфоузлы, прослушивает бронхи и легкие. На основании этих сведений специалист назначает лабораторные исследования:
- анализ мочи и крови;
- мазок из зева и носоглотки;
- рентгенографию;
- бронхоскопию;
- туберкулиновую пробу.
Исследуется объем, состав мокроты. Проводится бактериальный посев на чувствительность к антибиотикам.
Причины появления желтой мокроты при кашле
Физиологические причины могут вызвать усиленное отделение бесцветной мокроты. Желтый цвет флегмы указывает на развитие патологического процесса в органах дыхания.
Бронхоэктатическая болезнь. Врожденные аномалии или необратимые последствия неудачного лечения болезней дыхательной системы иногда становятся причиной деформирования альвеол.
В них образуются мешочки, наполненные гноем. При кашле они окрашивают мокроту в желтый цвет. Дополнительные симптомы – одышка, боли в грудине, слабость.
Наибольший объем ржавой флегмы откашливается по утрам после вставания с постели.
Туберкулез легких. Возбудитель заболевания – палочка Коха попадает в организм человека воздушно-капельным путем. На ранних стадиях болезни при кашле отходит прозрачная мокрота.
Но по мере развития недуга слизь становится желтой, а после – приобретает ржавый и коричневый оттенок.
Кроме изматывающих приступов, туберкулез проявляется резким похудением, потливостью, болью в груди, температурой 37°, которую невозможно сбить.
Кашель курильщика. При курении табачный дым, сажа и смолы оседают на слизистой оболочке органов дыхания. Они раздражают кашлевые рецепторы, из-за чего человек постоянно покашливает, с выделением ржавой слизи.
Сопутствующие симптомы кашля курильщика – одышка, хрипы по ночам, головные боли, хроническая усталость. Болезнь требует длительного лечения, так как даже при отказе от вредной привычки бронхи еще долго очищаются от токсинов.
Абсцесс легкого. Так называется болезнь, при которой в легком образуется полость с гнойным содержимым. При ее вскрытии человек страдает от приступов кашля с выделением большого объема зловонной желтой мокроты. При формировании абсцесса у больного повышается температура, появляются боли в груди, симптомы сильной интоксикации.
Острый и хронический бронхит. Острый бронхит может быть отдельным заболеванием или осложнением простуды. Хроническая форма появляется при неблагоприятных условиях проживания и труда.
Основной симптом – влажный продуктивный кашель с выделением желто-зеленой мокроты. Кроме того, больной дышит с хрипами, страдает от высокой температуры, головной боли, одышки.
Интенсивность проявления болезни повышается в ночное время и по утрам.
Лекарства для выведения желтой мокроты
Основное лечение направлено на борьбу с возбудителями болезни (бактериями, вирусами, грибками или аллергенами). В качестве дополнительной терапии врач назначает лекарства для разжижения и выведения желтой мокроты, так как флегма – благоприятная среда для развития вторичной инфекции.
В зависимости от диагноза и стадии болезни назначаются лекарства:
- Рефлекторного воздействия («Линкас», «Термопсол»). Препараты раздражают центры, которые активируют работу мускулатуры бронхов.
- Прямого действия («Пертуссин», «Гербион»). Лекарства раздражают центры формирования мокроты, увеличивая в ней жидкую основу.
- Муколитики для выведения флегмы («Аброл», «Амброксол»).
- Препараты для угнетения выработки флегмы («Мукодин», «Мукосол»).
Желтая мокрота при кашле указывает на наличие серьезной проблемы в организме. Поэтому вместе с лекарственными препаратами врач назначает витамины, средства для поднятия иммунитета, улучшения общего состояния здоровья («Эхинацею», «Биомун).
Народные методы лечения болезней с желтой мокротой
В дыхательной системе больного находятся живые и погибшие возбудители, продукты их жизнедеятельности, частички гноя, отмершие клетки слизистой. Интоксикация проявляется головными и мышечными болями, состоянием подавленности, общей слабости.
Для улучшения самочувствия необходимо пить много жидкости. Кроме чистой негазированной воды, врачи рекомендуют принимать такие народные средства:
- отвар ромашки;
- компот из сухофруктов;
- настой ягод шиповника;
- морс из свежих ягод;
- чай из липового цвета.
Компрессы (горчично-медовые, эвкалиптовые) и ингаляции (с минеральной водой, хвоей, ментолом) активизируют кровообращение в зоне органов дыхания. Благодаря этим рецептам народной медицины происходит ускорение обменных процессов, разжижение мокроты, облегчение откашливания флегмы.
Компрессы и ингаляции запрещены во время острой фазы болезни, при высокой температуре, разрывах мелких кровеносных сосудов. Такие методы лечения противопоказаны беременным женщинам и детям, младше 1 года.
Для укрепления иммунитета и заживления раздраженных тканей используйте средства народной медицины, например, мед. Его можно рассасывать, добавлять в молоко, смешивать с имбирем и лимоном. Также полезны кисломолочные напитки, которые восстанавливают микрофлору кишечника после разрушающего воздействия антибиотиков.
Профилактические меры
Желтая мокрота при кашле выделяется, когда воспалительный процесс переходит на бронхи и легкие. Поэтому главная мера профилактики – своевременное лечение простудных заболеваний.
Кроме того, для сохранения здоровья необходимо:
- проходить ежегодные профосмотры;
- принимать витаминные комплексы;
- заниматься физкультурой и спортом;
- перейти на здоровое питание;
- проводить закаливающие процедуры;
- соблюдать режим труда и отдыха.
Отказ от вредных привычек поможет не только избежать появления кашля курильщика, но и сохранить здоровье на долгие годы.
Источник: https://stop-kashel.ru/zheltaya-mokrota-pri-kashle-prichiny-i-lechenie/
Образование желтой мокроты — патологическое состояние
› Кашель ›
Желтая мокрота считается признаком воспалительного процесса в организме. В норме слизь бесцветная, но с присоединением инфекции мокрота изменяет цвет.
Процесс свидетельствует о повышении лейкоцитов и осложнениях.
Чтобы при кашле не появилась желтая мокрота, при первых покашливаниях необходимо обратиться к врачу, который не допустит развития патологического состояния, назначив эффективное и своевременное лечение.
Причины образования желтой мокроты
! В зависимости от фактора, из-за которого появилась флегма (мокрота), слизь бывает не только желтой. Темно-желтый слизистый экссудат часто замечают по утрам люди, злоупотребляющие табакокурением.
При загрязненной атмосфере флегма приобретает коричневато-желтый оттенок. Зеленовато-желтая слизистая субстанция указывает на присоединение бактериальной инфекции.
Важно вовремя предотвратить патологию, пока в мокроте не появятся кровяные примеси.
Слизь желтого цвета указывает на наличие в организме патогенных микробов. Специалисты выделяют ряд заболеваний, которым свойственно появление слизеотделения желтого оттенка:
- бронхит — первый симптом болезни — кашель, впоследствии с присоединением слизистых выделений, лихорадки с повышением температуры, боли в горле. Появление бронхита обусловлено вирусными или бактериальными инфекциями;
- воспаление легких (пневмония) — острое патологическое состояние, симптомами которого являются: нарушение дыхания, высокая температура, кашель с выделение мокроты желтоватого или зеленоватого оттенков, иногда с примесями крови. Инфекционно-дегенеративный процесс поражает одно или оба легких, при котором альвеолы легкого заполняются гноем или жидким экссудатом;
- ОРВИ, грипп — наиболее часто после перенесенного гриппа или ОРЗ замечается остаточный кашель с выделяющейся при отхаркивании желтой мокротой;
- воспаление придаточных пазух носа (гайморит, синусит) — проявляется симптомами заложенности, слизистыми выделениями из околоносовых пазух, головной болью в области лба, повышением температуры, характерным кашлем с выделением слизи желтоватого оттенка, что свидетельствует о гнойном процессе. К воспалению приводит аллергия, вирусная или бактериальная инфекция. Патологическое состояние начинается с раздражения пазух носа слизью, которая скапливается и служит благоприятной средой для размножения патогенных микроорганизмов;
- муковисцидоз — хроническое заболевание со скоплением секреторных выделений в легких передается по наследству. При кистозном фиброзе — второе название патологии — выделяется желтая, коричневатая, зеленоватая слизь;
- аллергия — взаимодействие с аллергеном приводит к раздражению слизистой носоглотки. Аллергическая реакция проявляется воспалением с влажным кашлем и отхаркиванием трахеобронхиальной слизи;
- астматический синдром — болезнь проявляется хрипами в бронхах, одышкой, кашлем с незначительными выделениями слизистого экссудата;
- туберкулез — инфекционно-воспалительное поражение легких. Возбудителем болезни служит палочка Коха. В начале заболевания выделяется белая мокрота, о запущенном состоянии свидетельствует выделение желтой слизи, которая со временем приобретает коричневый оттенок. На туберкулез указывает сильный кашлевой рефлекс, повышение температуры тела, резкое снижение веса и другие признаки;
- бронхогенный рак — непроходящий кашель более 2 недель с последующим появлением желтой слизи с кровяными примесями при отхаркивании. Если длительно беспокоит боль в груди и затяжной кашель, следует обратиться к врачу и исключить рак легких.
Справка! Если к выделению мокроты присоединяется повышение температуры, это повод срочно обратиться к врачу. Доктор проведет диагностику на основании секреторных выделений и назначит действенное лечение во избежание осложнений.
Лечение желтой мокроты при кашле
Это важно! Терапевтическое или хирургическое лечение назначается после диагностических мероприятий, в ходе которых выясняется, что привело к кашлевому процессу, чем болеет пациент. На основании микроскопического, макроскопического, бактериологического исследования, анализа крови, туберкулиновой пробы, рентгена легких, флюорографии врач выбирает тактику лечения.
При отсутствии повышенной температуры тела достаточно амбулаторного лечения с придерживанием предписаний врача.
Если температура поднимается выше 38 градусов, рекомендуется постельный режим или госпитализация — в зависимости от диагноза.
Комплексная терапия включает в себя диетическое питание с исключением жареной, соленой, копченой пищи, чрезмерного потребления сладостей — вредная еда провоцирует размножение болезнетворных бактерий.
Предпочтение отдается вареным продуктам, еде, приготовленной на пару, желательно потребление большого количества клетчатки в виде фруктов и овощей, кисло-молочных продуктов. Поддержание чистоты в жилом помещении, регулярное проветривание комнаты, отказ от курения на время болезни способствует скорейшему выздоровлению.
Исходя из индивидуальных особенностей пациента и сложности воспалительного процесса рекомендуется прием следующих лекарственных препаратов:
- Отхаркивающие средства — выводят мокроту из верхних дыхательных путей — Трипсин, Термопсис, Натрия Бензоат;
- Бронхорасширяющие медикаменты — способствуют выходу мокроты из бронхов — Стоптуссин, Эреспал, Бромгексин, Геделикс;
- Антибиотики широкого спектра действия — для лечения желтой мокроты важно правильно выбрать антибактериальные препараты помимо симптоматического лечения;
- Ингаляции — оказывают противовоспалительное, антисептическое, отхаркивающее действие — Беродуал, физраствор;
- Антигистаминные лекарства — если кашель аллергического происхождения, назначается противоаллергическая терапия.
Обратите внимание! Чтобы быстрее снять кашлевую симптоматику и избавиться от мокроты, рекомендуется пить больше жидкости, пользоваться увлажнителем воздуха, отдыхать, избегать неприятных запахов, при кашлевом рефлексе принять горизонтальное положение для расширения легких. Помимо лечения кашля стоит уделить внимание слизистым горла и носа, ведь в этих местах скапливается большое количество вредных микроорганизмов, попадающих в бронхи.
Лечение кашля с желтой мокротой народными методами
С желтой мокротой при кашле эффективно справляются средства народной медицины в виде настоек, примочек, отваров, растираний, компрессов. Лекарственные травы, собранные народными целителями, помогают облегчить состояние:
- настой мать-и-мачехи;
- запаривание смеси подорожника, чабреца, корня девясила, багульника;
- смесь сока белокочанной капусты с медом;
- сок лимона.
Внимание! Частые полоскания горла содой с солью способствуют улучшению состояния.
Сопутствующие симптомы
Для правильной диагностики заболевания, провоцирующего мокроту желтого цвета, врач собирает анамнез со слов больного, обращая внимания на дополнительные симптомы:
- болезненные ощущения, дискомфорт за грудной клеткой;
- асфиксия;
- повышение температуры тела;
- кашель.
Справка! На основании вышеперечисленных признаков складывается клиническая картина болезни и назначается терапия.
Профилактика
Чтобы избежать кашля с желтой мокротой, необходимо придерживаться профилактических мероприятий:
- при первых признаках ОРВИ обращаться к врачу, не заниматься самолечением;
- прекратить злоупотреблять табакокурением;
- избегать людных мест во время эпидемий гриппа и простуды;
- своевременно вакцинироваться от воспаления легких и гриппа;
- чаще мыть руки;
- правильно питаться;
- воздержаться от переохлаждения и перегрева.
: Как избавится от мокроты
Образование желтой мокроты — патологическое состояние Ссылка на основную публикацию
Источник: https://kashlya-net.ru/kashel/zheltaya-mokrota
Кашель с желтой мокротой: причины, диагностика, лечение

Желтая мокрота — признак развития в дыхательной системе воспалительного процесса и повышения в плазме крови уровня лейкоцитов. У здорового человека слизистый секрет прозрачный. Изменение цвета экссудативного выделения (особенно при наличии симптомов ОРЗ) — повод для обращения к врачу-пульмонологу для диагностики основного заболевания и определения направления лечения.
Что такое мокрота, и почему она может изменить цвет
Продуктивный (влажный) кашель свидетельствует о включении механизмов, способствующих очищению легких и бронхов от патогенных микроорганизмов, токсинов или частиц загрязненного воздуха (табачный дым, пыль). Организм обеспечивает выведение инфекции и токсичных веществ из дыхательной системы путем усиления секреции слизи (мокроты, флегмы), выделяемой железами бронхов и трахеи, и активизацией кашлевого рефлекса.
Мокрота приобретает желтый или желтовато-зеленый оттенок при наличии в ней примесей гноя, что свидетельствует о развитии воспаления, причиной которого является бактериальная инфекция. Ярко-желтый (канареечный) цвет флегмы обусловлен повышенным содержанием эозинофилов и наблюдается при эозинофильных инфильтративных процессах в легких или бронхиальной астме.
Выделение слизи желтого цвета может быть обусловлено и субъективными причинами. Табак и никотиновые смолы придают слизистому экссудату желто-ржавый оттенок. Употребление в пищу большого количества моркови или цитрусовых тоже может спровоцировать образование большого количества желтого экссудата.
Признаки физиологического и патологического кашля
Кашель является безусловным рефлексом, способствующим очищению дыхательных путей от скопившейся мокроты или инородных частиц, попавших с потоком вдыхаемого воздуха. В норме человек может кашлять в течение суток до 20 раз. Основными признаками физиологического кашля являются отсутствие:
- длительных приступов;
- хрипов, удушья;
- систематичности;
- симптомов заболевания.
Кашель, появляющийся по утрам, скорее всего вызван скоплением во время сна в дыхательных путях мокроты.
Патологический кашель появляется при развитии очагов воспаления, локализованных в дыхательной системе. При этом наблюдаются характерные для той или иной болезни симптомы, позволяющие диагностировать заболевание.
Основные характеристики патологического кашля:
- сила (от покашливания до надрывного кашля);
- длительность (острый, затяжной, хронический);
- тембр (отрывистый, лающий, звонкий, сиплый, беззвучный);
- наличие выделений (продуктивный, непродуктивный);
- характеристики флегмы (оттенок мокроты, ее вязкость, есть ли в ней сгустки крови или гной).
При диагностике патологического кашля учитывается время суток и сезон:
- утренний кашель характерен как для курильщиков, так и больных туберкулезом;
- вечерний кашель бывает при хроническом бронхите или пневмонии;
- ночной кашель может быть симптомом острого бронхита, аллергической реакции на пыль или заднего ринита;
- для весеннего и осеннего сезонов характерны аллергии (кашель, насморк, слезоточивость) на цветущие растения;
- зимой кашлевый синдром наблюдается при ОРЗ и сопровождается пиретической температурой, суставной ломотой и ринитом.
Диагностика кашля с желтой мокротой
Кашель с желтой мокротой — симптом многих заболеваний дыхательной системы. Для более точной диагностики врач должен осмотреть пациента, провести аускультацию при помощи стетоскопа или фонендоскопа, получить результаты анализов крови, мочи, мокроты.
При необходимости может быть назначен рентген грудной клетки, спирометрия, бронхоскопия или компьютерная томография. При подозрении на бронхиальную астму (в т.ч. наследственную) врач может рекомендовать провести кожные пробы для выявления аллергенов.
При постановке диагноза специалист отмечает все симптомы, поскольку появление желтой флегмы сопровождает различные заболевания дыхательных путей. Только по совокупности признаков, при выявлении возбудителя и определении локализации воспалительного или дегенеративного процесса врач сможет точно диагностировать болезнь и назначить соответствующее лечение.
Кашель с мокротой желтого цвета появляется при пневмонии (воспалении легких). При этом наблюдается повышение температуры, она устойчиво держится на протяжении от 3 до 5 дней, после чего наступает период «мнимого благополучия», за которым следует обострение заболевания. Возбудителями воспалительного процесса, локализованного в сегментах легких, являются следующие патогенные микроорганизмы:
- клебсиеллы;
- золотистые стафилококки;
- гемолитические и зеленящие стрептококки и др.
При кашле отходит густая мокрота, желтый цвет которой обусловлен наличием в ней гноя, состоящего из:
- серозной жидкости;
- слизи;
- мертвых лейкоцитов;
- возбудителей инфекции.
В отличие от пневмонии, при бронхите воспалительный процесс локализован исключительно в бронхах.
При туберкулезе, возбудителем которого являются туберкулезные микобактерии (палочки Коха), желтый оттенок мокрота приобретает только на некоторых стадиях заболевания.
Ранние этапы характеризуются белой или светло-желтой пигментацией экссудата, а при развитии кавернозных форм появляется кровохарканье.
Врач может назначить дополнительные исследования, направленные на выявление возбудителя воспаления или патологических изменений тканей легких, при кашле без температуры, который длится более 3 недель, а также других симптомах туберкулеза:
- повышенная потливость;
- потеря аппетита;
- нарушения сна;
- резкое снижение веса и др.
При бронхоэктатической болезни тоже откашливается желтая слизь. Данное заболевание характеризуется появлением в бронхиальных альвеолярных структурах полых образований, которые заполняются гноем.
Мокрота, отделяющаяся с кашлем, представляет собой многослойную структуру желтого цвета с вкраплениями крови.
Для точной диагностики заболевания необходимо проведение ряда исследований, позволяющих исключить пневмонию или эмфизему.
Для синусита также характерно появление кашля с мокротой желтоватого оттенка, которая содержит гнойные выделения из воспаленных пазух.
Абсцесс легких — папулезное образование, которое локализовано в тканях бронхов или легких. При вскрытии папулы может развиться нагноение или гнойное расплавление легких, сопровождающиеся выделением больших объемов желтого экссудата с примесью свежей крови. Такое состояние приводит к дыхательной недостаточности и высокому риску летального исхода.
Мокрота с желтым оттенком может наблюдаться при развитии раковой опухоли, расположенной в центральных сегментах легких. Цвет экссудата обусловлен наличием в нем гноя и крови.
Диагностика заболевания, сопровождающегося кашлем с отделением желтой мокроты, должна проводиться врачом-пульмонологом. После сопоставления результатов исследований, анализов и осмотра врач поставит диагноз и определит направление лечения.
Самолечение может привести к появлению осложнений текущего заболевания и вызвать обострения хронических болезней. При кашле у ребенка необходимо обратиться за консультацией к врачу-педиатру.
Как вылечить кашель с желтой мокротой
При ОРВИ или бронхите врач может назначить препараты, которые обладают муколитическими или отхаркивающими свойствами. Медикаменты, относящиеся к таким фармакологическим группам, могут иметь как синтетическое, так и растительное происхождение.
Подобные лекарственные средства при продуктивном кашле назначаются следующим образом:
- отхаркивающие препараты рекомендуются при отделении жидкой или не слишком густой мокроты;
- муколитические средства назначают в том случае, если мокрота густая и вязкая, а ее отделение затруднено.
Медикаменты с отхаркивающими свойствами могут иметь разные механизмы действия:
- резорбтивного — раздражают слизистую бронхов для увеличения образования мокроты;
- рефлекторного — раздражают слизистую желудка, возбуждая рвотный центр и усиливая выделение слизи в дыхательных путях и перистальтику бронхиальной мускулатуры.
- Амброксол АЦЦ Бромгексин
Муколитические препараты подразделяются на:
- разжижающие бронхиальный секрет и повышающие эластичность мокроты (например, АЦЦ);
- ускоряющие выход экссудата из бронхов (Амброксол и Бромгексин);
- снижающие образование мокроты (М-холиноблокаторы и глюкокортикоиды).
Если лекарственное средство эффективно при купировании кашля у взрослого, это не означает, что этот препарат можно использовать в педиатрии. При выборе медикаментов для лечения детей нужна консультация врача-педиатра, поскольку отхаркивающие препараты рефлекторного действия могут вызвать у ребенка рвоту и угнетение дыхательной функции.
Источник: https://RuPulmonolog.ru/kashel-simptomy-lechenie/kashel-s-zheltoj-mokrotoj-prichiny-diagnostika-lechenie
Почему постоянно отхаркивается слизь из горла
Часто пациенты при обращении к врачу предъявляют жалобы на то, что у них постоянно отхаркивается слизь из горла.Определение причин возникновения этого неприятного симптома, сопутствующих признаков, своевременная диагностика и лечение патологического процесса помогут избавиться от этого явления.
Важно как можно быстрее разобраться в предрасполагающих и провоцирующих факторах появления слизи в носоглотке и уточнение генеза заболеваний, вызывающих скопление мокроты.
Причины скопления вязкой слизи в горле в большинстве случаев связаны с острыми или хроническими патологиями носоглотки и пульмонологическими заболеваниями.
Как появляется слизь в горле
Неприятное ощущение комка в носоглотке, когда в горле постоянно слизь, першение и желание откашляться в большинстве случаев связаны с возникновением воспалительных заболеваний верхних и нижних дыхательных путей, полости носа и околоносовых пазух.
Слизь продуцируют бокаловидные клетки верхних слоев слизистой.
Она представляет собой прозрачное, вязкое вещество, обладающее следующими полезными функциями:
- обволакивает и предохраняет от пересыхания носоглотку, трахею, гортань, бронхи и альвеолы;
- задерживает от проникновения внутрь различных агрессивных агентов (бактерии, вирусы, грибки, простейшие) и других инородных частиц;
- является средой обитания полезных микроорганизмов;
- поддерживает местную иммунологическую реактивность слизистых бронхолегочной системы и полости носа.
При попадании в носоглотку и нижние дыхательные пути чужеродных агентов и развития воспаления слизистых оболочек — в головном мозге активируются процессы слизеобразования и выработка большого количества вязкого секрета.
Вязкая слизь обволакивает носоглотку и скапливается в горле (на фото) и вызывает стойкий дискомфорт, ощущение неприятного комка, мешает нормально дышать и жить.
Причины скопления слизи в горле
Если в горле постоянная слизь – необходимо как можно раньше определить причину ее появления, ведь это может быть симптомом серьезного заболевания, требующего незамедлительного лечения.
Постоянная слизь в горле – причины:
- Вирусные респираторные инфекции и простудные заболевания (ОРВИ и ОРЗ).
- Болезни носоглотки, вызванные патогенной и условнопатогенной бактериальной и грибковой микрофлорой (стафилококки, стрептококки, дифтероиды, клебсиела,пневмококки, грибки рода Кандида).
- Хронический гипертрофический фарингит.
- Заболевания бронхолегочной системы с забросом вязкой мокроты в горло:
- бронхиты, трахеиты;
- бронхоэктазы;
- бронхиальная астма;
- абсцессы легкого;
- туберкулез легких.
5. Постназальный синдром, при котором слизь стекает в горло из носоглотки:
- затяжной или хронический синусит;
- хронический ринит;
- аденоидит или аденоидные вегетации у детей;
- искривление носовой перегородки;
- полипы полости носа, гортани, глотки.
Патология полости носа и околоносовых пазух считается одной из частых причин постоянного нахождения слизи в горле.
6. Аллергические реакции (на пыльцу злаков, цветущих растений, пух, перо, пыль, молочные продукты):
- вазомоторный ринит;
- ларингит или фарингит.
7. При беременности:
- на начальных сроках беременности слизь скапливается в связи с вялотекущими воспалительными процессами в связи со снижением иммунитета или постоянной тошноты и рвоты в результате раздражения задней стенки глотки кислым содержимым желудка;
- на поздних сроках — слизь скапливается из-за постоянной изжоги или отрыжки, или является проявлением позднего токсикоза в виде активации продукции слюны и повышения слизеобразования.
8. Прием определенных лекарственных препаратов.
9. Особенности питания с частым приемом в пищу маринадов, острых, холодных или горячих блюд.
10. Употребление крепких алкогольных напитков, курение.
11. Заболевания пищеварительного тракта:
- рефлюксная болезнь;
- дивертикул Ценкера, во время которого в особом «кармане» пищевода скапливается пища.
12. Уменьшение количества продукции слюны (синдром Шегрена).
Симптомы скопления слизи в горле
Проявления скопления слизи в носоглотке крайне неприятны и часто мешает пациентам жить.
Признаками скопления слизи в носоглотке являются:
- постоянный дискомфорт, першение, саднение в горле;
- наличие вязкой слизи в носоглотке, чувство стекания по задней стенке;
- желание откашлять слизь или мокроту из носоглотки;
- ощущение «комка» в горле;
- осиплость или легкое изменение тембра голоса;
- неприятный привкус или запах изо рта;
- тошнота и позывы к рвоте, связанные с глотание слизи у малышей или пожилых пациентов;
- сопутствующие симптомы, указывающие на основную патологию (заложенность носа, повышение температуры, боль в горле, отрыжка, изжога).
Во время сна вязкая слизь раздражает заднюю стенку глотки и вызывает першение, саднение, закашливания и позывы к рвоте.
Во время сна вязкая слизь раздражает заднюю стенку глотки и вызывает першение, саднение, закашливания и позывы к рвоте.
Методы устранения скопления слизи в горле
Наиболее важными моментами достижения эффекта от медикаментозного лечения этого неприятного симптома является:
- соблюдение режима дня и питания;
- устранение провоцирующих и предрасполагающих факторов (очаги хронической инфекции, курение, прием алкоголя, профессиональные и экологические вредности);
- отмена самостоятельного приема лекарственных средств (гормональных средств, антибиотиков, сосудосуживающих назальных капель, длительное применение муколитиков);
- использование различных методик народной медицины, средств приготовленных своими руками, которые могут усугубить аллергические реакции, воспаление и отек слизистой;
- диагностика и лечение заболеваний других систем (пищеварительного тракта, эндокринной системы, сердца и сосудов).
Перед приобретением различных лекарственных средств необходимо проконсультироваться у специалиста и уточнить причину появления слизи в горле
Правильное лечение патологического скопления слизи в носоглотке назначается только лечащим врачом после обследования пациента и диагностики заболевания патологического состояния, вызвавшего повышенное слизеобразование в носоглотке или бронхолегочной системе:
- необходимо полностью соблюдать схему терапии – дозы препаратов, кратность приема, длительность лечения (инструкция лекарств изучается до начала терапии);
- перечень лекарственных средств должен полностью соблюдаться: замена препарата проводиться только после консультации с лечащим врачом (дешевые аналоги лекарств часто неэффективны);
- самолечение может вызвать усугубление или осложненное течение патологии.
- достаточно эффективна дыхательная гимнастика.
Подробнее о методах устранения слизи в горле можно прочитать в этой статье — «Вязкая слизь в носоглотке — методы облегчения этого симптома».
Постоянное скопление слизи в горле приносят пациенту крайне неприятные ощущения и могут быть вызванные серьезной патологией, требующей незамедлительного лечения. Поэтому крайне важно при возникновении этого симптома своевременно обратиться к специалисту для диагностики патологии и назначения правильного лечения.
Источник: https://zen.yandex.ru/media/dom_v_novorossiyske/pochemu-postoianno-otharkivaetsia-sliz-iz-gorla-5e1038b23d5f6900b6bf9848
Желтая мокрота при кашле: причины появления. Способы лечения
Появившаяся при кашле желтая мокрота является верным признаком развития патологического процесса в организме.
Изменение цвета слизистого секрета чаще всего связано с повышением уровня лейкоцитов, когда иммунная система самостоятельно пытается справиться с инфекцией. Однако есть и другие причины, когда в дыхательных путях начинает скапливаться флегма.
Темно-желтая отхаркивающаяся субстанция хорошо знакома курильщикам, так как видят ее каждое утро, непосредственно после пробуждения. Также выделения могут приобрести желтовато-коричневый оттенок из-за сильного загрязнения воздуха.
При бактериальной инфекции они становятся зеленовато-желтыми. Но гораздо опаснее, когда слизь приобретает коричневый цвет за счет присутствия кровяных сгустков.
Что такое мокрота? Какая в норме? Зачем она нужна?
Это густая вязкая как желе субстанция, отделяющаяся при отхаркивании. Секретируется в слизистом эпителии нижних воздухоносных путей подслизистыми и одноклеточными железами.
Ее состав включает высокомолекулярные гликопротеины, иммуноглобулины, липиды и другие вещества. Говоря проще, флегма содержит:
- Примеси слюны;
- Слизь;
- Эритроциты;
- Фибрин;
- Клетки эпителия;
- Бактерии;
- Посторонние включение (частицы пыли, пищевых остатков и т.д.).
У здоровых людей трахеобронхиальный экссудат прозрачный, выполняет защитную функцию и наделен антимикробными свойствами.
Состоит из слизи, продуцируемой серозно-слизистыми железами, бокаловидными железистыми гландулоцитами слизистого эпителия бронхов и трахеи, а также клеточных включений.
Трахеобронхиальный экссудат обеспечивает естественное выведение из организма ингалированных частиц, токсинов и продуктов жизнедеятельности благодаря транспортной активности реснитчатого эпителия.
Норма выделяемой за сутки флегмы трахеобронхиального дерева составляет 10-100 мл. Это тот объем вещества, который человек заглатывает в течение дня незаметно для себя.
Усиление слизеобразования происходит в результате изменения биохимического состава трахеобронхиального секрета и нарушения эскалаторной функции мерцательной эпителиальной ткани, вследствие чего развивается мукостаз.
?
При кашле мокрота желтого цвета: причины
Желтый цвет мокроты при кашле – верный признак присутствия возбудителей в организме. Существует целый перечень недугов, для которых свойственно усиление слизеобразования.
1
Бронхит. Развивается в результате вирусной или бактериальной инфекции, провоцирующей воспаление слизистого эпителия бронхов. Часто начинается с сухого кашля, который впоследствии переходит в сильный кашель с желтой мокротой. Другие симптомы при бронхите включают боль в горле и лихорадку.
2
Пневмония. Возникает как осложнение после перенесенных респираторных заболеваний. Наиболее распространенным штаммом микробов, отвечающих за пневмонию у взрослого, является Streptococcus pneumoniae. Инфекция влияет на одно или оба легких, и приводит к заполнению воздушных мешочков гноем или жидкостью.
В результате у больного появляется гной в мокроте. Симптоматика, связанная с данной патологией, зависит от конкретного типа болезни. Общие симптомы включают сбивчивое дыхание, озноб, лихорадку, кашель с мокротой желтого цвета (иногда зеленого и кровавого).
Источник: nasmorkam.net
3
Простуда или грипп. Одним из наиболее распространенных признаков этих недугов является появление прозрачных или с желтизной сгустков при отхаркивании.
4
Синусит. Может быть спровоцирован аллергией, вирусной или бактериальной инфекцией. Характеризуется воспалением околоносовых пазух (синусов), которые представляют собой четыре пары заполненных воздухом полостей.
Когда они раздражены, слизь, обычно стекающая в нос, блокируется, накапливается в пазухах и создает идеальную питательную среду для бактерий. Синусит сопровождается головной болью, заложенностью носа, болью в горле, постоянным кашлем с характерными выделениями.
5
Кистозный фиброз. Это состояние классифицируется как хроническое заболевание легких, когда трахеобронхиальный экссудат начинает накапливаться в них. Одним из признаков патологии является трахеобронхиальная субстанция желтоватого, зеленоватого и коричневого цвета.
6
Аллергическая реакция является еще одной распространенной причиной появления окрашенной флегмы при отхаркивании. Аллерген-раздражитель провоцирует воспаление, тем самым увеличивая выработку густого, бледно-желтого секрета.
Излишние слизистые сгустки, продвигаясь по носоглотке, раздражают горло и вызывают кашель. Симптомы респираторной аллергии уходят при устранении аллергена и надлежащей терапии.
7
Астма. Вызывает респираторное воспаление, и часто приводит к образованию избыточной трахеобронхиальной слизи. Эта субстанция бело-желтая, окрашенная воспалительными клетками.
Но поскольку кашель при астме обычно затяжной непродуктивный, то и вязкие сгустки, как правило, незначительны. Другие симптомы астмы включают хрипы, сбивчивое свистящее дыхание, усталость, судороги.
8
Рак легких (БАР). Наиболее серьезная патология, при которой откашливается желтая мокрота. Иногда в ней присутствуют кровавые примеси, за счет чего экссудат приобретает розоватый оттенок.
Для данной патологии характерно сохранение кашлевого рефлекса дольше двух недель и непрекращающаяся боль в груди. Наличие таких симптомов требует незамедлительного обращения за медицинской помощью.
?
Кашель с желтоватыми выделениями у детей является результатом инфекционного поражения воздухоносных путей – простуды, острого бронхита, ОРВИ, коклюша, пневмонии или туберкулеза.
В подавляющем большинстве случаев острый кашель с температурой вызван простудой, а желтоватый экссудат говорит о присоединении болезнетворных микроорганизмов. Необходимо исследование флегмы на микрофлору.
Если сдать такой анализ не представляется возможным, доктор назначает антибиотики широкого спектра действия. Обычно терапевтический эффект от приема медикаментов наступает на третьи сутки.
Если облегчения не наступает, производится замена антибиотика.
?
Гнойная мокрота
Мокрота гнойного цвета – слизисто-гнойная субстанция, состоящая из белых кровяных клеток, мертвой ткани, клеточных остатков, серозной жидкости и жидкой слизи.
Интенсивность окраски гнойного секрета может варьироваться от молочного с желтизной до зеленого, и проявляется при пневмонии, бронхоэктатической болезни, абсцедирующей пневмонии, затяжном бронхите или острых инфекционных поражениях органов дыхания.
Кашель с гнойной мокротой – весомая причина обратиться к медикам, поскольку если отхаркивается гной, его оттенок позволит определить патологию и выбрать соответствующую терапию.
- Желтовато-гнойный и желто-зеленоватый (мукопурулентный) патологический секрет указывает, что терапия с применением антибиотиков поможет уменьшить симптомы.
- Зеленый или зеленоватый оттенок указывает на давнюю респираторную инфекцию, пневмонию, разрыв абсцесса легких, хронический инфекционный бронхит, инфицированный бронхоэктаз или кистозный фиброз.
- Ярко-желтая и оранжевая слизь выделяется при пневмонии (вызвана пневмококковыми бактериями), легочной эмболии, бронхиолоальвеолярной раковой опухоли или туберкулезе.
- Выделения бледного, молочного, желтоватого или желтовато-серого оттенка (хорошо различима на белом фоне) указывают на неэффективность лечения антибиотиками, поскольку симптомы заболевания связаны либо с вирусной инфекцией, либо с аллергией (даже астмой), а не с микробиотиками, которые чувствительны к антибиотикам.
- Пенистый розовый цвет характерен при выраженном отеке легкого.
- Пенистый белый говорит об обструкции или отеке легкого.
- Светло-желтая мокрота с кровью говорит о возможном воспалении горла или бронхов, либо о наличии кровоточащих эрозий, язв или опухолей нижних воздухоносных путей. Обильное присутствие кровяных сгустков в бронхиальном секрете указывает на туберкулез, БАР, легочную эмболию, абсцедирующую пневмонию.
?
Появление окрашенных выделений при кашле без повышения температуры свидетельствует о неинфекционном характере патологии.
Например, систематическое повышение голоса и частые крики способны спровоцировать избыточное слизеобразование, и как следствие, в горле формируются наросты.
Аллергический кашель с экссудатом с желтыми вкраплениями также протекает без температуры.
В результате этого часто развивается бронхиолоальвеолярный рак. Вот почему крайне важно вовремя посетить специалиста при обнаружении первых признаков развития патологии.
К какому врачу обратиться?
О чем говорит появление вязкого экссудата на первых этапах подскажет только врач-терапевт. В последствии возможно потребуется консультация других специалистов – пульмонолога, аллерголога, онколога, оториноларинголога, хирурга.
?
Анализ желтой мокроты: диагностика. Как исследуется?
Образцы выделений, взятых из горла на анализ, позволяют определить причину изменения оттенка и консистенции трахеобронхиального секрета.
Забор материала производится в стерильную стеклянную тару утром натощак, после тщательной обработки полости рта и горла солевым раствором.
[ads-pc-1][ads-mob-1]Если осуществить забор патологических сгустков не предоставляется возможным при откашливании, назначается бронхоскопия для получения необходимого материала.
Исследование образца осуществляется несколькими методами:
- Микроскопический анализ позволяет определить в флегме содержание лейкоцитов, эритроцитов, альвеолярных макрофагов, эпителиальных клеток, обнаружить спирали Куршмана, друзы актиномицетов, грибов, кристаллов Шарко-Лейдена, эозинофилы, нейтрофилы.
- Макроскопический анализ определяет суточный объем секретируемого экссудата, его запах, плотность и цвет. Отдельное внимание уделяется расслоению материала при длительном нахождении в стеклянной таре.
- Бактериологический анализ (Бакпосев) позволяет определить типы присутствующих бактерий, их чувствительность к лекарственным препаратам.
?
Если отхаркивается желтая мокрота: лечение
Независимо от окраса выделений, их появление – уже есть патология, и важно правильно определить ее причину. Однако любой кашель требует обильного питья.
Доказано, что оно оказывает на дыхательную систему то же воздействие, что и отхаркивающие лекарства.
В случае, когда кашляешь, и выходит мокрота желтого цвета плотная по консистенции, назначаются дополнительные меры для ее естественного отхождения:
1
Рефлекторно действующие препараты, которые направлены на усиление слизеобразования. Они способствуют повышению доли жидкого секрета в бронхах, его разжижению и беспроблемному откашливанию. В эту группу лекарственных средств относятся медикаменты на растительной основе (корень солодки, алтея, трава термопсиса, плоды аниса и др.).
2
Отхаркивающие препараты резорбтивного действия оказывают влияние непосредственно на бронхи и сам экссудат, за счет чего ускоряется процесс его выведения из органов дыхания. К данной группе медикаментов относятся растворы натрия гидрокарбоната, натрия йодида и калия йодида, а также эфирные масла.
3
Муколитические препараты меняют структуру самого экссудата. Под их воздействием происходит разрушение мукополисахаридов, что означает разжижение вязкой субстанции. К таким средствам относятся Ацетилцистеин, Карбоцистеин, Амброксол, Бромгексин и их аналоги.
Все эти средства принимаются перорально или ингаляционно (через небулайзер). При необходимости, когда имеет место затяжная форма болезни, назначается инъекционное введение лекарств.
?
Народные средства при кашле
Говоря о том, чем лечить кашель, не стоит забывать и о средствах народной медицины. Из наиболее доступных и действенных рецептов можно отметить:
- Настой мать-и-мачехи. Приготовление сводится к тому, что 1 столовая ложка травы заливается 1 ст. кипятка, настаивается 10-15 минут, процеживается. Употребляется такой настой вовнутрь по 1 ч.л. до 4-х раз за день.
- Настой из смеси трав подорожника, чабреца, корня девясила и багульника. 2 ст.л. сухой смеси трав заливается й л кипятка, настаивается 2 часа, процеживается. Принимается раствор по 1 ст. вовнутрь до 4-х раз за день.
- Сок белокочанной капусты. Свежевыжатый сок смешивается с медом в соотношении 2:1. Готовая смесь принимается вовнутрь по 1 ч.л. 6 раз на день.
- Лимонный сок. Смешать 2 ч.л. продукта в чашке с теплой водой, добавить мед в эту смесь, и принимать 3-4 раза на день.
Кроме того, лечение кашля с желтой мокротой предполагает частые полоскания горла соляным раствором.
Нужно растворить 1⁄2 ч.л. соли в стакане теплой воды и полоскать полученным раствором горло как можно чаще. Такой процесс очищает захваченную слизь.
?
Какие могут быть осложнения?
При отсутствии надлежащей терапии даже самый безобидный, на первый взгляд, кашлевой рефлекс способен вызвать ухудшение самочувствия больного.
Острый бронхит легко переходит в хроническую форму, требующую длительного лечения и определенных ограничений.
Пневмонии обычно предшествует бронхит и трахеит. Однако в отличие от последних, пневмония лечится в стационарных условиях, когда больной должен постоянно находиться под наблюдением докторов.
Если же у больного откашлялась субстанция с признаками желтизны, ему необходимо в срочном порядке обратиться к терапевту для установления точного диагноза и срочного медикаментозного лечения.
?







