Шишки и отеки после уколов гиалуроновой кислоты: как избавиться от последствий уколов красоты

Чтобы похорошеть, любая женщина согласна пройти дорогостоящую и болезненную процедуру введения в проблемные зоны филлеров.
Но не всегда есть возможность полностью застраховаться от неприятных неожиданностей в виде побочных эффектов: комков и валиков геля под кожей, красных точек и отеков, гранулем (маленьких узелков на коже), асимметрии и непривычной деформации лица на отдельных участках при смещении геля.
Такие осложнения не только портят внешний вид, но и могут вызвать обширный воспалительный процесс в месте укола, требующий затем длительного лечения.
Причины осложнений после введения филлеров
Все неприятности после введения гелевых филлеров происходят по следующим причинам:
- неправильной (поверхностной) техникой введения гиалуроновой кислоты;
- миграцией филлера: незапланированным смещением в тканях;
- воспалительным процессом в месте укола;
- ростом соединительной ткани в области введения геля;
- формированием гематомы при повреждении сосудов;
- развитием кисты в тканях: при заполнении полости жидкой субстанцией;
- иммунной реакцией организма на чужеродные препараты;
- травмами сосудов (ишемии, эмболии) при введении большого объема геля вблизи сосуда, что замедлило кровоток, и усугублением осложнения отеками тканей, расположенных рядом;
- попаданием филлера в просвет сосуда, что приводит к полной закупорке и прекращению кровотока;
- аллергической реакцией на филлер в связи с высокой чувствительностью пациентов.
Кроме того, причинами уплотнений, воспалений и отеков может стать:
- использование слишком короткой иглы,
- быстрое введение лекарства в виде хлопка,
- напряженная мышца при неправильном положении тела во время процедуры или в положении стоя,
- травма нервных окончаний.
По утверждению специалистов, при правильном введении плотного геля на нужную глубину, он снаружи не будет заметен.
Хотя под пальцами некоторое время будут прощупываться узелки и уплотнения, будут и точки на коже, как от пчелиных укусов.
Если правильно ухаживать за лицом после процедуры, то легкий воспалительный процесс в ответ на введение филлера прекратится и шишка рассосется через 1-3 дня, а точки исчезнут.
При наличии боли в месте укола, гиперемии и повышении местной температуры, можно говорить об опасном гнойно-септическом воспалении в связи со следующими факторами:
- нарушением стерильности препарата, септики и асептики, срока годности;
- сопутствующими болезнями пациентов;
- снижением иммунитета.
Как избавиться от осложнений
[flat_ab id=»38″]Препараты с гиалуроновой кислотой за счет гидрофильного свойства притягивают водные молекулы, а это способствует образованию отеков в параорбитальной зоне и области межбровья, носослезной борозды, щек, висков, носогубной складки. Поэтому вводить филлеры необходимо глубоко в мышцу.
При недостаточно глубоком введении препарата или большой дозе гиалуроновой кислоты, особенно пациентам с тонким кожным покровом, будут видны серовато-голубоватые овальные шишки. При введении филлера с переизбытком гиалуроновой кислоты понадобятся специальные препараты для рассасывания инфильтрата.
Как восстановить форму губ
Под слизистой губ, образуются комки в виде полости с жидкой субстанцией.
Избавиться от комков возможно двумя способами:
1. Применить гиалуронидазу для ускоренного вывода излишков филлера.
2. В течение 1-2 месяцев помогать естественному рассасыванию комков, принимая косметологические и физиотерапевтические процедуры, специальный массаж.
При коррекции губ, из-за наличия множества сосудов, возможно скапливание крови в виде буроватых образований. Такие шишки постепенно рассасываются естественным путем и лечения не требуют.
Появляются рубчики, узелки и кисты в связи с развитием соединительной ткани. Этому способствуют молекулы гиалуроновой кислоты, стимулирующие фибробласты к активности. А фибробласты активизируют синтез эластина и коллагена – волокон соединительной ткани.
Чтобы отличить рубчик от кисты (полостного образования), необходимо пройти исследование на УЗИ и лечение глюкокортикостероидами и противорубцовыми ферментами. Небольшую дозу единократно вводят в зону рубца.
При введении дополнительной порции геля для коррекции образовавшегося уплотнения, она может сделать его более заметным за счет выталкивания на поверхность уже имеющегося комка. При этом могут излишне разрастаться шишки из соединительной ткани, начаться рубцевание. Этот факт нужно учитывать при выборе метода лечения осложнения после уколов филлеров.
Эффективно корректируют рубцово-соединительнотканные дефекты такие средства, как «Лидаза» и «Лонгидаза». Важно то, что за счет необходимого минимального количества, противопоказаний они не имеют: не усугубляют иммунитет, хотя воздействуют, как и остальные стероиды.
Как убрать осложнения под глазами
Под глазами появляются вздутия, жгуты и иные тканевые деформации при поверхностном введении филлера в чувствительную область глаз.
Иногда отеки у глаз появляются при склонности к этому организма, при наличии грыж нижних век и после проведения гиперкоррекции скул в связи с нарушением лимфооттока, либо миграции филлера.
Для коррекции в этих случаях проводят:
1. Блефаропластику, в том числе лазерным методом. Она уберет мешки и подтянет кожу вокруг глаз. 2. Радиочастотное воздействие RF-лифтингом. 3. Процедуру Термаж. 4. Радиочастотный массаж.
5. Вводят гиалуронидазу.
Что делать при воспалениях
Посредством проколов в ткани могут проникнуть микроорганизмы, что приводит к появлению уплотнений, красноте кожи, боли и жара в месте укола. Воспалительные процессы могут вызывать сопутствующие осложнения, опасные для жизни, например, некроз инфицированной ткани.
В этих случаях врач назначает антибиотики и средства для повышения иммунитета.
Аппаратная коррекция
Ускоряют тканевый обмен веществ с помощью аппаратной косметологии. Процедуры с ультразвуковым массажем и дарсонвалью способствуют рассасыванию комков геля, если отсутствует фиброз, кровоизлияния и воспалительный процесс.
Хотя результат достигается не так быстро, но важно то, что в результате не появляются атрофические рубцы и аллергические реакции.
Пластическая операция
Для избавления от сложных узлов из соединительной ткани, кист и от гелей, не способных рассосаться, применяют операцию с разрезами. Посредством этих разрезов на лице, либо губах удаляют скопление геля. Разрезы оставляют следы, поэтому, такой метод — крайняя мера.
Введение гиалуронидазы
Чтобы филлерный тромб не смог достичь артерии глаза и не нарушил зрение, вводят гиалуронидазу.
Этот препарат вводят также в губы и носогубной треугольник при нарушении интенсивного кровоснабжения, что заметно по изменению цвета кожи (она становится бледной) и появлению видимой бордовой или синей «сетки» за счет переполненных кровью сосудов и болевым ощущениям. Препарат способствует расщеплению и выводу гиалуроновой кислоты.
При задержке лечения гиалуронидазой может начаться некроз: отмирание тканей на участке без кровоснабжения. Осложняется процесс присоединившейся инфекцией. Тогда понадобится оперативное вмешательство, оставляющее на лице шрамы.
Кортикостероиды
Очень редко (у 1-3% пациенток) на филлеры возникает аллергия. Поэтому следует делать кожные тесты для оценки реакции организма на препарат.
Аллергия проявляется покраснениями и отёками и, в более серьезных случаях — воспалительными процессами с повышением температуры и болями. При этом вводят кортикостероиды либо гиалуронидазу.
Однако на гиалуронидазу нужно делать тест, поскольку фермент у чувствительных людей вызывает аллергию.
Препараты
Мазь Гепариновая, Траумель и Троксерутина — устраняют шишки, синяки и гематомы.
Димексид — его используют от воспаления, для рассасывания и обезболивания тканей. Предварительно разводят водой (2:3) увлажняют кусочек марли или бинта и прикладывают к проблемному месту.
Затем закрепляют целлофаном, тканью и пластырем. Выдерживают компресс 40 минут и накладывают утром и вечером.
Диоксидин — если отсутствует Димексид.
Сетка из йода — ее наносят на уплотнения два раза в день для расширения сосудов и активизации обменных процессов в области инъекций.
Средства народной медицины
[flat_ab id=»37″]Из настойки прополиса делают компресс и прикладывают к шишке, фиксируют шарфом и выдерживают 3 часа.
Делают компрессы на кефире высокой жирности или тертых соленых огурцов. Выдерживают всю ночь.
К шишкам также прикладывают:
- аппликации из сырого тертого картофеля или его кусочков,
- листьев капусты,
- мятой клюквы.
Как предупредить осложнения и побочные эффекты
Чтобы процедура контурной пластики прошла идеально, необходимо доверять ее врачу-косметологу с должной квалификацией.
Филлеры нужно вводить «свежие», соблюдать все рекомендации врача и обрабатывать места введения лечебными мазями или кремами, но, строго по назначению врача.
Важно! Перед инъекцией следует проверить срок годности препарата и сохранить его стикер с информацией до проведения следующей процедуры.
Шприц врач должен вскрывать при пациенте.
Риск осложнений уменьшится, если приложить на место инъекции пакетик со льдом.
Кроме этого, после процедуры необходимо:
- следить, чтобы не напрягались мимические мышцы в течение 2-3 часов;
- повременить с накладыванием косметики 1-2 дня, затем наносить ее легко, не втирая и не нажимая на кожу;
- несколько дней спать на спине, используя под голову ортопедическую подушку;
- отложить посещение тренажерного зала, сауны и солярия на 15-20 дней, чтобы исключить проникновение инфекции, развитие отечности и миграцию геля;
- отказаться от алкогольных напитков и продуктов питания, способствующих накапливанию в тканях жидкости в течение 10 дней;
- ежедненво использовать солнцезащитные кремы и не находиться две недели под прямыми лучами солнца.
Уплотнения нельзя прогревать: это активизирует микроорганизмы и вызовет абсцесс. Не следует пользоваться сомнительными народными средствами: уриной и мазями неизвестного действия.
Нельзя вводить самостоятельно внутрь шишек средства с антибактериальным и обезболивающим эффектом. Нельзя пытаться выдавить шишки.
Все лечебные манипуляции следует проводить по назначению врача и под его контролем.
Во избежание неожиданностей, коррекцию лица препаратами на основе гиалуроновой кислоты необходимо планировать за неделю или две до важных встреч или выхода в свет в связи с возможными осложнениями.
Врача необходимо ставить в известность о проводимых ранее подобных процедурах, сказать о том, какой использовался филлер и как его перенес ваш организм, имеется ли аллергия на препараты.
Источник: https://krasa.pro/litso/starenie-kozhi/kak-borotsya/inektsii/fillery/na-osnove-gialurona/shishki-i-oteki-posle-ukolov-gialuronovoj-kisloty.html
Избавляемся от боли и воспаления при абсцессе от укола
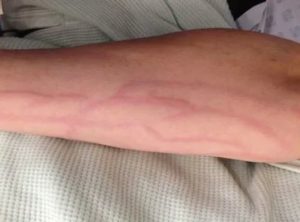
Абсцесс после укола часто вызывает неприятные ощущения, а также провоцирует воспалительный процесс. Главной причиной этого есть отсутствие стерильности или неправильное введение иглы под кожу. Кроме болей при нажатии, уплотнение, которое возникло после укола, не исчезает, а вызывает повышенную температуру, часто образуется нагноение а также сильная опухлость.
Абсцесс после инъекции ярко выраженный, требует немедленного лечения. Чтобы избежать этого неприятного последствия уколов, нужно соблюдать максимальную стерильность а также не использовать повторно шприцы. Кроме этого, если вы не обладаете специальной техникой, лучше обратиться к врачу, который сможет вводить препаратправильно.
Причины и как возникает абсцесс после укола
Так как главная причина — это несоблюдение правил, то инфекция в ткани человека может попадать такими путями:
- Через плохо обработанные руки мед. персонала (а также отсутствие перчаток);
- Через материалы (шприцы, вата, само лекарство);
- Из-за необработанной кожи пациента, на которой возможно была инфекция.
Врачи всегда предостерегают пациентов о том, что могут возникать нежелательные последствия, если неправильно вводить препараты. При этом считается, что абсцесс, далеко не самое сложное заболевание.
Также выделяют частую ошибку, которая может вызвать осложнения, а именно – неправильное использование лекарств. Лекарство, которое предназначено для введения внутривенно было поставлено в мышцу ягодицы. Вещество чаще всего не может рассасываться, что образует вначале опухлость, а затем инфекцию. Дополнительно можно выделить такие факторы:
- Нарушение техники;
- Длительное использование антибиотиков в уколах;
- Превышенное количество уколов в одной области;
- Большой жировой слой. Частое явление у людей с избыточным весом;
- Аллергические реакции;
- Наличие пролежней, гнойных инфекций кожи, пожилой возраст.
Причин может быть больше и в отдельном случае они рассматриваются индивидуально. Поэтому уколы должен вводить врач, только после рекомендации а также осмотра. Самолечение и проведение инъекций может вызывать множество осложнений.
Абсцессы после уколов чаще всего возникают в ягодичной области, так как именно в эту часть делают наибольшее количество внутримышечных инъекций. Также область бедра, так как множество пациентов делают уколы себе сами, неправильная техника и несоблюдение правильной гигиены провоцирует воспалительные и инфекционные осложнения.
Разновидности и симптоматика воспаления
Симптоматика абсцесса зависят от глубины воспаления: если воспаление глубоко а человек ощущает сильную боль при надавливании, тем меньше видимых симптомов абсцесса. Местные признаки:
- Там где был сделан укол покраснение и раздражение;
- Возможна небольшая припухлость;
- Болезненное ощущение при легком нажатии;
- Наличие жидкости в тканях образует припухлость, а во время нажатия, образование перемещается;
- В месте укола кожа горячая, ощущение повышенной температуры;
- В сложных случаях образование свищей.
Для абсцесса характерны общая симптоматика, независимо от сложности и степени заболевания:
- Сильная слабость;
- Быстрая утомляемость;
- Значительно повышенная температура тела;
- Отсутствие аппетита;
- Возможна потливость, раздражительность (очень часто обезвоживание).
Образование и инфекция долгое время может не проявляться, поэтому обращайте внимание даже на незначительные симптомы и проводить обследование. Также, проводя инъекции дома или в медицинском учреждении, стоит следить за гигиеной и соблюдением безопасности.
Механизм формирования гнойного очага
Абсцесс возникает на фоне активности патогенных микроорганизмов – стафилококков или стрептококков, что вызывает воспалительный процесс. Ткани начинают отмирать (некротизация), расплавляться – это приводит к образованию полости, где скапливаются лейкоциты.
Формируется капсула, которая препятствует проникновению гноя в соседние ткани. Абсцесс может появиться спустя 48 часов после того, как был сделан укол, или позднее – сроки индивидуальны.
Гнойный очаг в своем развитии проходит 2 стадии, требующие разной тактики лечения:
- Стадия инфильтрации (начальная): наблюдается уплотнение в зоне укола. После возникают покраснение, болезненность, отек, местное повышение температуры. Не исключены признаки общего недомогания: слабость, усталость, снижение аппетита. Чем глубже абсцесс, тем меньше выражены местные симптомы.
- Стадия нагноения (острая): появляется подвижная капсула с мягким центром, болезненность зоны укола сохраняется и усиливается. В клинической картине наблюдаются симптомы интоксикации: тошнота, повышение температуры тела, головные боли.
Диагностирование и особенности абсцессов
Диагноз может поставить только врач при первичном осмотре, особенно обращая внимание на боли у пациента.
Популярно Мгновенное спасение человека сывороткой после укуса гадюки
Для определения степени и характера абсцесса, проводят дополнительные анализы. Для этого нужно сдать анализ мочи, крови (биохимию), посев на микрофлору. Если патология хроническая, дополнительно будет назначено ультразвуковое обследование, это позволит увидеть масштаб воспалительного процесса.
Если у проблемы более серьезный характер, в котором есть риск поражения других органов, может быть назначена томография (компьютерная). Воспаление и образование гноя в тяжелых случаях может вызывать сепсис.
Это связано с тем, что инфильтративная капсула, наполняется гноем и лопается и он может проникнуть в ткани и мышцы, вызывая флегномы и свищи.
Именно, в моменты, когда гной вытекает, могут возникать последствия, которые негативно скажутся на здоровье всего организма.
Лечение покраснения от инъекции
Если возникло подозрение на абсцесс, нужно немедленно обратиться к лечащему врачу. Это позволит избежать попадания инфекции в ткани. Наиболее действенным методом считают хирургическое вмешательство. Именно некрэктомия и дальнейшая аспирация гнойных масс позволяет быстро устранить проблему.
Источник: https://bugmk.ru/sustavy/abscess-posle-ukola-foto.html
Отек после укола: виды и методы лечения
В наше стремительное время технологии развиваются семимильными шагами. Не отстает от них и развитие медицины. Но при всех новинках прогресса никуда не деться от старых «добрых» уколов.
Инъекции могут производиться по жизненно важным показаниям (в ягодицу, под глазами, в ноги), в качестве плановой лечебной терапии, а также, применяются в пластической хирургии.
Все хорошо, человеческая жизнь спасена, или лицо приобрело более красивые очертания. Но возникает проблема, связанная с тем, что в месте укола возник отек.
Любое вмешательство, связанное с иголками и шприцами – это инвазивные методы лечения. Реакция организма на вмешательство может быть различной. Одним из проявлений осложнений будет отек после укола.
Если инъекция произведена в «мягкое» место
Если укол в ягодицу ставятся длительное время, может возникнуть отек мягких тканей в зоне проведения манипуляций. Через какое-то время, как осложнение отека, присоединяется абсцесс или поражается седалищный нерв.
Традиционная медицина
Как только была замечена припухлость, необходимо провести ряд мероприятий, направленных на снятие отека после укола в ягодицу. Рекомендуется использовать следующие препараты:
- компрессы с димексидом,
- применение гепариновой мази,
- «Траумель» мазь,
- компресс из спиртовой настойки прополиса,
- компресс с магнезией,
- йодная сетка.
Народные методы
Используются наравне с традиционной медициной. Можно применять:
- сливочное масло, мед, мука, желток смешивается в равных пропорциях,
- сырой картофель или сырой огурец в виде компресса на ночь,
- толченая клюква,
- листья лопуха или капусты смазанные медом,
После анестезии
Если пациент предпочитает лечить зубы безболезненно (с анестезией), то необходимо быть готовым к тому, что после укола обезболивающего может начаться отек щеки или десны. Очень опасным осложнением может быть отек Квинке
Причины, вызывающие отек при лечении зубов:
- отек возникает вследствие нарушения целостности мягких тканей после укола в десну,
- игла случайно попала в кровеносный сосуд,
- возникла аллергическая реакция на вводимый препарат в десну.
Если возник отек после укола при проводимых мероприятиях в ротовой полости необходимо:
- обратиться к врачу-стоматологу, если отек имеет тенденцию к увеличению,
- приложить холод на место отека,
- обязательно принять таблетку любого антигистаминного препарата («Супрастин», «Тавегил»),
- не интенсивные полоскания содовым раствором,
- прием обезболивающих препаратов.
Особое внимание необходимо обратить на отеки, которые сопровождаются повышением температуры. Это свидетельствует о том, что присоединилась вторичная инфекция.
Надо обязательно обратиться к врачу, который назначит соответствующую антибиотикотерапию. При необходимости будет произведен разрез места отека и поставлен дренаж для оттока гноя.
Аллергический отек
Очень грозным симптомом после проведения инъекции, какого либо лекарства, является отек Квинке. Отек носит аллергический характер.
Начинается внезапно и развивается очень быстро. Локализация отека Квинке чаще всего бывает в области нижней губы, веках, щеках, языке и гортани.
При отеке Квинке в области языка и гортани может наблюдаться такой грозный симптом как асфиксия. Если отек распространился на головной мозг, возникает неврологическая патология.
Отек Квинке при правильно проводимой терапии, проходит через несколько часов или в течение суток.
Осложнения
Аллергический отек Квинке очень опасен своими последствиями. Наиболее грозные:
- отек гортани,
- отек слизистой желудочно-кишечного тракта,
- острый цистит и как следствие острая задержка мочи,
- отек на лице с последующим распространением на мозговые оболочки.
Экстренная терапия
- повысить артериальное давление (при тенденции к его снижению),
- снять отек слизистой оболочки в области дыхательных путей,
- гормонотерапия,
- антигистаминные препараты,
- мочегонные средства.
Самое главное: вызвать скорую помощь, врач которой окажет квалифицированную помощь и при необходимости проведет госпитализацию в аллергологическое отделение больницы.
Поэтапное лечение
- убрать аллерген,
- применение препаратов кальция, аскорбинки, эфедрина,
- «Димедрол», «Тавегил», «Супрастин»,
- обязательно снизить проницаемость стенок сосудов – прием «Аскорутина»,
- гормонотерапия проводится исключительно в условиях стационара.
Немного красоты
Каждая женщина хочет выглядеть красивой. Поэтому «укол красоты» становятся все больше и больше популярными. При рекламе омолаживающих процедур практически всегда умалчивается о таком побочном действии препаратов как отеки после укола.
Отечность после введения гиалуроновой кислоты под глазами, возникает практически всегда. Возникает вопрос: «Надо обращаться к врачу или с отеком можно бороться домашними методами?».
Причины возникновения
Если наблюдается небольшой отек после введения гиалуроновой кислоты – это не является патологией. Тут играет роль два фактора:
- микротравмы, возникающие в месте укола,
- свойство гиалуроновой кислоты удерживать в тканях воду.
О этом виде отеков пациент должен быть предупрежден заранее. Как правило они не требуют лечения. Отек сходит приблизительно за 2-3 дня. Прикладывание холодных компрессов благоприятно скажется на общем состоянии.
Патологические проблемы
Патологическим, состояние можно считать, если отек не проходит в течение нескольких дней, идет тенденция к увеличению. Причинами появления отека после введения гиалуроновой кислоты, скорее всего, будет неправильно выбранная дозировка препарата или его тип.
- введение слишком много гиалуроновой кислоты в область губ,
- поверхностное введение препарата в области глаз,
- инфекция, которая может возникнуть вследствие некомпетентных действий врача, или плохой степени очистки гиалуроновой кислоты.
Очень важно помнить, что при проведении инъекций гиалуроновой кислоты, необходимо соблюдать ряд правил и предписаний:
- категорически запрещено принимать алкоголь,
- не желательно употреблять продукты, которые задерживают воду в организме,
- избегать посещения бани и сауны,
- не находиться под прямыми солнечными лучами.
Если после применения гиалуроновой кислоты отек не спадает длительное время, необходимо срочно проконсультироваться с врачом. Пластический хирург должен дополнительно осмотреть пациента, выявить причину отека, назначить адекватное лечение.
Вакцинация
Существует определенный календарь прививок. Его знает каждая молодая мамочка. Не последнее место в нем занимает такая прививка как АКДС. Особенностью введения этой вакцины будет то, что она проводится в область ноги (детям до 1,5 лет).
Прививка против дифтерии, коклюша и столбняка самая проблематичная в плане осложнений. Коклюшный компонент является самым непереносимым из трех составляющих вакцины. Именно он может вызвать отек ноги в месте укола.
Нормальной реакцией считается, если отек ноги сопровождается температурой до 38˚С. Отек в диаметре не должен быть больше 5 см. Все остальная симптоматика является уже проявлением патологии на укол в область ноги.
Что можно предпринять:
- опухоль в области ног большая, а сами ноги горячие на ощупь – необходима срочно консультация врача-педиатра или хирурга,
- обработка места отека «Троксевазином»,
- «Эскузан» мазь, улучшает всасываемость препарата,
- мероприятия, направленные на предупреждение появления абсцесса,
- применение жаропонижающих и антигистаминных препаратов (после консультации с врачом-педиатром).
Важно помнить, что любой вид отека после укола не возникает на пустом месте. Перед лечение необходимо обязательно проконсультироваться с врачом. И только потом приниматься за лечение самостоятельно.
Источник: https://ripa-russia.ru/oteki/oslozhneniya-posle-inekczij-chto-predprinyat
После укола в вену появилась шишка – стоит ли переживать?
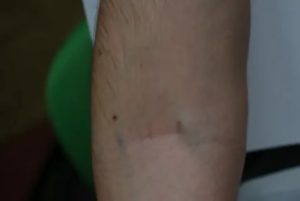
Внутривенные инъекции нередко оборачиваются различными осложнениями. Среди них повреждение нервов, синяки, аллергия. Часто на руке можно обнаружить шишку после укола в вену. Иногда она не несет опасности для здоровья, но порой является признаком опасных последствий.
Причины явления
Подобный дефект называют постинъекционным инфильтратом. Он представляет собой подкожное уплотнение в месте введения препарата. Обычно шишки появляются при несоблюдении санитарных норм во время укола.
Также причиной служит неправильно подобранная игла. Так, инструмент длиннее или короче, чем нужно, может пробить вену насквозь или не добраться до нее. Тогда лекарство попадает под кожу и формирует воспаление в жировой прослойке или мышце. Слишком толстая или тупая игла также может повредить сосуд.
Некоторые растворы требуют быстрого или наоборот медленного введения. Если это правило не соблюсти, возможны осложнения. От шишек на месте уколов страдают пациенты, которым регулярно ставят катетеры. Иногда причина кроется в плохом качестве материалов.
Чаще всего подобную проблему провоцируют препараты на масляной основе, так они хуже рассасываются. Самостоятельное проведение инъекций повышает опасность образования инфильтрата. Так, в группе риска находятся диабетики и наркоманы. Туда же попадают люди с ослабленным иммунитетом.
В чем опасность?
Если вздулась и затвердела вена после укола, это может быть просто гематома, которая быстро рассосется сама. Но надеяться на это не стоит. Нужно обязательно обратиться к врачу, ведь подобная опухоль может нести в себе смертельную опасность:
- Флебит. Воспаление стенки сосуда из-за повреждения иглой или раздражения компонентами лекарства. Иногда возникает из-за аллергии на препарат. При флебите кожа в месте введения раствора краснеет и становится горячей. По ходу воспаленного сосуда появляются красные полосы. Чувствуется боль в руке. Подобное заболевание предусматривает амбулаторное лечение, включающее в себя консервативную и физиотерапию.
- Тромбофлебит. Закупорка сосуда тромбом. Возникает на фоне воспаления вены из-за ее повреждения или инфицирования. Характеризуется отеком конечности, появлением болезненного уплотнения. Над пораженным сосудом краснеет кожа. Повышается температура. Ситуация опасна отрывом тромба и попаданием его в легочную артерию. Для лечения используют таблетки, мази и компрессы. В тяжелых случаях показана операция.
- Тромбоэмболия. Более плотная закупорка вены, при которой нарушается кровоток. При этом пропадает пульс, кожа руки становится холодной и теряет чувствительность. Конечность опухает, лишается подвижности, возникает риск развития гангрены. Больным с такими симптомами необходима немедленная госпитализация. Пациентам внутривенно вводят гепарин и проводят симптоматическое лечение.
- Абсцесс. Отмирание тканей происходит в случае попадания с иглой в кровь болезнетворных бактерий. Если вздулась шишка после укола в вену и при нажатии она мягкая, значит, в ней скопился гной. При этом возникает сильный отек, пульсирующая боль, повышение температуры. При абсцессе назначают антибиотики и мази, провоцирующие вскрытие инфильтрата. В крайних случаях совершают разрез пораженного участка и дренирование гноя и некротических тканей.
- Флегмона. Развивается при введении лекарства не в вену, а в жировую прослойку. Представляет собой гнойное или гнилостное воспаление. При этом очаг не ограничен, а растекается по тканям. Больных мучают признаки интоксикации, значительное повышение температуры, резкая боль при движении рукой или нажатии на уплотнение. Шишка сначала твердая на ощупь, но постепенно размягчается, в ней ощущается жидкое содержимое. При такой патологии обязательно хирургическое вмешательство и прием антибактериальных препаратов.
Любая из перечисленных патологий может нанести вред здоровью и таит в себе опасность для жизни.
Шишка после укола в вену фото
При появлении уплотнения в вене на месте инъекции в любом случае рекомендуется обращаться за медицинской помощью.
Если такой возможности нет, при этом отсутствуют признаки воспаления (повышение температуры, сильный отек), а боль практически не ощущается, можно попробовать избавиться от шишки самостоятельно.
Но важно помнить, что если инфильтрат не пропадает в течение 2-3 дней, или ухудшается состояние, визит к врачу обязателен.
С небольшой отечностью легко справляется йодная сетка. Также помогает спиртовой компресс. Важно накладывать его на кожу, покрытую жирным кремом, чтобы избежать ожогов. Самое распространенное средство для лечения постинъекционного инфильтрата – гепариновая мазь. Неплохо справляются с уплотнениями препараты на основе димексида и троксерутина.
Нельзя забывать о том, что даже безобидная на первый взгляд шишка на вене после укола может оказаться невероятно опасной для жизни и здоровья.
Загрузка…
Источник: https://nakozhe.com/posle-ukola-v-venu-poyavilas-shishka.html
Вздутие после укола в ягодицу
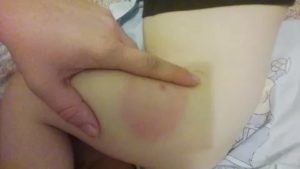
Каждый человек не один раз переживал в своей жизни процедуры уколов. Но после них может появиться шишка на ягодице – это такое подкожное уплотнение, которое очень сильно болит, особенно в положении сидя. Чтобы хоть как-то облегчить свое состояние важно начать действовать. Давайте подробнее рассмотрим, как убрать образовавшиеся после уколов шишки.
На ягодице после укола не всегда образовывается шишка. Она может возникнуть из-за нарушений правил выполнения процедуры. Также может развиться аллергическая реакция на введенный в ягодицу препарат.
После уколов вы можете увидеть, что появилась шишка, которая сопровождается воспалительным процессом. Если внимательно понаблюдать за кожей, можно обнаружить покраснение, отек, повышение температуры тела, пульсирующую боль.
При таких симптомах важно посетить врача-хирурга.
Что нужно сделать, чтобы после уколов не возникали шишки?
Чтобы предотвратить появление шишек на ягодицах важно соблюдать следующие особенности проведения инъекций:
- Чтобы после уколов на ягодице не появилась шишка важно использовать качественные специальные шприцы, имеющие черную резинку на поршне. Они двигаются плавно, благодаря чему инъекция проходит медленно, а лекарство равномерно распределяется по мышце;
- Если лекарство нужно вводить внутримышечно пользуйтесь только шприцами объемом выше пяти миллилитров;
- Важно использовать правильную иглу. Так как, применяя толстую и короткую инсулиновую иглу, лекарство попадает не в мышцу, а в подкожный жировой слой, из-за чего появляется воспалительный процесс;
- Если доктор назначил уколы масляного раствора, ампулы с лекарством перед процедурами нужно подогревать в ладонях или под мышками. Введенный раствор такой же температуры, как и тело, не принесет пациенту осложнений в виде шишки. А сама инъекция пройдет безболезненно;
- Если после укола появилась и очень сильно болит шишка, важно своевременно обратится к доктору. Так как она может дать толчок к развитию абсцесса или попадания под кожу гнойничковых микробов;
- При уколе важно иглу вводить глубоко, чтобы лекарство оказалось точно в ягодице, а не под кожей;
- Во время укола максимально расслабьте ягодицы, чтобы лекарственное средство легко попало куда нужно;
- Прежде чем сделать пациенту укол важно сделать легкий массаж и обработать место для укола спиртом;
- После уколов никогда не давите на то место на ягодице, куда было введено лекарство. Легонько приложите к нему спиртовую ватку, которая остановит кровь и продезинфицирует рану.
к оглавлению ↑
Что делать с появившимися шишками на ягодицах?
Лечение шишек после уколов на ягодицах и между ними проводится с помощью творожного и кефирного компресса. Также к ягодице можно прикладывать капустные листочки, свежие клюквенные ягоды. Из народных средств популярными являются компрессы – делаются лепешки из муки и меда. Еще помогают лечить покраснения, отеки и боль на ягодицах сырая картошка и соленые огурцы.
Избавится от болезненных шишек после уколов, поможет листочек алоэ, который нужно вначале вымыть и вытереть, а затем разрезать вдоль на две части.
Срезанные кусочки растения прикладываются к больным местам и прикрепляются пластырями.
Если остались не использованные листочки алоэ, их можно положить в холодильник, и доставать по необходимости для выполнения процедуры по борьбе с шишками и покраснениями.
Избавляемся от шишек с помощью редьки, морковки и эффективной лепешки
Чтобы шишка после укола как можно быстрее рассосалась можно сделать следующее:
- 2 части измельченной редьки нужно смешать с 1 частью меда. На марлю, сложенную вчетверо, нужно выложить полученную смесь и приложить компресс к больным местам. Сверху можно закрепить его бинтом. Процедура проводится не менее трех раз;
- В марлю заверните мелко натертую морковку и приложите компресс к шишке. Накройте целлофановым пакетом. Сверху наденьте плотное нижнее белье. Когда морковка станет сухой, снимите компресс;
- Зеленую или красную глину смешайте с солью и водой. Полученную лепешку прикладывайте к болезненным местам.
Лечение появившихся шишек на ягодицах и между ними с помощью традиционной медицины заключается в следующем:
- Проводится физиотерапия – ультразвук и УВЧ;
- Широко используется прополис, йодная сетка, мазь Вишневского и гель Троксевазин.
к оглавлению ↑
Лечим уплотнения после инъекций правильно
Лечение шишек между ягодицами и на них с помощью вышеописанных способов проводится так:
- Если вы решили лечить болезненные уплотнения под кожей с помощью йодной сетки, возьмите йод и ватные палочки. Палочку с ватой на кончике нужно макать в раствор йода и рисовать им сеточку. Спустя три дня после регулярных таких процедур от шишки не останется ни единого следа. Йодная сетка рассосет и согреет больное место, а также продезинфицирует его;
- Капустные листы нужно проткнуть ножом, чтобы они пустили свой сок. Затем их прикладывают к болезненным местам и закрепляют пластырями;
- Лечить шишки с помощью медовой лепешки не сложно. Для ее приготовления нужно смешать 15 грамм сливочного масла с желтком, мукой и 15 граммами меда. Перед использованием лепешку нужно немного подогреть. Приложите полученное лечебное месиво к больным местам, накройте сверху целлофановым пакетом и теплой тканью. Такие процедуры проводятся каждый день на ночь до полного исчезновения шишек. Готовую медовую лепешку можно хранить в холодном месте, завернув его в пакет;
- Лечение пострадавших от шишек мест можно проводить медом, смазывая их;
- Чтобы избавиться от шишек после уколов, можно сделать компресс с Димексидом. Для его приготовления 1 часть препарата нужно смешать с 4 частями спирта или воды. Уплотнения вначале смазываются с помощью вазелина или смягчающего крема, а затем прикладывается компресс. После него кожу нужно смазать жирным кремом;
- Если шишки на ягодицах очень большие и сильно болят их можно смазывать гепариновой противовоспалительной мазью;
- Сульфатом магния нужно намочить ватный шарик и приложить его к шишке. Обязательно закрепите компресс пластырем. Процедура проводится на ночь;
- Мазь Вишневского нанесите на больное место. Сверху прикройте его марлевым тампоном и пластырем. Такое средство обеззаразит и снимет воспаление. Уплотнения быстрее рассосутся.
Источник: https://limto.ru/vzdutie-posle-ukola-v-jagodicu/
После укола в ягодицу появилось уплотнение
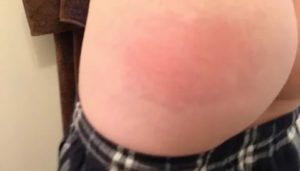
Внутримышечные инъекции считаются эффективным способом введения лекарственных препаратов в организм. Он имеет множество преимуществ и один существенный недостаток — после процедуры на попе могут появляться шишки и уплотнения, которые доставляют немало беспокойства.
Насколько это опасно?
Шишки, синяки, покраснения и другие образования на ягодицах после лечения называются постинъекционными инфильтратами.
В большинстве случаев они не представляют опасности для здоровья и рассасываются самостоятельно через некоторое время — от нескольких суток до недель.
Иногда шишки под кожей остаются на два месяца и больше — рассосать застарелые инфильтраты достаточно сложно, поэтому чаще всего их удаляют хирургическим путем.
Если шишка или покраснение образовалось на ягодице у ребенка, лучше обратиться к врачу, так как детский организм больше подвержен осложнениям и патологическим процессам.
Обратить особое внимание на места уколов нужно в том случае, если они доставляют серьезный дискомфорт.
В число тревожных симптомов входят боль, местное и общее повышение температуры, ухудшение общего самочувствия. Они свидетельствуют о том, что в глубине тканей происходит воспалительный процесс, который требует консультации с врачом.
Почему появляются уплотнения после укола
Уплотнения (инфильтраты) на ягодицах могут появляться по разным причинам, вне зависимости от того, делала укол медсестра в больнице, или это был кто-то из членов семьи. Существуют общие правила введения внутримышечных инъекций, но даже при их соблюдении на ягодице может появиться образование. В число факторов, которые вызывают их появление, входят:
- неправильный выбор шприца (слишком большая или маленькая игла);
- особенности лекарственного препарата — густые и масляные жидкости чаще всего вызывают побочные эффекты;
- недостаточно глубокое введение лекарств;
- напряжение ягодичных мышц;
- низкая температура жидкости в ампуле;
- попадание иглы в нервные окончания или кровеносные сосуды (под кожей появляются синяки);
- аллергические реакции на препараты.
Наиболее опасными считаются шишки, которые образовались вследствие нарушения правил гигиены и асептики при лечении внутримышечными инъекциями — абсцессы. В таких случаях в ткани попадает инфекция, что может привести к неприятным последствиям. Избавиться от них в домашних условиях практически невозможно, поэтому больному следует обратиться в медицинское учреждение.
Симптомы абсцесса
Абсцесс представляет собой гнойно-воспалительный процесс, протекающий в глубине тканей. Он проявляется сильной болью и другими неприятными ощущениями (пульсация, жжение, зуд), увеличением шишки, ухудшением общего самочувствия. Иногда под кожей можно заметить гнойные массы желтого, серовато-белого или зеленого оттенка.
Самостоятельно вскрывать или выдавливать абсцесс нельзя — это может привести к распространению инфекции и другим осложнениям.
Если абсцесс прорывается самостоятельно, можно обойтись консервативным лечением. В ином случае его вскрывают хирургическим путем, удаляют гной и назначают местные лекарственные средства.
В тяжелых случаях больным необходим прием антибактериальных средств и иммуностимуляторов.
Как убрать шишку после укола?
Убрать шишку или уплотнение, которое образовалась после внутримышечного введения лекарств, можно домашними средствами или лекарственными препаратами.
Способ лечения выбирают в зависимости от состояния тканей и общего самочувствия больного. Небольшие свежие образования хорошо поддаются лечению народными рецептами, крупные и застарелые требуют применения медикаментов.
Если лечение эффективно, инфильтраты быстро исчезнут, а кожный покров полностью восстановится.
Компрессы и примочки
Чаще всего для устранения инфильтратов после уколов используется йод и спирт, иногда алоэ, капуста и другие средства. Они обладают разным механизмом воздействия — разогревают ткани, снимают воспаление, способствуют заживлению. Для получения желаемого эффекта обычно достаточно нескольких процедур.
- Йодная сетка. Сетка из йода — самый распространенный способ лечения инфильтратов. Йод наносят на пораженное место с помощью ватной палочки несколько раз в день.
- Спиртовые компрессы. Спирт разводят с водой в пропорциях 2 к 1, смачивают в нем кусочек натуральной ткани, прикладывают к больному месту на 2-3 часа, сверху закрывают целлофаном.
- Алоэ и капуста. Мясистый кусочек алоэ или капустный лист слегка отбить, приложить к уплотнению, положить сверху бинт и оставить на 1,5-2 часа.
Застарелые инфильтраты (возрастом от полугода) обычно не рассасываются самостоятельно или с помощью компрессов. Они представляют собой капсулу, которая обрастает тканями, поэтому лекарства не проникают внутрь. Если такие шишки доставляют неудобства, их удаляют хирургическим путем.
Лекарственные препараты
Для устранения шишек и уплотнений после уколов используются мази и гели, которые обладают согревающим, антисептическим и противовоспалительным эффектом. Большинство из них считаются безопасными, но требуют осторожности при применении.
Перед тем, как мазать пораженные места, следует внимательно прочитать инструкцию по применению, список противопоказаний и побочных эффектов. Превышать дозировку категорически не рекомендуется, а если у больного остались какие-либо вопросы, лучше обратиться к врачу.
Мазь Вишневского
Бальзамический линимент, или мазь Вишневского — недорогое и доступное средство на основе касторового масла, березового дегтя и ксероформа. Он снимает воспалительные процессы, уничтожает патогенные микроорганизмы и способствует регенерации тканей.
Широко используется при инфильтратах и гнойно-воспалительных процессах, так как обладает способностью вытягивать гной. Средство наносят на сложенный бинт, прикладывают к больному месту на 4-5 часов, после чего снимают компресс. Недостатки использования мази — неприятный запах и способность пачкать одежду.
Димексид
Препарат на основе диметилсульфоксида, которыq широко применяется в медицине при болях в суставах и мышцах, синяках, отеках, воспалительных процессах и т.д.
Он оказывает обезболивающее воздействие, купирует воспаления, уничтожает патогенные микроорганизмы и способствует максимальному проникновению лекарственных препаратов в место поражения.
Димексид считается безопасным средством, но при использовании следует соблюдать осторожность.
Прогревать шишки на ягодицах любым способом категорически запрещено — это не принесет облегчения, а только усугубит состояние и может способствовать воспалению.
Выпускается средство в форме жидкости для наружного применения или геля.
Гель используют так, как указано в инструкции, а жидкость разводят с водой в пропорциях 1 к 10, смачивают получившимся раствором натуральную ткань и прикладывают к больному месту.
Компресс утепляют сверху и держат 30 минут, процедуру можно проводить 2 раза в день. Основные противопоказания к применению Димексида — детский возраст, беременность, индивидуальная непереносимость компонентов.
Гепариновая мазь
Гепарин — вещество с противотромбическим эффектом, которое способствует быстрому рассасыванию инфильтратов и шишек. Он оказывает противовоспалительное действие, препятствует образованию кровяных сгустков и устраняет неприятные ощущения. Кроме того, лекарство укрепляет сосудистые стенки, предотвращает их разрывы и образование подкожных кровоизлияний.
Мазь наносят на пораженное место тонким слоем, аккуратно втирают в кожу и оставляют до полного впитывания. Из гепариновой мази можно делать компрессы — нанести средство на лоскут ткани, приложить к инфильтрату и зафиксировать. Процедуру делают 2 раза в день до полного рассасывания шишек, но не более 10 дней подряд.
Троксевазин
Средство выпускается в форме геля или мази, основной действующий компонент — троксерутин. Он представляет собой лекарство с сосудоукрепляющим, противовоспалительным и противоотечным эффектом. Троксевазин способствует рассасыванию кровяных сгустков и их повторному образованию, уменьшает ломкость сосудов и повышает их эластичность.
Гель наносят на поверхность кожи дважды в сутки, аккуратно втирают и оставляют для полного всасывания. Для усиления эффекта применение местного средства можно сочетать с приемом капсул Троксевазин или таблеток Аскорутин. Гель можно использовать на протяжении 6-7 дней, а если инфильтраты и шишки не исчезают, лучше обратиться к врачу.
Сульфат магния
Магнезия, или сульфат магния — один из наиболее безопасных препаратов, который применяется для лечения инфильтратов, воспалительных процессов и других патологий. Она способствует расслаблению мышц, улучшает кровообращение и метаболические процессы, способствует регенерации тканей.
Магнезия выпускается в разных формах — чаще всего в виде порошка для приготовления раствора или готовой к употреблению жидкости. Порошок следует растворить так, как указано в инструкции, смочить в растворе лоскут марли, приложить к инфильтрату на ночь и закрепить пластырем, чтобы он не сползал. Аналогичным образом делаются компрессы из готового раствора магнезии.
Сколько стоят лекарства?
Препараты для устранения постинъекционных инфильтратов могут иметь разную стоимость, в зависимости от состава, действующих веществ и региона.
В тяжелых случаях больным требуется комплексное лечение — средства местного действия в комбинации с иммуностимуляторами, антибактериальными и сосудоукрепляющими лекарствами.
Точную стоимость медикаментов можно узнать в обычных или интернет-аптеках.
| Препарат | Действующее вещество | Производитель | Цена, руб |
| Мазь Вишневского | Березовый деготь, ксероформ, касторовое масло | Борщаговский фармацевтический завод | 60 |
| Димексид | Диметилсульфоксид | Химреактивкомплект завод, РФ, Галичфарм, Украина | 80 |
| Гепариновая мазь | Гепарин натрия | Нижфарм, Россия | 120 |
| Троксевазин | Троксерутин | Балканфарма-Разград, Болгария | 300 |
| Сульфат магния | Сульфат магния | Чаще всего в аптеках представлена продукция российских и украинских производителей | 37 |
При использовании медикаментозных препаратов для лечения шишек или уплотнений, образовавшихся после внутримышечных инъекций, следует учитывать их особенности.
Каждое средство имеет противопоказания и побочные эффекты, с которыми следует ознакомиться перед лечением.
Чаще всего в их число входит детский возраст, индивидуальная непереносимость и беременность, подробнее о способе применения лекарств можно узнать в инструкции по применению.
Профилактика шишек после уколов
Чтобы избежать образования шишек после уколов у взрослых и детей, необходимо строго соблюдать правила выполнения внутримышечных инъекций. Препараты вводятся строго в верхнюю четверть ягодицы, где находится самое безопасное место. Кожу перед введением следует протереть спиртом, а ампулу — потереть в руках, чтобы она слегка нагрелась.
В домашних условиях можно делать только простые инъекции — внутримышечное введение средств и прививки (например, против столбняка) проводятся в медицинских учреждениях.
Перед процедурой больной должен постараться полностью расслабить мышцы — уколы в спазмированные зоны причиняют сильный дискомфорт, а после них образуются инфильтраты.
Использовать технику «хлопок» рекомендуется в крайних случаях, так как после таких процедур уплотнения появляются чаще.
Если курс лечения подразумевает введение препарата несколько дней подряд, уколы делают в каждую ягодицу поочередно.
Нужно ли лечить постинъекционные уплотнения?
Шишку, которая не доставляет дискомфорта, лечить необязательно — для ускорения процесса рассасывания можно нарисовать йодную сетку или смазать место специальной мазью. Кроме того, рекомендуется внимательно понаблюдать за местом, где она образовалась, на протяжении нескольких дней.
Инфильтрат должен рассосаться полностью или начать уменьшаться — если он болит, увеличивается или гноится, следует как можно скорее обратиться к врачу.
Абсцессы и другие осложнения, которые появились после уколов, требуют лечения медикаментозными препаратами, а иногда хирургического вмешательства.
i Пожалуйста оцените статью,
мы старались:
Источник: https://netbolezni.net/allergologiya/664-posle-ukola-v-yagodicu-poyavilos-uplotnenie.html







