Травма живота

Учитывая ритм жизни современного города, а также опасности, таящиеся в нем, не удивительно, что травма живота остается одной из актуальных проблем экстренной хирургии. Выделяют открытую и закрытую травму живота.
К открытым травмам относят ранения (ножевые, огнестрельные, в том числе из травматического оружия).
При ранениях живота алгоритм действий достаточно прост – немедленно обратиться за медицинской помощью в дежурный хирургический стационар, поскольку даже без повреждения внутренних органов, необходимо выполнить первичную хирургическую обработку раны и наложить швы. Швы можно накладывать не позднее 8 часов после полученной травмы, так как через более длительный промежуток времени высока вероятность нагноения раны.
Закрытая или тупая травма – это ушибы брюшной стенки с или без повреждения внутренних органов. Рассмотрим их подробнее. К тупой травме живота относят: ушиб брюшной стенки, разрыв мышц брюшной стенки, повреждения кишок, печени, селезенки, поджелудочной железы, почек, мочевого пузыря.
Причины тупой травмы живота
Причинами тупой травмы живота могут быть:
• падения на твердый предмет, • удары,
• резкие напряжения мышц брюшной стенки во время физкультурных упражнений или при чихании, кашле.
Симптомы тупой травмы живота
Ушиб брюшной стенки проявляется локальной припухлостью и болезненностью, иногда видны ссадины, кровоизлияния. Болезненность усиливается при изменении положения тела, кашле, чихании, акте дефекации.
Разрыв мышц и фасций брюшной стенки характеризуется такими же признаками, однако боль бывает выражена более резко, вследствие чего возникает рефлекторный парез кишечника (динамическая кишечная непроходимость) и вздутие живота.
При разрыве мышц появляются кровоизлияния и могут образовываться гематомы, которые иногда распространяются далеко за место травмы. Окончательный диагноз повреждения передней брюшной стенки ставится тогда, когда исключается разрыв полых или паренхиматозных органов брюшной полости.
При прямом ударе в живот чаще всего встречаются разрывы тонкой кишки.
Основными симптомами разрыва кишечника являются: распространяющаяся и усиливающаяся боль в животе, напряжение мышц брюшной стенки, ограничение дыхательных движений брюшной стенки, рвота, учащение пульса, явления шока.
При разрыве толстой кишки дополнительно к указанным симптомам нередко возникает шок, внутрибрюшинное кровотечение, напряжение брюшной стенки.
Повреждение печени при травме живота встречается часто. Обусловлено это большими размерами печени и ее расположением, а также малой эластичностью и непрочностью ее паренхимы. При патологических изменениях в паренхиме разрывы печени могут быть и при небольшой травме (падение на ровном месте, роды, акт дефекации).
Разрывы и трещины могут быть подкапсульные, но при значительной травме отрываются отдельные части печени. Клинически повреждение печени сопровождается тяжелым общим состоянием, кровопотерей и потерей сознания, которые возникают вскоре после получения травмы.
Падает артериальное давление, учащается пульс, кожа становится бледной, потной, дыхание учащается, возникает жажда. Особенно опасны подкапсульные разрывы печени, когда при спокойном клиническом течении формируется глубокая гематома под капсулой печени, при напряжении которой капсула печени разрывается, и кровь изливается в брюшную полость.
При сохраненном сознании появляются боли в правом подреберье с распространением в правое надплечье.
Повреждения селезенки среди всех повреждений органов брюшной полости составляют около 30%.
Подкожный первичный разрыв селезенки может произойти даже при легкой травме или вовсе без видимой причины, если селезенка увеличена и имеет паренхиматозные изменения.
Вторичные, или поздние, разрывы селезенки возможны через несколько дней или месяцев после травмы и наблюдаются чаще у детей.
Непосредственно после разрыва капсулы селезенки кровотечение останавливается образовавшимся кровяным сгустком. Если же разрыв паренхимы селезенки происходит субкапсулярно, то нарастающая гематома разрывает капсулу и возникает массивное кровотечение в брюшную полость.
Разрыв селезенки, сопровождаемый кровотечением, характеризуется выраженным падением артериального давления и частым нитевидным пульсом. Боли уменьшаются в положении лежа на левом боку с приведенными к животу ногами.
Боли локализуются в левом подреберье, иногда распространяются по всему животу и в левое плечо.
В подобных случаях, когда имеются признаки разрыва селезенки, показана срочная операция.
Повреждения поджелудочной железы, расположенной за органами брюшной полости, возникают при травмах живота значительной силы и поэтому нередко сопровождаются травматизацией окружающих железу органов (селезенка, почки, печень, кишечник).
Закрытые травмы живота могут вызвать сотрясение, ушиб или разрыв поджелудочной железы.
Клиническая картина любого повреждения поджелудочной железы характеризуется общим тяжелым состоянием, резкими болями в эпигастральной области (под ложечкой), падением артериального давления, рвотой, вздутием живота и защитным напряжением мышц в надчревной области.
Повреждение почки, расположенной глубоко в забрюшинном пространстве и окруженной со всех сторон органами и массивными анатомическими образованиями, происходит нечасто.
Почки травмируются чаще всего при прямом локальном ударе сзади, сбоку или спереди.
Клиническая картина характеризуется локальной болезненностью в поясничной области, повышением температуры, макрогематурией (моча, окрашенная кровью в розово-красный цвет).
В том и другом случае проводится консервативное лечение.
Встречаются размозжение и отрыв почки, возникающие при грубой травме и часто сочетающиеся с повреждением органов брюшной полости. Типичная картина: шоковое состояние, нарастающая анемия, локальная болезненность и напряжение мышц в соответствующем подреберье, припухлость в поясничной области, при разрыве брюшины — свободная жидкость в брюшной полости; гематурия может отсутствовать.
При падении на твердый предмет, ударе в живот при наполненном мочевом пузыре возможен его разрыв.
При внебрюшинном разрыве мочевого пузыря возникают ложные позывы на мочеиспускание, в некоторых случаях выделяется небольшое количество кровянистой мочи. Вскоре появляется отечность в области промежности.
При внутрибрюшинном разрыве мочевого пузыря появляются боли в животе и частые бесплодные позывы на мочеиспускание, так как мочевой пузырь пустой. Моча, изливающаяся в брюшную полость, раздражает брюшину и вызывает явления перитонита (мягкий, слегка вздутый, умеренно болезненный живот, ослабленность перистальтики кишечника). В отлогих местах живота определяется свободная жидкость.
Обследование при травме живота
При подозрении на травму живота следует обратиться в дежурный хирургический стационар.
Своевременная диагностика повреждения внутренних органов – залог успешного лечения. Крайне важно в кратчайшие сроки установить характер повреждения, в первую очередь установить наличие угрожающего жизни кровотечения.
При подозрении на травму живота необходимо сдать общий анализ крови, общий анализ мочи и амилазу мочи, определяют группу крови и резус-фактор.
Эти методы имеют вспомогательный характер, для уточнения поврежденного органа применяют лучевые методы исследования, к которым относят ультразвуковое исследование, традиционное рентгенологическое исследование и, по возможности, выполняют компьютерную томографию.
Необходимость использования того или иного метода определяет врач-хирург, ориентируясь на тяжесть состояния больного и данные, полученные во время осмотра пациента.
Ультразвуковое исследование – наиболее безопасный, доступный и быстрый метод диагностики при подозрении на травму органов брюшной полости.
Он позволяет выявить пациентов, которым необходимо выполнить срочную операцию: установить наличие внутрибрюшного кровотечения, а также обнаружить повреждение органов, которые еще не привели к возникновению внутрибрюшного кровотечения: подкапсульный разрыв селезенки, гематомы печени и селезенки, повреждение почек и поджелудочной железы.
Ультразвуковая картина подкапсульной гематомы селезенки.
Рентгенологическое исследование позволяет выявить разрыв полого органа при тупой травме живота, обнаружить инородные тела и определить их локализацию (например, пули и дробь при огнестрельных ранениях в живот), обнаружить повреждение таза, оценить сопутствующее повреждение органов грудной клетки, выявить разрыв диафрагмы.
Свободный газ в брюшной полости.
Для уточнения диагноза разрыв мочевого пузыря с успехом применяется катетеризация мочевого пузыря. При его разрыве через катетер выделяется небольшое количество кровянистой жидкости.
В сомнительных случаях производится восходящая цистография: через катетер в мочевой пузырь вводится водорастворимый контрастный раствор.
Ренгеноконтрастный раствор проникает через рану мочевого пузыря в околопузырную клетчатку, и на рентгенограмме виден его затек.
Компьютерная томография – более точный метод диагностики, позволяет более тонко оценить структуру внутренних органов, установить незначительное количество крови в брюшной полости. Однако, этот метод требует больше времени, не всегда доступен из-за дорогостоящего оборудования.
Лапароскопия – метод визуальной оценки повреждений внутренних органов, заключается во введении эндоскопа в брюшную полость через небольшой разрез (1 — 2 см) под местным обезболиванием.
Лапароскопия позволяет окончательно установить наличие повреждений внутренних органов, нередко остановить кровотечение, санировать брюшную полость от излившейся крови и выставить показания к экстренной операции.
Лечение травм живота
После получения травмы необходимо воздержаться от приема пищи и жидкости, поскольку при обнаружении повреждений внутренних органов потребуется операция под наркозом, при котором возможна рвота с аспирацией пищи в дыхательные пути.
При наличии резаных ран брюшной стенки, не проникающих в брюшную полость, выполняют первичную хирургическую обработку под местным обезболиванием и накладывают швы, как говорилось ранее.
При подтверждении диагноза внутрибрюшного кровотечения, разрыве полого или паренхиматозного органа необходимо выполнение широкой срединной лапаротомии (срединный разрез по передней брюшной стенке). Позволяющей осмотреть все органы брюшной полости, установить поврежденный орган и выполнить необходимый объем операции.
Подкапсульный разрыв селезенки требует динамического наблюдения. Он опасен возможным отсроченным разрывом капсулы с обильным кровотечением в брюшную полость – так называемый двухмоментный разрыв селезенки, что потребует экстренной операции.
Травмы передней брюшной стенки с разрывом мышц и развитием гематомы требуют консервативного лечения, включающего постельный режим, местное применение холода и физиотерапевтичекие процедуры, способствующие рассасыванию гематомы. При больших размерах гематомы возможно выполнение пункции, а при нагноении – вскрытие и дренирование образовавшегося абсцесса.
Осложнения травм живота:
• Разрыв мышц брюшной стенки через определенное время может привести к появлению грыжи.• Внутрибрюшное кровотечение без соответствующего своевременного лечения угрожает жизни.
• Разрыв полого органа без своевременной операции вызывает развитие перитонита (воспаление брюшины), что приводит к сепсису (заражение крови) и летальному исходу.
Положительный исход при травме живота возможен только при раннем обращении за медицинской помощью. Заботьтесь о своем здоровье. Лучше переоценить серьезность ваших симптомов, чем поздно обратиться за медицинской помощью.
Врач-хирург Тевс Д.С.
Источник: https://medicalj.ru/diseases/emergencies/893-travma-zhivota
Тупая травма живота — симптоматика и лечение
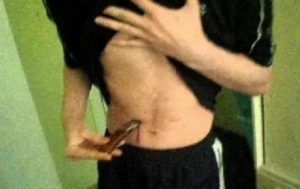
Травмы живота в медицине относят к группе распространенных телесных повреждений. На практике встречаются открытые и закрытые травмы. Один из видов повреждения, при котором не возникает нарушения целостности брюшной полости – это тупая травма живота.
По данной причине аналогичные травмы называют еще не проникающими сквозь стенки брюшины. Но факт отсутствия проникающих ранений не свидетельствует, что состояния внутренних органов осталось в полной сохранности.
Факторы возникновения травмы
Тупая травма живота провоцирует ушиб или разрыв внутренних органов брюшной полости.
При визуальной целостности мягких тканей брюшины, данное повреждение представляет большую опасность для существования пациента.
Связано это с тем, что невозможно вовремя заметить признаки тяжелых повреждений. Ушиб брюшной полости часто приводит к образованию острого перитонита и даже геморрагического шока.
Закрытые травмы живота происходят по ряду причин:
- Дорожно – транспортные происшествия.
- Падение с высоты или кататравма.
- Из – за направленного удара в живот или в область поясницы.
- Сдавливание тела двумя предметами.
Для большей части перечисленных выше происшествий, характерны наличия сильного травматического воздействия с одновременным появлением сразу нескольких повреждений.
Очень часто тупые травмы живота сочетается с черепно-мозговой травмой, переломом конечностей, ребер, таза, ранениями различных зон тела, а также переломом позвоночника.
Общее состояние больного значительного ухудшается, если у него имеется сразу несколько повреждений, по этой же причине риск развития травматического шока и появление сильного кровотечения возрастает в разы.
Классификация
Классификация травм живота основана на особенности повреждения, в травматологии выделяются следующие разновидности данного повреждения:
- Травмы живота, при которых травматизация внутренних органов не возникает. Такие тупые травмы живота включают в себя ушибы и разрывы мышц и фасций брюшной полости.
- Травма с повреждением органов брюшины — печени, селезенки, разрывы толстого и тонкого кишечника, внутрибрюшной разрыв мочевого пузыря.
- Тупая травма живота с повреждением органов, располагающихся за пределами брюшной полости. В данную патологию включаются повреждения поджелудочной железы, почек, мочевого пузыря, травматизация, а также ушибы с разрывами толстого кишечника в одном или нескольких местах.
- Травмирование с внутрибрюшным кровотечением. Данные повреждения могут возникать в случае повреждения селезенки, печени, брыжейки кишечника, сосудов сальника.
- Повреждение, при котором имеется угроза дальнейшего развития перитонита. Сюда относят травмы с последующим разрывом полых органов — кишечника и желудка.
- Травмы с одновременным повреждением паренхиматозных и полых органов.
Тупая травма живота бывает:
- Изолированной. Поврежден один орган, других, кроме травмы живота у больного не отмечается. Частота летального исхода при данном типе патологии составляет от 5% до 20%. Зависит это от глубины воздействия ударного фактора.
- Множественной. Происходит одновременное повреждение нескольких органов.
- Сочетанной. Травмируется сразу несколько систем и органов -грудь, опорно-двигательный аппарат, а также черепно-мозговая травма. Смертность при таком виде повреждений высока — составляет около 90%.
- Торакоабдоминальной. Одновременное повреждение диафрагмы и органов брюшной полости.
- Комбинированной. Данное повреждение представляет собой один из самых летальных вариантов. В этом случае тупая травма живота сочетается с химическими, температурными, радиационными поражениями.
Симптоматика
В отличие от открытой травмы живота, пострадавший при тупой травме живота не может реально оценить свое положение, поскольку находится в состоянии посттравматического шока. Он даже может не ощущать болевой синдром.
Если произошла сочетанная травма, то болевые ощущения могут быть более острыми от возникшего перелома или ушиба другого органа. Человек может не жаловаться, не испытывать болезненных ощущений из-за сокращения степени болевой восприимчивости или помутнения сознания.
Данный ушиб живота сопровождается следующими симптомами:
- гематома, царапины или ссадины;
- тонус мышц брюшной полости визуально заметен;
- изменение и притупление звука при простукивании свидетельствует о внутреннем кровотечении одного из органов живота;
- в момент прослушивания можно различить сокращение стенок полых органов или другие неестественные передвижения содержимого брюшины;
- тошнота, рвота;
- мочеиспускание с болью, примесями крови в моче;
- нестабильность и трансформация стула, может появиться кровь в кале;
- повышение АД;
- увеличение частоты пульса.
Признаки тупой и открытой травмы живота не сильно отличаются, симптомы закрытого повреждения также зависят от травмированного органа.
- Повреждение печени – сильная боль и возникает обильное кровотечение. Пострадавший указывает на болевые ощущения в правом подреберье иррадиирущие в предплечье. При этом давление понижается, пульс становится нестабильным, кожный покров становится бледным. Возможна потеря сознания.
- Разрыв или надрыв селезенки. При разрыве появляется забрюшинное кровотечение. Пациент говорит о появлении боли с левой стороны. В случае если произошел надрыв селезенки, то человек из-за нормального состояния чаще всего не обращает внимание на малозаметные признаки травмы в течение нескольких дней. По этой причине родителям следует внимательней следить, если произошло повреждение живота у ребенка.
- Повреждение поджелудочной железы выявляется острой болью в подложечной области с вздутием живота и напряженностью брюшинных мышц.
- Повреждение почки определяется по цвету мочи. Из-за травматизма этой зоны урина имеет красный или ржавый оттенок, так же появляется боль в пояснице.
- Внебрюшинные разрывы мочевого пузыря, мочеточников проявляется отеками в промежности и учащенными позывами к мочеиспусканию, болью в нижней части живота и его опуханием.
Первая помощь
Если у пострадавшего подозревают наличие закрытой травмы живота, то первая доврачебная помощь проводится по следующему алгоритму:
- Необходимо определить в сознании ли человек, проверить частоту пульса и дыхания. В случае отсутствия последних, следует срочно начать проведениесердечно-легочной реанимации.
- Выявить наличие рвотыу пострадавшего. Если больной без сознания, то рвотные массы могут скапливаться в полости рта. При ее наличии, человека необходимо уложить на бок, если рвоты нет, то на спину, а под колени подложить валик, высотой с валиком высотой до 15 см.
- На живот приложите холод. Желательно компресс со льдом, завернутый в полотенце, но можно использовать простую грелку с холодной водой.
Важно! Ни в коем случае при травмах живота нельзя: самостоятельно перевозить пострадавшего, разрешать ему садиться или подниматься на ноги, давать питье, еду.
Диагностика
При явно выраженных симптомах повреждения внутренних органов специальное обследование не проводится.
Исходя из клинических признаков и обстоятельств повреждений, ставится предварительный диагноз, а окончательный устанавливается непосредственно во время хирургического вмешательства с целью устранения последствий травмирования. Подобная методика необходима для более рационального использования времени и снижения риска смертельного исхода.
Если клиническая картина смазана, то применяют УЗИ, рентгенографию, КТ или МРТ. Ультразвуковое исследование используют только для диагностики селезенки, печени, а рентгенография определяет исключительно косвенные симптомы на наличие свободных газов в брюшной полости.
Лечение
Закрытая травма живота не вызвавшая поражение внутренних органов, нуждается только в консервативном лечении. Тяжелые повреждения органов брюшной полости и сложные эпизоды требуют срочного оперативного вмешательства. При проведении операции происходит резекция, ушивание или удаление органа, а также промывание брюшины.
Полостная операция проводится под общим наркозом с надрезом в брюшной полости. Хирург может видеть все пораженные органы, их состояние. После этого специалист вбирает мероприятие по восстановлению их целостности.
Операция сопровождается подключением пациента к аппарату исскуственного дыхания, процедурами по переливанию крови или ее заменителей. После операции больному могут поставить дренаж для промывания брюшной полости и обеспечения свободного оттока появившейся жидкости. После операции больному прописывают антибиотики и обезболивающие медикаменты.
Из анальгетиков чаще всего применяют фентанил и морфин. Если нет никаких противопоказаний, то рекомендуется проводить эпидуральную аналгезию, используются транквилизаторы — галоперидол, бензодиазепины, антибактериальные средства, так же показана трансфузионная и инфузионная терапии.
Реабилитация
Если осложнения отсутствуют, то полное выздоровление наступает через месяц.
При наличие острых осложнений, и особенно перитонита, срок выздоровления может оттянуться еще на один месяц
В период восстановления после перенесенного повреждения и хирургического вмешательства следует исключить любые физические нагрузки и употребление в пищу молочных продуктов, жирных и жареных блюд, копченостей.
Для купирования пищеварительного расстройства необходимо систематически принимать фермент поджелудочной железы – креон, панкреатин, мизим.
Последствия
Тупая травма живота, без необходимой врачебной помощи опасна своими осложнениями. Это могут быть:
- Возникновение грыжи вследствие разрыва или надрыва мышц стенок брюшной полости.
- Появление перитонита – воспаление брюшины, вызывающее заражение крови.
- Летальный исход.
Положительный результат терапии наступит только при своевременном визите к специалисту. Всегда лучше застраховать себя от тяжелых последствий травмы и переоценить имеющиеся симптомы, чем потерять время и обратиться к врачу с опозданием.
Не стоит тянуть с диагностикой и лечением заболевания!
Запишитесь на обследование у врача!
Источник: https://PoTravmam.ru/travmy/tupaya-travma-zhivota.html
Тупая травма живота. Повреждения органов брюшной полости. Неотложная помощь
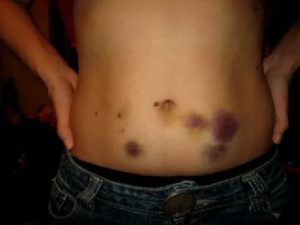
Закрытая (тупая) травма живота — повреждение, не сопровождающееся нарушением целостности брюшной стенки. Эти травмы также имеют название «непроникающие».
Однако отсутствие визуальных патологий не является свидетельством сохранности внутренних органов.
Закрытые травмы живота сопровождаются повреждением поджелудочной железы, селезенки, печени, кишечного тракта, мочевого пузыря и почек, что сказывается на здоровье пациента и может привести к летальному исходу.
Этиология
Удар в живот считается основной причиной, вызывающей повреждения внутренних органов. Большинство больных, пострадавших подобным образом, были расслаблены в момент получения травмы. Мышцы находятся в состоянии покоя, что провоцирует проникновение силы удара вглубь тканей. Этот механизм повреждения характерен для следующих случаев:
- криминальные инциденты (удар в живот кулаками или ногами);
- падение с высоты;
- автомобильные аварии;
- спортивный травматизм;
- неукротимый кашлевой рефлекс, сопровождаемый резким сокращением брюшных мышц;
- промышленные катастрофы;
- природные или военные катаклизмы.
В момент воздействия губительного фактора, вызывающего ушибы брюшной стенки, наличие ожирения и, наоборот, истощение или слабость мышечного аппарата повышают риск повреждений внутренних органов.
Частыми клиническими случаями являются сочетанные травмы, соединяющие тупые повреждения живота с переломами костей конечностей, таза, ребер, позвоночника, черепно-мозговой травмой. Такой механизм вызывает развитие большой кровопотери, утяжеляет состояние пациента и ускоряет появление травматического шока.
При любой незначительной травматизации следует обратиться в ближайший травмпункт. Круглосуточно работая, сотрудники окажут первую помощь, решив вопрос о дальнейшей госпитализации и наличии внутренних повреждений.
Обратите внимание! В случае тяжелого состояния пострадавшего или при любом подозрении на разрыв внутреннего органа самостоятельное передвижение больного противопоказано. Обязательно следует вызвать скорую помощь.
Болевой синдром
Закрытые травмы живота характеризуется первой и основной жалобой со стороны пострадавшего — появлением болезненных ощущений в животе.
Важно помнить, что эректильная фаза шока может сопровождаться угнетением болевого синдрома, что усложняет диагностику патологии.
В случае сочетанных повреждений боль от перелома ребер или костей конечностей, таза может оттеснить симптоматику, которую вызвала тупая травма живота, на второй план.
Торпидная стадия шокового состояния угнетает яркость болезненных состояний вследствие того, что пациент дезориентирован или находится в бессознательном состоянии.
Характер болевого синдрома, его интенсивность и иррадиация ощущений зависят от локализации повреждения и органа, вовлеченного в процесс.
Например, травма печени сопровождается тупой ноющей болью, отдающей в область правого предплечья. Разрыв селезенки проявляется иррадиацией боли в левое предплечье.
Для повреждения поджелудочной железы характерна опоясывающая боль, отзывающаяся в области обеих ключиц, поясницы, левого плеча.
Разрыв селезенки, последствия которого тяжелы для больного из-за чрезмерной кровопотери, сопровождает треть всех закрытых травм живота. Частыми случаями становятся повреждения селезенки и левой почки. Нередко врачу приходится повторно оперировать больного, если он не увидел клинической картины одного из нескольких травмированных органов.
Травматизация верхней части кишечного тракта, сопровождающаяся разрывом стенок, проявляется резкой кинжальной болью, появляющейся вследствие проникновения кишечного содержимого в брюшную полость. От яркости болевого синдрома пациенты могут потерять сознание. Повреждения толстой кишки менее агрессивны в проявлениях, поскольку содержимое не имеет сильной кислой среды.
Другие клинические признаки
Тупая травма живота проявляется рефлекторной рвотой. В случаях разрыва стенок тонкого кишечника или желудка рвотные массы будут содержать кровяные сгустки или иметь цвет кофейной гущи. Подобные выделения с фекалиями обозначают травматизацию ободочной кишки. Травмы прямой кишки сопровождаются появлением алой крови или ее сгустков.
Внутрибрюшное кровотечение сопровождается следующей симптоматикой:
- слабость и сонливость;
- головокружение;
- появление «мушек» перед глазами;
- кожа и слизистые оболочки приобретают синюшный оттенок;
- сниженное артериальное давление;
- слабый и частый пульс;
- частое поверхностное дыхание;
- появление холодного пота.
Повреждения полых органов вызывают развитие перитонита. На подобную патологию организм пострадавшего отвечает подъемом температуры тела (при сильной кровопотере — гипотермией), неукротимой рвотой, остановкой перистальтики кишечного тракта. Характер болевых ощущений постоянно меняется, чередуются сильная болезненность с ее временным исчезновением.
Травматизация мочевыделительной системы сопровождается отсутствием или нарушением выделения мочи, макрогематурией, болезненными ощущениями в области поясницы. Позже развивается отек в области промежности.
Повреждения без травматизации внутренних органов
Ушиб передней брюшной стенки проявляется местными визуальными изменениями:
- отечность;
- гиперемия;
- болезненность;
- наличие кровоподтеков и ссадин;
- гематомы.
Болевые ощущения, сопровождающие ушиб, усиливаются при любом изменении положения тела, чихании, кашле, акте дефекации.
Тупая травма живота может сопровождаться разрывами фасций. Пациент жалуется на резко выраженную боль, ощущение вздутия живота.
Появляется динамический парез кишечного тракта, а соответственно, и динамический характер непроходимости.
Разрыв мышечных групп сопровождается местными проявлениями в виде мелкоточечных кровоизлияний или крупных гематом, которые могут локализоваться не только в месте травматизации, но и далеко за его пределами.
Окончательный диагноз «повреждение передней брюшной стенки» ставится в случае подтверждения отсутствия внутренних патологий.
Диагностические мероприятия
Дифференциальная диагностика состояния пациента начинается со сбора анамнеза и травмогенеза. Далее определение состояния пострадавшего включает следующие методы обследования:
- Общий анализ периферической крови показывает все признаки острой кровопотери: снижение эритроцитов и гемоглобина, гематокрита, лейкоцитоз при наличии развития воспалительного процесса.
- Общий анализ мочи определяет макрогематурию, а при повреждении поджелудочной железы — наличие амилазы в моче.
- Из инструментальных методов обследования применяется катетеризация мочевого пузыря и введение зонда в желудок.
- Ультразвуковое обследование.
- Компьютерная томография с внутривенным введением контрастного вещества.
- Рентгенография.
- Другие обследования при необходимости (цистография, реовазография, ЭРХПГ).
Дифференциация патологии
Исследование брюшной полости и расположенных там органов должно быть многосторонним, поскольку сочетанные травмы могут угнетать симптоматику одного повреждения, выводя на первый план клинику травмы другого.
| Орган | Клинические признаки | Дифференциальные тесты |
| Передняя брюшная стенка | Болезненность и напряжение мышц при пальпации, при определении объемного образования следует проверить наличие гематомы. | Отличить гематому от новообразования можно с помощью теста: больной ложится на спину и напрягает мышцы. Гематома будет ощущаться и в напряженном, и в расслабленном состоянии. |
| Печень | Боль в проекции органа, часто одновременно с переломами нижних ребер с этой же стороны. Увеличение объема живота, гиповолемия. | КТ: разрыв органа с наличием кровотечения.ОАК определяет анемию, низкий гематокрит.УЗИ — внутрибрюшная гематома.Ретроградная холангиография указывает на повреждения желчных путей.ДПЛ — кровь в наличии. |
| Селезенка | Болезненность в проекции, сочетается с переломами ребер. Боль иррадиирует в левое плечо. | КТ: разрыв селезенки, активное кровотечение.ОАК — снижение гематокрита и гемоглобина.ДПЛ обнаруживает кровь.На УЗИ картина внутрибрюшной или внутрикапсульной гематомы. |
| Почки | Болевой синдром в боку и пояснице, кровь в моче, переломы нижних ребер. | ОАМ – макрогематурия.КТ таза: медленное заполнение контрастным веществом, гематома, возможно кровоизлияние внутренних органов, расположенных вблизи места травматизации. |
| Поджелудочная железа | Боль в животе, иррадиирующая в спину. Позже появляется напряжение мышц и симптомы перитонита. | КТ: изменения воспалительного характера вокруг железы.Повышение активности амилазы и липазы в сыворотке крови. |
| Желудок | Кинжальная боль в животе из-за выхода кислого содержимого органа в брюшную полость | Рентгенография: свободный газ, располагающийся под диафрагмой.Введение назогастрального зонда определяет наличие крови. |
| Тонкая часть кишечного тракта | Доскообразный живот, сопровождающийся болезненным синдромом диффузного характера. | Рентген: наличие свободного газа под диафрагмой.ДПЛ – позитивные тесты на такие показатели, как гемоперитонеум, наличие бактерий, желчи или пищи.КТ: наличие свободной жидкости. |
| Толстый кишечник | Боль при напряженном животе, наличие крови при ректальном исследовании. В раннем периоде без клиники перитонита, затем доскообразный живот с разлитой болезненностью. | Рентген указывает на свободный газ под диафрагмой.КТ: свободный газ или гематома брыжейки, выход контраста в брюшную полость. |
| Мочевой пузырь | Нарушение мочеиспускания и кровь в моче, боль в нижних отделах живота. | КТ определяет свободную жидкость.В ОАК повышение мочевины и уровня креатинина.Цистография: выход контраста за пределы органа. |
Травмпункт, круглосуточно оказывая медицинскую помощь, не в состоянии провести все указанные методы диагностики, поэтому после первичного обследования пострадавшего отправляют в стационар хирургического отделения.
Первая помощь при абдоминальной травме
При подозрении на повреждение внутренних органов следует придерживаться следующих правил:
- Больного укладывают на твердую поверхность, обеспечивают состояние покоя.
- К месту травматизации приложить холод.
- Нельзя давать пострадавшему воду и пищу.
- Не принимать лекарственные средства до прибытия скорой помощи, особенно анальгетики.
- По возможности обеспечить транспортировку в лечебное учреждение.
- При наличии рвоты повернуть голову больного в сторону, чтоб не произошло аспирации рвотными массами.
Принципы оказания медицинской помощи
Тупая травма живота требует немедленного вмешательства специалистов, поскольку благоприятный результат возможен только при своевременной диагностике и начале лечения. После стабилизации состояния пострадавшего и проведения противошоковых мероприятий больным показано хирургическое вмешательство. Закрытые травмы требуют соблюдения следующих условий во время операций:
- общий наркоз с адекватной релаксацией мышц;
- средне-срединная лапаротомия, позволяющая получить доступ во все области брюшной полости;
- простые по технике, однако надежные по результату мероприятия;
- вмешательство непродолжительно по времени;
- излившуюся в брюшную полость неинфицированную кровь применить для реинфузии.
Если повреждена печень, необходимы остановка кровотечения, иссечение нежизнеспособных тканей, ушивание. Разрыв селезенки, последствия которого могут привести к удалению органа, требует тщательной ревизии. В случае незначительной травмы показана остановка кровотечения с ушиванием. При сильном повреждении органа применяют спленэктомию.
Разрывы кишечного тракта сопровождаются удалением нежизнеспособных тканей, остановкой кровотечения, ревизией всех петель, при необходимости проводится резекция кишечника.
Повреждение почек нуждается в органосохранных вмешательствах, но при сильном размозжении или отрыве органа от питающих сосудов проводится нефрэктомия.
Заключение
Прогноз травматизации органов брюшной полости зависит от скорости обращения за помощью, механизма повреждения, проведения правильной дифференциальной диагностики, профессионализма медицинского штата лечебного учреждения, оказывающего помощь пострадавшему.
Источник: https://FB.ru/article/257532/tupaya-travma-jivota-povrejdeniya-organov-bryushnoy-polosti-neotlojnaya-pomosch
Ушиб внутренних органов: виды, диагностика и лечение

Ушиб внутренних органов — травма без нарушения целостности тканей, костей, слизистых оболочек. Возникновение возможно при падении, в случае тупой травмы живота, в результате автомобильной аварии. Состояние опасно нарушением функций организма и вероятностью формирования осложнений.
Виды ушибов и их симптоматика
По локализации выделяют следующие ушибы внутренних органов и сопутствующие симптомы:
- Ушиб печени. Вызывает ощущение резкой боли в месте удара. Организм испытывает стресс, конечности охлаждаются, сердцебиение учащается, давление понижается. Живот вдавлен или выпячен. Смена положения тела вызывает боль.
- Ушиб легких. Симптомы: усиление боли на вдохе, кашель с кровью, тахикардия, бледность кожи, кровоподтек в области удара, опухоль. Подобный ушиб внутренних органов можно получить при резком падении на спину.
- При ушибе селезенки больной для облегчения страданий пытается принять определенную позу: присесть на корточки, лечь на левый бок и подогнуть ноги. Пульс учащен, артериальное давление понижено, сильная боль, в области левого подреберья отдающая в предплечье и лопатку. Возможны внутренние кровотечения, сопровождающиеся вздутием живота.
- Ушиб почек. Травма вызывает приступообразную боль в пояснице, переходящую в живот, пах. Присутствует тошнота или рвота. Температура тела повышается. В моче определяется кровь. Количество сгустков говорит о тяжести состояния. Ушиб этих парных внутренних органов можно получить при падении с высоты, вследствие неудачных занятий спортом, аварий.
- Ушиб сердца сопровождается тахикардией, болью в районе органа, одышкой (удушьем), постепенным снижением давления, бледностью кожных покровов.
- Ушиб мочевого пузыря лишает возможности мочеиспускания. Позывы учащенные, но без результатные. Вместо мочи, выделяется кровь. В нижней части живота присутствуют болевые ощущения, припухлость, посинение кожных покровов.
Ушиб сердца сопровождается сильной болью в груди
Классификация по степени тяжести:
| 1 степень | Кожный покров незначительно поврежден, присутствуют мелкие ссадины, определяются кровоподтеки и царапины. Болевые ощущения отсутствуют. |
| 2 степень | Разрыв мышечной ткани. Присутствуют синяки, боль. |
| 3 степень | Разрыв мышц, сухожилий органа. Возможен вывих. Гематомы, резкие боли. |
| 4 степень | Потеря функций органа. |
Ушиб внутренних органов: первая помощь
Удары тупым предметом или удар при падении с высоты часто становятся причинами ушиба внутренних органов. Симптомы могут проявиться не сразу. Если последствием явилось внутреннее кровотечение, тогда бледность, холодный пот, головокружение и слабость, проявляются спустя 10-30 минут по мере накопления крови в полости живота или груди.
Остановить внутреннее кровотечение без помощи медиков невозможно. До прибытия бригады специалистов пострадавшему оказывается доврачебная помощь, направленная на остановку кровотечения.
https://www.youtube.com/watch?v=I_d7hLVP6kM
Человека необходимо положить на спину так, чтобы голова и плечи располагались выше спины, к животу приложить холодный компресс.
Падение с высоты часто становится причиной ушиба внутренних органов
В быту при падении на спину с высоты собственного роста или с лестницы легко можно повредить позвоночник и поясницу, получить ушиб внутренних органов: мочеполовой системы, почек, кишечника. Пострадавшего иммобилизуют. До приезда врачей нужно зафиксировать место повреждения тугой повязкой, уложить травмированного на спину и оставить в покое.
Первая помощь при ушибе сердца и легких предусматривает освобождение больного от одежды; нахождение его в горизонтальном положении; очищение от слизи и крови рта, носа; голову повернуть набок; если человек в обмороке дать понюхать нашатырь; холодный компресс на место удара; обеспечение притока свежего воздуха.
Как определить ушиб внутренних органов?
Задача медиков определить степень ушиба внутренних органов на основании симптомов и данных диагностического исследования:
- Электрокардиограмма — показывает нарушение сердечных импульсов.
- Эхокардиография — назначается при выявление нарушений гемодинамики.
- Холтер — в течение 24 часов производит замер пульса, сердечного ритма, артериального давления.
- Рентгенография – позволяет обнаружить сопутствующие повреждения (переломы груди, ребер)
Рентгенография позволяет обнаружить сопутствующие повреждения
При наличии симптомов ушиба внутренних органов особенно моче-половых, для наблюдения за изменениями химических реакций в организме назначают анализы крови и мочи.
Степень повреждения и оценка работоспособности почек устанавливается методами:
- Хромоцистоскопия — нарушения выявляются путем окрашивания мочи. Используется специальное вещество — контраст, которое вводится в уретру.
- Рентгенографическое исследование позволяет увидеть контур почек, рассмотреть синяк контузии при ушибе внутреннего органа.
В случае ушиба печени в результатах биохимического анализа крови наблюдается снижение общего белка в два раза, падение альбуминов, повышение АЛТ и АСТ.
Инструментальные методы исследования органа включают компьютерную томографию и МРТ они определяют степень и глубину повреждения, количество крови скопившейся в брюшной полости.
Компьютерная томография позволяет установить точный диагноз
Основные методы лечения ушибов
Полученные результаты аппаратных исследований и анализов берутся врачами за основу в выборе метода лечения ушибленных внутренних органов.
УВЧ терапия расширяет капилляры, усиливает лимфоотток и поступление лейкоцитов к очагу травмы. Процедура рассасывает скопившуюся жидкость, стимулирует процессы регенерации. СВЧ расширяет капилляры повышает их проницаемость. Магнитотерапия усиливает фагоцитарную активность лейкоцитов. Очень эффективен в рассасывании гематом ручной массаж.
УВЧ терапия ускоряет выздоровление
Часто в результате ушиба внутренних органов при падении возникает кровотечение. Симптоматика выражена в признаках появления гематом. Такое состояние требует хирургического вмешательства. Поврежденные сосуды и небольшие трещины ушивают. Тяжелые случаи ушибов предусматривают полное или частичное удаление органа.
Ушиб внутренних органов: какие лекарственные средства применяются в домашних условиях?
В домашней терапии применяют несколько групп медикаментов:
- Троксевазин, Спасатель, Лиотон — группа лекарств на основе гепарина, рассасывающих гематомы.
- Капсикам или Арпизатрон — мази позволяющие расширить сосуды.
- Вобэнзим или Флогэнзим — ферментные препараты снимающие отек и болевой синдром.
- Фастум или Индовазин — противовоспалительные средства нестероидной группы.
Фастум гель – действенное средство лечения ушибов
Ушиб внутренних органов: народные методы лечения
Применение травяных отваров рассасывает жидкость скопившуюся от удара внутренних органов, восстанавливает травмированные сосуды, усиливает регенерацию тканей.
- Отвар №1. 1 ст.л. цветов боярышника, 1 ст.л. полевого хвоща, 1 ст.л. травы горца, залить 1 литром воды, прокипятить в течение 15 минут, настоять 2 часа. Пить по 100 г на голодный желудок 1 раз в сутки. Курс 10-14 дней.
- Отвар № 2. 15 г лаврового листа залить 1 л воды. Прокипятить 10 минут. Выдержать раствор 4 часа. Принимать 250 г перед едой, один раз в день. Продолжительность приема 7 дней.
Вам также может понравиться
Источник: https://nettravm.ru/ushib-vnutrennih-organov-01/







