Возможные осложнения после колоноскопии
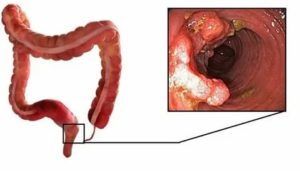
Назначают данную процедуру в следующих случаях:
- Затрудненный процесс дефекации (запоры более одной недели, болевые ощущения, выделение крови вместе с калом);
- Резкая смена пищевых привычек (появившееся отвращение к мясу, снижение аппетита, быстрое снижение массы тела).
Опытный специалист всегда учтет анатомические особенности каждого пациента. Для одних дефекация раз в три дня является совершенно нормальным явлением и не требует медицинского вмешательства.
Также при некоторых психологических травмах человек перестает употреблять в пищу определенные продукты или меняет стиль питания в корне, что приводит к ускорению процесса метаболизма и снижению веса.
Но, как правило, пациент сам замечает аномальные явления и обращается к врачу.
Причинами таких атипичных процессов в организме человека могут быть:
- Новообразования на стенках прямой кишки (в основном, полипы);
- Воспалительные заболевания слизистой оболочки толстой кишки (неспецифический язвенный колит);
- Заболевания желудочно-кишечного тракта (например, болезнь Крона);
- Непроходимости кишечника (так называемый, заворот кишок);
- Эрозии стенок кишечника с кровотечением;
- И самый опасный случай — онкологические заболевания толстой кишки. Для подтверждения диагноза может потребоваться образец ткани новообразования, что также позволяет сделать колоноскопия.
Чаще всего симптомы этих болезней проявляются у старшего поколения. Поэтому, при обращении пациентов, возраст которых более 60 лет, практически всегда назначают колоноскопию. Все явления, перечисленные выше, могут привести к смерти пациента. От точности диагноза напрямую зависит результативность лечения.
Риски при исследовании толстой кишки
Как врач, так и пациент должны понимать, что необходимость глубокого исследования при имеющихся симптомах неоспорима. Однако, существуют некоторые осложнения после колоноскопии кишечника.
Связаны они могут быть с:
- Квалификацией врача. Это не только уровень аккредитации учебного заведения, где проходил обучение специалист, но и опыт работы и проведения данного исследования в частности;
- Оборудованием и уровнем санитарии. Колоноскоп должен содержаться в надлежащих условиях. Его дезинфекция проводится после и перед каждой процедурой. При первых проявлениях поломок, таких как сгиб шнура, например, данный аппарат необходимо заменить, так как это не только нивелирует результативность диагностики и лечения, но может привести к повреждению стенок кишечника;
- Состоянием пациента. При наличии психологических проблем у пациента, общего тяжелого состояния, беременности, месячных колоноскопия требует особой предварительной подготовки либо не проводится вовсе до определенного момента, когда уровень угрозы организму от процедуры будет меньше, чем от последствий неэффективной диагностики.
Это общее описание рисков, связанных с колоноскопией. Каждый из пунктов подразумевает возникновение того либо иного осложнения. Рассмотрим их более предметно.
Перфорация кишечника
Неосторожное выполнение колоноскопии врачом или неправильное поведение пациента при проведении процедуры могут спровоцировать повреждение кишечника. При этом в стенке кишки появляется отверстие, через которое его содержимое попадает в брюшную полость.
Ощущения у пациента при возникновении перфорации кишечника следующие:
- Сильная боль, усиливающаяся при движениях;
- Вздутие живота, его асимметрия;
- Рвотные позывы;
- Учащенное сердцебиение с интенсивными болевыми ощущениями (тахикардия);
- Повышение температуры тела.
Меры, которые незамедлительно должны быть приняты при данном осложнении от процедуры колоноскопии, носят неотложный характер, так как перфорация кишечника очень быстро переходит в его воспаление (перитонит) и даже может привести к летальному исходу.
Что выполняет в таком случае врач?
Во-первых, убирается первопричина — отверстие ушивается. При необходимости, проводится удаление (резекция) части кишки, а после – воссоединение ее краев (анастомоз).
Иногда приходится удалять значительную часть кишки, что не позволяет вывести ее к анальному отверстию. В таких случаях устанавливают колостому.
Для этого делают отверстие в брюшине, в которое помещают накладку, выполняющую роль искусственного заднего прохода.
Справедливости ради следует заметить, что в ряде случаев у пациента может наблюдаться утончение стенок кишки, что и провоцирует ее перфорацию. Но это крайне редкий случай. Чтобы обезопасить себя от такого рода последствий колоноскопии, лучше заранее поинтересоваться на счет профессионализма выбранного врача.
При недостаточном опыте врача перфорируются обычно участки кишечника, граничащие с печенью и селезенкой, так как в этих местах толстая кишка имеет сгибы. В крайних случаях, травмируются близлежащие органы. Очень часто для устранения повреждений селезенки, требуется ее полное удаление.
Кровотечение при удалении полипа
Полипэктомия также возникает при нарушении процесса удаления новообразований. В зоне риска дети и пожилые люди, так как именно у них наиболее тонкие стенки кишечника. Но это осложнение может настигнуть и другие возрастные группы, если проведение манипуляции будет неправильным: захват петлевым электродом глубоких слоев стенок кишки.
Лечение может быть двумя методами. Чаще всего применяют хирургическое вмешательство – так называемую лапаротомия, которая предполагает разрезание брюшины с целью ушивания дефекта.
Опасность еще и в том, что кровотечение может начаться в разные временные рамки:
- Сразу после удаления новообразования;
- В течении недели после процедуры.
В случае затрудненного доступа к лопнувшему сосуду, могут применяться и консервативные меры, такие как:
- Кровоостанавливающие лекарства (в зависимости от локализации это могут быть свечи либо таблетки) либо холодные клизмы (температура воды 3-4°С);
- Переливание крови при сильном кровотечении после его остановки;
- Промывание желудка либо клизмы для удаления кровяных сгустков к кишке.
Менее серьезные последствия колоноскопии
Несмотря на то, что эти осложнения после данной процедуры относятся к разряду не значительных с точки зрения медицины, они вызывают заметное ухудшение состояния пациента.
К таковым можно отнести:
- После колоноскопии болит живот ввиду ввода воздуха в кишку;
- Болевые ощущения после введения колоноскопа в анальном отверстии;
- Понос из-за клизм или неправильного питания накануне проведения процедуры;
- Боль при удалении новообразований (полипов, внутренних геморроидальных узлов);
- Повышение температуры тела;
- После колоноскопии не получается сходить в туалет достаточно продолжительное время.
Обычно с этими последствиями можно быстро справиться. Для этого применяют мази, таблетки и иные купирующие способы. Как правило, это анальгетики и анестетики. Некоторые симптомы недомогания проходят самостоятельно.
Также важно уделить внимание специальной подготовке пациента перед проведением процедуры. Это позволит существенно снизить риск появления осложнений.
Подготовка к процедуре
Перед проведением колоноскопии врач советует пациенту:
- Диету за 2-3 дня до процедуры, чтобы очистить желудок;
- За 8 часов до процедуры лучше вовсе не кушать, чтобы не спровоцировать запор;
- Психологический настрой, так как процедура хоть и не вызывает обычно сильных болевых ощущений, но не самая приятная.
Диета обеспечит послабление позывов к дефекации и выведет шлаки из организма. Запрещено употребление овощей, фруктов, бобовых и черного хлеба. Если этот способ не помог, то применяют различные слабительные препараты или клизмы.
При необходимости, назначается обезболивание либо анестезия. Некоторые специалисты даже настаивают на проведении процедуры с использованием не местной, а общей анестезии. Это снижает риск возникновения помех и осложнений из-за поведения пациента.
Ведь болевой порог и психоэмоциональное состояние у каждого человека разное и предугадать как себя поведет тот или иной пациент невозможно.
В расслабленном состоянии человек не почувствует дискомфорта и даже риск гематом на слизистой оболочке кишечника минимален.
Противопоказания к проведению колоноскопии
Общим правилом для любых медицинских манипуляций является то, что процедура должна принести меньше проблем, чем отказ от нее. Главное для эскулапа – не навредить пациенту.
Процедура обследования кишечника сама по себе не из самых приятных, а если у женщины в этот период идут месячные, то зачастую психологическое состояние пациента не позволяет ее провести. Однако это не означает, что колоноскопия во время месячных априори противопоказана. Бывают случаи, когда лечение заболеваний не терпит отлагательств.
А вот во время беременности проведение любых медицинских манипуляций с будущей матерью должно быть разрешено гинекологом ввиду большой вероятности травмирования плода, особенно на поздних сроках. Колоноскопия во время беременности чаще заменяется ректоскопией либо отлаживается на определенный срок до родов. Применение анестезии и обезболивающих также запрещено.
Данная процедура не проводится при обнаружении анальных трещин и спайках, тромбозе геморроидальных узлов, серьезных проблемах с сердцем и легкими.
Только опытный специалист способен определить даст ли процедура желаемый результат для диагностики и лечения пациента, и проведет ее максимально безопасно.
Статьей можно поделиться со своими друзьями в социальной сети:
Источник: https://proktoinfo.ru/gemorroj/diagnostika/vozmozhnye-oslozhneniya-posle-kolonoskopii
Восстановление нормальной работы кишечника после колоноскопии

Колоноскопией называется обследование кишечника эндоскопом. Во время операции могут быть обнаружены полипы, опухоли, кровотечения, деформации слизистой или стенок органа. Процедура относится к малоинвазивным, требует определенной подготовки и период реабилитации. При этом основное направление – на питание после колоноскопии кишечника. Оно должно быть щадящим минимум в течение месяца.
Подготовка к колоноскопии: полный инструктаж
Бесшлаковая диета
Колоноскопия под наркозом
Показания и противопоказания к колоноскопии
Показаниями для проведения колоноскопии являются опухолевые или воспалительные процессы. Также операция проводится при:
- болезни Крона;
- кишечных кровотечениях;
- язвенном колите;
- длительных нарушениях стула;
- наличии в кишечнике инородных тел;
- росте полипов;
- непроходимости кишечника;
- эндометриозе, опухолях матки и яичников;
- непрекращающихся болях в кишечнике.
Колоноскопию желательно проходить всем в качестве профилактики после 50-ти летнего рубежа. Во время операции могут быть удалены некоторые новообразования, остановлено кровотечение.
К противопоказаниям для колоноскопии относится:
- язвенный колит тяжелой формы;
- трещины в анальном отверстии;
- инсульт;
- парапроктит;
- грыжи больших размеров;
- тромбоз в геморроидальных узлах;
- легочная либо сердечная тяжелая недостаточность;
- плохая свертываемость крови;
- обострение геморроя.
Колоноскопия не проводится при наличии перфорации кишечника, перитоните, наличии острых инфекций в организме. Перед операцией необходима обязательная подготовка.
Период реабилитации
После колоноскопии требуется реабилитационный период. Он заключается в восстановлении работы кишечника. Это осуществляется с помощью диеты и правильного питания. Есть нужно небольшими порциями, по несколько раз в день. Важно соблюдать три основных приема пищи (первое, второе, напитки) и столько же мини-перекусов (печеные яблоки, пудинги, кефир и т. д.).
Чтобы продукты легко усваивались и не сильно нагружали кишечник, еда готовится на пару, отваривается. Предпочтение отдается кашам и перетертой пище, исключается грубая и большими кусками. В блюдах должны содержаться витамины, белки, минералы, которые необходимы для восстановления кишечника. Также здоровая пища снижает риск появления кровотечений и инфекционных заболеваний.
Обычно колоноскопия не имеет серьезных последствий. Сразу после операции может появиться ряд негативных симптомов в виде тошноты, болей в животе, небольшого головокружения и т.д. Они проходят за несколько дней. Однако если после операции открылось сильное кровотечение, резкое падение давления, нарастающая слабость (вплоть до потери сознания), то необходима срочная медицинская помощь.
Диета
Так как во время колоноскопии в кишечник вводится эндоскопический зонд, это может временно нарушит работу ЖКТ, вызвать раздражение слизистых оболочек. Поэтому необходима диета после колоноскопии. Она помогает восстановить работу органов пищеварения. Меню составляется из разрешенных продуктов и напитков.
| Запрещенные | Рекомендованные |
| Нельзя есть любую острую, жирную и жареную пищу. Также под запретом: · цельнозерновые каши;· кондитерские изделия;· колбасы;· мучное;· консервация и маринады;· копченые продукты;· свежая выпечка.От употребления рыбы желательно вовсе отказаться в первый месяц, а потом вводить ее в рацион небольшими количествами. | Супы желательно варить вегетарианские или на очень слабом мясном бульоне. Также разрешается:· нежирная рыба и мясо;· вареные яйца;· нежирный творог, молоко и кефир;· тушеные овощи;· фрукты;· сильно разваренные каши на воде.Из напитков можно пить любые, кроме газированных – соки, чай, Из овощей разрешаются только те, что не вызывают метеоризм. |
Что можно есть после колоноскопии кишечника для восстановления микрофлоры? Нужно употреблять творог, йогурты, кефир с минимальным процентом жирности. Одновременно принимаются пробиотики, но они лучше усваиваются в растворимом виде (например, «Бифидумбактерин»). Также исключаются все спиртные напитки.
Медикаменты
Сразу после операции назначаются антибиотики («Амоксициллин» и т.д.) для предотвращения воспалительных процессов. В первые часы пациент может ощущать головокружение, слабость, тошноту.
Они появляются по окончании прекращения действия обезболивающего. Поэтому назначаются дополнительные препараты, которые нужно пропить несколько дней.
Возможная схема медикаментозной терапии в период реабилитации:
- Послеоперационная боль устраняется с помощью спазмолитиков («Папаверина», «Но-Шпы», «Спазмалгона»), нестероидных препаратов («Кетопрофена», «Ибупрофена», «Нурофена»).
- Запоры лечатся с помощью слабительных средств («Лоперамид»).
- Для устранения диареи достаточно энтеросорбентов («Смекты», «Полисорба» и т.д.). Дополнительно назначаются препараты, восстанавливающие микрофлору кишечника («Аципол», «Хилак-Форте»).
- Бурление лечится с помощью пробиотиков («Линекс» и т.д.).
- При повышенной температуре (свыше 37,5 градусов) назначаются иммуномодуляторы либо антибиотики.
Если боль в животе сопровождается изжогой, то назначаются «Маалокс», «Гастал». Лечение пробиотиками не должно превышать двух недель. Для нормализации водно-солевого баланса вводятся физиологические растворы. Иммунитет укрепляется с помощью витаминов групп В и С. Они также благотворно воздействуют на мышечную и нервную систему.
Что нельзя делать?
После колоноскопии нельзя есть, пока полностью не отошел наркоз. После операции необходимо несколько часов полежать в больнице под наблюдением врачей.
Это делается, чтобы можно было купировать возможное появление болей, кровотечения, для отслеживания температуры. После колоноскопии нельзя сразу же переходить на обычную пищу.
Диета необходима для предотвращения инфицирования, кровотечений.
Последствия после операции
Перед процедурой необходима небольшая подготовка. Операция проводится под общим наркозом или с сильными седативными препаратами. Они избавляют пациента от возможной боли и дискомфорта. Во время операции могут быть удалены полипы, остановлено кровотечение, проводится забор тканей для анализа.
https://www.youtube.com/watch?v=3wm-v9wCstw
После операции всегда следует небольшое ухудшение самочувствие. Это относится к норме.
Негативные реакции организма обуславливаются нагнетанием воздуха в брюшину, возможной травмой слизистой при удалении полипов или в местах прижигания сосудов. Дискомфорт обычно длится не более 5-ти дней.
К осложнениям относятся ситуации, когда симптоматика усиливается, является нетипичной или продолжается более пяти суток.
Появление болей
После колоноскопии часто появляется боль, которая сохраняется до пяти суток. Ощущения локализуются внизу живота, они тянущие, отдающие в кишечник. При дефекации усиливаются.
Боль после операции появляется в основном после удаления полипов, остановки внутреннего кровотечения (прижигания сосудов), вследствие ряда заболеваний. Также данный симптом может вызвать травмирование зондом стенок кишечника.
Это происходит при сужении просветов, анатомических особенностей.
Запоры
После операции может возникнуть нарушение стула – затрудненная дефекация. Ее вызывает неправильное питание, следствие других осложнений (отеки слизистой, травмирование кишечника, частичное удаление опухли, застой крови). Появление дополнительных симптомов (высокая температура, резкое ухудшение состояния) может свидетельствовать о кишечной непроходимости или инфекционном поражении.
Если запор появился из-за резкого перехода в пище – с жидкой на грубую, то это легко устраняется с помощью диеты. В рацион необходимо включать растительное масло, свежие овощи и клетчатку. В других случаях требуется медикаментозная терапия.
Диарея
После операции нарушение стула может проявиться в виде диареи. Он может быть последствием подготовки. Диарея может появиться вследствие нарушения пищеварения, резкого перехода на другую пищу, усиления кишечной перистальтики, после слабительных препаратов. Для лечения поноса достаточно включить в рацион питания рисовый отвар, крупы. Проходит диарея в течение четырех суток.
Кровотечения
При появлении после операции крови оценивается ее интенсивность, характер возникновения, цвет.
Кровотечения могут возникнуть после частичного удаления полипов, недостаточной сосудистой коагуляции, травм стенок кишечника инструментами.
Кровь сочится из тканей, попадает в каловые массы, после опорожнения остается на нижнем белье, туалетной бумаге. Очень опасный симптом – алый цвет выделений, выходящих из анального отверстия.
Бурление
Одно из ранних последствий – бурление в животе. Этот дискомфорт вызывается нагнетанием воздуха перед операцией, клизмами, санацией кишечника антисептиками, слабительными. Бурление указывает на дисбаланс микрофлоры. Лечится пробиотиками.
Повышенная температура
Небольшое повышение температуры после колоноскопии – это нормальная реакция организма на наркоз или седативные средства. Обычно она держится 3-5 дня, не превышает 37,5 градусов. Если это значение еще выше и температура не спадает, то это может указывать на вторичное инфицирование вследствие нарушения гигиены, простудой, инфекциями или техники проведения колоноскопии.
Синдром раздраженного кишечника
Раздраженность кишечника относится к стойким расстройствам и может держаться 2-3 месяца. Причинами обычно становятся хронические воспаления, дисбактериоз, нарушение работы гладкой мускулатуры ЖКТ либо из-за воздействия агрессивных внутренних и внешних факторов. Колоноскопия не вызывает синдром, но может способствовать его появлению через некоторое время.
Возможные осложнения
Осложнения после колоноскопии возникают крайне редко. Однако полностью исключить риски нельзя. К наименее опасным и простым относятся осложнения:
- боль в животе;
- нарушение стула;
- кровотечения;
- потеря аппетита;
- аллергические реакции после использования наркоза;
- воспалительные процессы в кишечнике;
- железодефицитная анемия.
К наиболее опасным осложнениям после колоноскопии относится перфорация стенок или прободение язвы. Часто изменения происходят после удаления полипов, вследствие очень глубокой сосудистой коагуляции. Перфорации свойственна симптоматика:
- высокая температура;
- боль при вдохе;
- сильная интоксикация организма;
- слабый пульс;
- сильно напряженный живот;
- тошнота с рвотой;
- в моче появляются каловые массы.
Симптомы перфорации появляются сразу. Это осложнение опасно для жизни. Чтобы спасти ее, необходима срочная медицинская помощь. Поэтому пациент в первые часы остается в стационаре под наблюдением врачей. Далее на фоне перфорации может появиться перитонит. Также после колоноскопии может быть диагностированы гепатиты, ВИЧ, сальмонеллез или сифилис. Очень редко происходит разрыв селезенки.
Стоимость процедуры
Колоноскопия может проводиться в больницах или частных клиниках. Чаще всего – процедура платная. В государственных учреждениях делается бесплатно, но в основном без наркоза. Стоимость зависит от разновидности процедуры.
К примеру, с анализами и с наркозом – приблизительно 8000 рублей, без – 6000 руб. Если одновременно проводится гастроскопия, применяются седативные средства и лекарственный сон, то цена колоноскопии – от 15000 руб. Старая цена была значительно выше.
Теперь операция более доступна по цене.
После колоноскопии необходимо соблюдать не только диету. Минимум на месяц снижаются большие физические нагрузки, принимаются (по указанному врачом курсу) антибактериальные средства. Пациент обязан тщательно соблюдать гигиену. Даже после успешно проведенной операции рекомендуется на несколько дней взять больничный лист.
Источник: https://medsins.ru/kolonoskopiya/vosstanovlenie-normalnoj-raboty-kishechnika-posle-kolonoskopii.html
Восстановление кишечника после колоноскопии: нормализация стула
Восстановление кишечника после колоноскопии — важный аспект раннего постоперационного периода.
Учитывая инвазивность метода, прямое воздействие на слизистые кишечника, частую необходимость применения общего наркоза, колоноскопия оказывает существенную нагрузку на нижние отделы пищеварительной системы.
Следование всем врачебным рекомендациям обычно снижает риски непредвиденных негативных последствий для здоровья.
Самочувствие и возможные последствия колоноскопии
Колоноскопия — метод инвазивного лечебно-диагностического исследования нижних отделов пищеварительной системы при помощи колоноскопа. Для чего делают колоноскопию кишечника подробнее здесь, а информация о том, как подготовиться к исследованию и что брать с собой на колоноскопию в этой статье.
Перед проведением процедуры обычно применяют общий наркоз или седацию, что подавляет стрессовый фактор и полностью избавляют от неприятных ощущений. О том, как делают колоноскопию под наркозом, мы уже писали в отдельной статье.
Исследование отделов кишечника проводят специальным длинным зондом, оснащённым оптическим оборудованием, подсветкой.
При необходимости могут быть выполнены лечебные манипуляции:
- удаление полипов,
- купирование очага кровотечения,
- забор тканей на гистологическое исследование.
Ухудшение самочувствия после лечебно-диагностической процедуры обычно считается нормой. Дискомфорт обусловлен необходимостью нагнетания воздушных атмосфер, инвазивностью метода исследования и преследуемой целью.
На заметку: неприятные ощущения сохраняются после проведения хирургических манипуляций около 5 дней. Об осложнениях говорят при сохранности нетипичных симптомах более 5 дней, а также при нарастании их интенсивности.
Боли после колоноскопии кишечника
Боль после манипуляции может сохраняться до 5 суток, однако, болезненность умеренная, похожая на тупые тянущие ощущения внизу живота, иррадиирующие в кишечник. Боли могут усиливаться при дефекации. Болезненные ощущения после колоноскопического исследования обычно появляются после хирургического вмешательства (удаление полипов, коагуляции сосудов).
Болезненность нередко становится причиной повреждения зондом стенок кишечника, например, при выраженной узости просвета, некоторых анатомических особенностях различных отделов кишечника.
Боль возникает и при имеющихся патологиях кишечника:
- язвенно-эрозивное поражение,
- геморроидальная болезнь,
- инфекционные процессы.
Устранение болей требует применения:
- Спазмолитиков: Но-Шпа, Дротаверин, Папаверин, Спазмалгон;
- Нестероидных противовоспалительных средств: Ибупрофен, Кетопрофен, Нурофен.
При неэффективности препаратов назначают другое симптоматическое лечение, направленное на устранение причины болей и тяжесть клинических признаков.
Запор после колоноскопии кишечника
Часто от многих пациентов можно услышать: «не могу сходить в туалет после колоноскопии». Затруднение дефекации после колоноскопического исследования может носить отдалённый характер.
Учитывая что перед исследованием и несколько дней после должна соблюдаться специальная диета для колоноскопии, то запор может быть следствием резкого перехода с полужидкой пищи на привычный рацион питания (мучное, мясная продукция, агрессивная пища).
Такое нарушение легко устранить обильным питьём и включением в рацион клетчатки, растительного масла и свежих овощей.
Однако, запор может стать следствием других осложнений:
- Отёчность слизистых оболочек в области проведения хирургических манипуляций;
- Неполное удаление опухоли в кишечнике;
- Застой крови в дистальных отделах кишечных путей;
- Снижение перистальтики кишечника (травматическое повреждение стенок и гладкой мускулатуры).
При сохранении запора более 5 суток и стойком нарушении стула, болезненных позывах к дефекации, следует незамедлительно обратиться к врачу.
Важно! При общем ухудшении состояния, повышении температуры, сильном недомогании, можно подозревать инфекционное поражение или кишечную непроходимость.
Понос после колоноскопии
Бывает и напротив, после колоноскопии развивается стойкая диарея. Разжиженный стул нередко становится отдалённым последствием подготовки к процедуре.
Основными причинами развития диареи после диагностической манипуляции являются:
- Нарушение пищеварительных процессов;
- Переход на другой рацион (с бесшлаковой диеты на обычное питание);
- Усиление перистальтики кишечника;
- Отдалённые побочные явления после применения слабительных препаратов для подготовки к исследованию.
Понос обычно проходит, спустя 3-4 дня после диагностического исследования. В рацион можно ввести рисовый отвар, обычный отварной рис, крупы.
Для лечения может потребоваться применение:
- Энтеросорбентов: Энтеросгель, Полисорб, Смекта;
- Препаратов для нормализации микрофлоры кишечника: Хилак-Форте, Аципол.
Кровь после колоноскопии
Кровотечение после исследования следует оценивать по следующим параметрам: цвет, интенсивность, характер появления.
Кровоточивость возникает по целому ряду некоторых факторов:
- Недостаточная коагуляция сосудов;
- Неполное удаление полипов;
- Травматическое поражение стенок кишечника инструментарием.
Кровь может выделяться сгустками вместе с каловыми массами, выделяться вне зависимости от процессов опорожнения кишечника, оставаться на бумаге или белье в виде сукровичных выделений.
Внимание! Опасность представляет алая кровь, регулярно выделяющаяся из ректального канала, особенно сопряжённая с общим ухудшением самочувствия.
После колоноскопии бурление в животе
Бурление в животе относится к ранним последствиям после колоноскопии. Обычно это вызвано остаточным воздухом после нагнетания воздушных атмосфер перед проведением исследования, а также санацией полости кишечника антисептическими растворами, слабительными средствами и клизмами перед проведением.
Бурление — реакция на нарушение кишечной микрофлоры. Решить проблему можно назначением пробиотических комплексов (Линекс, Хилак-Форте).
Температура после колоноскопии
Повышение температуры в пределах субфебрилитета на 2-3 дня после манипуляции является нормой и считается здоровой реакцией организма на нагрузку (седация или общий наркоз, проведённые хирургические манипуляции, воздействие на кишечник зондом и инструментарием).
При повышении температуры более 37,5 спустя 3-5 дней после манипуляции, общем ухудшении самочувствия можно подозревать вторичное инфицирование, вызванное недостаточной гигиеной, нарушением техники проведения хирургического вмешательства на фоне колоноскопии.
Инфекционный процесс может быть вызван параллельной простудой, поражением рото- или носоглотки вирусной, бактериальной или грибковой инфекцией.
Лечение симптоматическое, направленное на уничтожение патогенной микрофлоры (антибиотики, иммуномодуляторы). При отсутствии признаков ОРВИ или ОРЗ обязательно исключают риск развития инфекции через кишечный очаг.
После колоноскопии возможен ли синдром раздражённого кишечника?
Синдром раздраженного кишечника — стойкое функциональное расстройство кишечных отделов более 2-3 месяцев без явных инфекционных или органических причин.
Патология обычно является следствием:
- хронического воспаления,
- кишечного дисбактериоза,
- нарушения моторики гладкой мускулатуры кишечника.
К сожалению, до сих пор не выяснены истинные причины возникновения патологического процесса, скорее это совокупность сразу нескольких факторов.
Синдром раздражённого кишечника может возникать при постоянном агрессивном воздействии внешних или внутренних факторов. Обычно колоноскопия не является причиной СРК, однако при отсутствии реакции пациента на различные осложнения после манипуляции, риски развития повышаются в разы.
Сама процедура не способна вызвать одномоментное развитие функционального расстройства, но вполне может стать пусковым механизмом при несоблюдении пациентом рекомендаций врача или различных осложнений после исследования.
Что делать после колоноскопии кишечника?
После манипуляции ещё некоторое время следует соблюдать лечебный рацион для снижения нагрузки на пищеварительную систему. При проведённых хирургических манипуляциях нужно исключить физические нагрузки, контролировать регулярность стула и сразу реагировать на признаки запора.
Восстановление кишечника после колоноскопии направлено на:
- Нормализацию внутренней микрофлоры;
- Устранение неприятных ощущений;
- Предупреждение отдалённых постманипулятивных осложнений.
Как восстановить кишечник после колоноскопии?
Если имело место только диагностическое обследование, то особенных рекомендаций после проведения диагностики не выделяют. Достаточным станет плавного перехода от бесшлаковой диеты к нормальному питанию (введение клетчатки и свежих овощей, фруктов, сохранение обильного питья для постепенной стабилизации стула).
Если же помимо диагностики проводилась эндоскопическая хирургия, то важно сохранить лечебную диету на протяжении 3 суток после манипуляции и предупредить интенсивную нагрузку на кишечник. Обычно этого времени достаточно для восстановления слизистых оболочек.
Пациентам следует проводить тщательную гигиену перианального пространства для предупреждения инфицирования.
Что делать, если болит живот?
При болях в животе важно определить локализацию и степень интенсивности симптомов. После колоноскопии боли умеренные, носят тянущий характер, локализуются от пупка книзу. Нередко болезненность иррадиирует в анус.
Для купирования болей в животе назначают следующие препараты:
- Спазмолитические средства (Папаверин, Но-Шпа) для расслабления мышц брюшины и кишечника.
- Нестероидные противовоспалительные (Ибупрофен, Диклофенак, Индометацин).
- При присоединении болей в эпигастрии, области желудка и нарушении стула можно принимать Дюспаталин, Фестал.
- При признаках изжоги вместе с болями в животе — Гастал, Маалокс.
В норме, любые боли должны исчезнуть уже спустя 2-3 дня после проведения колоноскопии. Сохранение неприятных симптомов свидетельствует о стойком развитии осложнений.
Восстановление кишечной микрофлоры
Нарушение кишечной микрофлоры обычно обусловлено интенсивной подготовкой к исследованию:
- Применение медикаментозных послабляющих средств,
- Бесшлаковая диета,
- Дополнительная клизма для колоноскопии для исключения остаточных явлений в полости кишечных отделов.
Эффективными средствами для восстановления баланса микрофлоры являются следующие:
- Лактофильтрум;
- Лактусан;
- сироп Дюфалак;
- Мезим Форте;
- Креон;
- Креазим.
Эффективными средствами являются Аципол, Линекс, Бифидумбактерин. Курс лечения пребиотиками — 14-20 дней. Дополнительно следует включить в рацион клетчатку, фрукты и овощи, сухофрукты, натуральные соки, морсы, компоты.
Нормализация микрофлоры — важный аспект здорового пищеварительного процесса.
Что можно после колоноскопии?
После диагностической манипуляции с использованием местной анестезии пациенты могут вернуться к прежней жизни сразу после процедуры.
При необходимости проведения лечебных манипуляций под общим наркозом или седацией важно ещё некоторое время:
- Соблюдать лечебную диету;
- Принимать антибактериальные препараты для предупреждения воспалительного процесса;
- Соблюдать тщательную гигиену;
- Снизить интенсивные физические нагрузки на организм.
Во всех случаях лучше взять больничный лист на несколько дней, чтобы восстановиться после инвазивной процедуры.
Даже при диагностической манипуляции рекомендуется контролировать состояние кишечника, следить за выделениями. Кроме того, могут появиться отдалённые побочные явления от слабительных средств. Лучше переждать восстановление дома для максимального комфорта.
Дополнительная информация о самой процедуре и восстановлении организма после неё в этом видео:
Колоноскопическое исследование — важная лечебно-диагностическая манипуляция, отличающая особой точностью и информативностью. Перед проведением следует правильно подготовиться, следовать всем врачебным рекомендациям. Немаловажным является и выбор клиники, врача-эндоскописта. Тщательная организация колоноскопии снижает риски последствий и осложнений для пациента.
О первых признаках полипов прямой кишки читайте в этой нашей статье.
Записаться на приём к врачу вы можете непосредственно на нашем ресурсе.
Будьте здоровы и счастливы!
Источник: https://polipunet.ru/lechenie/diagnostika/vosstanovlenie-kishechnika-posle-kolonoskopii
Последствия колоноскопии: какие осложнения возможны после процедуры
Последствия колоноскопии (КС) могут наступить в процессе исследования или развиться позже. Это связано с анатомическим строением кишечника: он имеет большую длину и многочисленные изгибы.
Поэтому исследование относится к самым сложным из всех эндоскопических процедур. Манипуляция предполагает определенные риски при проведении.
Но встречаются опасные последствия после проведенной процедуры нечасто.
Несмотря на существующую вероятность развития осложнений после колоноскопии, по рекомендациям ВОЗ, колоноскопическое исследование необходимо проходить всем людям после 40 лет 1 раз в год. Это самое точное и результативное исследование кишечника.
колоноскопия позволяет на ранних стадиях выявить и отдифференцировать любую патологию в разных отделах толстой кишки, включая колотеральный рак и СРК (синдром раздраженного кишечника), который является функциональным нарушением.
Во многих случаях можно сразу удалить образование или провести другие необходимые лечебные манипуляции.
Возможные последствия после процедуры
Единственным тяжелым осложнением после проведения КС являются перфорация стенки кишечника (менее 1%) и кровотечение (0,1%), развившееся в месте удаленного полипа. Самым частым последствием является травма прямой кишки при введении зонда.
Остальные нежелательные последствия легко устранимы. К ним относятся:
- боль в анусе при введении зонда и по всему кишечнику при накачивании воздуха или в месте удаления новообразования;
- метеоризм из-за поступившего в результате манипуляции воздуха;
- понос, вызванный использованием слабительных средств при подготовке к манипуляции и раздражением слизистой кишечника зондом;
- появление высокой температуры тела после колоноскопии;
- последствия наркоза.
Как при любом инвазивном исследовании есть вероятность приобретения вирусного гепатита В, С, ВИЧ, сифилиса, сальмонеллеза.
Зафиксированы единичные случаи разрыва селезенки.
Менее серьезные изменения после исследования
Помимо перфорации и кровотечения, встречаются другие осложнения, которые проходят самостоятельно без применения специальных мероприятий.
Если КС проводится под общим наркозом, после обследования может быть нарушено общее состояние, связанное с воздействием наркотических средств.
Остальные последствия быстро корректируются и нормализуются в короткие сроки. К ним относятся:
- метеоризм;
- неустойчивый стул;
- выделения из прямой кишки;
- повышение температуры более 38°С;
- дискомфорт или боли в кишечнике.
Нарушение общего состояния
Общая слабость и другие незначительные проявления, ухудшающие общее состояние, не всегда являются признаком патологии. В течение первых 1-2 суток — это обычное явление после КС. Если симптомы нарастают, и самочувствие ухудшается, нужно искать причину и проводить адекватное лечение.
При нарушении общего состояния, связанного с последствиями применения наркоза, появляются жалобы на следующее:
- тошнота и неукротимая рвота;
- головные боли;
- дыхательные расстройства;
- мышечные спазмы.
В таких ситуациях пациент переводится в палату для дальнейшего наблюдения и вывода из этого положения.
Общее состояние может ухудшиться и по другим причинам. Это происходит из-за потери крови в процессе других осложнений, присоединения инфекции, а также может быть связано с вынужденным голоданием в процессе подготовки к процедуре.
Нарушение дефекации
После КС может появиться диарея или запор из-за неадекватно проведенной подготовки или неправильного питания. К причинам изменения стула относятся:
- дисбактериоз — нарушение нормальной микрофлоры кишечника;
- травмирование слизистой оболочки зондом;
- снижение перистальтики кишечника.
Понос развивается чаще всего из-за нарушения главной функции кишечника — всасывания воды из каловых масс. В результате вся жидкость остается в кишечнике, испражнения приобретают вид поноса.
Источник: https://MojGemorroj.ru/posledstviya-kolonoskopii.html







