Красные шелушащиеся пятна на теле у ребенка
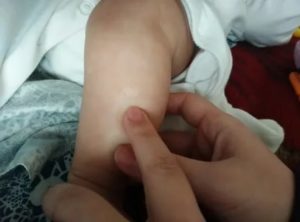
Детская кожа очень нежная и чувствительная к разному роду раздражителям, поэтому на ней могут образовываться разные высыпания, покраснения и сухие пятна.
С дерматологическими болезнями тяжело справиться, но на ранних этапах это сделать будет легче, чем при запущенном процессе.
При обнаружении пятнышек нужно вовремя установить и убрать причину, чтобы заболевание не переросло в хроническое.
Причины
Прежде всего, причиной появления сухих пятен на коже может послужить физиологический фактор, особенно у грудничков, так как сальные железы функционируют частично.
Помимо этого состояние кожных покровов связано с температурным режимом, жесткостью воды, увлажненностью воздуха.
Но если пятна не проходят длительное время и вызывают дискомфортные ощущения у ребенка, появляется необходимость консультации педиатра, поскольку это может быть свидетельством серьезных заболеваний.
Причины, по которым могут появиться сухие пятна в детском возрасте могут быть разнообразны и свидетельствовать о наличии всевозможных заболеваний. По этой причине родителям порой сложно самостоятельно определить чем болеет их чадо. Необходимо детально рассмотреть какие болезни могут спровоцировать появление корочки на коже:
- Краснуха. Эта болезнь имеет вирусное происхождение. К ее симптомам относится головная боль, воспаление глаз, стабильная повышенная температура, боль в горле. Через несколько дней красные пятна появляются на руках и лице, а с течением времени генерализуются по всему телу. При этой болезни пятна сухие и маленькие, не сопровождаются зудом и проходят примерно через неделю.
- Корь. Инфекционное заболевание, которое не требует характерного лечения. Начальные симптомы похожи с симптомами простуды, появляется насморк, кашель и поднимается температура. Через пару дней на коже появляются маленькие пятна, постепенно растущие в размерах. Сначала они появляются на волосяной части головы крохи, потом переходят на все тело в целом.
- Скарлатина. Инфекционная болезнь, провоцирующаяся бактериями. Лечение проводится с применением антибактериальных препаратов. Пятна на теле ребенка локализованы точечно. Большей частью наблюдается на локтях, коленях, щеках. Кроме высыпаний это заболевание проявляется сильной болью в горле и лихорадкой.
- Розеола детская. Заболевание распространенное среди грудничков и возникающая до двух лет. При этом недуге у ребенка сильно поднимется температура, которую практически невозможно сбить и стабильно держится около четырех дней. Снижение температуры вызывает появление на теле и лице малыша красных пятен. Они не сопровождаются зудом, шелушением или болью и исчезают через несколько дней.
- Розовый лишай (опоясывающий, стригущий). Шелушащиеся сухие покрыты корочкой ярко-красные или бордовые пятна, которые сопровождаются постоянным зудом, требуют немедленного обращения к дерматологу. Для точного определения данного заболевания необходимо провести соскоб с места повреждения.
- Ветряная оспа. Характеризуются точечным появлением маленьких овальных розовых пятнышек. По ходу прогрессирования заболевания эти образования принимают выпуклый вид и наполняются жидкостью. Высыпания очень чешутся, принося дискомфорт малышу, но чесать сыпь небезопасно, так как повышается риск образования ранок, в которые может попасть инфекция.
- Аллергический дерматит. Очень часто встречается у новорожденных детей. Аллергические сухие красные пятна встречаются на голове и кожных покровах ребенка.
- Стоматит. Красные язвочки, находящиеся в ротовой полости и приносящие болезненные ощущения. Чаще всего появляются при несоблюдении гигиенических правил.
- Экссудативный диатез. Обычно располагается на лице и в теменной области, при длительном развитии и по всему телу. Из симптомов наблюдается появление красных шелушащихся пятен с волдырями. Проблема возникает при действии пищевых аллергенов в грудном молоке, либо детской смеси.
- Гельминтозы. Глисты тоже способны вызвать не только внутренние проблемы, но и поражения кожи. Ключевые признаки поражения паразитами: нарушение сна, ночные скрипения зубами, потеря аппетита, быстрая утомляемость, ну и конечно сухие шершавые пятна на эпидермисе.
- Псориаз. Генетическое заболевание, ухудшающееся по мере возрастных изменений. Пятна могут приобретать разные формы и размещаться на голове и конечностях.
- Клещевой Боррелиоз. Так же известна как Болезнь Лайма. Происходит посредством инфицирования после укуса клеща. На начальной стадии появляется покалывание и краснота. Лечение происходит медикаментозно с использованием антибиотиков.
Помимо заболеваний существуют и не патологические причины появлений поражений кожи в детском возрасте:
- Адаптационный период. После рождения необходимо время для перестройки организма к новым условиям и приспособления к новой окружающей среде. Нужно время привыкнуть к кислороду, одежде, хлорированной воде и косметическим средствам. В этом случае сыпь выступает защитной реакцией, что вполне естественно. Если это не доставляет ребеночку дискомфорта, он ведет себя как обычно и хорошо кушает, то поводов для беспокойства нет, а высыпания пройдут самостоятельно через какое-то время.
- Недостаточное увлажнение воздуха. Это в основном наблюдается в зимнее время, когда воздух пересушивается отопительными приборами. Это пересушивает и кожные покровы, вызывая шелушения и покраснения.
- Неправильный уход за кожей. Это может быть частое использование шампуней или мыла во время купания, применение некачественной косметики, в частности кремов, талька, регулярное использование влажных салфеток, которые способствуют сухости кожи.
- Действие природных условий. Покраснения, воспаление и сухость кожи вызывает злоупотребление ультрафиолетовыми лучами, а так же холод и обветривание нежного эпидермиса.
- Опрелости. При этой проблеме шелушение отличается красным цветом и четкими границами. Бывает, что кожа размокает и облазит. Появляется при чрезмерном укутывании, тугом пеленании, редкой смене памперсов. Необходимо соблюдать правила гигиены, по несколько минут проводить «воздушные ванны», не слишком тепло одевать, чтобы не вызвать перегрева, купать в кипяченой воде с отварами трав.
Если родители будут разбираться в причинах появления сухих красных пятнышек, то проблем с их лечением не возникнет, и процесс пройдет быстро и не травматично.
Какие меры предпринять в домашних условиях при сухих красных пятнах
Изменение внешнего вида кожных покровов заставляет забеспокоиться любую маму. Даже при знании причин не всегда следует лечиться самостоятельно, все же лучше проконсультироваться с дерматологом.
При необходимости он сделает анализы и после их результатов сможет назначить наиболее эффективное лечение.
Это могут быть антигистаминные средства, иммуномодулирующие, витамины, противогельминтные и другие.
Следует запомнить, что делать категорически НЕ рекомендуется:
- Использовать мази на основе гормонов. Эти препараты избавляют от высыпаний, но не лечат источник их появления, на фоне чего при видимых улучшениях могут продолжать развиваться внутренние нарушения.
- Механически удалять корочки. Это приводит к образованию ранок, в которые может попасть инфекция.
- Применять самостоятельно лекарственные препараты без консультации врача и точного диагноза.
Какие первоначальные меры стоит предпринять?
- Пронаблюдать за изменением общего состояния ребенка, какие могут быть причины пятен.
- Если кожные высыпания свидетельствуют об аллергической реакции, то нужно исключить аллергены и другие внешние факторы, провоцирующие изменения кожных покровов.
- Применить препараты, которые предназначены для устранения сухости и сыпи специально для грудничков. Это может быть детский крем или бепантен.
Профилактика
Все знают, что легче предупредить болезнь, нежели лечить ее. Некоторые причины появления сухих пятен необходимо устранить заранее и позаботиться о профилактике. Что следует сделать маме во время беременности и в период лактации:
- избавиться от вредных привычек;
- употреблять много витаминов, придерживаться правильного сбалансированного питания;
- больше отдыхать и гулять на природе;
- придерживаться строгой диеты при грудном вскармливании.
Следующие простые советы помогут снизить и даже исключить шансы на появление проблем с кожей у ребенка:
- в комнате убрать все вещи собирающие пыль, мягкие игрушки и даже балдахин над детской кроваткой;
- ограничить контакт с домашними животными;
- ежедневно проводить влажную уборку и проветривание помещения;
- поддерживать необходимую влажность в детской комнате, особенно в отопительный сезон;
- купать в кипяченой воде при температуре 36-38˚С, средства для купания использовать не чаще одного раза в неделю, через день купать в отварах трав (лучше всего подойдет ромашка или календула);
- регулярно использовать специальный детский крем после купания или по необходимости;
- детская одежда и постельное белье должны быть из натуральных материалов;
- для стирки использовать гипоаллергенные детские порошки или хозяйственное мыло и тщательно выполаскивать вещи;
- менять памперсы каждые 2-3 часа, можно и чаще, если есть необходимость, после каждой смены подмывать ребенка;
- каждый день позволять полежать по несколько минут в голом виде, это поможет адаптироваться и закалиться организму;
- исключить тугое пеленание и перегрев дома и на улице.
Источник: https://furunkul.com/allergiya/suhie-pyatna-na-kozhe-u-grudnichka.html
Сосудистые пятна у новорожденных или гемангиомы.Причины возникновения и методы лечения

Возникновение сосудистых пятен на коже новорожденного, увы, не является редкостью. Они могут быть совершенно разной формы и разного окраса: от светло-розового до винно-бордового. Особенно они могут вызывать беспокойство родителей тем, что очень быстро развиваются и увеличиваются в объеме, достигая 10 сантиметров в диаметре.
Причины возникновения сосудистых пятен
Полезно знать: сосудистые пятна или гемангиомы возникают в результате неполноценного кровоснабжения определенных частей тела, поэтому нарушается работа и строение кровеносной системы.
Точные причины возникновения данного детского недуга на текущий момент еще не определены. Педиатры пока только делают предположения, выдвигая определенные теории:
- заболевание развивается у детей, мамы которых перенесли простуду или инфекционное заражение на первом-втором месяце беременности. Именно в этот период у малыша развивается кровеносно-сосудистая система;
- неблагоприятная экологическая обстановка в месте, где проживала мама во время беременности;
- недуг передается по наследственности, таким образом если отец или мать новорожденного в своём детстве перенесли болезнь, то малышу этого тоже более всего не избежать.
Разновидность сосудистых пятен
Пятна, которые возникают у новорожденных, бывают нескольких типов. В зависимости от этого типа принимается решение об уровне опасности данного заболевания и о способах его лечения.
Типы сосудистых пятен:
- Плоская ангиома. Заболевание проявляется в виде малиновых точек, которые могут располагаться на любой части тела. При родах они являются незаметными и проявляются в течение первого месяца жизни ребенка. Такой тип гемангиомы возникает у детей достаточно часто.
Полезно знать: чаще всего это заболевание проявляется в виде одной красной точки в определенном месте, но иногда они могут появляться в нескольких местах одновременно.
Плоская ангиома может располагаться как на коже так и на тканях внутренних органов.
Вероятность такого их распространения увеличивается при большом количестве гемангиом, которые расположены на лице или верхней части тела.
Обратите внимание, что гемангиома растет вместе с ребенком, поэтому в течение первых шести месяцев она значительно увеличивается в размерах, что часто пугает родителей.
Важно: при обнаружении таких красных точек обязательно обратитесь к педиатру. В большинстве своем пятна проходят самостоятельно к 7 годам, но иногда их приходится лечить. Врач поможет разобраться в Вашей ситуации и объяснит как правильно отнестись к данному заболеванию.
- Капиллярные гемангиомы. Заболевание возникает в результате деформации капилляров и характеризуется возникновением их совокупности в одном месте, которые таким образом формируют пятно. Они возникают на поверхности кожи еще до родов и являются видимыми сразу. Сами капиллярные гемангиомы не проходят, они нуждаются в лечении и консультации врача. Такой вид заболевания чаще всего имеет итогово косметический характер. Иногда возникают случаи, в которых гемангиомы могут стать причиной возникновения более сложных болезней, которые требуют дальнейшего лечения. Например расположение такого пятна возле глаз может привести к развитию глаукомы. Поэтому обязательно необходимо посещение педиатра для контроля этого пятна: его размера, расположения и характера.
- Ангиодисплазия. Заболевание считается пороком развития кровеносных сосудов. Пятна имеют различный цветовой оттенок: от нежно-розового до вишнево-фиолетового. Они имеют гладкую поверхность, не выступают на коже, имеют склонность к потемнению и являются значительным косметическим недостатком.
- Кавернозная гемангиома. Болезнь возникает из-за нарушения в структуре кровеносных сосудов. Строение узловатое, выступает над поверхностью кожи, при надавливании на него может светлеть. Размер пятна может меняться как в большую, так и меньшую сторону. Такие гемангиомы могут стать причиной развития инфекционных язв, поэтому их удаление или лечение является острой необходимостью, ведь такие язвы могут напрямую препятствовать полноценному функционированию и развитию внутренних органов.
Лечение сосудистых пятен
Первоначально необходимо обязательно обратиться к врачу. Лечение таких пятен самостоятельно начинать не стоит. Первым делом обратитесь к специалисту для осмотра и наблюдения за пятном.
В зависимости от того, какой тип заболевания будет диагностирован, будет приниматься решение о последующем лечении.
Чаще всего основной причиной лечения является косметический вопрос, так как в большинстве случаев сосудистые пятна считаются безвредными.
Плоские ангиомы требуют исключительно наблюдения. Если они не увеличиваются превышая пределы нормы, то удалять их не берутся. Они самостоятельно пропадают через несколько лет: к 7-9 годам они не остаются.
Капиллярные гемангиомы и ангиодисплазии также не лечат примерно до двух лет, предоставляя им возможность самостоятельно исчезнуть.
Пятна могут быть удалены в том случае, если они мешают развитию мимических мышцы. Так их можно удалить с помощью сосудистого лазера.
Также применяется этот способ в том случае, если удалить этот изъян желают по причине несоответствия внешности косметическим нормам.
Кавернозные гемангиомы рекомендуют удалять сразу при их возникновении. Для этого используют несколько различных способов исключения болезни.
Полезно знать: если гемангиома незначительных размеров, то ее удаляют посредством электрокоагуляции или криодеструкции. Для этого применяется местный наркоз.
Если пятно, расположенное на теле, большого размера, то применяется хирургическое вмешательство.
Современные технологии дают возможность провести процедуру максимально безболезненно и оставить минимальные шрамы, которые в дальнейшем становятся полностью невидимыми.
Независимо от того, какой тип гемангиомы был обнаружен стоит относиться к возникшему пятну очень внимательно. Не забывайте контролировать размеры и цвет гемангиомы. При минимальных изменениях или отклонения необходимо срочно обратиться к врачу. Не забывайте, гемангиома – это опухоль, поэтому требует внимания к себе.
Народные средства при лечении гемангиомы помочь не могут. Дело в том, что единственным подходящим средством является сок чистотела, которой обладает значительными прижигающими свойствами. Поэтому его применение может вызвать изъязвление опухоли.
Кроме этого некорректное лечение болезни может стать причиной ухудшения ситуации: гемангиома может озлокачествляться, то есть гемангиома, которая является доброкачественной опухолью превращается в злокачественную.
Именно поэтому отвары трав или другие вещества лечебного характера могут применяться исключительно для обеззараживания поверхности пятна в случае его травмирования.
сосудистые пятна у новорожденных
0
Источник: https://best-nyanya.ru/zdorove-rebenka/bolezni-u-detej/23-sosudistye-pyatna-u-novorozhdennyh.html
Появление прыщиков у детей на локтях, коленях: что это значит, симптомы,

Кожные покровы новорожденных легко восприимчивы к разного рода инфекциям. Хотя легкая сыпь на руках и ногах у ребенка, на первый взгляд, может показаться неопасной, педиатры настаивают на внимательном отношении к подобным проявлениям. Различные высыпания на теле грудничка могут стать сигналом заболевания.
Высыпания на коже младенца могут быть сигналом заболевания
Причины прыщей на сгибах рук и ног у ребенка
Чтобы правильно оценить состояние кожи младенца, педиатры дают следующее пояснение: сыпью считаются патологические изменения кожных покровов (их внешнего вида, структуры, цвета).
Высыпания бывают различной природы, поэтому разработана типология прыщей: бугорки, папулы, узелки, пузырьки, гнойнички.
Важно! Появление сыпи – тревожный симптом, поэтому даже при незначительных изменениях на коже необходим осмотр педиатра, который сможет найти причину и назначить лечение.
Атопический дерматит
Распространенной причиной, приводящей к сыпи на коленках у ребенка, считается атопический дерматит, известный под названием «нейродермит».
Хотя механизм возникновения до конца не изучен, предрасположенность к нему приписывают наследственности, когда нарушается защитная функция кожи.
Она становится чувствительной к различным раздражителям: пищевым аллергенам, экологии, стрессу, инфекциям.
К сведению. Психосоматика заболевания узнаваема: сыпь под коленками у ребенка и в локтевых ямках, краснота и шелушение щек, появление чешуек на голове.
Кольцевидная гранулема
Еще одной патологией, вызывающей сыпь на коленях у ребенка в виде узелков, является кольцевидная гранулема. Причина заболевания не определена, поэтому его считают ответной реакцией иммунитета на внешние раздражители.
Патология у малышей в течение длительного времени развивается скрытно, без характерных симптомов. Родители могут и не заметить, что образовались небольшие папулы, так как они не причиняют боль крохе. Постепенно папулы разрастаются, сливаясь в бляшку размером до 10 см, ее называют гранулемой. Локализация сыпи у ребенка – на коленях и попе.
Контагиозный моллюск
В последнее время у маленьких детей часто встречается контагиозный (заразный) моллюск. Раньше это заболевание называли «заразительным моллюском», так как форма вируса напоминает моллюска. В большинстве случаев появляется из-за уязвимости иммунитета.
Контагиозный моллюск появляется у детей при контакте с зараженными предметами
Заболевание передается при контакте малыша с больным или предметами общего пользования. До недавнего времени встречалось, в основном, у детсадовских детей. Сейчас ему подвержены и груднички, которые могут заразиться в бассейне или поликлинике.
Высыпания располагаются на любом участке тела, чаще всего – туловище, в подмышках. Аналогично контактным путем передается еще одно заболевание, связанное с высыпаниями на лице и груди, – вирус Эпштейна Барра, или мононуклеоз, проявляющийся из-за повреждения кожного покрова.
Потница у грудничка
Такое раздражение кожи, как потница, широко распространено у грудничков в связи с неправильным уходом. В случае нарушения потоотделения кожные покровы становятся красными, появляется мокнущая сыпь в виде пузырьков.
Прыщики захватывают не только один очаг, но и могут распространиться более широко, например, сыпь появляется на коленях и локтях у ребенка.
Хотя раздражение может быть сильным, в отличие от других видов, избавиться от него достаточно легко.
Важно! Педиатры предупреждают, что игнорирование потницы может привести к тяжелым последствиям: бактериальной инфекции или гнойничковому поражению.
Аллергические реакции
Не менее редкое явление – сыпь на лице, локтях и ногах у ребенка, вызванная аллергическими реакциями. Врачи считают, что появление аллергии в 50% случаев связано с наследственностью.
Из всех видов самой распространенной формой считается пищевая аллергия: на рыбу, яйца, цитрусовые, шоколад. Другие виды встречаются реже, но протекают гораздо сложнее. Например, аллергия на животных может появиться с первых месяцев и требовать незамедлительного лечения.
Симптоматика аллергии известна:
- Сначала краснота, затем шелушение, опрелости;
- Образуются чешуйки под волосами, отеки;
- Нарушается работа жкт: рвота, запор, колики.
Аллергические реакции могут привести к поражению кожи у грудничка
К сведению. При гв пищевая аллергия у грудничка встречается редко, только при употреблении кормящей мамой аллергенной пищи. Однако при прикорме может появиться атопический дерматит, который часто называют диатезом.
Недостаточность ухода за телом и одеждой
Часто причиной сыпи на руках и ногах младенца могут стать погрешности в уходе:
- нерегулярное купание;
- чрезмерное укутывание;
- одежда из синтетических тканей;
- жирные кремы, которые не впитываются в кожу.
Тепловая сыпь
Недостаточный гигиенический уход за грудничком приводит к тепловой сыпи или милиарии, которая обычно наблюдается у детей в возрасте от 4 мес. и старше. Перегрев – это основной фактор, приводящий к раздражению кожи, на которой скапливается пот. Например, можно заметить сыпь у грудничка под коленками, в местах, где одежда натирает тело.
Милиария появляется и в прохладную погоду, если кроха одет слишком тепло. Кожа пытается охладиться, и, как защитный механизм, формируется пот. Если младенцу слишком жарко, то поры закрываются, пот не выделяется, в результате появляется сыпь.
Фолликулярный кератоз
Родителям, которые следят за чистотой кожи у своего чада, следует знать, что эпидермис постоянно обновляется, вырабатывая новые клетки. Старые – при этом отмирают, шелушатся. Иногда этот процесс нарушается, и старые клетки забивают поры. В результате кожа на щеках, бедрах, плечах покрывается мелкими белыми пупырышками, становится похожей на гусиную.
Причины возникновения патологии пока не определены. Специалисты утверждают, что в большинстве случаев виновата наследственность. Тем не менее, такое состояние может возникнуть у любого малыша при недостатке витаминов. Заболевание чаще всего протекает в легкой форме, но может быть обострение из-за нервов, скудного питания, плохой гигиены.
Причиной «гусиной» кожи у грудничка может стать снижение иммунитета
Детский псориаз
Псориаз – это неинфекционное кожное заболевание, которое появляется в первые годы жизни. Психосоматика – сложные изменения в росте и отмирание эпидермиса, сыпь на локтях у ребенка.
Основным фактором псориаза является наследственность. Если родители больны псориазом, то вероятность проявления у ребенка составляет до 70%. Кроме наследственной предрасположенности, причиной могут стать провоцирующие факторы: стресс или сильный испуг, инфекционные заболевания.
Симптоматика недуга
У ребенка сыпь на руках — что это такое, причины высыпаний
Понять, почему появились кожные изменения, помогут наблюдения за крохой. Например, если небольшая сыпь у грудничка на коленках или очаги на голове, груди, шее, в паху, можно предположить, что:
- не соблюдается гигиена;
- налицо перегрев;
- неправильно подобраны средства ухода;
- редкая смена подгузника.
Однако встречаются симптомы, которые дополняют высыпания и указывают на серьезное заболевание:
- повышение температуры до 38 градусов и выше;
- плач, как сигнал о боли;
- краснота на коленных суставах;
- диарея или рвота.
Меры при высыпаниях
Сыпь на ладонях у ребенка в виде пузырьков, прыщиков, волдырей
Для лечения любого высыпания надо, прежде всего, устранить причины, его вызывающие, только потом начинать борьбу с сыпью. Например, при инфекции рекомендованы прием жаропонижающих и антигистаминных средств, антибиотиков, обработка раздражения.
При сыпи от аллергических реакций необходима консультация врача-аллерголога, который назначит лечение. Изменения кожи при недостаточном уходе за малышом требуют усиления гигиенических процедур.
Высыпания на коже ребенка часто сопровождаются зудом и жжением
Внимание! При отсутствии дискомфорта, если сыпь выглядит, как бледная шероховатость, могут помочь средства ухода. Во всех остальных случаях, когда изменения вызывают тревогу, необходима помощь специалиста.
Чтобы определить, когда нужно обращаться к врачу при сыпи у ребенка, необходимо обратить внимание на следующие факторы:
- кроха начинает чесаться;
- повышается t;
- появляются рвота и диарея;
- налицо признаки простуды.
Помощь при пищевой аллергии
Родителям следует знать, что аллергия в разных ситуациях может давать различные проявления, от их тяжести зависят способы первой помощи. При легкой форме нужно устранить контакт с пищевым аллергеном, промыть место покраснения под струей воды.
При искусственном вскармливании из питания исключаются смеси на основе коровьего молока, которые часто вызывают аллергию.
К сведению. Нередко непереносимость смеси обусловлена не столько составом, сколько ее количеством.
Мама, кормящая грудью малыша, должна правильно составить свой рацион.
Основная терапия
Для установления диагноза специалист обычно назначает анализы: соскоб на микрофлору, сбор крови и мочи, пробы на аллергены.
Затем выполняются лечебные процедуры, помогающие устранить высыпания:
- повышение иммунитета;
- лечение сопутствующих недугов;
- сбалансированное питание;
- прием витаминов.
Профилактические меры
Сыпь на лице у ребенка — что это такое, виды высыпаний
В домашних условиях для предотвращения раздражения кожи рекомендуется:
- поддерживать t° воздуха в комнате около 22 градусов;
- одежду для ребенка приобретать из натуральных тканей;
- проводить регулярные воздушные ванны;
- не забывать о ежедневном купании;
- исключить домашнее лечение.
Чистота и усиленная гигиена позволят избежать многих проблем с кожей ребенка
Распознать причину сыпи и назначить эффективное лечение может только специалист. Родители должны помнить, что самостоятельное лечить народными средствами или медицинскими препаратами крайне опасно для малыша. Неправильные действия могут ухудшить его состояние и вызвать дальнейшее осложнение недуга.
Источник: https://kpoxa.info/zdorovie-pitanie/syp-na-kolenyakh-rebenka.html
Причины сухой кожи на коленях у ребенка

Рождение малыша в семье – это большая ответственность для родителей. Иногда по неопытности мы не воспринимаем шершавые коленки детей как проблему, но такие симптомы могут являться сигналом серьезных заболеваний.
Здоровая кожа должна быть без трещин, покраснений и огрубевших участков, при любых внешних изменениях родители обязаны проконсультироваться с врачом и выяснить причину отклонений.
Почему колени и локти сохнут?
Шершавая кожа способна растрескиваться, в результате повреждается целостность кожного покрова, возникает угроза попадания инфекции в рану.
Если шелушатся локти и колени, то этому предшествуют причины – внешние и внутренние.
Внешние:
- погодные условия;
- сухой воздух в помещении;
- механическое воздействие;
- купание в горячей воде;
- использование жесткой воды, частое применение отваров, гелей, присыпок, подсушивающих кожу.
Внутренние:
- недостаток жидкости в организме – у маленького ребенка водно-солевой обмен до конца не сформирован, поэтому жидкий стул, рвота, усиленное потоотделение вызывает резкое обезвоживание;
- несбалансированное питание кормящей матери приводит к дефициту жиров, витаминов А и Е;
- анемия – низкий уровень гемоглобина в крови;
- дисбактериоз – нарушение микрофлоры в кишечнике;
- аллергическая реакция;
- кожные инфекционные заболевания;
- врожденный гипертиреоз – сбой функций щитовидной железы;
- ихтиоз – генетическое заболевание, связанное с нарушением процесса ороговения клеток кожи.
Как избавиться от неприятных симптомов?
Терапия полностью зависит от причин образования шершавости на коленках и локтях. Прежде чем назначить лечение, педиатр проводит беседу с матерью, выявляет внешние причины сухости. При их устранении жалобы способны пройти самостоятельно.
Если малыш находится на грудном вскармливании, следует пересмотреть рацион питания и исключить возможные аллергены. В случае искусственного кормления малышу заменяют молочные смеси на безлактозные.
Когда новорожденные детки питаются только материнским молоком, то в дополнительной жидкости не нуждаются. Смеси же содержат больше белка, поэтому педиатры советуют давать воду между кормлениями, предупреждая обезвоживание организма.
Кожный покров у детей очень чувствителен, поэтому важно соблюдать надлежащий гигиенический уход. Не рекомендуют во время купания использовать раствор марганцовки: она сильно подсушивает кожу, при неправильном ее разведении можно получить ожог.
Для водных процедур не используйте горячие ванны, в первые 3 месяца желательно кипятить и отстаивать воду. Отдавайте предпочтение гипоаллергенным средствам без ярко выраженного цвета и запаха.
Правильно выбирайте стиральный порошок, по окончании стирки детское белье многократно прополаскивайте. Проглаживание вещей с изнанки предупреждает трение ткани о кожу и удаляет остатки порошка с одежды.
Лечение
Если ребенку становится хуже, нужно детально обследоваться: сдать анализ крови – общий развернутый и на содержание глюкозы. По результатам врач назначает медикаментозное лечение.
Шелушится кожа на коленях и локтях чаще от аллергической реакции. Если в ходе опроса родителей не удалось выявить предполагаемый аллерген, то исследуют кровь на уровень специфических иммуноглобулинов(Ig E). Кожные пробы делают редко из-за сложности их объективного оценивания.
Лечение заключается в выведении раздражителя из организма. Применяют:
- сорбенты (Энтеросгель, Полифепан, Фильтрум);
- смягчающие и снимающие раздражение мази (Бепантен, Мустела Стелатопия, Фенистил);
- в запущенных случаях гормональные крема (Адвантан, Локоид);
- противоаллергические препараты (Фенистил в каплях).
Антигистаминные препараты применяют строго по назначению врача. Действие их направлено на подавление симптомов аллергии, терапевтического эффекта не оказывают.
Эффективные рецепты против сухости
Лечить ребенка рецептами народной медицины можно только с согласия педиатра. В домашних условиях против сухости кожи рекомендуют:
- Детское облепиховое масло – обладает противовоспалительным, ранозаживляющим свойством, снимает раздражение. Нанести на локти и коленки 1-2 раза в день, обратить внимание, что масло оставляет следы на одежде.
- Оливковое, растительное масло – оказывает успокаивающее и увлажняющее действие. Можно приготовить масляный компресс: салфетку пропитать 1 чайной ложкой теплого масла и прикрепить к месту шелушения на 10 мин, после процедуры помазать детским кремом.
- Льняное масло с ромашкой – асептическое и увлажняющее средство. В эмалированную емкость поместить 1 ст. л. сухой ромашки, налить 100 гр. льняного масла, все смешать и довести на медленном огне до кипения. Мазать шершавые участки кожи каждые 2- 3 часа. Результат ощутим уже через неделю.
- Отвар ромашки – применяют местно в виде примочек или общих ванн. 1 ст. л. измельченной травы заливают 1 ст. кипятка, оставляют настаиваться в течение двух часов. Готовить отвар впрок бессмысленно: по истечении 5-ти часов его целебные свойства утрачиваются.
- Настой череды – добавляют в воду во время купания, делают локальные компрессы. 3 ст. л. череды заливают одним стаканом кипятка, настаивают 6-10 часов. Для ванн потребуется около 2 литров настоя, купать 10-12 минут.
Источник: https://NogiNashi.ru/dermatologiya/prichiny-suxoj-kozhi-na-kolenyax-u-rebenka.html
Сыпь на коленях у грудничка от чего

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей…
Читать далее »
Органы и системы жизнедеятельности новорожденного находятся на стадии становления и продолжают развиваться. Кожа, как самый большой орган человека, не исключение. Так, в первый месяц жизни налаживается работа сальных желез, формируется микрофлора кожных покровов, а функции терморегуляции и потоотделения несовершенны. Всё это приводит к проявлениям в виде сыпи, типичным для этого периода.
Помимо физиологических причин, сыпь у новорожденных может возникнуть в таких случаях:
- Неправильный уход: слишком частое или редкое купание, несвоевременная смена подгузников, несоблюдение температурного режима.
- Нетипичная реакция иммунной системы на внешние или внутренние факторы: пищевая и медикаментозная аллергия, контактный дерматит, воспаления в местах укусов насекомых.
- Незрелость систем внутренних органов: проблемы с пищеварением, неврология, нарушение кровообращения.
- Инфекции: бактериальные, грибковые, вирусные.
- Заражение паразитами: глистные инвазии, чесотка, демодекоз.
- В редких случаях врождённые заболевания: красная волчанка, болезни крови и порок сердца.
Нередко первичные, физиологические высыпания у грудничков, при отсутствии правильного ухода, осложняются присоединением бактериальной инфекции и требуют медикаментозного лечения.
Высыпания от внешних факторов
Причины, вызывающие аллергические реакции и, как следствие, высыпания на коленках, могут быть настолько незначительны в понимании человека, что на них даже не обращают внимания.
Сыпь может появиться от тесных брюк или от механического натирания подолом юбки на высоте колен.
Очень часто причиной раздражения становится одежда, содержащая синтетические волокна или покалывающую шерстяную нить.
В результате этого коленная зона не только покраснеет, но и покроется мелкой болезненной сыпью. Есть риск, что болезнетворные бактерии могут попасть с одежды на поврежденные участки кожи.
Подобное раздражение может быть вызвано укусом насекомого, и только специалист сможет по отличительным чертам понять, какой из паразитов стал этому виной:
- энцефалитный клещ;
- комар;
- гнус;
- постельные клопы;
- блохи;
- чесоточный клещ.
Нередко сыпь напрямую связана с аллергической реакцией на применение при стирке белья новых порошков, ополаскивателей, а также гелей для душа, пены для ванны. Вызвать геморрагическое высыпание может попавший в микротрещины кожи грибок или бактерии.
Поэтому при первом обращении больного в поликлинику большое внимание уделяется именно сбору информации и проведению анализов.
Причины сыпи на локтях и коленках
Сыпь на локтях и коленях у ребенка и взрослого может появиться вследствие многих причин. Одни высыпания нередко носят наследственную предрасположенность, другие развиваются в результате воздействия на организм химических веществ или патогенных микроорганизмов.
Наиболее безобидными причинами сыпи на коленях и наружном сгибе руки являются укусы насекомых, воздействие высоких и низких температур. Однако чаще всего главными провоцирующими факторами выступают патологические процессы.
Ни в коем случае нельзя самостоятельно лечить высыпания. Чтобы избежать осложнений, нужно как можно раньше обратиться к врачу.
Аллергия
Сыпь на локтях и под коленками у взрослого и ребенка может развиться при аллергии. Раздражение кожи начинается после тесного контакта с пыльцой растений, шерстью животных, отдельных продуктов питания. Также это могут быть косметические принадлежности, укусы и лекарственные средства.
Аллергия сопровождается мелкими и средними пупырышками или волдырями на кожных покровах. Появляется зуд, слезотечение, возможно чихание и покраснение глаз.
Крапивница
Одна из форм аллергической реакции появляется в результате тесного контакта организма с аллергеном. Часто болезнь провоцируют пищевые продукты, препараты, яд насекомых, шерсть животных и пыльца растений.
Проявляется крапивница множеством мелких и крупных красных точек, способных к слиянию. Они зудят, быстро распространяются и могут поражать все тело. Лечение проводится дерматологом: выявляется аллерген и назначаются специальные лекарства.
Экзема
Характеризуется появлением на локтях и реже на коленях небольших розовых подкожных пятен. По началу не оказывают неудобств, позже растрескиваются, шелушатся, сильно зудят.
Если сыпь расчесывать, она начинает кровоточить, выделяется прозрачная водянистая жидкость, болезнь мгновенно распространяется на другие части тела.
В качестве лечения обязательно применяют антисептические средства, стараются исключать расчесывание пупырышек.
Псориаз
Представляет собой наследственное дерматологическое заболевание. Высыпания шелушатся и быстро распространяются. На начальном этапе патологию трудно распознать, поскольку она протекает в латентной форме.
В открытой стадии псориаза начинают формироваться бляшки, которые впоследствии шелушатся и вызывают зуд.
Лишай
Поражает разных людей вне зависимости от возраста. Причинами могут выступать патогенные микроорганизмы, воздействие аллергенов, контакт с домашними животными.
Определяется псориаз возникновением на кожных покровах красных или розоватых пятен, которые в зависимости от типа патологии, имеют разную форму и характер распространения.
Микоз
Представляет собой грибковое заболевание, в результате которого поражается весь кожный покров. Вначале высыпания образуются в межпальцевом пространстве, в паховой и подмышечной зоне. Если своевременно не предпринять меры, заболевание быстро развивается и поражает другие области кожи, включая локти и зону выше и ниже колена.
Характеризуется патология мелкими овальными пятнами красного цвета, которые быстро распространяются, вызывают зуд и болят.
Гранулема кольцевидная
Преимущественно заболевание встречается у подростков и маленьких детей. Взрослые люди реже подвергаются кольцевидной гранулеме.
Болезнь сопровождается краснотой, высыпание мелкое. Поражается одна рука или нога, либо сразу обе. Может возникать у здорового населения.
Заболевания эндокринного аппарата
Когда происходят нарушения работы эндокринной системы, возможны сухость, шелушение кожных покровов. Часто сбои гормонального фона приводят к развитию сыпи на локтевых сгибах. Они проходят самостоятельно, как только устранится причина.
Источник: https://osk-net.ru/syp-na-kolenjah-u-grudnichka-ot-chego/
Сыпь на суставах у ребенка — диагностика и лечение, как выглядит, рекомендации, схема
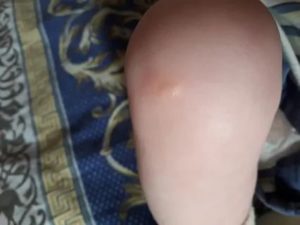
Заметив сыпь у ребенка на руках и ногах, родители начинают переживать: что же это может быть? Когда высыпания покрывают все тело, сомнений практически не остается – скорее всего, это инфекционное заболевание: ветрянка, краснуха, корь.
В этом случае наряду с высыпаниями появляется и температура. О таких случаях мы рассказывали в этой статье. В целом о видах сыпи, которая может появиться на теле у ребенка, вы можете узнать здесь.
В этой статье мы рассмотрим те случаи, когда сыпь у ребенка локализуется именно на руках и на ногах.
Дифференциальное диагностирование
В диагностировании аллергической реакции важная составляющая – самочувствие человека.
Как правило, при подобном недуге больного мучают лишь локальные признаки, а именно: больной не предъявляет жалоб на наличие головных болей, озноба, лихорадки либо позывов к рвоте.
Названными признаками обычно сопровождается высыпание на локтях и коленях при инфекционной болезни.
Красная сыпь на колени у взрослого, пищевая аллергия
Аллергические проявления сзади под коленями
Чтоб различить сыпь под коленками и на них из-за аллергии от иных вероятных проблем с кожей, следует учесть, что:
- псориаз на коленях характеризуется ровными краями на высыпаниях, ограниченными маленьким валиком, а внутри его покрывает белесоватая корка в виде мелких чешуек;
- для микоза характерна сыпь на коленях у взрослого правильной округлой формы, слегка шероховатая, яркого розового оттенка;
- кольцевидная гранулёма характеризуется проявляющимися и исчезающими высыпаниями, что не свойственно аллергической реакции;
- обычная механическая потёртость кожи характеризуется небольшим покраснением, причем пузырьки и язвочки отсутствуют.
Общая информация о патологии
Кожный покров на локтях и коленях практически не имеет сальных желез, поэтому из-за отсутствия естественного увлажнения кожа в этих местах очень сухая.
Отсутствие специального ухода и несоблюдение гигиенических мероприятий со временем приводят к образованию микроповреждений – сухие кожные участки трескаются и становятся «входными воротами» для различных инфекций. В результате появляются сыпь, светлые пупырышки, зуд и даже боль.
Особенно часто этот недуг беспокоит в теплое время, когда локти и колени не защищены одеждой и подвергаются прямому контакту с окружающей средой.
Сыпь на локтях у ребенка или взрослого может стать проявлением многих неприятных болезней, которые надо вовремя правильно диагностировать. Происхождение высыпаний может иметь различную природу (аллергическую, инфекционную, вирусную) – важно своевременно обратить внимание на этот симптом, чтобы не запустить основное заболевание.
Сыпь на коленях и локтях у ребенка: признаки аллергии
Основной момент для быстрого и действенного излечения – это своевременное посещение врача для назначения необходимых лабораторных исследований, чтобы быстро был выявлен раздражитель. При позднем обращении к доктору возможно развитие серьезных осложнений, даже возможно формирование экземы либо псориаза.
- При появлении первой сыпи следует отказаться от использования продуктов и прочих предметов обихода, способных спровоцировать аллергическую реакцию. Кроме того следует исключить контакт с кошками и собаками и их шерстью.
- Когда возникает зуд под коленями и гиперемия на коже, пораженная область должна быть промыта с мылом, обработана ромашковым настоем, а потом смазана антиаллергическим наружным препаратом.
- При появлении на коленках шелушения кожа должна все время увлажняться. В этом случае можно воспользоваться гелем с алоэ для смазывания кожных покровов спустя каждые 2 ч. на ночь старательно втирается масло оливы.
Кроме того можно воспользоваться рецептами домашнего приготовления для устранения сыпи на коленках:
- При лечении рекомендуется прекратить пользоваться любой косметикой, содержащей химические субстанции. Если кожа шелушится и стала сухой, лучше воспользоваться льняным маслом. Его нужно слегка подогреть и нанести на пораженную область, старательно втереть, обернуть с помощью тёплого шарфа и оставить прогреться.
- При появлении волдырей и мокнущих высыпаний кожу следует подсушить. В этом случае для обработки кожи используется чистотел или зверобой в виде настоя, а также применяется для обработки йод либо перекись водорода.
- Чтобы увлажнить кожу, подойдет лавандовое, ромашковое или жасминовое эфирное масло. Для скорейшего излечения можно воспользоваться маслом облепихи, принимая его 1 раз в сутки по 20 капелек перорально.
- На протяжении дня следует употреблять ромашковый, мятный, лавандовый либо липовый чай.
- Прекратить шелушение способен скраб из измельченного «Геркулеса». Средством слегка обрабатывается поврежденная область, затем она промывается в проточной воде и старательно смазывается каким-нибудь целебным средством для увлажнения кожи.
Возникает на напитки и продукты питания, мази для суставов, одежду, стиральный порошок. У некоторых людей отмечается реакция на холод. Это происходит при первых понижениях температуры или купании в холодной воде. У больных появляется мелкая сыпь на коленях, краснота и зуд. Возможно образование белых пятен.
Васкулит геморрагический
Геморрагический васкулит – это системное поражение сосудов кожи, суставов, почек и желудочно-кишечного тракта. За рубежом геморрагический васкулит известен как пурпура Шенляйна-Геноха.
Признаки
Главный симптом – это красная сыпь (кожный синдром). Часто ее отдельные элементы сливаются между собой, образуя сплошные поля.
Сыпь обычно сначала возникает на ногах, точнее, на стопах и голенях, а потом поднимается выше, на бедра и ягодицы. Однако живот, спина и руки редко страдают от нее.
Через некоторое время яркая сыпь бледнеет и постепенно сходит на нет. В это же время у страдающего может незначительно подняться температура.
Второй признак – это поражение суставов (суставной синдром), они отекают и болят. Этот симптом наблюдается у 2/3 пациентов. Он обычно возникает вместе с сыпью, но может развиться и после того, как сыпь начинает проходить. Характерно, что болят сразу несколько суставов, чаще всего это голеностопные и коленные. Боль в суставах продолжается от нескольких часов до нескольких дней.
Третий важный признак геморрагического васкулита – это боль в животе (абдоминальный синдром). Она может возникать вместе с сыпью и поражением суставов, а может и предшествовать им. Эта боль не имеет четкой локализации, может сопровождаться тошнотой, рвотой, поносом или запором, может быть постоянной или приступообразной. Она проходит самостоятельно, без лечения.
Почечный симптом развивается после первых трех. При этом в моче обнаруживается кровь и белок.
У некоторых больных поражаются легкие. Тогда заболевание проявляется кашлем с мокротой с прожилками крови, одышкой.
При поражении центральной нервной системы пациент испытывает головную боль, головокружение и раздражительность.
У мальчиков могут поражаться яички, они отекают и становятся болезненными. Но эти симптомы бывают редко.
Описание
Геморрагический васкулит может начаться в любом возрасте. Однако чаще всего этим заболеванием страдают дети 4-12 лет. А дети до трех лет болеют им редко.
Обычно заболевание развивается через несколько недель после перенесенных ангины, гриппа, ОРВИ, скарлатины или других инфекционных заболеваний. Геморрагический васкулит может развиться и после вакцинации.
Иногда эта болезнь начинается после аллергических заболеваний, травм, переохлаждения или укусов насекомых.
Болезнь Шенляйна-Геноха – заболевание аутоиммунное. Оно начинается, когда организм вырабатывает слишком много иммунных комплексов. При этом поражаются стенки сосудов, повышается их проницаемость. Это приводит к отекам, сыпи и другим проявлениям болезни.
Источник: https://AlergiaHelp.ru/tipy/syp-na-sustavah-u-rebenka.html







