«Трудный» желчный пузырь
Сегодня уже ни у кого не возникает сомнений в значимости лапароскопических технологий в лечении хирургических заболеваний.
С 80-х годов прошлого века лапароскопическая хирургия претерпела несколько этапов развития.
Начиная с «робкой» холецистэктомии, лапароскопия перешла к лечению других хирургических патологий, и сегодня она нашла свое применение в лечении практически всего спектра заболеваний толстой и прямой кишки, желудка, органов забрюшинного пространства.
Да что говорить, сегодня нет области, где бы ни применялись новые технологии. Выросли специалисты, выполняющие такие серьезные вмешательства, как панкреатодуоденальные резекции, шунтирования и многие другие.
Ушли в прошлое споры о месте и роли лапароскопических методик в лечении хирургичекой патологии. Смешно сказать, но в моей памяти остались дискуссии о том, кто должен делать лапароскопическую холецистэктомию – эндоскопист или хирург. Вначале по мере накопления опыта возникли две школы: лапароскопической и традиционной хирургии.
Понадобилось более 25 лет для того, чтобы прийти к выводу: лапароскопическая хирургия – это не что иное, как продвинутый способ оперирования. И не может существовать ни старой, ни новой школы.
Просто каждый хирург обязан владеть как традиционным, так и лапароскопическим методами.
«Все, что можно сделать руками, можно выполнить лапароскопически» – такой настрой стал девизом для растущей школы специалистов.
Операцию желательно начинать с использованием лапароскопической техники, желательно так ее и закончить, открытые этапы нужно применять как вспомогательные, а к конверсии прибегать, как к осмысленному, запланированному этапу. Это, если хотите, новая философия хирургии современного периода.
Лапароскопическая холецистэктомия – рутинная операция?
Сегодня научный интерес к лечению желчнокаменной болезни ушел на 2-й или даже 4-й план. Решены многие задачи, в частности, в вопросах операционной техники, снижены до минимума летальность, осложнения, сроки реабилитации. Можно сказать, сняты «сливки» с большой хирургической темы.
Однако нельзя забывать, что ЖКБ остается одной из самых распространенных патологий в нашей стране и во всем мире. И практическому хирургу, в том числе молодому, чаще всего приходится встречаться именно с патологией желчного пузыря. Отсюда понятно, что наиболее частой операцией, которую выполняют хирурги самой разной квалификации, является холецистэктомия.
Так исторически сложилось, что если раньше «пропуском» в традиционную хирургию для молодого специалиста была успешно выполненная аппендэктомия, то для посвящения в лапароскопическую — холецистэктомия.
Лапароскопические методы лечения желчекаменной болезни — действительно «раскатанная» тема. Накоплен огромный практический опыт, и сегодня трудно удивить кого-либо статистическими отчетами.
Почему, собственно, о старом?
Известно, что за большими объемами, как правило, скрываются «ловушки». Существуют ситуации, когда, казалось бы, простое вмешательство превращается в сложный процесс с возможным тяжелым исходом. Виной тому выраженные рубцово-инфильтративные изменения, возникающие в результате протекающих или ранее перенесенных обострений заболевания.
Растет новая плеяда молодых хирургов, для которых тема холецистита кажется давно решенной. Именно для них необходимо еще и еще раз возвращаться к теме. Нет ничего более опасного, чем легкомысленный настрой перед операцией. Всем известна мудрость: «учиться нужно на чужих ошибках», но человек почему-то предпочитает все-таки учиться на своих…
Говорить следует не о «голубых» пузырях, а об осложненных и коварных формах этой патологии. Сегодня специалисты все чаще говорят о так называемом «трудном» желчном пузыре.
«Трудный» пузырь – что это такое?
Речь идет о сборном понятии, когда в результате острого или хронического воспаления происходят инфильтративно-фиброзные изменения стенки пузыря, вследствие этого рубцуются ткани, и искажается анатомия околопузырного пространства, особенно в области шейки и пузырно-двенадцатиперстной связки. Все это значительно усложняет операцию и повышает риск осложнений.
Трудности выделения тканей, отсутствие знакомых ориентиров ставят оператора в тупик. Он понимает, что малейшее неточное движение может привести к повреждению важных трубчатых структур, повлечь за собой тяжелые, инвалидизирующие осложнения.
Необходима особая осторожность, другая манера диссекции. Здесь требуется знание возможных вариантов искаженной воспалительным процессом анатомии, а также владение техническими приемами, способными помочь избежать нежелательных осложнений.
«Трудный» желчный пузырь можно разделить условно на две группы:
- острые воспалительные формы;
- хронические рубцово-фиброзные изменения желчного пузыря.
Острое воспаление желчного пузыря занимает второе по частоте место среди всех острых заболеваний органов брюшной полости после аппендицита. Деструктивные его формы развиваются в 30% случаев, особенно у пожилых больных.
Случаи перитонита, вызванного деструктивным холециститом, не редки и сегодня, а смертность в таких условиях может достигать 30%. Пути снижения негативных последствий хирурги видят в оптимизации сроков операции.
Хорошо известно, что 7-10 сутки соответствуют в большинстве случаев стадии плотного инфильтрата. В этих условиях холецистэктомия может сопровождаться значительными техническими трудностями.
На основании огромного опыта и большого числа исследований была буквально «выстрадана» т.н. «АКТИВНО-ВЫЖИДАТЕЛЬНАЯ» тактика лечения острого холецистита.
Основные положения этой тактики были утверждены на Пленумах Правления Всесоюзного общества хирургов еще в 1976 году. Самое важное состоит в том, что эта тактика, по мнению современников, способствовала снижению послеоперационной летальности в 5-6 раз за счет смещения хирургической активности в сторону «холодного» периода.
Несмотря на то, что постоянно совершенствуются методы анестезиологического пособия, появилась лапароскопическая хирургия, пережили второе рождение практически все операции, эта тактика используется и в настоящее время в большинстве экстренных хирургических стационаров.
В арсенале методов лечения ЖКБ у хирурга на сегодняшний день 3 вида оперативных вмешательств:
- холецистостомия;
- традиционная холецистэктомия («открытая»);
- лапароскопическая холецистэктомия.
Какая тактика возможна при остром холецистите?
Больные с клиникой перитонита оперируются экстренно. Операцией выбора в этом случае остается «открытая» холецистэктомия.
Иногда купируют приступ, накладывая холецистостому (трубку, дренирующую желчный пузырь без удаления последнего).
Особенно этот малоинвазивный метод эффективен у больных, отягощенных тяжелыми сопутствующими заболеваниями, которым трудно перенести большую операцию.
При отсутствии перитонеальной клиники больные подлежат консервативной терапии. Если приступ при этом не купируется, больных оперируют в первые 72 часа, метод операции выбирается хирургом.
При эффективной терапии после снятия острых явлений больные оперируются в т.н. «холодном периоде» в плановом порядке. В ранние или поздние сроки – через 2-3 недели или через 4-6 месяцев.
В последних публикациях за 2016 год в ведущих клиник Америки, Европы, странах Азии ВЫБОРУ ВРЕМЕНИ операции при остром холецистите посвящено большое число исследований.
Специалисты хирургического отделения Университетского госпиталя в Братиславе провели сравнительный анализ результатов срочных и отсроченных операций при остром холецистите. Вывод однозначен — холецистэктомии, выполненные в сроки не более 72 часов от начала обострения, сопровождаются снижением уровня конверсий и осложнений, укорочением сроков лечения и реабилитации больных.
Сходный сравнительный анализ проведен в Главном хирургическом департаменте Университетского госпиталя Хаджеттепе в Анкаре. В случаях острого холецистита авторы также рекомендуют проводить операцию в первые 72 часа от начала приступа.
Исследователи вводят понятие «сложный холецистит». Более того, на большом материале (1335 ХЭ) хирурги проанализировали причины конверсий (переходов на открытый способ операции).
Был исследован 31 параметр, включающий особенности анатомии пациента, характер течения заболевания, данные лабораторных и инструментальных исследований.
Группа французских авторов из отделения хирургической онкологии и гастроэнтерологии Учебного Госпиталя в Тулоне также приводят результаты анализа признаков «трудного холецистита». Предвидение возможных сложностей предстоящей операции необходимо для снижения осложнений.
Вернемся к вопросам тактики. Острый холецистит. Выздоровела группа срочно прооперированных больных. Остается группа леченных консервативно пациентов. Они возвращаются к своей проблеме и поступают на плановую операцию.
Что мы имеем в качестве наследия некогда удачно проведенного консервативного лечения? Что несет нам уход в прошлом от операции?
Острый приступ после купирования нередко оставляет хроническую инфекцию, глубоко загнанную в желчный пузырь! Это проявляется в виде хронических эмпием, водянок, пузырных свищей. Нередко течение болезни осложняется холедохолитиазом.
Надо отметить, что хроническое гнойное воспаление запускает два процесса. Внутри пузыря «варится» гнойная «каша», стенки пузыря рубцуются, они медленно сдавливают просвет. Повышается внутрипузырное давление.
Пузырь пытается выдавить свое содержимое любыми способами: через протоки, стенку, проток. Так формируется «сморщенный» желчный пузырь — одна из самых неблагоприятных форм ЖКБ. Кроме того возникают осложнения: холедохолитиаз, синдром Мирризи, свищи.
Вот такое «наследство» теперь тяжким грузом ложится на плечи хирурга.
Какую тактику следует выбрать?
Вернемся к выбору оптимальной тактики лечения. На основании собственного и мирового опыта мы изменили принятые ранее позиции.
Прежде всего, мы отказались от попыток консервативного купирования острых явлений.
Мы считаем, что экстренные операции подразумевают только лапароскопический доступ. Открытая операция может быть выполнена лишь в случае, когда нечего уже препарировать, остается только, что называется, «выгребать» руками.
Больные без перитонеальных явлений подлежат срочной операции – желательно в первые пять суток от начала заболевания. Только такая тактика действительно способна улучшить результаты хирургического лечения острого холецистита.
Оптимизация лечения «трудного» пузыря состоит в соблюдении следующих немногочисленных принципов:
- должен быть проведен тщательный предоперационный анализ особенностей течения заболевания, данных УЗИ, лабораторных и других инструментальных методов исследования;
- при подозрении на возможные сложности рационально усилить «тяжеловесами-специалистами» хирургическую бригаду, оснастить операционную необходимым дополнительным инструментарием, аппаратурой.
С целью снижения количества сложных холецистэктомий и, как следствие, минимизации осложнений мы рекомендуем:
- соблюдать активную тактику, ранние сроки хирургического лечения при острых формах желчного пузыря – желательно до пяти суток от начала обострения;
- отказаться от затяжного консервативного лечения.
Необходимо строго соблюдать особенности хирургической техники:
- при острых формах предпочтительно тупое препарирование в зоне треугольника Кало, корректная работа с тканями, предварительная эвакуация содержимого пузыря, тщательное коагулирование тканей, санация, дренирование;
- при сморщенном пузыре — четко представлять себе характер изменений анатомии в области желчного пузыря и внепеченочной протоковой системы в результате рубцово-инфильтративных процессов;
- при малейших сомнениях необходимо контролировать состояние протоковой системы, используя интраоперационную холангиографию.
В процессе хирургического вмешательства по возможности применять ретроградное выделение пузыря. При анатомировании использовать политику «надкусывания» тканей (т.е. не спешить полностью пересекать выделенные структуры).
Соблюдение выше перечисленных правил тактики лечения и техники оперирования позволяет избежать неприятностей в процессе выполнения хирургического вмешательства, а также снизить число интра- и послеоперационных осложнений. Число конверсий (переходов на открытую операцию) в нашем отделении не превышает 0,1%.
Источник: https://www.celt.ru/articles/art/trudnyj-zhelchnyj-puzyr.phtml
Абсцесс желчного пузыря
Любая форма воспаления желчного пузыря может перейти в гнойную. При прогрессировании гнойного заболевания часто развивается осложнение.
Абсцесс желчного пузыря – одно из самых серьезных последствий. Большинство абсцессов формируется на фоне протекания таких гнойных воспалений, как эмпиема, флегмона, водянка желчного пузыря. Эти заболевания, в свою очередь, являются осложнением острого холецистита.
Эмпиема желчного пузыря
Заболевание представляет собой острое воспаление, которое сопровождается большим скоплением гноя внутри желчного пузыря. Образуется непроходимость желчных путей на фоне нарушения оттока желчи. Причинами могут стать камни в желчном пузыре. Развивается эмпиема как осложнение холецистита острой формы при инфицировании бактериями.
Заболевание сопровождается большим риском образования абсцесса и перфорацией больного органа. При таком диагнозе необходимо срочное хирургическое вмешательство и обязательное назначение курса антибиотиков.
Симптомы и причины развития эмпиемы
Главными причинами, провоцирующими осложнения, являются острые воспалительные заболевания желчного пузыря (холециститы). Образованию эмпиемы способствует инфицирование, которое вызывают бактерии: кишечная палочка, стафилококк, синегнойная палочка и клебсиелла. Развитие воспаления проходит в несколько этапов:
- появление экссудата в полости пузыря;
- снижение абсорбирующей способности его стенок;
- перекрывается выход или просвет в желчных путях камнями;
- накапливаемая жидкость инфицируется бактериями;
- начинается гнойная стадия заболевания, приводящая к абсцессу, отмиранию стенок и последующему разрыву желчного пузыря.
Воспаление может протекать с различной скоростью и степенью выраженности симптомов.
Клинические проявления
Главным симптомом проявления эмпиемы считается наличие резкой и очень сильной боли, возникающей в правой подрёберной области. Температура сильно повышена, присутствуют симптомы общей интоксикации: слабость, тошнота и рвота. Также может наблюдаться желтушность склер и слизистых, которая увеличивается со временем.
При обследовании и пальпации, в области проекции желчного пузыря легко определяется воспаленный орган, который увеличен и сильно напряжен. Для постановки точного диагноза назначают ультразвуковое исследование (УЗИ). Также проводят лабораторные обследования.
Лечение
Назначается курс лечения, направленный на снятие возможных осложнений. Проводится хирургическая операция (холецистэктомия). Инфицированный пузырь удаляют. Перед оперативным вмешательством стабилизируют состояние больного, проводят дезинтоксикацию и назначают внутривенно препараты – антибиотики.
После проведения декомпрессии, антибактериальная терапия продолжается до нормализации анализа крови. Своевременно проведённая терапия приводит к полному выздоровлению и дальнейшей полноценной деятельности.
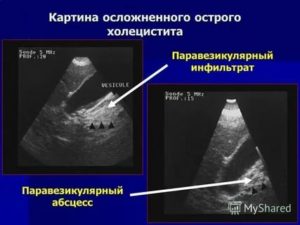
Абсцесс околопузырный
С развитием (ростом) воспалительного процесса могут охватываться окружающие органы, появляются характерные опухоли околопузырного инфильтрата. Очаг инфицирования образуется на стенках желчного пузыря. При прогрессировании воспаления может развиться околопузырный абсцесс. Независимо от локализации, все абсцессы характеризуются следующими симптомами:
- приступы озноба с выраженной потливостью;
- значительное повышение температуры;
- воспаленный инфильтрат увеличен;
- уровень лейкоцитов в крови сильно повышен;
- болевой синдром выражен умеренно.
Большое значение имеет месторасположения абсцесса, если он расположен около шейки желчного пузыря, внутри инфильтрата, то прорыв гнойника в брюшину маловероятен.
Если абсцесс назревает на дне пузыря, он может вскрыться в полость брюшины. Образование гнойника может проходить без явно выраженных симптомов.
Данное течение воспаления наблюдается, когда пациенты проходят курс антибактериальной терапии.
Диагностика и лечение абсцесса
Для постановки диагноза назначается УЗИ. Его проводят многократно, для наблюдения динамики воспаления. Также производится визуальный осмотр и пальпация воспаленного органа, назначается лабораторное обследование (общий анализ крови).
Все лечение направлено на снятие гнойного воспаления с помощью антибактериальной терапии. Для снижения болевого синдрома и расширение желчных протоков назначаются препараты – спазмолитики. Также проводят дезинтоксикацию всего организма. Лечение проходит только стационарно. При прогрессировании абсцесса показано хирургическое вмешательство, проводится холецистотомия в различных вариантах.
Флегмона желчного пузыря
Ещё одним осложнением острого холецистита может стать флегмона. Она представляет собой гнойное воспаление стенок желчного пузыря. Такое заболевание встречается нечасто.
Гнойное воспаление стенок желчного пузыря
Симптоматика воспаления
Заболевание проявляется признаками инфекции в сочетании с общими симптомами воспаления желчного пузыря.
Если не проводилось качественное лечение острого холецистита, то к общим признакам воспаления: рвоте, болям в области правого подреберья, головной боли добавляются озноб и резкое повышение температуры.
При этом болевые ощущения наступают не при надавливании на живот, а при резком отпускании. Опасность флегмоны заключается в возможном разрыве и дальнейшем развитии перитонита.
Диагностика и лечение
Для постановки диагноза достаточно провести общий анализ крови, который покажет наличие инфекций, и ультразвуковое обследование желчного пузыря. Он будет увеличен с измененным характером содержимого. Лечение флегмоны предусматривает только хирургическое вмешательство.
Операции могут проводиться разными способами. К одним из наиболее часто выполняемых вмешательств на желчном пузыре относится холецистостомия, которая в основном проводится лапароскопическим способом. После операции пациент остается под наблюдением.
Обязательно назначается курс антибактериальной и восстановительной терапии.
Подпеченочный абсцесс
Он также является одним из многих осложнений острого холецистита. Формируется в полости брюшины. Располагается между петлями кишечника и нижней поверхностью печени, в районе желчного пузыря.
Подпеченочный абсцесс бывает двух видов, первично ограниченный, когда формирование гнойного нарыва происходит одновременно течением основного воспалительного процесса. Вторично ограниченный, когда образование абсцесса наступает позже.
Благодаря эластичным свойствам брюшины, место скопления гноя надёжно блокируется от брюшной полости.
Симптомы и методы диагностики подпеченочного абсцесса
Диагностировать абсцесс бывает сложно. Для постановки точного диагноза применяют:
- рентген брюшных органов;
- эхографию и МРТ;
- компьютерную томографию.
- Наряду с этим обязательно проводится лабораторное обследования.
Клинические проявления зависят от степени тяжести воспаления и симптомов основного заболевания (острого холецистита). Самым выраженным признакам может являться острая боль в области правого подреберья, которая отдает в лопатку или плечо и может увеличиваться при вдохе. Также характерны озноб и лихорадка, при осложнении может развиться сепсис.
Методы лечения абсцесса
Лечение проходит при обязательной госпитализации, с помощью хирургической операции.
Проводится аспирация абсцесса, дренирование его полости, которую затем тщательно промывают и вводят раствор антибиотиков. Если данный малоинвазивный метод невыполним, применяют открытую операцию.
При этом обязательно подключают мероприятия, направленные на снятие общей интоксикации организма. Прописывается курс антибиотиков.
Антибактериальная терапия
При лечении, проведенном вовремя, наблюдается благоприятный прогноз. Но может развиться осложнение — прорыв в брюшную полость, с дальнейшим развитием новых очагов инфекции.
Методы профилактики всех видов осложнений сводятся к своевременному и качественному медикаментозному лечению острого холецистита, который является главной причиной развития абсцесса. Также важную роль играет наблюдение и восстановление в послеоперационный период.
Источник: https://microbiologu.ru/zhelchniy_puzyr/other/abscess-zhelchnogo-puzyrya/
Повторные операции на желчных путях: осложнения после холецистэктомии
Желчный пузырь, составляющий с печенью так называемую билиарную систему, как и любой другой внутренний орган, подвержен различным заболеваниям.
Увы, но некоторые из них (желчнокаменная болезнь, хронический калькулезный холецистит и так далее) лечатся только хирургическим путем.
Чаще всего прибегают к холецистэктомии – операции по резекции этого органа с последующим восстановлением проходимости желчных протоков.
Однако в некоторых случаях (по данным различных источников, от 6-ти до 30-ти процентов случаев) после такой операции возникают разного рода осложнения, некоторые из которых требуют проведения повторного хирургического вмешательства.
О таких случаях мы и поговорим в этой статье.
Что происходит в организме после удаления желчного пузыря?
Желчный пузырь в организме отвечает за три основные функции: накопление выделяемой печенью желчи, доведение её до нужной концентрации и доставку этого секрета в пищеварительную систему при попадании в неё еды. Кроме того, её антибактериальный эффект позволяет поддерживать нормальную кишечную микрофлору.
После резекции пузыря желчь скапливаться негде, и она постоянно поступает в кишечник, вне зависимости от того – поел человек или нет. Поскольку желчь является агрессивной средой, она может вызывать раздражение слизистой оболочки органов ЖКТ, что сопровождается неприятными симптомами и может даже вызвать воспаление двенадцатиперстной кишки.
Такое раздражение нарушает нормальную моторику кишечника, и он, стремясь избавиться от раздражающей жидкости, производит обратный заброс пищи в желудок и пищевод. Это может спровоцировать такие патологии органов пищеварения, как воспаление толстого кишечника (колит), воспаление слизистой желудка (гастрит), воспаление тонкого кишечника (энтерит) или воспаление слизистой пищевода (эзофагит).
Кроме того, неконцентрированная печеночная желчь гораздо менее эффективно препятствует размножению болезнетворных бактерий, что негативно влияет на состояние кишечной микрофлоры и вызывает пищеварительные расстройства.
Все кишечные расстройства сопровождаются нарушениями стула, вздутием живота и, как правило, изжогой.
В связи с этим, с целью профилактики таких заболеваний и обеспечения нормального желчеоттока, после холецистэктомии обязательно соблюдение диеты, которая носит название «Лечебный стол №5».
Нельзя употреблять алкоголь, газированные напитки, жирные, острые, жареные, копченые, маринованные и консервированные продукты, а также грибы, бобовые, сладости и сдобу. Есть нужно часто, но понемногу, соблюдая междуприемами пищи равные временные интервалы.
Пища должна быть теплой и приготовлена на пару, отвариванием или запеканием. Более подробно о такой диете можно узнать у лечащего врача или врача-диетолога.
Причины возникновения постхолецистэктомических осложнений
Холецистэктомия, каким бы способом она не проводилась (традиционная лапаротомия или лапароскопия) устраняет последствия возникшей патологии, однако не ликвидирует причины её появления.
В связи с этим организму необходимо время, чтобы адаптироваться к новым для себя условиям существования.
Некоторые осложнения успешно устраняются консервативными методами терапии, а для лечения других необходима повторная операция.
После удаления жёлчного пузыря осложнения могут возникать из-за случайного повреждения желчных протоков или кровеносных сосудов в операционной области, незамеченные в ходе вмешательства камни в желчевыводящих путях, воспаление протоков и/или окружающих органов, начало процессов рубцевания и так далее. Иногда причиной послеоперационных осложнений выступает неправильный выбор методики проведения операции, сопутствующие заболевания соседних органов и недостаточный доступ к зоне операции.
Чтобы максимально снизить риск возникновения негативных последствий, перед оперативным вмешательством нужно провести тщательную диагностику не только самого удаляемого органа, но и текущего состояния соседствующих с ним внутренних органов, а также всей системы желчевыводящих протоков.
Классификация осложнений после холецистэктомии
Специалисты выделяют три основных вида осложнений после холецистэктомии:
- ранние;
- поздние;
- операционные.
Ранние осложнения
Как правило, ранние осложнения связаны со вторичным кровотечением, которое возможно при соскальзывании с кровеносных сосудов наложенной на них лигатуры.
Это самые распространенные случаи постхолецистэктомических осложнений, поскольку сама операция может быть сопряжена с определенными трудностями при извлечении удаляемого органа (особенно – при проведении лапароскопии желчного пузыря, размер которого из-за многочисленных конкрементов сильно увеличен).
Также возможно вторичное кровотечение из ложа удаленного органа, которое возникает в случаях сращивания стенок пузыря и печени вследствие изменений их тканей в результате воспалительного процесса. Вид оказываемой в таких случаях первой помощи зависит от типа кровотечения (наружное или внутреннее) и сопутствующей клинической картины.
Внутреннее кровотечение возможно устранить только хирургически, путем повторного накладывания на сосуд лигатуры или установки на него клипсы.
В процессе такой повторной операции остатки крови удаляются, и проводится проверка наличия иных источников кровотечения. Кровопотеря возмещается переливанием коллоидного и солевого растворов и плазмы.
Как правило, такие осложнения обнаруживаются еще в то время, когда пациент находится в стационаре, поэтому они и называются ранними и врачи их оперативно устраняют.
Читать также: Зачем нужна пальпация желчного пузыря?
Также к ранним негативным последствиям относятся абсцессы – поддиафрагмальный и подпеченочный.
Они возникают при соскальзывании лигатуры, приводящей к желчному перитониту (излиянию желчи в брюшную полость). Подобные абсцессы также могут возникать вследствие распространения инфекции и как осложнение после холецистита флегмонозного или гангренозного вида.
Для клинической картины таких осложнений характерны:
- высокая температура тела;
- головные и мышечные боли;
- при пальпации области правого подреберья возникает сильный болевой синдром;
- озноб;
- одышка (частое дыхание);
- при большом размере абсцесса возможна асимметрия грудной клетки.
Поддиафрагмальный абсцесс может сопровождаться плевритом и правосторонней нижнедолевой пневмонией.
Лечение абсцессов также носит оперативный характер, при котором образовавшийся гнойник вскрывают и ставят систему дренирования. Одновременно с этим назначаются препараты антибактериального действия.
Поздние осложнения после холецистэктомии
Наиболее распространенным негативным последствием такого типа является механическая желтуха, которая возникает вследствие рубцовых стриктур (сужений) желчных протоков, как результат воздействия не обнаруженных ранее опухолей или из-за наличия в желчевыводящих путях камней.
Её внешними признаками являются пожелтение кожных покровов и глазных склер, желчный рефлюкс, сопровождаемый горечью во рту, боли в правом подреберье и нарушения стула.
Повторные операции на желчных путях – единственный способ устранения таких патологий.
Для возобновления свободного желчевыведения проводится удаление камней из протоков, либо (если это невозможно) – удаление части желчного канала с последующим восстановлением его целостности, либо операция по эндопротезированию желчевыводящих путей. цель таких операций – восстановление нормального анастомоза (свободного соединения желчных протоков с окружающими органами).
В некоторых случаях при повреждении желчевыводящего пути возможно образование свищей, через которые желчь просачивается за его пределы. В таких случаях также проводится операция по закрытию места повреждения.
Читать также: Как лечить желчный свищ после операции?
Также поздними осложнениями считаются ситуации, когда оперативное вмешательство не представляется возможным из-за возникновения неучтенных ранее противопоказаний.
Осложнения операционного характера
Важно знать! У 78% людей имеющих заболевания желчного пузыря страдают от проблем с печенью! Врачи настоятельно рекомендуют пациентам с заболеваниями желчного пузыря проходить чистку печени хотя бы раз в полгода… Читать далее…
К такого рода негативным последствиям относятся:
| 1 | неправильная перевязка культи протока желчного пузыря |
| 2 | повреждения печеночной артерии |
| 3 | повреждения воротной вены |
Последнее является наиболее опасным, поскольку велика вероятность летального исхода.
Также к операционным осложнениям относятся возможные повреждения желчевыводящих путей вследствие ошибок при проведении оперативного вмешательства. Устранение таких осложнений возможно только хирургическими способами.
Для того, чтобы максимально снизить вероятность возникновения необходимости повторной операции после холецистэктомии, необходимо максимально полное предоперационное обследование пациента на предмет определения сопутствующих патологий и наличия противопоказаний. Это позволить выбрать наиболее оптимальный способ хирургического вмешательства и минимизировать риск возникновения непредвиденных ситуаций.
Кроме того, многое зависит от опыта и квалификации хирурга, а также от соблюдения им последовательности действия и необходимых требований к безопасности при проведении хирургических манипуляций. Если все перечисленные требования соблюдены в полной мере, то риск возникновения осложнений, а, следовательно, и вероятность повторной операции после удаления желчного пузыря сводятся почти к нулю.
responded with an error: The request cannot be completed because you have exceeded your quota.
Источник: https://puzyrzhelchnyj.ru/bolezni-i-lechenie/povtornaya-operatsiya-posle-udaleniya-zhelchnogo-puzyrya.html
Осложнения холецистита: симптомы и лечение, диета
Несвоевременная диагностика холецистита грозит развитием множества опасных и тяжелых осложнений, провоцирующих серьезные отрицательные последствия, вплоть до летального исхода.
Причиной осложнений становится непрофессионализм врача, формирование кишечного свища, наличие воспаления в поджелудочной железе, перитонит, проникновение инфекционного агента.
При длительном отсутствии качественной медицинской помощи патология может переходить в хронику, ее результаты – это реактивный гепатит, панкреатит, перихолецистит и многие другие проблемы со здоровьем.
Околопузырный абсцесс
Острый холецистит осложняется околопузырным абсцессом, патология формируется примерно на 4 сутки после начала воспалительного процесса. У пациента вокруг желчного пузыря образовывается воспалительный инфильтрат, первоначально он выглядит как плохо прилегающий к тканям конгломерат.
Сейчас абсцесс легко можно удалить благодаря простой хирургической операции. В более запущенных случаях сформированный инфильтрат постепенно увеличивается в размерах, прорастает в ткани, избавиться от проблемы становится намного сложнее.
При околопузырном абсцессе отмечаем симптомы:
- болевой синдром в брюшной полости;
- приступы тошноты и рвоты;
- избыточную сухость в ротовой полости;
- увеличение температуры тела;
- болезненность во время движения.
Когда на фоне осложнений больной принимает антибактериальные лекарственные средства, патологическое состояние может не давать специфических признаков.
В подобных случаях одного только визуального осмотра может быть недостаточно, есть показания провести динамическое УЗИ.
Перфорация желчного пузыря
Данное осложнение является разрывом стенки желчного пузыря, содержимое органа проникает в брюшную полость. В результате у пациента формируются спайки, местный перитонит, подпеченочный абсцесс. Помимо этого, запускается внутрипеченочный абсцесс, печеночная недостаточность.
Чаще остальных перфорация желчного пузыря наблюдается у пациентов преклонного возраста, если у них имеются камни в желчном пузыре, периодически нападают приступы колики. В группе риска люди с атеросклерозом кровеносных сосудов, гемолитической, серповидно-клеточной анемией, сахарным диабетом первого и второго типа.
При перфорации пациент страдает от симптомов:
- тошнота, рвота желчью;
- жар, лихорадка;
- болевой синдром под правым ребром.
К признакам присоединяются проявления острого живота, печеночной недостаточности, гепаторенального синдрома, непроходимость и парез кишечника, угнетение дыхательной системы, сердечная недостаточность.
Диагностика перфорации желчного пузыря предусматривает прохождение ультразвуковой диагностики.
Процедура показывает наличие камней в органе, выпоты вокруг него, развитие перитонита, межпетельного, внутрипеченочного абсцесса. Для более подробной информации по состоянию здоровья показано проведение процедур:
Несвоевременная терапия провоцирует быстрое наступление смертельного исхода.
Для помощи больному проводится хирургическое вмешательство, дополнительно потребуется пройти обезболивание, инфузионное, антибактериальное лечение. Подобные меры необходимы для частичной ликвидации полиорганной недостаточности, после стабилизации состояния показано длительное лечение поддерживающими средствами, постоянная щадящая диета.
Гнойный разлитой перитонит
Начальное развитие гнойного разливного перитонита, возникшего на фоне запущенного острого холецистита, характеризуется секрецией серозно-гнойного экссудата. Практически у каждого пациента болит в брюшной полости, появляется сильная рвота, тошнота. При нехарактерном или молниеносном течении патологии жалобы полностью отсутствуют.
Осложнения холецистита и обострение не может протекать бессимптомно, сильнейшая боль затухает, только если занять в постели вынужденное положение. У некоторых больных наблюдаются симптомы лихорадки. Во время визуального осмотра врач определит умеренную напряженность живота, неучастие его в процессе дыхания.
На необратимой стадии гнойного перитонита кожные покровы приобретают характерный гнойный оттенок, становятся холодными на ощупь.
- нарушается сознание;
- показатели кровяного давления падают;
- пульс не определяется.
Переход к разлитому перитониту может быть мгновенным, в таком случае отделить один этап от другого не представляется возможным. Для определения симптоматики гнойного перитонита доктору потребуется просмотреть результаты УЗИ, обзорной рентгенографии, ЭКГ.
При затруднительной диагностике пациенту назначают лапароскопию, врач производит забор воспалительного экссудата, делает посев на чувствительность возбудителя к основным антибактериальным препаратам.
Гангрена желчного пузыря
Гангрена желчного пузыря у мужчин и женщин возникает при скоплении большого количества гнойного содержимого. Подобные осложнения патогенеза флегмонозного, калькулезного холецистита называются обтурацией пузырного просвета. Пациенту грозят сильные мучительные боли под правым ребром, растет температура тела, развивается интоксикация всего организма, желтеют кожные покровы.
Прощупывая живот, ощущается чересчур увеличенный желчный пузырь, его размеры со временем не изменяются. Орган может разорваться в любой момент, станет причиной перитонита.
При проникновении инфекции в кровь пациенту грозит:
- сепсис;
- билиарный цирроз;
- летальный исход.
Гангрена предусматривает применение хирургического лечения, направленного на удаление гнойного экссудата. Пациенту назначают курс антибиотиков, угнетающих воспалительный процесс.
Если в ближайшее время нет возможности оказать врачебной помощи, на фоне медикаментозной терапии производится декомпенсация желчного пузыря, дренаж в печень.
Панкреатит
На фоне острого холецистита формируется панкреатит – воспаление поджелудочной железы. При легком патологическом процессе орган еще поддается восстановлению, на запущенных этапах появляются камни в органе, ткани погибают, инфицируются либо капсулируются.
Острый панкреатит отличается интенсивным болевым синдромом, при попытках лечь на спину болезненность увеличивается в несколько раз. Сильнее болит после приема пищи, употребления жирных продуктов, спиртных напитков.
Пациент страдает от тошноты, неукротимой рвоты, у него повышается температура тела, кожные покровы и склеры приобретают желтушный характер. Могут проявляться признаки серьезного нарушения пищеварительного процесса:
- вздутие;
- изжога;
- синюшность на теле;
- кровоизлияния в области пупка.
В целях диагностики пациенту назначают сдать анализ крови, мочи. Выявить структурные изменения помогают инструментальные анализы: МРТ, УЗИ, МСКТ.
Что принимать при холецистите, осложненном некалькулезным или калькулезным панкреатитом? Болевой синдром купируется новокаиновыми блокадами, спазмолитическими препаратами. По мере необходимости, если появились камни, скопилась жидкость, отмирают ткани, проводится срочная операция.
Желчегонные средства и народные методы оказываются бессильны. В послеоперационный период назначают щадящую диету.
Холангит
Деструктивный процесс при воспалении в желчном пузыре усугубляется также и холангитом. Патология запускается из-за присоединения бактериальных агентов, раздражением стенок желчных протоков панкреатическими соками. Воспаление связывают с холестазом.
В этиопатогенезе выделяют несколько стадий. Начинается недуг с лихорадки, стремительного увеличения температуры тела, сильного болевого синдрома, отдающего в шею, лопатку. На фоне болезни болит голова, появляется рвота, понос, постоянная тошнота. Из-за нарастающей желтухи возникает зуд кожных покровов, сильно доставляющий неудобства в ночное время.
- биохимический анализ крови, УЗИ;
- компьютерная томография;
- ультрасонография.
Терапия заключается в проведении дезинтоксикационного, противовоспалительного лечения. Пациенту рекомендовано соблюдать постельный режим.
По завершению хирургического вмешательства назначают длительный прием медикаментозных препаратов. Для некоторых пациентов необходимо пройти курс физиотерапии. В ряде случаев секреция желчи возможна только после проведения операции.
Источник: https://blotos.ru/oslozhneniya-holetsistita







