Артроскопия: показания и противопоказания, техника проведения и результаты
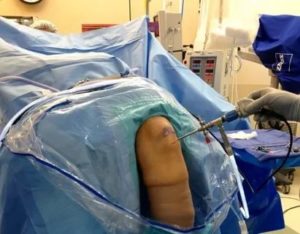
Артроскопия суставов – современная малоинвазивная процедура, применяемая для обследования и лечения заболеваний, поражающих различные суставы. Обследование делается в условиях операционной комнаты лечебного учреждения для предупреждения инфицирования тканей.
Проведение артроскопии позволяет выявить имеющиеся в суставах патологические процессы, определиться с тактикой рационального лечения и провести ряд небольших лечебных мероприятий. Как правило, пациенты переносят процедуру очень хорошо, без каких-либо осложнений.
Артроскопия коленного сустава
Что такое артроскопия? Это эндоскопический метод изучения состояния костно-суставной системы, позволяющий лечащему врачу визуально оценить состояние суставов и внутрисуставных структур.
Общее описание и виды обследования
Впервые данный метод исследований суставной системы, был предложен еще в начале прошлого века, но не пользовался высокой популярностью в связи с частым развитием осложнений.
Однако в связи с развитием понимания важности стерильности, появлением более подходящих инструментов, артроскопия начала заниматься ведущее место в структуре диагностических процедур.
Основной метод изучения сегодня – эндоскопическая артроскопия, позволяющая лечащему врачу визуально оценить целостность суставной сумки и суставных поверхностей.
Артроскопия подразделяется на несколько видов, в зависимости от исследуемого сустава:
- Обследование коленного сустава, связок сустава и менисков. Наиболее частая разновидность метода. Эндоскопическое исследование коленного сустава показано при разрывах менисков, крестообразных связок, а также для диагностики травматических и воспалительных заболеваний.
- Обследование плечевого сустава. Метод может быть использован для диагностики или же для лечения ряда заболеваний. Некоторые группы людей особенно подвержены травматизации плечевого сустава. Так, например, спортсмены довольно часто получают разрыв удерживающей манжеты, являющейся группой небольших связок. У обычных людей встречаются вывихи, подвывихи и посттравматические нестабильности сустава.
- Изучение тазобедренного, голеностопного и локтевого сустава проводится очень редко. Как правило, в подобных случаях, артроскопия носит диагностический характер.
Широкие возможности использования эндоскопического обследования суставов регламентируются с помощью строгих показаний и противопоказаний к проведению процедуры.
Показания и противопоказания
Как санационная артроскопия (направленная на лечение), так и диагностическая применяются только при наличии у пациента определенных показаний. В случае использования метода для диагностики заболеваний, показания следующие:
- Невозможность определения состояния суставов и их структур (связки, мениски, суставные диски и т.д.) с помощью рентгенологического, КТ и МРТ методов.
- Подозрения на воспалительные или деструктивные изменения в суставном пространстве – артрит, артроз, перелом костей и пр.
Артроскопия с целью лечения проводится в следующих ситуациях:
- Выявленные нарушения целостности мениска или хрящевых поверхностей.
- Травматические и нетравматические повреждения коленных связок.
- Хронический воспалительный процесс на суставных поверхностях.
- Необходимость удаления инородных тел (кусочки хряща или костей) или излишков жидкости из полости сустава.
- Нарушение сопоставления суставных поверхностей и пр.
Артроскоп вводят в полость сустава через небольшой разрез
Лечащему врачу и пациенту рекомендуется строго придерживаться определенных показаний и противопоказаний к проведению процедуры.
Однако несмотря на высокую эффективность подобного вмешательства, к нему имеются противопоказания, при которых исследование не делают. При этом принято выделять абсолютные противопоказания, при которых необходимо отказаться от подобного обследования, и относительные, являющиеся предупреждением для лечащего врача. К абсолютным противопоказаниям относятся следующие ситуации:
- Проведение анестезии невозможно по любой причине (индивидуальная непереносимость компонентов наркоза больным, недоступность аппаратуры и т.д.).
- Отсутствие подвижности в суставе и суставной щели в результате разрастания костной или соединительной ткани.
- Кожа в области сустава с явлениями воспаления и гнойной инфекции (кожа имеет красноватый оттенок, выявляется отек, повышение температуры).
Относительные показания:
- Повреждение сустава имеет открытый характер, что приводит к бесполезности эндоскопического осмотра.
- Наличие кровоизлияния в суставную полость.
При наличии у пациента противопоказаний рекомендуется отказаться от подобного обследования и выбрать аналогичные методы.
Стоит отметить, что многие люди задают следующий вопрос, а можно ли делать артроскопию при месячных? Нет, менструация является противопоказанием к проведению не только данного вида обследования, но и другого любого оперативного вмешательства.
Время за 2-3 дня до и после месячных, а также сам менструальный период не рекомендуются для осуществления подобных процедур.
Подготовка к процедуре
Перед исследованием пациент должен пройти консультацию специалистов и сдать необходимые анализы
Подготовка к обследованию любого сустава проводится одинаково.
Важно отметить, что перед процедурой анестезиолог и лечащий врач должны обсудить с пациентом ход обследования, возможные осложнения и риски, а также целесообразность исследования.
Это позволяет улучшить уровень психической подготовки больного.
За один-два дня до проведения обследования больной должен пройти ЭКГ, сдать общие анализы крови и мочи, а также ряд других исследований, в зависимости от имеющихся заболеваний. В день операции и вечером накануне необходимо отказаться от пищи и питья жидкости. Непосредственно перед операцией проводят бритье волос на кожи в области проведения процедуры.
Еще одной важной вещью, которую необходимо сделать до обследования, является подбор костылей или трости для больного. После операции ему какое-то время не рекомендуется ходить самостоятельно.
Ранняя реабилитация после артроскопии позволяет быстро восстановить двигательную активность человека.
Проведение исследования
Любой вид артроскопии, как и любая хирургическая операция, проводится в условиях общего наркоза, что необходимо для адекватного обезболивания больного. Местные виды анестезии не показаны.
Обследование проводят с использованием специальных инструментов: артроскопа (специальный эндоскоп с видеокамерой, источником освещения, а также возможностью ввода дополнительных инструментов или отсоса для удаления избытков жидкости), металлических канюль и т.д. Дополнительно может использовать артроскопический зонд, позволяющий хирургу физически отодвигать ткани в суставе, увеличивая область осмотра.
Артроскопия позволяет хирургу увидеть все части сустава с помощью специальной микровидеокамеры
Средняя продолжительность лечебной артроскопии – от 1 до 3 часов. Диагностическая процедура длится немного меньше.
Проколы осуществляют в специальных точках, расположенных на границах сустава. В ходе осмотра суставную полость тщательно промывают стерильными растворами для удаления патологического содержимого и улучшения видимости.
Осложнения процедуры
Артроскопия – это малоинвазивная процедура, практически не оказывающая травмирующего воздействия на сустав и организм пациента. Однако риск возникновения осложнений от медицинского вмешательства есть всегда. В результате эндоскопического обследования могут развиться следующие патологические состояния:
- Синовиты – воспалительные процессы в оболочках сустава, что может быть связано с нарушением стерильности.
- При поломке инструментов механически могут быть повреждены и внутрисуставные образования.
- Нарушение целостности сосудов может привести к накоплению крови (гемартрозу).
- В результате нагнетания в полость сустава жидкости или воздуха может произойти ущемление мышечных и нервных тканей.
- Рядом с суставами проходят кровеносные сосуды и нервы, которые могут быть повреждены в результате осуществления проколов кожи.
При возникновении осложнений необходимо ранее начало их лечения, так как многие из них могут привести к нарушению движений в суставе и привести к инвалидности больного.
Проведение реабилитации
После того, как артроскопию сделали, должна начаться ранняя реабилитация, направленная на восстановление двигательной активности пациента. Объем и порядок реабилитационных мероприятий зависит от объема проводимой процедуры, а также от состояния здоровья человека.
Эластичное бинтование конечности в послеоперационном периоде
Полный срок реабилитации – от нескольких недель до четырех месяцев. Существует ряд простых рекомендаций, позволяющих ускорить процесс восстановления:
- Раннее введение антибактериальных средств после проведения исследования позволяет предупредить развитие инфекционных осложнений.
- Прооперированная конечность должна постоянно быть зафиксирована для полной ее обездвиженности.
- На протяжении первых дней больному следует носить компрессионный трикотаж для улучшения оттока крови и лимфы из неподвижной конечности.
- На время реабилитации лучше отказаться от активных физических упражнений.
Что такое артроскопия? Это диагностический метод, с помощью которого лечащий врач изучает состояние сустава и внутрисуставных структур, а также может провести ряд простых хирургических вмешательств.
Подобная процедура оценки костно-суставной системы широко используется для выявления большого количества заболеваний – артриты, артрозы, разрывы связок и мениска.
При этом риск развития осложнений у пациента минимален, а само исследование занимает достаточно мало времени.
Источник: https://diagnostinfo.ru/skopiya/vidy/artroskopiya-sustavov-cho-eto-takoe.html
Артроскопия коленного сустава
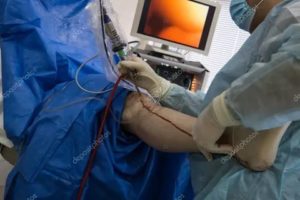
Артроскопия суставов > Коленный сустав > Артроскопия коленного сустава > Как и когда проводится артроскопия
Артроскопия коленного сустава — эффективный метод проведения хирургической процедуры, который используют при заболеваниях колена.
Эндоскопические манипуляции с использованием артроскопа позволяют проводить не только операции, но также и диагностику.
Внутрь коленного сустава пациенту вводятся хирургические оптические инструменты, подсоединенные к цифровой камере. Благодаря чему врач получает возможность онлайн просмотра всех процессов, происходящих внутри.
Во время проведения операции на мониторе все происходящее внутри сустава подается с увеличением в несколько десятков раз. Такая технология позволяет проводить самые деликатные операционные вмешательства без повреждения внешнего кожного покрова, а также без нарушения целостности самого сустава.
Всего 3 небольших разреза вполне достаточно, чтобы провести артроскопию коленного сустава. Благодаря этим особенностям существенно сокращается период послеоперационной реабилитации и не нарушается целостность соединительных тканей.
Размер разреза незначителен, он составляет всего несколько миллиметров, благодаря этому послеоперационные рубцы после полного их заживления остаются незаметными. Пациента уже выписывают из стационара на третий день.
Использование данной методики практикуют для оперирования связок, мениска и других заболеваний суставов и голеностопа.
Впервые данная методика практиковалась в прошлом веке, она была направлена исключительно на диагностику заболеваний суставов. Но ее эффективность позволила расширить границы использования, и на сегодня, используя артроскоп, хирурги проводят манипуляции, направленные на восстановление колена.
Анатомические особенности
Колено – часть ноги, где сходятся две кости: бедренная и большеберцовая. Процесс разгибания в коленном суставе обеспечивается сократительными движениями мышцы, ее сухожилие соединяется с надколенником, связанным с большой берцовой костью связками.
В случаях любых механических травм в разгибательном аппарате человек полностью теряет подвижность ноги. Сустав размещен в капсуле, которая состоит из соединительных тканей, внутренняя часть ее покрыта оболочкой, вырабатывающей смазку.
Во время проведения артроскопии коленного сустава вовнутрь капсулы вводят специальный стерильный раствор, от чего ее размеры увеличиваются и дают возможность ввести хирургическое оборудование. Все происходящее внутри суставной капсулы выводится на монитор, и врач может увидеть поверхность сустава, большой берцовой кости, бедра, надколенника, менисков, связки и синовиальную оболочку.
Мениски – это своеобразная многофункциональная прослойка между костями, они распределяют силу и нагрузку, которые переходят через колено.
Когда мы ходим, нагрузка на коленный сустав превышает вес человека в 2 раза, а во время бега нагрузка увеличивается до 8 раз. Самую большую часть нагрузок на себя принимает медиальный мениск, поэтому количество его повреждений намного выше.
Благодаря мениску коленный хрящ защищен от изнашивания вследствие регулярного давления, которому он ежедневно подвержен. К функциям мениска также можно отнести предотвращение развития артроза и предотвращение травм и нарушения развития суставов.
Также мениск обеспечивается стабильность движения, он образует глубокую площадку для устойчивости большеберцовой кости.
Благодаря двум связкам крестообразной формы коленный сустав сгибается и разгибается до определенных показателей, они также гарантируют устойчивость внутри сустава во время движения.
Первым признаком повреждения связок является ощущение подкашивания ноги во время ходьбы или бега, особенно часто такие симптомы проявляются на неровной поверхности.
В случаях повреждений связок врачи рекомендуют артроскопию коленного сустава как самый эффективный метод.
Когда применяют процедуру
Артроскопия коленного сустава проводится при:
- нарушениях целостности мениска;
- разрывах крестообразных связок;
- воспалениях внутри коленной капсулы;
- деформации надколенника;
- повреждениях хряща;
- артрите;
- некрозе;
- артрозах;
- для удаления кисты;
- рассекающем остеохондрите.
Благодаря артроскопическому методу врачам удается успешно проводить лечение как артрозных и ревматических болезней, так и справляться с травматическими повреждениями. Артроскопия применяется при различных повреждениях, деформациях и переломах внутрисуставных частей.
Противопоказания для артроскопии коленного сустава:
- индивидуальная непереносимость наркоза. В таких ситуациях следует обратиться к врачу, который подберет оптимальный вариант обезболивания, не наносящий вред организму;
- сопутствующие заболевания, которые влияют на стабильное состояние пациента;
- скопление гноя в коленном суставе;
- поражение суставной капсулы или кровоизлияние внутри капсулы;
- анклиоз;
- остимиелит и туберколез костей;
- у женщин во время месячных.
Артроскопия коленного сустава – малотравматическое операционное вмешательство, которое предусматривает диагностику и дальнейшее лечение. Благодаря совмещению этих двух манипуляций в одной процедуре удается сократить время лечения пациента и достигать высоких результатов.
Реабилитация после операции
После хирургического вмешательства с использованием артроскопических инструментов пациент выписывается через несколько дней домой. Во время стационарного лечения под присмотром врачей, пациенту назначают обезболивающие препараты и используют физиотерапию, ЛФК, массажи.
Осложнения после операции могут проявляться в виде повышения температуры, возникновения отечности, кровотечения или тромбообразования.
Если такие симптомы проявляются на протяжении длительного периода после хирургического вмешательства, вполне возможна необходимость повтора данной процедуры или назначение курса приема антибиотиков.
Курс полной реабилитации зависит от типа заболевания и индивидуальных показателей пациента. Если придерживаться всех советов врача и правильного режима в комплексе с физиопроцедурами и ЛФК, то полное возвращение сгибательных и разгибательных функций колена наступает уже через несколько недель.
В качестве физиотерапии пациенту назначают электрофорез, УВЧ, лазерную и магнитную терапии. После прохождения первого этапа реабилитационных процедур пациенту рекомендуется постепенно увеличивать нагрузки на колено. В таких случаях реабилитологи назначают упражнения на велотренажере, постепенно пробуя езду с утяжелением.
Еще некоторое время после операции противопоказаны активные занятия спортом, пациент должен постепенно возвращаться к привычному образу жизни, разрабатывая перед этим мышцы бедер и ягодиц, и постепенно увеличивая нагрузки с применением силовых упражнений.
Эти комплексы пациент выполняет на протяжении второго месяца после проведения артроскопии, но только по рекомендании врача-реабилитолога.
На сегодняшний момент артроскопия коленного сустава считается наиболее эффективной методикой в тех ситуациях, где традиционное хирургическое вмешательство противопоказано.
список
Источник: https://travmasustava.ru/kolennij_sustav/artroskopiya_kolennogo_sustava/kak_i_kogda_provoditsya_artroskopiya.html
Когда проводят артроскопию на мениске колена?
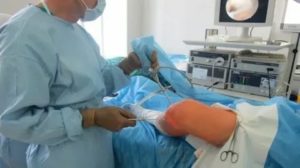
Мениск — это хрящевая прокладка в суставе, которая служит для его амортизации. Она есть в височно-нижнечелюстном, акромиально-ключичном, грудино-ключичном и коленном суставах, но обычно имеют ввиду именно сочленение в суставе колена.
В коленном суставе два мениска. Они защищают суставной хрящ, ограничивают лишнюю подвижность колена и уменьшают трение. Именно благодаря им мы можем свободно ходить и бегать без полного износа коленей в первые же годы жизни.
Травмы мениска
Поскольку мениск выполняет амортизирующую функцию, при чрезмерной нагрузке он может растянуться или порваться, не справившись с амортизацией. Физические травмы обычно происходят во время занятий спортом, в ситуации, когда сустав нагружен и немного согнут. Если в такой момент ударить человека в колено, может повредиться суставная сумка, а вместе с ней и мениск.
Если колено уже ослаблено травмами (что часто бывает у профессиональных спортсменов), разрыв может произойти даже от резкого движения, например, приседания. У пожилого человека разрыв может быть дегенеративным, возникающим из-за истончения хрящевых тканей.
Симптомы такой травмы — боль, опухлость, дискомфорт и щелчки. Иногда ногу невозможно полностью разогнуть. Если пациенту не будет оказана медицинская помощь при болях в колене в первые несколько недель, острая боль и отек пройдут, но подвижность колена уменьшиться, а при ходьбе и беге пациент будет чувствовать дискомфорт.
Что такое артроскопия мениска
Артроскопия — это получение доступа к коленному суставу через небольшой прокол. Операция малоинвазивная, то есть не требует разрезать кожу и хрящи, не оставляет после себя шрамов. Пациенту вводятся специальные эндоскопические инструменты и камера, благодаря которой врач и контролирует операцию.
Операция проводится с диагностической целью, в тех случаях, когда другие методы не позволяют определить характер повреждения или узнать эффективность проведенного лечения. В этом случае увидеть полную картину поможет артроскоп — он напрямую передаст изображение с сустава и гораздо нагляднее МРТ покажет клиническую ситуацию.
Также возможно провести не только диагностику, но и хирургическое лечение мениска с помощью артроскопии. У молодых пациентов можно даже наложить шов, у взрослых и пожилых часто приходится проводить резекцию, иссечение или полное операционное удаление мениска артроскопией. Запишитесь на прием к ортопеду-травматологу чтобы определить какой способ лечения вам подходит.
Благодаря тому, что реабилитация после артроскопии мениска коленного сустава, занимает немного времени, пациент может почти сразу вернуться к своей обычной жизни.
Показания к операции
Первым делом обязательно проводится диагностика другими методами, при помощи рентгена или компьютерной томографии. Если это не помогает полностью прояснить картинку, назначается диагностическое введение артроскопа.
Лечебная артроскопия на мениске коленного сустава выполняется при следующих показаниях:
- Сильном отеке колена.
- Постоянном дискомфорте, похрустывании во время ходьбы, ощущении
- «расшатанности».
- Продолжительных болях.
- Повреждении, однозначно зафиксированном при помощи компьютерной томографии, МРТ.
- Подозрение на инфицирование колена или ревматоидный артрит.
- Невозможность полностью согнуть или разогнуть колено.
Также эта операция проводится, если консервативное лечение оказалось неэффективным.
Почему проводится именно артроскопия
До изобретения малоинвазивных операций подобные травмы лечились исключительно масштабной операцией.
Врачи считали, что в таком случае необходимо хирургически удалять мениск целиком, так как сустав может функционировать и без него.
Действительно, колено продолжало работать еще несколько лет, но возросшая нагрузка на хрящ значительно повышала риск артроза, а значит и полного обездвиживания ноги.
В противовес этому артроскопический метод почти во всех случаях позволяет сохранить большую часть мениска, сохранив естественную амортизацию колена. При соблюдении рекомендаций врача это позволяет сохранить подвижность ноги и снизить риск артроза и анкилоза. Без введения артроскопа резекция была бы невозможна, так как нельзя визуально оценить состояние колена.
Артроскопия мениска коленного сустава позволяет обойтись без огромных разрезов, швов и шрамов на коленях. Следы от проколов быстро заживают без следа, а реабилитация после операции занимает всего несколько недель.
Какого эффекта ожидать от артроскопии
Если операция проводится с целью диагностики, она служит лишь для назначения соответствующего лечения, и сама по себе никак не помогает. А вот после лечения следует ждать нескольких улучшений.
В первую очередь, практически полностью пропадает боль в состоянии покоя и во время ходьбы. Также удается снять воспаление (хотя и не полностью), уменьшить отек сустава. Подвижность пораженной конечности тоже улучшается, пациент сможет сгибать и разгибать ногу как раньше.
Хронические заболевания могут быть введены в стадию ремиссии именно артроскопическим методом — он позволяет восстанавливаться суставу самостоятельно за счет улучшения амортизации и снятия нагрузки с хряща.
Когда операция неэффективна
В большинстве случаев с помощью артроскопии можно снять боль и воспаление, улучшить подвижность ног и избавиться от отеков. Однако это справедливо лишь для травмирования менисков, причем обычно в более молодом возрасте. При серьезных травмах или в пожилом возрасте требуется более комплексное лечение с физиотерапией, приемом лекарств и иногда даже более радикальными операциями.
Также операция не поможет при серьезном повреждении всего сустава. В этом случае обычно проводится артропластика — удаление поврежденных суставов и установка вместо них прокладок из хрящей или металлических протезов.
Артроскопия в большинстве случаев — весьма эффективная операция, которая позволяет выявить и вылечить травмы с сохранением функциональности сустава. Восстановление после артроскопии мениска занимает всего несколько дней, а сама операция проходит безболезненно и не оставляет следов. Однако ее нужно обязательно применять в комплексе с другими методами диагностики и лечения.
Источник: https://zen.yandex.ru/media/id/5b30c392cfc95100aa225b04/kogda-provodiat-artroskopiiu-na-meniske-kolena-5b34bc6fd7b02a00a9ac1435
Колоноскопия при месячных: можно ли делать и какие могут быть последствия
Менструация является естественным завершением месячного репродуктивного цикла, при котором репродуцируются яйцеклетки, и может наступить беременность.
Во время кровотечения матка освобождается от ткани, прошедшей свой жизненный цикл.
Согласно установленным медицинским требованиям во время менструации женщинам не рекомендованы физические нагрузки, также врачи рекомендуют избегать стрессов.
Колоноскопия представляет собой специфическое внутриполостное обследование толстого кишечника с помощью колоноскопа, вводимого в кишечный просвет.
Безопасное введение обеспечивается с помощью небольшой струи воздуха, раскрывающей кишку.
Данная особенность процедуры вызывает ложные позывы стула, а также причиняет неприятные ощущения, которые при менструации могут перерастать в значительные тянущие боли.
Особенности проведения процедуры
Проведение колоноскопии в менструацию сопряжено с рядом неудобств:
- во-первых, имеются проблемы эстетического и гигиенического характера. При проведении процедуры требуется использование тампонов Тампакс с пятью каплями, чтобы исключить контакт колоноскопа с менструальной кровью и обеспечить врачу необходимые условия для работы на длительное время;
- во-вторых, если вероятно проведение процедуры во время менструации, врачу необходимо сделать предварительное УЗИ-обследование и установить, не страдает ли пациентка спаечным процессом органов малого таза. В этом случае процедура может иметь осложнения и вызывать значительные боли при наличии спаек между репродуктивными органами и кишечником, особенно в период менструации;
- в-третьих, эндоскопическая операция на кишечнике по удалению полипа может вызвать кровотечение и сильную кровопотерю;
- в-четвертых, при удалении новообразований в кишечнике во время менструации возрастают риски осложнений у женщин, страдающих хроническими воспалительными процессами в органах малого таза.
Если по какой-то причине вероятно выполнение процедуры в период месячных, врачу нужно исключить ряд дополнительных патологических процессов;
- установить наличие спаек органов малого таза у больной. Это можно сделать методом простого опроса (во время менструации при наличии спаек возникает лёгкое расстройство ЖКТ) или с помощью гинекологического осмотра;
- провести УЗИ-обследование и исключить у больной наличие хронического аднексита. В противном случае колоноскопию назначают строго в первую фазу цикла при поддержке противовоспалительных препаратов;
- во время менструации желательно не проводить удаление полипов. Рекомендуется выполнение процедуры без инвазивного вмешательства, только осмотр.
Подобное обследование выполняется, если у пациентки может наступить менструация, но неизвестно, когда начнется кровотечение. По этой причине врач-проктолог может оговаривать применение дополнительной седации, чтобы снизить болевые ощущения при начале месячных. Назначаются антибиотики, купирующие воспалительный процесс.
В отдельных случаях при проведении колоноскопии после 20 дня менструального цикла можно спровоцировать более раннее начало месячных. На этот случай больная должна иметь при себе необходимые предметы гигиены.
В какие дни менструального цикла разрешается провести процедуру
Чтобы исключить негативное влияние на женский репродуктивный цикл, колоноскопию назначают с 6 по 12 день цикла. До возможной овуляции.
При необходимости можно проводить процедуры с 12 по 19 день, когда обычно проходит овуляция. При этом о проводимой инвазии сообщается врачу-гинекологу, который должен исключить негативные последствия ановуляторного цикла и появления фолликулярной кисты. Начиная с 20 дня месячного цикла, процедура не рекомендуется к проведению, чтобы исключить преждевременное начало месячного кровотечения.
Подготовка к колоноскопии при месячных
Если по вынужденной причине колоноскопия проводится во время месячных, женщина должна предварительно подготовиться.
Кроме желательного поддерживающего курса антибиотиков, снижающего риски осложнений при хроническом аднексите, требуется за несколько дней начать прием успокоительных средств.
Это нормализует гормональный цикл и сделает протекание месячных менее болезненным при дисменорее. Во время колоноскопии при менструации рекомендуется дополнительная седация, а при желании женщины делается общий наркоз.
Необходимо предусмотреть осложнения гигиенического характера:
- прежде всего, нужно иметь при себе толстые гигиенические подкладки, специальную пеленку, тампоны Тампакс на 5 капель и влажные гигиенические антибактерицидные салфетки;
- перед процедурой посетите санузел и поменяйте тампон на новый, опорожните мочевой пузырь. Очистите область анального прохода и половых органов с помощью влажной салфетки;
- в кабинете врача наденьте одноразовые процедурные трусики, если испытываете дискомфорт;
- положите в непосредственной близости от себя прокладку, если кровотечение увеличится и установленного тампона будет недостаточно, чтобы принять всю кровь.
При проведении процедуры максимально расслабьтесь, чтобы исключить мышечную колику. В этом случае болезненные ощущения будут минимальными.
Предварительная подготовка
Перед проведением колоноскопии кроме описанных мероприятий, связанных с возможным наступлением месячных, проводят очистку кишечника от каловых масс. Чтобы минимизировать осложнения, связанные с вялотекущими инфекционными процессами, рекомендуется дополнительно выполнить очистительные процедуры:
Подготовка к колоноскопии:
- антипаразитарный курс: в течение 5 дней принимают с жирной пищей 5 таблеток альбендазола, активного по отношению к трематодам и круглым паразитам. Перед очисткой кишечника рекомендуется принять дозу бильтрицида против ленточных паразитов. После опорожнения кишечника принимается Хилак, канадский йогурт, доза препарата Энтерожермина. Курс проводится под наблюдением врача;
- при возможных осложнениях врач-проктолог назначает антибиотики, активные к патогенной флоре кишечника. Чтобы выяснить действующий препарат, перед обследованием можно сделать бакпосев на микрофлору кишечника с антибиотикограммой;
- кроме антибиотиков для профилактики осложнений после операции по удалению полипов для повышения местного иммунитета рекомендуется ректальная постановка свечей Галавит в течение 5 дней до даты проведения колоноскопии и в течение 5 дней после. Данный препарат хорошо восстанавливает поврежденный эндоскопическим вмешательством эпителий;
- чтобы исключить процессы брожения в кишечнике, примите Эспумизан. Перед колоноскопией также исключите прием молока.
Данная лечебная терапия является поддерживающей, назначается при рисках осложнения, вероятном удалении полипов из кишечника, забора ткани на биопсию и выполнения колоноскопии во время менструации. Медицинский подход позволяет совместить лечебные процедуры с обследованием с минимальными рисками возникновения воспалительных процессов после эндоскопической операции.
Диета
Перед проведением колоноскопии за 2 недели до операции назначается лёгкая овощная диета. Эта рекомендация подходит для людей, страдающих проблемами ЖКТ и желающих совместить чистку кишечника и печени с обследованием.
Очищение кишечника
Очистка кишечника перед колоноскопией рекомендуется с помощью препарата Фортранс (принимается по инструкции). Можно заменить 3 сеансами гидроколонотерапии, совместив обследование с восстановительной процедурой и полностью подготовив кишечник к удалению полипов.
После приема Фортранса и гидроколонотерапии запрещено есть твердую пищу, допускается прием жидкостей и пустого бульона для удовлетворения аппетита.
Возможные последствия
К возможным последствиям, которые могут иметь место после проведения колоноскопии, относят всевозможные осложнения, возникающие из-за недостаточной подготовки пациентки к эндоскопической операции.
К самым распространенным последствиям условно-патологического и природного характера относят:
- слабость после процедуры, особенно при общем наркозе, и необходимость в восстановлении жизненных сил. Рекомендуется постельный режим в течение 1-2 дней. Восстановление может продлиться до 10-14 дней;
- боли в области малого таза в течение нескольких дней после колоноскопии при наличии прогрессирующего спаечного процесса;
- ановуляторный месячный цикл и возникновение фолликулярной кисты при проведении инвазии с 12 по 19 день месячного цикла (проходит на следующий месяц самопроизвольно);
- воспалительный процесс после удаления полипа возможен при недостаточной подготовке пациентки с хроническими воспалительными заболеваниями;
- кровотечение на месте удаления полипа или возможных трещин, обычно проходит самопроизвольно, если больная соблюдает постельный режим, и отсутствуют физические нагрузки в течение 10-14 дней;
- нарушение процессов пищеварения, для их устранения рекомендуется прием пробиотиков, запрещен одновременный прием молока.
Мнение врачей-специалистов
Проведение колоноскопии при месячных является не желательным. Менструация относится к относительным противопоказаниям.
Процедура может быть проведена по необходимости, однако требуется организация особого подхода к исследованию кишечника, подготовка «до» и восстановление «после» эндоскопической операции.
Обычно это влечет дополнительные неудобства и расходы для женщины, поэтому процедуру проводят с 6 по 12 дня месячного цикла, исключая влияние на циклические гормональные процессы.
При проведении колоноскопии специалисты рекомендуют отказаться от половых актов, или же предохраняться. Процедура может вызвать самопроизвольный аборт при только наступившей беременности.
Многие врачи рекомендуют прохождение колоноскопии в качестве профилактического обследования в стационаре, сочетая эндоскопическое вмешательство с лечебно-профилактическими мероприятиями по очистке органов ЖКТ. В этом случае последствия сводятся к минимуму.
Нахождение пациентки в больнице позволяет организовать комплексный уход за больной при проведении процедуры, полноценный отдых и постельный режим с применением седативных препаратов. Вас никто не побеспокоит, можно будет полностью восстановиться после операции.
Следует со всей серьезностью относиться к планированию любого эндоскопического вмешательства и проанализировать все сопутствующие факторы.
Выбирайте для обследования клинику, имеющую значительный опыт в данном виде исследований и операций, в этом случае процедура пройдет незаметно и безболезненно.
При этом ваш кишечник и органы ЖКТ будут очищены от шлаков, что хорошо скажется на иммунитете, общем самочувствии и качестве кожи.
Памятка-таблица: правила проведения колоноскопии при месячных
| Подготовка за 2 недели до колоноскопии | ||
| Антипаразитарный курс | Помогает устранить паразитов, вызывающих воспаления кишечника и расстройства. При этом восстанавливается микрофлора. | Курс альбендазола и бильтрицида, после принимаются пробиотики. |
| Противоспалительный курс для лечения инфекционных процессов кишечника | При хронических воспалительных процессах. | Препарат выбирается на основании антибиотикограммы бакпосева. |
| Подготовка у эндоскопическому осмотру и удалению полипов | Курс иммуностимуляторов, влияющих на восстановление эпителия | Галавит свечи, ректально – 5 дней до процедуры, 5 дней после.Оказывает общий оздоровительный эффект, включая репродуктивные органы женщины. |
| Профилактика колитов и газообразования | Подготовка к колоноскопии | Прием Эспумизана. |
| Диета | Подготовка к процедуре и очистка ЖКТ | Перейти на жидкую овощную диету за 2 недели до процедуры. |
| Исключить молоко из питания | Чтобы исключить газообразование | Молоко не употребляют при приеме пробиотиков. |
| Очистить кишечник перед процедурой | Вывод каловых масс | С помощью препарата Фортранс. |
| Подготовка в день процедуры | ||
| Принять обезболивающие препараты | Чтобы исключить неприятные ощущения от месячных | Нимесил |
| Установить тампон Тампакс 5 капель | Для профилактики увеличения кровотечения | Непосредственно перед процедурой. |
| Приготовить объемные женские прокладки | Для создания комфортных условий для работы врача в случае увеличения кровотечения | Взять с собой прокладки в процедурный кабинет. |
Дополнительно вы можете проконсультироваться у своего врача гинеколога и получить персональные рекомендации.
Источник: https://kolonoskopiya.com/bez-rubriki/vozmozhno-li-provedenie-kolonoskopii-pri-mesyachnyh.html
Можно ли делать артроскопию коленного сустава при месячных
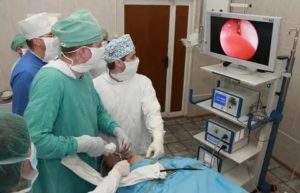
Артроскопия коленного сустава — эффективный метод проведения хирургической процедуры, который используют при заболеваниях колена.
Эндоскопические манипуляции с использованием артроскопа позволяют проводить не только операции, но также и диагностику. Внутрь коленного сустава пациенту вводятся хирургические оптические инструменты, подсоединенные к цифровой камере.
Благодаря чему врач получает возможность онлайн просмотра всех процессов, происходящих внутри.
Во время проведения операции на мониторе все происходящее внутри сустава подается с увеличением в несколько десятков раз. Такая технология позволяет проводить самые деликатные операционные вмешательства без повреждения внешнего кожного покрова, а также без нарушения целостности самого сустава.
Всего 3 небольших разреза вполне достаточно, чтобы провести артроскопию коленного сустава. Благодаря этим особенностям существенно сокращается период послеоперационной реабилитации и не нарушается целостность соединительных тканей.
Размер разреза незначителен , он составляет всего несколько миллиметров, благодаря этому послеоперационные рубцы после полного их заживления остаются незаметными. Пациента уже выписывают из стационара на третий день.
Использование данной методики практикуют для оперирования связок, мениска и других заболеваний суставов и голеностопа.
Впервые данная методика практиковалась в прошлом веке, она была направлена исключительно на диагностику заболеваний суставов. Но ее эффективность позволила расширить границы использования, и на сегодня, используя артроскоп, хирурги проводят манипуляции, направленные на восстановление колена.
Артроскопия во время месячных

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день.
Артроскопия ( минимально инвазивная хирургическая манипуляция, осуществляемая в целях диагностики и/или лечения повреждений внутренней части сустава ) – это малоинвазивная хирургическая манипуляция для диагностики и/или лечения патологий коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ).
Изначально артроскопия ( минимально инвазивная хирургическая манипуляция, осуществляемая в целях диагностики и/или лечения повреждений внутренней части сустава ) использовалась только как диагностическая мера, позволяя отслеживать в реальном времени состояние сустава, его содержимое, проводить биопсию, в настоящее время метод успешно применяется для проведения манипуляций в полости сустава.
Когда можно и когда нельзя проводить артроскопию
Обычно для диагностики болезней сустава используется МРТ, но тогда, когда постановка диагноза этим методом затруднена и внутрисуставные образования плохо визуализируются, артроскопия является оптимальным выбором.
- Травмы связок, в частности, передней и задней крестообразных, и сухожилий.
- Травмы коленных менисков.
- Деформирующий остеоартроз.
- Ревматоидный артрит.
- Внутрисуставные переломы.
- Проведение биопсии.
- Вывихи надколенника.
- Воспаления суставной сумки.
- Опухоли.
- Затруднения в диагнозе при болях неясной этиологии, ограничениях движения сустава.
- Асептический некроз суставных структур колена.
- Санация сустава – устранение гноя, сгустков крови, серозной жидкости из полости сустава, ввод антибиотиков и антисептических растворов для снятия воспаления.
- Устранение фрагментов кости при внутрисуставных переломах, остеофитов и инородных тел из суставной полости.
- Привычный вывих надколенника.
- Удаление невосстанавливаемых частей хрящей и менисков при травмах.
- Разрывы связок колена.
- Хронические воспаления.
- Восстановлений функций органа при ревматоидном артрите.
Артроскопия коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) не проводится при сращивании хрящевых, костных тканей сустава, вызвавшем его полную неподвижность, также противопоказан метод при сахарном диабете в декомпенсированной стадии, хронических системных патологиях, например, болезнях сердечно-сосудистой системы, инфицированных ранах, травмах с обширными кровоизлияниями в полость сустава, гнойных очагах в области колена.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Подготовка пациента к артроскопии ( минимально инвазивная хирургическая манипуляция, осуществляемая в целях диагностики и/или лечения повреждений внутренней части сустава )
Артроскопия коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) проводится артроскопом – прибором, являющегося типом эндоскопа с видеокамерой. То есть все действия, проводимые в полости, транслируются на монитор в хорошем разрешении.
При минимальной травматизации тканей, артроскопия коленного сустава ( подвижные соединения костей скелета, разделённых щелью, покрытые синовиальной оболочкой и суставной сумкой ) является, тем не менее, операционным вмешательством, поэтому требует определенной подготовки. Пациенту необходимо пройти ряд консультаций профильных врачей и сдать анализы. Таким образом, перечень подготовительных мероприятий к артроскопии включает:
- Прием у анестезиолога, терапевта, других специалистов по мере надобности.
- Электрокардиографию.
- Анализы крови и мочи.
- Коагулограмму.
- Комплекс диагностических мер, затрагивающих основное заболевание.
После всех анализов и консультаций пациент должен подобрать себе костыли и научиться их использовать, так как первое время ему придется передвигаться с их помощью. А также по рецепту приобретаются анальгетики. За полдня до манипуляции нельзя пить и есть.
Техника артроскопии ( минимально инвазивная хирургическая манипуляция, осуществляемая в целях диагностики и/или лечения повреждений внутренней части сустава )
Операция проводится под анестезией, подбираемой индивидуально для каждого пациента – в зависимости от его чувствительности к тем или иным препаратам, общего времени операции ( действие или их совокупность для достижения какой-либо цели ) и других показаний. Анестезия может быть местной, эпидуральной и общим наркозом.
В среднем, артроскопия коленного сустава осуществляется в течение часа.
Начальным этапом служит наложение на бедро пациента жгута, уменьшающего кровоток в суставе.
Непосредственно в районе антисептически обработанного колена делается 3 разреза размером 4-7 мм, через которые вводятся инструменты:
- Оптическое устройство для освещения, и видеокамера.
- Полая трубка для подачи физраствора — чтобы промывать и наполнять сустав, что увеличивает объем суставной полости и позволяет улучшить осмотр и качество манипуляций.
- Артроскоп, которым проводятся необходимые действия.
Источник: https://UziMaster.ru/artroskopija-vo-vremja-mesjachnyh/







