Чешуйчатый блефарит: симптомы и грамотное лечение
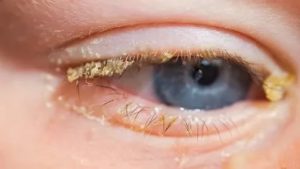
Заболевание чешуйчатый блефарит больше известно под названием себореи век. В запущенном состоянии недуг доставляет дискомфорт и имеет неприятный вид. Заболевание не самое распространенное, но изучено оно очень хорошо. Лечение чешуйчатого блефарита в большинстве случаев вполне успешно, главное – своевременно диагностировать недуг и следовать всем рекомендациям врача.
Общее понятие и виды блефарита
Блефариты – обширная группа глазных заболеваний, относящихся к воспалительным процессам век. Как правило, болезнь трудно поддаётся лечению. Для каждого вида разработаны специальные препараты, методики лечения блефаритов могут значительно отличаться. По видам заболевание классифицируют следующим образом:
- Простой блефарит.
- Аллергический.
- Чешуйчатый (себорейный).
- Язвенный.
- Демодекозный.
Простой блефарит – самый легкий по симптомам и лечению вид, но в запущенной форме может протекать тяжело, с эрозиями и гнойными выделениями. Язвенной формой чаще болеют молодые люди. Причина – воспаление волосяных луковиц.
Демодекозный вид возникает при поражении век клещом железница угревая (Demodex Folliculorum). Этот клещ входит в состав микрофлоры эпидермиса, питается отмершими клетками и в норме не вызывает воспалительных процессов. При снижении иммунитета он стремительно размножается, поражая края глазного века.
Причиной аллергического блефарита становятся любые раздражающие факторы – аллергены. Воспаление начинается при непосредственном попадании частиц-раздражителей на слизистую органов зрения и края век.
О чешуйчатом виде мы поговорим подробнее и рассмотрим все симптомы и лечение блефарита данного типа.
Симптомы себорейного блефарита
Основным симптомом блефарита чешуйчатого типа являются характерные чешуйки по контуру век и корням ресниц. Чешуйки белого, серовато-бурого или желтого цвета, по виду напоминают перхоть. Чешуйки сильно крепятся к коже. Если пробовать их удалить, обнажаются участки истонченной кожи, на которых образуется желтая корка, а без адекватного лечения – эрозии и язвы.
Явление сопровождается покраснением и утолщением век, зудом, который усиливается по вечерам. Глаза быстрее устают и становятся чувствительны к внешним раздражителям: пыли, ветру и свету. Сопутствующими признаками себорейного блефарита являются:
- усиленное слезотечение;
- сухость глаз;
- отечные веки;
- шелушение век;
- склеивание ресниц пучками;
- комочки на ресницах;
- белый налет на ресницах;
- ощущение постороннего тела внутри глаза.
Формы и стадии развития
Чешуйчатый блефарит классифицируют по характеру протекания и месту локализации. По характеру протекания он бывает острым, подострым, хроническим. Хроническая форма с систематическими рецидивами типична для себорейного блефарита, но нередки случаи и острой формы.
По локализации себорейное поражение век подразделяется на следующие виды:
- Краевой передний – блефарит чешуйчатого типа легкой формы, поражаются только ресничная линия век.
- Краевой задний – поражение распространяется на мейбомиевы железы, которые отвечают за выделение жирового секрета;
- Ангулярный (угловой) – поражаются поверхность внутренних уголков глаз.
Различают также три степени развития болезни, из которых самой тяжелой является третья. На этой стадии под многочисленными корочками образуются гнойные выделения, которые при склеивании образуют пучки. При удалении гнойных корок появляется кровь, наблюдается выпадение или изменение цвета ресниц.
Первая степень отличается иногда бессимптомным протеканием, и выявить ее можно лишь с помощью биомикроскопии, но чаще в легкой форме себорейного блефарита наблюдается покраснение век, небольшая отечность и зуд.
Вторая степень характеризуется образованием сухих чешуек, отечностью, зудом, жжением, иногда сопровождающимся болью. На этой стадии развития чешуйчатого блефарита гнойных выделений не наблюдается.
Причины возникновения
Чешуйчатый блефарит может появляться как самостоятельное заболевание, так и протекать на фоне иных болезней. В группу риска попадают люди, имеющие следующие патологии:
- нарушение процессов метаболизма;
- сахарный диабет;
- заболевания ЖКТ;
- анемия;
- гиповитаминоз;
- аллергические реакции;
- туберкулез;
- различные дисфункции органов зрения.
Также себорея век возникает в результате:
- несоблюдения норм санитарии и нарушения правил личной гигиены;
- снижения иммунитета, например, после перенесенных вирусно-инфекционных заболеваний;
- длительных и систематических зрительных нагрузках, вызывающих синдром сухости глаз.
Диагностика
Диагностика начинается с визуального осмотра органов зрения, в частности, с изучения краев век. При наружном осмотре офтальмолог определяет наличие чешуек, степень отечности и покраснения. Далее назначается микроскопическое исследование, в ходе которого врач определяет вид и степень развития болезни.
Лечение чешуйчатого блефарита
Чешуйки при себорее век легко отделяются руками, но выполнять данную процедуру самостоятельно не рекомендуется. Туалет век проводится офтальмологом, в процессе используется микроскоп и пинцет, чтобы удалить мелкие частички.
Читайте в отдельной статье: Мейбомиевый блефарит: симптомы и лечение
Лечение блефарита чешуйчатого типа требует комплексной терапии. Помимо профессионального очищения офтальмолог назначает медикаменты, массаж, физиотерапию. В домашних условиях практикуются компрессы и протирания век отварами по народным рецептам.
Медикаменты
Туалет век проводится ватными тампонами, промоченными в физрастворе. При трудном отделении чешуек от века используется вазелин для их размягчения или любые мази на основе сульфаниламида.
После удаления корочек и чешуек веки обрабатывают антисептическими растворами: фурацилином, хлоргексидином или любыми другими аналогами.
Далее проводится массаж век, после чего очищенный участок протирают спиртом, а затем зеленкой (раствор бриллиантина зеленого).
После очищения век врач накладывает противовоспалительную мазь на выбор:
- Гидрокортизон 1%;
- Дексаметазон 0,1%.
Процедуру наложения мази пациент самостоятельно повторяет дома на ночь. Если заболевание перешло в третью стадию развития, когда наблюдаются гнойные выделения, офтальмолог назначает антибиотики местного действия в виде мазей:
- тетрациклиновую 1%;
- тобрамициновую 0,3%;
- эритромициновую 1%.
Антимикробные мази можно заменить глазными каплями “Флоксал”, “Колбиоцин”, “Тобрадекс”. При ощущении сухости глаза дополнительно закапывают аналоги натуральной слезы, самым известным из которых является препарат “Визин”.
При остром течении чешуйчатого блефарита офтальмолог может назначить антибиотики перорального применения.
Источник: https://GlazaLik.ru/bolezni-glaz/blefarit/cheshujchatyj/
Слизь и выделения из глаз: неожиданные причины и лечение
19.09.2018
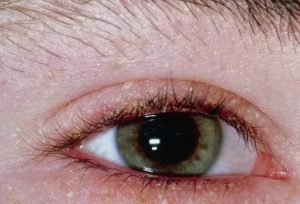
Выделения из глаз – защитная реакция организма. Они отличаются по цвету, консистенции. Могут быть временным явлением, а могут – постоянным.
Почему в глазах появляются выделения
Разберем причины, почему в уголках глаз появляются желтые, белые и другие выделения:
- Заболевания зрительного органа воспалительной и невоспалительной природы.
- Аллергические реакции. Возникают при воздействии аллергена. Это может быть декоративная косметика, кремы для век, средство для снятия макияжа. А также другие аллергены: пищевые, пылевые, промышленные и т. д.
- Белые выделения в уголках глаз по утрам могут быть причиной избыточного попадания пылевых частиц. Они скапливаются, затем во время сна выводятся.
- Высокая нагрузка на зрительный орган. Симптомы появляются в рамках синдрома сухого глаза.
Возможные заболевания
По характеру отделяемого можно определить болезнь зрительного органа. Периодически появляющиеся белые выделения из глаз по утрам, не сопровождающиеся признаками воспаления, являются вариантом нормы. Если они становятся регулярными, появляются другие жалобы, то вероятно развитие офтальмологического заболевания.
- Белые слизистые выделения из глаз характерны для вирусных болезней (вирусный конъюнктивит), возможны после перенесенной ОРВИ. Дополнительно отмечается покраснение слизистой и склеры, слезотечение, светобоязнь, отечность, а также признаки простуды (кашель, чихание, повышенная температура тела). При вирусе поражается сначала один зрительный орган, затем присоединяется второй.
- Еще одна причина – синдром сухого глаза. Проявляется сухостью, утомляемостью зрительного органа. Возникает после длительной напряженной работы за компьютером или с мелкими предметами.
- Жидкие прозрачные. Это признак аллергии (аллергический конъюнктивит). Поражение двустороннее. Сопровождается сильным зудом. Веки краснеют, отекают. После устранения аллергена симптоматика стихает.
- Прозрачное жидкое отделяемое возможно при попадании пыли, инородных тел. Является защитной реакцией организма. Цель – вывести инородные частицы механическим путем.
- Желтые обильные. Появляются при воспалении слезного мешка – дакриоцистите. Отделяемое обильное, густое. Усиливается при массировании пораженного уголка.
- Зеленоватые или желтоватые пенистые выделения наиболее часто встречаются при блефарите – воспалении века. Сопровождаются зудом, шелушением, отечностью век. Выделения из глаз липкие, скапливаются по утрам, склеивают ресницы, формируют плотные чешуйки, корочки. Другие причины – инфекции органа зрения, реакция на пылевого клеща.
- Густые желтые, зеленые с серым или коричневым оттенком – признак воспаления, образуются из-за скопления лейкоцитов. Характерны для бактериальных конъюнктивитов, вирусного и грибкового поражения роговицы, трахомы, вскрытия ячменя. Дополнительно отмечается образование плотных корочек, которые трудно убрать. На глазе образуется пленка, которая нарушает четкость зрения. Присутствуют покраснения, отечность, слезотечение, светобоязнь. При тяжелых случаях – боль в глазном яблоке, головная боль, повышение температуры тела.
- Нитевидные выделения характерны для нитчатого кератита. Это заболевание, возникающее при сниженной функции слезных желез. Проявляется сухостью, жжением, нитевидными выделениями, покраснением склер. Приводит к дистрофическим изменениям роговицы.
Почему выделения из глаз скапливаются в углу? Это связано с анатомической структурой органа зрения. Уголок несколько углублен в орбите относительно других структур. Туда удобно стекаться жидким средам. Там же расположено выводное отверстие носослезного канала. При его воспалении гной выходит именно в уголке.
Выделения у детей
Частая причина выделений из глаз у новорожденных – дакриоцистит. Вызван непроходимостью носослезного канала из-за его недоразвития.
При этом у грудничка появляются густые желтые выделения из глаза, покраснение, отечность. Ребенок трет веки, капризничает.
Терапия: массаж слезного мешка, промывание антисептиками, использование антибиотиков местно. При неэффективности промывают носослезный канал при помощи зонда.
Причины выделений из органа зрения у малышей разных возрастов – бактериальные и вирусные поражения. Для вирусных характерны белесоватые, для бактериальных – желтоватые выделения из глаз у ребенка.
Ребенок становится плаксивым, вялым, чешет слезящиеся глазки. Лечат промыванием антисептиками, использованием местных антибактериальных средств.
Если есть корочки, то перед удалением размочите их, чтобы не повредить кожу.
Скопление умеренного количества белого отделяемого после сна – нормальное состояние. Организм ребенка защищает орган зрения от проникших микрочастиц. Лечения не требует.
Лечение
Выделения из глаз у детей и взрослых необходимо удалить при помощи ватного диска. Смочите ватный диск в антисептическом растворе («Фурацилин») и удалите гной в направлении от наружного уголка ко внутреннему. Каждый зрительный орган очищайте отдельным диском. Это будет первой помощью перед посещением специалиста.
В терапии используют антибактериальные, противовирусные, противоаллергические, противовоспалительные, увлажняющие капли и мази.
Полезны промывания растворами антисептиков («Фурацилин», слабый раствор марганцовки). Иногда при тяжелом течении назначают глюкокортикостероиды внутривенно. Препараты назначают в зависимости от провоцирующей причины:
- Антибактериальные: капли «Флоксал», «Тобрекс», «Альбуцид», мази «Тетрациклин», «Эритромицин», «Гентамицин».
- Противовирусные: мазь «Ацикловир», капли «Офтальмоферон».
- Противоаллергические: капли «Аллергодил», «Кромогексал».
- Противовоспалительные: капли «Индоколлир», «Диклофенак».
- Увлажняющие регенерирующие: капли «Визин», «Тауфон».
- Глюкокортикостероиды: «Преднизолон», «Гидрокортизон».
При дакриоцистите полезен массаж слезного мешка. Он улучшает отток застоявшегося гноя. Иногда требуется введение зонда для выведения гноя и промывания полости слезного мешка.
Кратность и длительность использования препаратов определяет врач-офтальмолог после проведения осмотра.
Осложнения и прогноз
Прогноз – благоприятный. Своевременная терапия дает быстрый эффект. Результат вы увидите в первые дни лечения. Если лечение подобрано неправильно или вы отказываетесь от него, то вы должны знать, что это ведет к развитию осложнений.
Глазные выделения ведут к снижению остроты зрения, проникновению инфекции в глубоколежащие структуры органа зрения, катаракте, слепоте. Самое тяжелое осложнение – панофтальмит. Это тотальное воспаление всего глаза. Грозит удалением зрительного органа.
Профилактика
Соблюдайте меры профилактики. Тогда вы забудете о нагноении.
- Ведение здорового образа жизни: здоровое питание, хороший сон.
- Правильный уход за линзами, соблюдение рекомендаций по ношению.
- Ежедневное умывание утром и вечером.
- Снятие декоративной косметики перед сном.
- Индивидуальная косметика, средства гигиены.
- Использование защитной маски (очков) на производстве.
- Гимнастика для глаз.
Рекомендации по профилактике достаточно просты. Следуйте им, чтобы у вас и вашего малыша вновь не появились неприятные выделения.
: Что делать, если закисают глаза у грудничка
Источник: https://ozrenieglaz.ru/simptomy/vydeleniya-iz-glaz
Выделения гноя из глаз по утрам или после сна
- Симптоматика
- Причины гноя в глазах
- Коротко о развитии нагноения
- Воспалительные процессы наружной глазной оболочки
- О дакриоцистите
- Болезни век
- Другие причины гноя в глазах
- Диагностика
- Подходы к терапии гноя в глазах
- Лечение гнойных выделений, согласно этиологии заболевания
- Вспомогательная терапия
- Рекомендации по лечению при гное в глазах каплями
- Куда бежать за помощью при обнаружении гноя?
гной в глазах утром
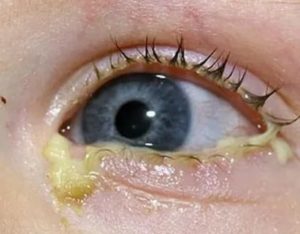
Нормальная слизистая оболочка глаза (конъюнктива) вырабатывает секрет, омывающий его поверхность. Это способ очищения, увлажнения и защиты органа зрения от раздражающих факторов окружающей среды. Однако при возникновении заболевания происходят сбои в этой системе, и человек сталкивается с таким неприятным симптомом, как гной в глазах.
Симптоматика
симптомы
Легче всего, как считает обаглазару, заметить гной после сна: из-за обильного выделения клейкого защитного секрета происходит его скопление, изменение цвета до желтого, гнойного. При этом веки слипаются, наблюдается покраснение кожи вокруг глаз и самой конъюнктивы, чрезмерное слезотечение, возникает чувство инородного тела, зуд.
Причины гноя в глазах
причины гноя
Гнойные выделения могут стать следствием сразу нескольких заболеваний. Незнание истиной причины нагноения и занятие самолечением способно привести к необратимым осложнениям, главное из которых – потеря зрения.
Гноятся глаза могут при:
- Конъюнктивите;
- Дакроцистите;
- Блефарите;
- Ячмене;
- Язве роговицы.
Коротко о развитии нагноения
Симптомы этих патологий сильно схожи, чего нельзя сказать о лечении. Здесь гноящийся глаз может выступать как в качестве основного проявления болезни, так и её осложнением.
Воспалительные процессы наружной глазной оболочки
По своей природе конъюнктивит бывает аллергическим, вирусным или бактериальным. В первых двух случаях защитный секрет остается прозрачным, как и в норме.
Но из-за нестерпимого зуда, отмечает obaglaza, человек постоянно трет глаза и приносит на слизистую оболочку инфекцию. Развивается бактериальный конъюнктивит, который всегда сопровождает гной.
Подобно ему ведут себя герпес и грибковый кератит.
О дакриоцистите
Это патология не выделения, а утилизации секрета. Из-за воспаления слезного мешка происходит закупорка канала, соединяющего мешок и полость носа. При этом слезы и секрет постепенно накапливаются и, служа питательной средой для бактерий, и начинают гноиться.
Болезни век
Гной может течь при блефарите – воспалительном процессе краев век. Он сражает волосяные фолликулы ресниц и мейбомиевые железы, участвующие в образовании защитного секрета.
При этом глаза гноятся, краснеют, отекают, а выделения приобретают желто-зеленый оттенок. Блефарит может иметь инфекционную, аллергическую природу, проявляться простым воспалением или образованием язв.
Возможно сочетание с синдромом сухого глаза.
Многие сталкивались с ячменем, или халязионом, тоже поражающим ресничный волосяной фолликул и мейбомиевую железу. Он может появляться после банных и спа-процедур. Обычно его обнаруживают по утрам: сильно отечное красное веко, слегка болезненное, течет желтоватый гной.
Другие причины гноя в глазах
Серьезным осложнением длительно протекающих инфекционных заболеваний, механических повреждений и синдрома сухого глаза, эндокринных и аутоиммунных патологий, как считает обаглаза.ру, является язва роговицы.
Кроме покраснения, отека глаз, обильного слезотечения наблюдаются фотофобии, спазмы век, роговичный синдром. Глаза гноятся в случае присоединения к язве воспаления близлежащих структур. При прогрессивном росте язвы выделения приобретают желтоватый оттенок, который легко спутать с гноем.
Человек, пренебрежительно относящийся к этой болезни, выходит на полную слепоту.
Подходы к терапии гноя в глазах
фото гноя у ребенка
Если с утра наблюдаются патологические гнойные выделения, беспокоит зуд, жжение, тяжело открыть глаза, то obaGlaza предлагает аккуратно их промыть.
В народе это делается с помощью чайной заварки, ромашкового настоя, календулы, слабого раствора марганцовки или обычной воды, если нет под рукой антисептика.
Каждое из средств обладает природным противовоспалительным, подсушивающим и успокаивающим эффектами.
Первым этапом традиционной медицины, отмечает ОбаГлаза.ru, будет выяснение причины гноя. Второй – выбор лечения, состоящего из средств, действующих непосредственно на причину гноя в глазах, а также вспомогательных препаратов. Излюбленной формой лекарств являются капли и мази для глаз. В их составе могут быть антибиотики, противовоспалительные и бактерицидные средства, антигистамины.
Лечение гнойных выделений, согласно этиологии заболевания
Основная цель терапии гноя в глазах – устранение болезнетворного агента:
- Бактерии. При бактериальной инфекции следует принимать антибиотики. Обычно это группы фторхинолонов (типа Флоксала) или аминогликозидов (типа Фрамецитина). На ночь можно нанести эритромициновую или тетрациклиновую мазь;
- Грибок. Грибковые агенты, другие микроорганизмы, образующие гной, поддаются Софрадексу – смеси антибиотика, антисептика и противовоспалительного средства;
- Аллергия. В случае заболевания аутоиммунного характера, где впоследствии присоединилась бактериальная инфекция, лечить нужно и антибиотиками, и антигистаминными препаратами.
Вспомогательная терапия
протирать глаза настоями из трав
Используются противовоспалительные средства, антисептики и другие процедуры:
- При дакриоцистите правомочен легкий массаж век и промывание носослезного канала;
- Сильным бактерицидным действием обладают Альбуцид, Офтомирин, Витабакт;
- Хороший противовоспалительный эффект, как считает ObaGlazа, имеет гидрокортизоновая мазь;
- Офтальмологи прибегают к народным средствам, если это действительно поможет быстрее выйти из патологического состояния и убрать гной (при конъюнктивите, блефарите, дакриоцистите и т.д.).
Рекомендации по лечению при гное в глазах каплями
капать в глаза
Чтобы получить быстрый результат, «каплями от гноя», нужно правильно ими пользоваться:
- Достаточно капли или двух, так как слезный мешок все равно вмещает только одну, не более. Все остальное выливается впустую.
- Если больной носит линзы, ОбаГлаза.Ру рекомендует ограничить их использование на время лечения гноя.
- Также, важно капать в наружный угол глаза, а не во внутренний (по направлению тока слезы).
- При лечении одного глаза профилактировать нагноение другого, при этом важно разделить процедуру обработки: использовать разные тампоны для промывания и массажа, перед прикосновением к здоровому органу тщательно помыть руки.
Куда бежать за помощью при обнаружении гноя?
Если гноятся глаза, стоит незамедлительно обратиться специалисту. Им является либо лечащий терапевт в поликлинике, либо офтальмолог.
Имея определенный арсенал знаний в области глазных болезней, любой из этих врачей способен назначить адекватное лечение для избавления от симптомов и самого гноя в глазу.
Выбрать наиболее близкого или подходящего врача, клинику можно через наш каталог клиник.
ОбаглазаРу напоминает, что глаза у человека – орган чувств, через который воспринимается около 80% информации, поступающей из окружающего мира. Берегите их и начинайте лечить их вовремя!
Записаться со скидкой на обследование в Москве по номеру 8-499-116-78-53
Источник: https://obaglaza.ru/simptomy/205-vydeleniya-gnoya-iz-glaz-po-utram.html
Чешуйчатый блефарит
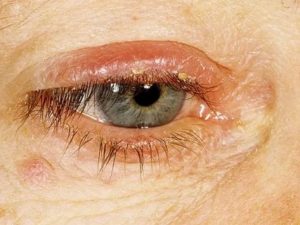
Чешуйчатый блефарит (себорейный) — заболевание, при котором происходит поражение краев век.
Характерная особенность — у основания ресниц появляется белая или желтая корка похожая на себорею. Обычно воспаление происходит в обоих глазах.
Болезнь может затрагивать не только веки, но и брови, волосистую часть головы.
В группе риска находятся дети и люди с ослабленным иммунитетом. А также блефарит может быть следствием других глазных болезней. Появиться чешуйчатый блефарит может в любом возрасте.
Формы заболевания
Классифицируются по месту локализации блефарита:
- передний краевой — самая легкая форма себорейного блефарита, веки человека поражаются только по ресничной линии;
- задний краевой — патология затрагивает мейбомиевы железы;
- угловой (ангулярный) — блефарит локализуется в уголках глаз.
По характеру блефарита:
- острый;
- подострый;
- хронический.
Стадии
В медицине выделяют три стадии болезни:
- 1 стадия — проявляется небольшим покраснением и зудом век;
- 2 стадия — на глазах появляются шелушащие чешуйки, отек и зуд усиливаются. Человек может чувствовать боль, жжение;
- 3 стадия — под корочками обнаруживается гной и кровь, выделения из глаза склеиваются, образуя пучки.
Причины
Факторов для развития болезни достаточно много, основными считаются:
- снижение иммунитета;
- инфекционные и вирусные заболевания;
- неблагоприятные условия жизни;
- несоблюдение правил гигиены;
- эндокринные патологии.
Следует знать, что чешуйчатый вид блефарита обычно сопровождается себорейным дерматозом, который поражает волосяную часть головы.
Дополнительные причины развития болезни:
- дефекты зрения (миопия, дальнозоркость);
- синдром «сухого глаза»;
- заболевания полости рта (кариес, пародонтоз);
- долгое нахождение в неблагоприятных погодных условиях (дождь, ветер);
- хронические заболевания внутренних органов;
- недостаток витаминов;
- аллергия.
Признаки и симптомы
Основной симптом болезни — появления на веках шелушащихся чешуек. При этом чешуйки очень прочно сцеплены с кожей, поэтому убрать их с век затруднительно.
Так же стоит отметить, что специалисты категорически запрещают удалять образовавшиеся корки на веках, это действие может привести к образованию язв и эрозий.
Также для чешуйчатого блефарита характерна следующая симптоматика:
- отек и покраснение век;
- жжение и зуд;
- светочувствительность;
- выпадение ресниц;
- быстрая утомляемость глаз;
- мутные выделения из сальных желез.
У большинства людей больных чешуйчатым блефаритом обнаруживается кератоконъюнктивит, для которого характерны такие симптомы, как ощущение инородного тела в глазах.
Медикаментозная терапия
При медикаментозной терапии используются следующие препараты:
- капли для увлажнения слизистой глаз;
- антибактериальные средства (тетрациклиновая или эритромициновая мазь);
- гормональные препараты — гормональные средства (гидрокортизон, гентамицин) назначаются врачом только в том случае, если лечение антибиотиками не принесло должного результата, длительность лечения не более 20 дней;
- лекарства для быстрого заживления ран – обычно офтальмолог выписывает солкосерил гель;
- иммуностимуляторы.
Если у пациента выявлены сопутствующие заболевания, то проводится терапия по их устранению.
Физиотерапия
Физиотерапия одна из главных составляющих в комплексном лечении заболевания, оказывает общеукрепляющее, антибактериальное воздействие на организм человека.
Обычно пациенту показаны следующие процедуры:
- УФЧ — такая терапия улучшает кровообращение в тканях глаза, век, снимает воспалительный процесс;
- Микроволновая терапия — оказывает схожее с УФЧ воздействие на организм человека;
- Электрофорез — для устранения чешуйчатого блефарита электрофорез пенициллина или синтомицина, зоны век и глаз, через прокладку. Затем через 1–2 месяца назначается электрофорез с витамином В1 и аскорбиновой кислотой;
- Дарсонваль — используется при легких формах себорейного блефарита. Продолжительность сеанса 2 минуты.
Массаж
При чешуйчатой форме блефарита врачи рекомендуют проводить курс массажа не только в период лечения, но также для профилактики и предупреждения рецидивов.
Массаж ускоряет процесс выздоровления, улучшает обменные процессы.
Выполняется процедура специальной палочкой с шариком на одном конце и выемкой на другом (продается в аптеке). Шарик нужен для нанесения мази, а выемка для проведения массажа.
Техника выполнения:
- небольшими нажатиями палочки проводить по линии века по направлению внешнего края;
- техника используется для нижнего и верхнего века.
Гигиенические правила во время лечения
При проведении лечения необходимо придерживаться некоторых правил:
- На время лечения запрещено пользоваться косметикой.
- Каждодневное промывание и обработка глаз антисептическими средствами.
- Примочки с теплой водой 3 раза в день.
- Исключить аллергены.
- Соблюдать режим дня.
- Во время лечения стараться как можно больше отдыхать.
Народные советы
Народная медицина используется в качестве вспомогательного способа. Так как течение болезни уборное и не всегда результат виден сразу, рекомендуется проводить начатые процедуры до конца, только в таких случаях будет заметен эффект.
Для снятия воспаления рекомендуется наносить на веки масла:
- персиковое;
- облепиховое;
- репейное.
Также при чешуйчатом лишае полезно делать примочки на основе отваров полезных растений. Снимают воспаление, отек:
- ромашка;
- очанка;
- василек;
- луговой клевер;
- листья ландыша лесного.
Травяные сборы
Приготовление отваров из трав:
- Смесь семян тмина и очанки залить 200 мл воды, поставить на маленький огонь, варить 45 минут. Затем добавить подорожник и варить еще 5 минут. Напиток должен настаиваться 20 часов. После чего процедить и закапывать в глаза по 2–3 капли, курс лечения 24 дня.
- Смешать сухую ромашку и календулы, залить стаканом воды, поставить на огонь и варить 5 минут. Когда отвар остынет его необходимо выпить. Готовить травяной напиток нужно каждый день. Длительность лечения 30 дней.
- Цветы бузины и василька залить кипятком, дать настояться. Промывать глаза 3 раза в день в течение 20 дней.
- Сухой чистотел и чабрец залить горячей водой, дать настояться час, промывать глаза 3 раза в день.
- Смешать цветки одуванчика и календулы, проварить на медленном огне 15 минут, после процедить. Делать компрессы каждый день.
Хозяйственное мыло
Мыльный раствор смешать с отваром чабреца в равных пропорциях, аккуратно протирать веки, избегая попадания в глаза.
После обязательно промыть глаза проточной водой.
Какие бывают осложнения от болезни
Если болезнь не лечить, то могут развиться другие офтальмологические патологии:
- конъюнктивит — болезнь характеризуется воспалением и отеком век.
- кератит — патологический процесс роговицы глаза.
- трихиаз — неправильный рост ресниц.
- халязион — уплотненное образование на веке.
Что можно и что нельзя при чешуйчатом блефарите
При блефарите нельзя:
- носить линзы;
- посещать бани, сауны;
- купаться;
- находиться на улице в ветреную погоду.
Можно:
- читать и работать за компьютером, но соблюдать ограничения;
- в хорошую погоду совершать длительные прогулки;
- соблюдать правила гигиены (умываться, делать массаж).
Профилактические мероприятия
Для профилактики развития данного заболевания нужно соблюдать рекомендации:
- запрещено трогать глаза руками;
- рацион должен быть сбалансированным;
- не пользоваться чужой, просроченной косметикой;
- для предупреждения рецидивов необходимо периодически пропивать витаминные комплексы;
- избегать травм, инфекций глаз;
- обязательно носить очки, если они рекомендованы окулистом.
Диета
Во время лечения пациент должен употреблять, как можно больше продуктов содержащих витамины В, А, E.
В рационе должны присутствовать:
- овощные и ягодные свежевыжатые соки;
- молочные продукты;
- зелень;
- яйца;
- фрукты;
- рыба.
Исключить жареное, соленое, сладкое.
Прогноз
Себорейный блефарит — рецидивирующая болезнь. Успех в лечения зависит от соблюдения пациентом всех предписаний врача, гигиенических правил, а также исключения негативных факторов, которые могут влиять на болезнь.
Лечение должно быть полноценным.
Однако даже при соблюдении всех мер, периодически заболевание может повторяться.
В отношении зрения прогноз благоприятный, но существует риск образования глубоких шрамов, для удаления которых может потребоваться операция.
Источник: http://vashe-zrenie.ru/bolezni-glaz/blefarit/cheshujchatyj.html
Что такое блефарит глаз и как его лечить? Советы офтальмолога
- aМосква, Смоленский бульвар, д.2
- ainfo@moezrenie.com
Подобрать врача
Более
249 Врачей
в каталоге
Дмитрий Палыч Войтенко 14 августа 2019
Блефарит — большое количество разнообразных заболеваний глаз, которые характеризуются хроническими воспалительными процессами на веках и плохо поддающихся лечению.
Заболевание длится довольно долго, имеется большая вероятность рецидивов. Блефарит сильно влияет на качество жизни человека, снижая его работоспособность, а в редких случаях даже приводит к утрате зрения.
Симптомы
К основным симптомам блефарита можно отнести:
- ощущение зуда в глазах;
- утолщение и чувство тяжести в веках;
- утомляемость глаз;
- чувствительность к яркому свету, различным раздражителям;
- отек и покраснение век;
- белые чешуйки на веках;
- частичное облысение;
- выпадение ресниц, неправильный их рост.
Разновидности блефарита
Существует несколько видов заболевания:
- Простой или чешуйчатый блефарит (себорея). Характеризуется покраснением и утолщением век, зудом, сужением глазной щели, светобоязнью. У основания ресниц можно наблюдать желтые или белые чешуйки, очень похожие на перхоть. Кожа под чешуйками красная, иногда можно увидеть и кровеносные сосуды. Веки сильно зудят. Чувствительность к свету очень высокая, а также повышена реакция на ветер и пыль. К вечеру глаза сильно устают. Если лечения долго нет, блефарит может длиться очень долго.
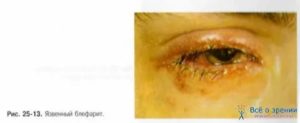
- Блефарит язвенный. Наиболее тяжелая форма заболевания с сильными болями, развивается чаще всего в молодом возрасте. На краях век образуются не чешуйки, а корочки с кровоточащими язвочками. Вместе с корочками отпадают и ресницы, а из лунки выделяется гной. Новые ресницы могут расти в неправильном направлении, возникает облысение. В редких случаях на веках развиваются рубцы или происходит заворот век. Без соответствующего лечения воспалительный процесс может переместиться на конъюнктиву и роговицу.
- Мейбомиев блефарит. Воспаляются мейбомиевы железы, которые находятся в толще хряща век. При надавливании на них выделяется желтоватая жидкость. В уголках глаз можно наблюдать гнойные выделения. Заболевание может проходить в комплексе с конъюнктивитом.
- Демодекозный блефарит. Причина — клещ демодекс, который живет в ресничных луковицах. Он присутствует у каждого человека и заявляет о себе в благоприятных для себя условиях, например, при снижении иммунитета. Симптомы разновидности — сильный зуд, особенно после сна. Появляются выделения из глаз, хочется почесать глаза. Постепенно веки утолщаются, становясь красными. У основания ресниц появляются белые хлопья, похожие на муфту или воротник.
- Блефарит аллергический. Часто сочетается вместе с конъюнктивитом. Причина — повышенная чувствительность к каким-либо лекарственным препаратам, изделиям косметологии или парфюмерии. Также аллергическая реакция появляется из-за контакта с пыльцой, пылью, шерстью, пухом, средствам бытовой химии. Внезапно отекают веки, текут слезы, режут глаза, зудят веки и больно смотреть на свет. Чаще всего поражены оба глаза. Хроническая форма характеризуется нестерпимым зудом век. Обострения чаще всего случаются в период цветения.
Исходя из анатомических признаков, различают следующие виды блефарита:
- передний краевой — поражается только область роста ресниц;
- задний краевой — воспаление мейбомиевых желез, приводящий к воспалению роговицы и конъюнктивы;
- угловой — воспаление уголков глаз с накоплением в них гнойных выделений и утолщением век, появлением язв.
Как не допустить развитие недуга
Для профилактики, человек должен придерживаться следующих мер:
- поддерживать и укреплять иммунитет;
- полноценно питаться;
- лечить заболевания, которые способны вызвать блефарит;
- соблюдать необходимые правила личной гигиены (иметь свои индивидуальные полотенца, косметику, мыло и другое);
- поддерживать чистоту в доме и на работе.
Независимо от того, что могло спровоцировать развитие заболевания, человек должен:
- соблюдать молочно-растительную диету;
- мясные продукты кушать только вареные;
- нельзя употреблять маринованные, соленые, острые и сладкие продукты;
- сдать анализ кала, чтобы исключить глистные инвазии;
- не допускать запоры, а в их случае, следует принимать слабительные препараты;
- постараться не болеть простудными заболеваниями, ОРВИ, гриппом;
- каждое утро следует начинать с гигиенических процедур;
- умывать веки следует теплой водой, но не холодной;
- после умывания проводить массаж век;
- перед массажем желательно в глаза закапать 2% раствор новокаина, чтобы снять неприятные ощущения;
- после массажа протирают смесью спирта и эфира, после чего закапывают в глаза капли;
- чешуйки на ресницах можно размакивать фурацилином;
- телевизор можно смотреть не более 1-2-х часов;
- спать не меньше 8 часов в сутки.
Список литературы
- Яни Е.В., Селиверстова К.Е. Комплексная терапия воспалительных заболеваний век. Российский офтальмологический журнал. 2016;9(3):91-93.
Источник: https://moezrenie.com/bolezni/zabolevaniya-vek/blefarit-glaz.html







