Неврит лицевого нерва: почему происходит воспаление?

Любой нерв в человеческом организме может подвергаться воспалению. Это ведет к развитию неврита, который характеризуется наличием различной интенсивности болей в месте поражения нерва, нарушением чувствительности кожи и слабостью мышц.
Неврит лицевого нерва (код в МКБ-10 – G51) происходит чаще остальных черепных по причине узкого канала, в котором нерв может пережиматься. Если у человека каналы имеют аномально узкое строение, то вероятность того, что может возникнуть воспаление лицевого нерва, довольно велика. У 10% всех переболевших могут наблюдаться рецидивы.
В качестве причины могут выступать:
- простуда (а точнее, инфекционный процесс, развившийся на фоне переохлаждения);
- другие инфекционные заболевания (герпес, ветрянка, боррелиоз, грипп и т. п.);
- опухоль (происходит защемление из-за растущего новообразования);
- болезни обмена веществ (сахарный диабет, дисфункция щитовидной железы и т. п.);
- интоксикация (алкогольная, наркотическая, лекарственная, инфекционная).
Неврит лицевого нерва может появляться в качестве последствия:
- черепно-мозговой травмы;
- воспаления головного мозга, уха;
- инсульта.
Чаще всего болезнь регистрируют в холодный период года, а также у жителей северных районов, что дает возможность предполагать влияние таких факторов, как переохлаждение, простуда и ОРВИ.
Кроме того, нередко воспаление лицевого нерва диагностируют у беременных женщин, что позволяет говорить о влиянии гормональных процессов. Однако в большинстве случаев причины болезни врачам найти не удается.
Лечить заболевание необходимо строго под контролем врача! Нельзя самостоятельно назначать себе физиопроцедуры: делать массаж, прогревания и растирания. Растяжение мышц и воздействие на нерв повышенными температурами, особенно в острый период, может дать серьезные последствия: стойкий паралич, контрактуры (стягивание мышц), синкинезии (содружественные мышечные сокращения).
Проявление заболевания
Главные симптомы неврита лицевого нерва ярко выражены:
- боль на различных участках лица, в затылке, ухе и глазном яблоке, на губах, деснах, языке, которая может усиливаться при переохлаждении, прикосновении;
- паралич, проявляющийся ослаблением мышц одной половины лица.
Помимо этого, могут наблюдаться:
- гиперакузия (повышение чувствительности к звукам), снижение слуха;
- снижение или полная потеря вкусовой чувствительности.
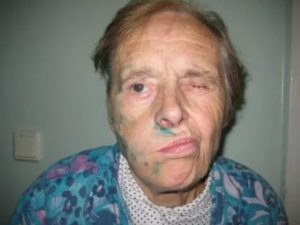
Паралич, которым характеризуется неврит лицевого нерва, визуально может легко диагностироваться. У больного:
- сглажены складки на лбу пораженной стороны;
- наблюдается перекошенность рта;
- не получается закрыть глаз на пораженной стороне, и он закатывается при попытке взора вверх (симптом Бэлла).
Человеку нужно срочно обратиться к врачу, если он не может нахмурить лоб, надуть щеки, сморщить нос, свистнуть или коротко дунуть, набрать воды в рот, моргнуть глазами поочередно или легко закрыть оба глаза. Чем раньше диагностировать неврит лицевого нерва и начать его лечить, тем выше вероятность, что паралич исчезнет.
Как выглядит лицо человека при появлении паралича, видно на фото внизу.
Признаки паралича могут быть выражены в разной степени: от легкой до тяжелой. Поражение первой степени может, на первый взгляд, не бросаться в глаза, и диагностироваться лишь при внимательном осмотре (глаз у больного с трудом закрывается, обнаруживается легкая асимметрия рта). Последующие степени характеризуются нарастанием тяжести паралича: умеренная слабость, выраженная, тяжелая и полная.
Вследствие паралича у человека может начаться вытекание слюны из уголка рта пораженной стороны, прикусывание щеки изнутри во время приема пищи, ее вздутие при разговоре (парусный симптом). Человек говорит с трудом, невнятно. Его может мучить постоянная сухость во рту и жажда.
Если у пациента наблюдаются признаки внезапного ослабления мышц лица без болевых ощущений, то диагностируют только паралич (код МКБ-10 – G51.0). Однако, и тот, и другой случай лечить начинают по единой схеме.
Выраженные симптомы неврита лицевого нерва предполагают, что даже во сне человек не может прикрыть веком глазное яблоко. В первые дни это приводит к сухости и покраснению, а в последующие грозят развитием кератопатии и полной слепоте.
Другие воспалительные процессы лицевого нерва
Неврит лицевого нерва, который характеризуется параличом Бэлла, – не единственное возможное поражение этой области. В МКБ-10 описываются некоторые другие заболевания, которые встречаются нечасто.
Воспаление узла коленца (код МКБ-10 – G51.1). Коленце представляет собой участок лицевого нерва с острым изгибом. Основными симптомами могут выступать:
- боли в ухе, которые отдают в затылок, шею, лицо;
- нистагм (непроизвольные колебательные движения глаз);
- головокружения;
- снижение слуха и вкусовой чувствительности;
- слезотечение.
В тех случаях, когда в качестве причины неврита выступает вирус варицелла-зостер (опоясывающий лишай), МКБ-10 относит неврит в другую рубрику (B02.2), и он получает название синдром Ханта. Для него, помимо перечисленных симптомов, характерны герпетические высыпания в области ушной раковины и барабанной перепонки, а также миндалинах, мягком небе.
Синдром Россолимо-Мелькерссона (G51.2 по МКБ-10) – редкое заболевание, которое характеризуется парезом лицевого нерва, отеком губ и языка, складчатостью языка, головными болями (человек с признаками этого поражения на фото внизу). Предполагают генетическую предрасположенность к появлению этого расстройства.
Клонический гемифациальный спазм выражается сокращением мускулатуры на пораженной стороне лица. Эти приступы спонтанны, могут прогрессировать во время стресса и усталости. Возможна временная потеря зрения. Расстройство выступает в качестве последствия передавливания лицевого нерва артерией, веной или новообразованием, аневризмой (G51.3 по МКБ-10).
Еще одно редкое заболевание, характеризующееся болезненными спазмами – лицевая миокимия, которая характеризуется фаскуляциями (пульсацией мимических мышц) и дрожанием щеки (G51.4 в МКБ-10).
Поражение лицевого нерва – не единственная причина, из-за которой возникает эта болезнь. Так, она может появляться из-за рассеянного склероза или злокачественных мозговых опухолей.
Терапия воспаления
Процесс восстановления длится, в среднем, 8–10 недель. За это время выясняются причины развития неврита (по возможности), снимается воспаление лицевого нерва, осуществляются мероприятия с целью сохранения глаза и недопущения мышечного растяжения на пораженной стороне в случае паралича.
Для последней цели могут проводиться следующие процедуры.
- Фиксация тканей пластырем на больной половине лица; также им можно закрывать веко во избежание пересыхания глазного яблока. Это мероприятие возможно при несильно выраженном параличе.
- Сшивание верхнего и нижнего века между собой показано в том случае, если ослабление мышц выражено сильно, и верхнее веко не прикрывается совсем.
- С этой же целью вводятся в верхнее веко имплантаты.
- В современной медицине предпочтение также отдается ботулотоксину для век. Впоследствии препараты с этим веществом могут использоваться также для пораженной стороны лица в качестве эстетической коррекции и предупреждения осложнений (стягивания и сокращения мышц).
Медикаментозное лечение неврита лицевого нерва предполагает прием следующих лекарственных средств:
- кортикостероиды – снимают воспаление и отек, способствуют проведению импульсов по нервным волокнам;
- обезболивающие – применяются при выраженных болевых ощущениях;
- мочегонные препараты – показаны для снятия отека нерва и тканей;
- противовирусные – даются в тех случаях, когда воспаление лицевого нерва вызвано вирусами простого герпеса и варицелла-зостер (ацикловир);
- спазмолитики – снимают болевой синдром, спазм сосудов, улучшают кровообращение;
- нейротропные препараты – назначают при сокращениях мышц;
- витамины группы B – для восстановления обмена веществ в поврежденных участках.
Неврит лицевого нерва также могут лечить вспомогательными способами: массажем, грязевыми и парафиновыми аппликациями, электрофорезом, УФ-облучением, ультравысокочастотной терапией (УВЧ) и подобным.
Повсеместное их применение в настоящее время достаточно спорно – вследствие не доказанного положительного воздействия и регистрируемых осложнений во время прохождения или после завершения курса.
Основу должно составлять медикаментозное лечение кортикостероидами – именно они в большинстве случаев позволяют избавиться от поражения и предотвратить контрактуры.
Неврит лицевого нерва – такое заболевание, которое характеризуется появлением болей в местах поражения нервного ствола и его параличом.
В большинстве случаев, при своевременном обращении к врачу, болезнь излечивается, но возможны осложнения и рецидивы. Иногда встречаются другие варианты неврита, при которых также показана симптоматическая терапия.
Важно проводить лечение у врача, а не самостоятельно – это позволит избежать неприятных необратимых последствий.
Оцените эту статью:
Всего : 230
4.36 230
Источник: https://mozgius.ru/bolezni/nevrologiya/nevrit-licevogo-nerva.html
Синдром узла коленца

Причиной почти каждого второго случая развития синдрома является воспалительный процесс аутоиммунного происхождения (нарушение функций иммунной системы), который локализуется в области кавернозного синуса с образованием гранулем.
К редким причинам относят:
- врожденная патология, приводящая к нарушению развития кровообращения головного мозга (сосудистая мальформация);
- воспаление твердой оболочки головного или спинного мозга (краниальный пахименингит);
- опухоли мозга (первичные и вторичные);
- воспаление экстраокулярных мышц (парные мышцы, обеспечивающие движение глаз);
- тромбоз кавернозного синуса;
- некротическое поражение малых и средних артерий (узелковый полиартериит).
В 30 % случаев происхождение заболевания установить не удается. Этиологию классифицируют как идиопатическую ─ самостоятельную, возникающую по неизвестной причине.
Особенности клинической картины
Симптоматика болезни в зависимости от ее происхождения имеет как общие черты, так и отличительные особенности для каждого отдельного случая.
Аутоиммунный синдром Толосы-Ханта развивается после перенесенных инфекций, нервных стрессов, переохлаждения. Для него характерно острое начало, умеренные или сильно выраженные боли в области глазного яблока.
Чаще поражается глазодвигательный нерв с ограничением движения глаза внутрь и . У больных наблюдается расходящееся косоглазие, опущение верхнего века, экзофтальм легкой степени, отек конъюнктивы (оболочки глаза).
Болевая офтальмоплегия, вызванная врожденным нарушением мозгового кровообращения, возникает на фоне стабильно повышенного артериального давления.
Отличается острым характером и умеренным болевым синдромом. Поражаются отводящий и глазодвигательный нервы. Пучеглазие и отек при этом варианте не наблюдается.
Экзофтальм, как один из симптомов СТХ
При наличии опухоли заболевание начинается подостро. Основные симптомы синдрома Толосы-Ханта в этом случае: экзофтальм, значительный отек оболочки глазного яблока, паралич черепно-мозговых нервов (одного или нескольких).
Синдром при орбитальном миозите развивается умеренно, с интенсивными болями и ярко выраженным пучеглазием, отеком и расстройством зрения (диплопия).
Синдром Толосы-Ханта, наступивший вследствие воспаления оболочки мозга развивается стремительно. При этом отсутствуют симптомы инфекции и менингеальные знаки (рефлекс Кернига, повышенный тонус мышц ─ ригидность). Отечность и экзофтальм не проявляются.
Идиопатическому СТХ подвержены люди старческого возраста. Болевой синдром выражается не всегда.
Общие симптомы синдрома:
- развивается болезнь всегда односторонне;
- одновременное развитие паралича мышц глаза и резкой боли внутри глазницы;
- поражение глазодвигательных нервов;
- прогрессивное начало симптоматики, от нескольких дней до нескольких недель;
- внезапное, беспричинное ослабление основных симптомов заболевания (ремиссия);
- вероятность рецидивов спустя несколько месяцев или лет.
Как это выглядит в жизни:
Эпидемиология
Обычно в анамнезе больных имеется недавний контакт на открытом воздухе с оленьими хомячками или проживание в местности, где обитает множество упомянутых грызунов.
Групповые случаи хантавирусного легочного синдрома наблюдаются среди рабочих, которые очищают зараженные грызунами дома. Примерно 50% случаев заболевания приходится на период с мая по июль. Почти все больные — люди от 12 до 70 лет, 60% из них в возрасте 20-39 лет.
У детей до 12 лет случаи заболевания регистрируются редко. 2/з больных — мужчины, что, вероятно, отражает их более активную деятельность на свежем воздухе.
Чем обусловлено почти полное отсутствие случаев заболевания среди детей младшего возраста — врожденной невосприимчивостью или отсутствием контакта с возбудителем — неизвестно. Во время вспышек в Аргентине удалось доказать передачу инфекции от человека.
У своих животных-резервуаров хантавирусы вызывают пожизненную бессимптомную инфекцию. Зараженные животные могут выделять вирус со слюной, мочой и калом в течение многих недель, однако продолжительность выделения и период максимальной заразности остаются неизвестными.
Присутствие вируса в слюне, чувствительность данных животных к парентеральному заражению хантавирусами и полевые наблюдения за зараженными грызунами указывают на то, что важный механизм распространения вируса среди грызунов — укусы. В заражении человека участвуют аэрозоли, образовавшиеся из слюны или выделений грызунов.
Люди, посещавшие места ухода за животными, где находили приют грызуны, заражались после контактов, длившихся не менее 5 мин. Возможно, хантавирусы распространяются через загрязненную пищу и раны кожи или слизистых оболочек; передача людям происходила при укусах грызунов.
Передача хантавируса от человека к человеку встречается чрезвычайно редко, однако зафиксирована в Аргентине.
Симптомы
В хантавирусном легочном синдроме выделяют продромальную и сердечно-легочную стадии. В среднем от появления продромальных симптомов до госпитализации проходит 5,4 сут. Средняя продолжительность времени от появления симптомов до смерти 8 сут (медиана 7 сут, пределы колебаний 2-16 сут).
В продромальный период чаще всего встречаются лихорадка и миалгия (100%), кашель или одышка (76%), желудочно-кишечные расстройства, включающие рвоту, диарею и боль в средней части живота (76%), головная боль (71 %). Сердечно-легочная стадия манифестирует нарастающим кашлем и одышкой.
При физикальном обследовании в этот период чаще всего обнаруживается учащенное дыхание (100%), тахикардия (94%) и артериальная гипотония (50%). При наиболее тяжелом течении быстро развивается острый отек легких, гипоксия и шок.
В летальных случаях отек легких сопровождался тяжелой гипотонией, часто приводящей к синусовой брадикардии, электромеханической диссоциации, желудочковой тахикардии или фибрилляции. Артериальная гипотония может усугубляться даже при адекватном лечении.
Диагностика
Хантавирусный легочный синдром следует предполагать у ранее здорового человека, у которого после периода лихорадки развилась острая дыхательная недостаточность. С высокой вероятностью на хантавирусы указывает тромбоцитопения в сочетании с лихорадочным продромальным периодом и контактом с дикими грызунами в весенние или летние месяцы.
Для подтверждения диагноза определяют антитела к хантавирусам класса М. Хантавирусный антиген можно выявить в тканях с помощью иммуногистохимического исследования или амплификации нуклеотидной последовательности хантавируса методом ПЦР с обратной транскрипцией.
Помощь в диагностике, эпидемиологических исследованиях и сдерживании вспышки можно получить в департаменте здравоохранения.
Лечение
Необходимо обеспечить достаточную оксигенацию, а также поддерживать функцию сердечно-сосудистой системы. Патофизиология хантавирусного легочного синдрома сходна с таковой шока при лихорадке денге.
Для лечения артериальной гипотонии с клиническими проявлениями следует использовать вазопрессорные или инотропные средства в сочетании с внутривенным введением разумных объемов жидкости, чтобы не усугубить отек легких.
Рибавирин, раннее внутривенное введение которого при геморрагической лихорадке с почечным синдромом порой спасает жизнь, при хантавирусном легочном синдроме бесполезен.
Прогноз
Летальность составляет около 50%. Высокоспецифичными и чувствительными прогностическими факторами летального исхода служат резкие отклонения гематокрита, содержания лейкоцитов, ЛДГ и АЧТВ.
Что такое Синдром узла коленца
Синдром узла коленца (ганглионит узла коленца, невралгия узла коленца, синдром Ханта) вызывается вирусом. Может протекать в легкой, выраженной и тяжелой форме. Проявляется характерной для ганглионитов триадой: болевым синдромом, герпетическими высыпаниями и гипестезией в зоне иннервации узла.
Периодические или постоянные боли возникают преимущественно в области уха, но нередко распространяются на затылок, лицо, шею.
Появляются высыпания, которые определяются зоной иннервации коленчатого узла (барабанная полость, барабанная перепонка, наружный слуховой проход, ушная раковина, козелок, противокозелок, область слуховой трубы, язычок, небо, миндалины, нередко лицо и волосистая часть головы).
Рядом с коленчатым узлом проходят двигательные волокна лицевого нерва, поэтому синдром включает и симптомы, связанные с поражением этого нерва. Кроме нарушения вкуса в области передних 2/3 языка, у больных о тмечается гиперестезия, а в дальнейшем гипестезия в области наружного слухового прохода, передней трети языка и, реже, всей половины лица. Иногда снижается слух, возникают зво н в ушах, горизонтальный нистагм и головокружение.
Источник: https://yazdorov.win/nevralgiya/sindrom-uzla-kolentsa.html
Невралгия Ханта (синдром коленчатого ганглия)

На самом деле, эта форма невралгической боли является воспалительным заболеванием.
В основе этого поражения лежит проявление герпетической инфекции, которая очень часто является причиной не только острой, но и хронической невралгии.
Достаточно вспомнить классическую картину постгерпетической невралгии, которая возникает спустя длительные промежуток времени после заболевания опоясывающим лишаем.
Признаки синдрома Рамсея Ханта
Синдром Рамсея Ханта – это поражение герпесвирусом коленчатого узла, который находится в системе промежуточного нерва.
Такой достаточно сильный герпес, как на фото, может привести к невралгии Ханта
Второе название этого заболевания – невралгия Ханта. Это заболевание было открыто около сотни лет назад американским неврологом Хантом. Его открытию способствовала характерная клиническая картина, а именно высыпания герпеса на лице пациента с появлением характерного болевого синдрома.
Ганглий коленца (2) это и есть коленчатый ганглий о котором идет речь
Симптомы поражения коленчатогоганглия
Отличительной особенностью воспалительного поражения коленчатого ганглия является паралич лицевой мускулатуры на стороне поражения. Этот симптом возникает потому, что в области коленчатого ганглия залегает лицевой нерв, который занимается ипсилатеральной (на той же самой стороне) иннервацией мускулатуры мимических мышц.
Паралич лицевой мускулатуры, вызванный поражение коленчатого ганглия
Но кроме пареза, который может быть выражен не очень сильно, или вообще незаметен (в крайнем случае, может быть легкая сглаженность носогубной складки), характерным симптомом является сильные «ушные боли» на стороне поражения. Их характер, как и положено, при герпетических высыпаниях, носят нейропатический (жгучий) характер. Они могут иррадиировать в область затылка, сосцевидного отростка, и даже в соответствующую половину шеи.
В том случае, если внимательно посмотреть на лицо пациента, то можно увидеть герпетические высыпания, которые локализованы в области наружного слухового прохода. Также часто можно видеть высыпания на слизистых, например, на миндалинах.
Поскольку этот ганглий лежит сравнительно близко от проводящих органов слуха, поэтому могут присоединяться такие симптомы, как головокружение, звон в ушах, или снижение слуха. В этом «виноват» преддверно-улитковый нерв, причем после появлений этих симптомов можно увидеть появление горизонтального нистагма, или дрожания глазных яблок.
Преддверно-улитковый нерв
Резюмируя, можно сказать, что синдром Ханта – это не что иное, как ушной опоясывающий герпес, для которого характерно:
- боль и высыпания герпеса в наружном слуховом проходе;
- наличие высыпаний за ушной раковиной;
- появление периферического лицевого пареза на стороне поражения;
- появление шума в ушах, а также расстройство вкуса, слезоотделения и нарушение потоотделения на соответствующей стороне лица.
Как и при всех герпетических поражениях, клиническая картина развивается достаточно быстро. Краеугольным камнем всего лечения является назначение при первых же жалобах противовирусной терапии, направленной на прекращение развития вирусов герпеса, и снижение отека коленчатого узла. Наиболее эффективными являются валацикловир, ацикловир.
Валацикловир может продаваться под разными названиями, на фото тот же Валацикловир под названием Валвир
С симптоматической целью вводят обезболивающие из группы НПВС, противосудорожные средства для купирования нейропатической боли. Также возможно назначение таких препаратов, как антидепрессанты.
Поскольку при этом заболевании развивается парез мимической мускулатуры, то необходима физиотерапия, электрофорез с дибазолом и тиамином, массаж и самомассаж мимической мускулатуры. Это нужно проделывать с целью, как можно быстрее восстановить функцию лицевого нерва.
Кроме этих видов лечения, можно провести инфузию Берлитиона, или других препаратов, которые обладают выраженными цитопротекторными свойствами (тиоктацид, альфа – липоевая кислота).
При развитии симптомов головокружения и снижения слуха, рекомендовано использовать блокаторы гистаминовых рецепторов: «Бетасерк», «Вестибо», «Бетагистин». В случае появления тошноты и рвоты показано назначение центральных дофаминолитиков, которые обладают выраженным противорвотным эффектом («Церукал, или метаклопрамид).
Прогноз зависит от оперативности начала лечения. В том случае, если противовирусное лечение начато своевременно, то парез лицевого нерва не успевает развиться, либо выражен незначительно. Это повышает процент полностью выздоровевших пациентов, без какого – либо остаточного неврологического дефицита.
Источник: http://nevralgia24.ru/vidy-nevralgii/nevralgiya-xanta-sindrom-kolenchatogo-gangliya/
Клиническая картина и лечение синдрома узла коленца
- Клиническая картина
- Жизненный прогноз
- Лечебные мероприятия
Синдром узла коленца (синдром Ханта) представляет собой ганглионит либо невралгию этого образования, который вызывается герпетическим вирусом — зостер.
Коленцем называется острый изгиб какого-либо анатомического образования, к примеру, изгиб лицевого нервного ствола во внутренней стенке среднего уха. Такое образование как узел коленца располагается в лицевом канале височной кости, в самой ее пирамиде.
Заболевание относится к группе мононейропатий лицевого нерва.
В соответствии с течение подразделяется на следующие формы:
- легкая;
- выраженная;
- тяжелая.
Этиологическим фактором выступает возбудитель вирусной природы – герпес зостер.
Клиническая картина
Клиническая картина представлена типичной для ганглионитов триадой:
- болезненный синдром;
- герпетические высыпания;
- снижение чувствительности в области иннервирования узла.
Болевые ощущения, которые могут быть как периодическими, так и иметь постоянный характер, возникают, главным образом, в ушной области. Однако, такое ощущение может иррадиировать в затылочную, лицевую и шейную области.
Пациент предъявляет жалобы на пузырчатые высыпания, которые ограничиваются зоной иннервирования коленчатого узла (барабанная полость и перепонка, наружный слуховой проход, раковина уха, козелок с противокозелком, зона слуховой трубы, язычок, миндалины, небо, зачастую лицевая и волосистая область головы).
Непосредственно с коленчатым узлом размещаются двигательные волокна фациального нерва, таким образом, клиника состоит из проявлений, связанных с повреждением нервных волокон указанного нейрального ствола.
Дополнительно к расстройствам вкусовой сферы в зоне передних двух третей языка у пациентов наблюдается повышенная чувствительность, в последующем гиперестезия может смениться снижением чувствительности в зоне наружного слухового прохода, передней 1/3 языка и редко 50% лицевой поверхности.
В некоторых случаях понижается слух, больной жалуется на звуковые явления в ушах, нистагм по горизонтальному типу и головокружение.
Патологический процесс иногда продолжается несколько недель, однако, преимущественно, длительность значительно увеличивается.
Жизненный прогноз
В большей части жизненный прогноз благоприятный. Некоторые источники утверждают о возможности развития повторений.
Лечебные мероприятия
Основную долю в лечебных мероприятиях отводят на прием анальгетических препаратов. При более выраженном болезненном синдроме показано назначение промедола и новокаина. Последний рекомендуется вводить внутривенным способом, либо подкожным в зоне наружного аурикулярного прохода. Также допускается введение новокаина посредством электрофореза.
Лечебную схему дополняют витаминными средствами группы В.
В наиболее сложных вариантах следует применять такие же препараты (антивирусная терапия), как и при терапии опоясывающего герпеса.
Антивирусная терапия предусматривает комплекс мер, состоящий из противовирусных, анальгезирующих и антивоспалительных средств в таблетированной форме и в виде мазей.
На максимальное действие специфического лечения можно рассчитывать, если начало было не позднее трех суток от дня выявления начальных клинических проявлений:
- Самыми действенными специфические антивирусными средствами (для взрослых):
- Валацикловир – по 100 мг трижды в сутки, курс — неделя.
- Фамцикловир –по 50 мг трижды в сутки, курс аналогичный.
- Ацикловир –по 80мг пять раз в день, курс – 7-10 дней.
- Зовиракс – 200 мг в день в период от семи до десяти дней.
Детям Ацикловир назначается в дозировке 0,02 г на килограмм веса, кратность приема – пятикратно в сутки.
- Анальгезирующие средства на начальных этапах болезни. В основном применяются НПВС. При этом следует обратить внимание на существующие противопоказания.
- Антидепрессанты. Показаны в случае затяжных форм болезненного синдрома:
- Медикаменты на основе глюкокортикостероидных препаратов (ГКС):
- Дипросан, Кеналог.
- Преднизолон.
- Дексаметазон.
- Блокады новокаином. Комбинация новокаина и ГКС в виде симпатических и эпидуральных блокад оказываю хороший эффект при сильно выраженном болевом синдроме.
- Применение инфракрасного и видимого спектра облучений способствует снижению болевое ощущение и уменьшению продолжительности периода специфической сыпи.
Источник: https://vashaspina.ru/klinicheskaya-kartina-i-lechenie-sindroma-uzla-kolenca/
Воспаление узла коленца это
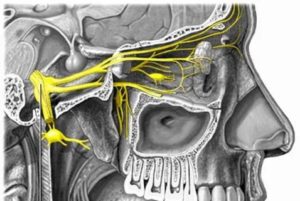
Синдром узла коленца (синдром Ханта) представляет собой ганглионит либо невралгию этого образования, который вызывается герпетическим вирусом — зостер.
Коленцем называется острый изгиб какого-либо анатомического образования, к примеру, изгиб лицевого нервного ствола во внутренней стенке среднего уха. Такое образование как узел коленца располагается в лицевом канале височной кости, в самой ее пирамиде.
Заболевание относится к группе мононейропатий лицевого нерва.
В соответствии с течение подразделяется на следующие формы:
- легкая;
- выраженная;
- тяжелая.
Этиологическим фактором выступает возбудитель вирусной природы – герпес зостер.
Описание
Синдром Рамсея Ханта. Герпетическое поражение лицевого коленчатого узла с развитием ганглионита. Клинические проявления включают общеинфекционную симптоматику, одностороннюю пузырьковую сыпь и боли в области ушной раковины, парез лицевого нерва.
Возможны расстройства слуха, вестибулярные нарушения. Диагноз выставляется на основании клинических данных, герпетическая этиология подтверждается ИФА, ПЦР, дополнительно проводится исследование иммунного статуса.
Лечение комплексное, состоит из противовирусной терапии, антиэпилептических, седативных, витаминных, сосудистых фармпрепаратов.
Дополнительные факты
Источник: https://lift74.ru/vospalenie-uzla-kolenca-jeto/







