О красной коже новорожденного: почему ребенок краснеет, когда это пройдет

У родителей массу беспокойств вызывают даже незначительные покраснения на коже. Как показывает практика, в большинстве ситуаций причин для волнения нет. Высыпания на коже грудничков, в основном, носят временный характер и проходят к концу периода новорожденности.
Карапуз с красными щеками
Красный цвет кожных покровов чаще всего наблюдается при рождении у недоношенных малышей. В таком случае причиной является то, что ребенок еще не успел набрать положенный вес, так как родился раньше времени. Через несколько недель, когда ребенок наберет недостающие граммы, он станет нормального розового цвета.
Красная кожа у новорожденного может наблюдаться и при появлении в положенный срок. Если у младенца выявляются физиологические покраснения кожи, то в таком случае никаких неприятных ощущений он не испытывает.
Поэтому, если ситуация не сопровождается повышением температуры тела, нарушением аппетита и сна, то явление считается совершенно нормальным. Дифференциальная диагностика патологических и физиологических состояний, связанных с красной кожей, проводится именно по этим критериям.
Причины покраснения кожи
Каждая женщина с нетерпением ждет появления на свет своего малыша. После его рождения появляется масса новых вопросов про уход за ним. Чаще всего в первые дни жизни грудничка родителей волнует вопрос, почему ребенок становится красный после рождения.
Физиология новорожденного кардинально отличается. После появления на свет ребенку требуется определенное время для адаптации. В этот период все органы и системы становятся полноценными и начинают нормально функционировать за пределами матки. Такое перестроение организма часто сопровождается изменениями цвета кожного покрова.
Обратите внимание! Цвет кожи ребенка может сильно различаться в зависимости от возраста, расы или этнической группы, температуры.
Цвет кожи у младенцев часто изменяется под влиянием окружающей среды или перемен в состоянии здоровья.
Эритема
Это выраженное покраснение кожного покрова малыша. Красная кожа появляется из-за того, что расширяются капилляры. Причиной часто является смена температуры. Окружающая среда гораздо прохладнее, нежели внутриутробная. Цвет кожного покрова нормализуется постепенно по прошествии 2-3 дней с рождения.
Телеангиэктазия
Телеангиэктазия классифицируется как патологическое состояние, при котором капилляры и мелкие сосуды под кожей чрезмерно проявляются. В результате этого цвет кожного покрова приобретает красноватый оттенок. У детей патология чаще всего имеет врожденный характер и проявляется с периода новорожденности. Спровоцировать телеангиэктазию могут следующие патологии:
- гормональные всплески;
- травмы кожи;
- разнообразные инфекции;
- аллергические реакции;
- болезненность.
При проявлении такой патологии ребенка важно перевести на правильное питание. При грудном вскармливании мама должна тщательно следить за своим рационом.
Грудничок с телеангиэктазией
Токсическая эритема
Звучит угрожающе, на самом деле ничего страшного из себя не представляет. Встречается у 31-72 процентов недоношенных детей. На 2-3-й день жизни у малыша появляются точки в виде желтовато-белых пупырышек с уплотнениями в центре, окруженными кружком покрасневшей кожи.
Высыпания распространяются на туловище и конечности. Могут присутствовать при рождении или появиться в первые 24-48 часов жизни. Появление сыпи никак не сказывается на самочувствии грудничка и обычно исчезает в течение недели без какого-либо лечения.
Когда проходит покраснение кожи
Язвочки на попе у новорожденного — причины и лечение эрозии
В большинстве случаев, независимо от того, почему новорожденный краснеет, прогноз чаще всего всегда благоприятный. Физиологические покраснения проходят быстро. Токсическая эритема также должна пройти в течение двух недель. Для большинства красных пятен на коже прогноз идентичен, так как они имеют тенденцию к регрессу.
Диагностика и методы лечения красной кожи
Красная мелкая сыпь на языке у ребенка — причины появления
При возникновении соответствующей проблемы родителей волнует вопрос, когда пройдет краснота у новорожденного. Ответ полностью зависит от причины такого состояния, выяснить которую можно только после прохождения обследования. Если ребенок родился красным, то для диагностики доктором проводится визуальный осмотр.
Обратите внимание! Все элементы высыпаний имеют характерный вид. Как правило, анализы при таких видах сыпи не проводят.
Инструментальная диагностика требуется в случае подтверждения диагноза гемангиомы. Поскольку такие расширенные сосуды могут быть на внутренних органах, то проводится ультразвуковое исследование брюшной полости и забрюшинного пространства.
Основами лечения красной кожи у грудничка считаются, прежде всего, предотвращение перегревания и недопущение повторного раздражения кожного покрова.
Диета кормилицы
В случае грудного вскармливания из рациона мамы необходимо убрать все продукты, способные вызвать аллергию: это, в первую очередь, цитрусовые, ягоды, шоколад, мед. Рекомендуется наладить сбалансированное питание. В пищу следует употреблять каши, постное мясо, овощи, чай с молоком.
Обработка зеленкой
Если цвет кожи новорожденного ребенка приобретает красный оттенок, и появляются высыпания, врачи часто назначают обработку этих мест зеленкой. Она является отличным антисептиком.
Обработка зеленкой красных пятен на коже у грудничка
Противоаллергические препараты
В отличие от взрослых, кожные детские болезни проявляются немного иначе. Поэтому важно быть предельно внимательным, чтобы не пропустить на коже отечность, пузырьки и изменения привычных аллергических пятен.
Если красное лицо у грудничка, и причиной такого состояния является аллергия, то в таком случае назначается один из следующих препаратов:
- Д-пантенол;
- Бепантен;
- Фенистил;
- Супрастин;
- Кларитин.
Препарат подбирается в каждом случае индивидуально, в зависимости от возраста и поставленного диагноза.
Что делать в случае покраснения кожи
Профилактика появления красноватой кожи воспалительного характера на определенных участках, например, в области подгузника, заключается в правильном уходе за ребенком.
Кожа новорожденного очень нежная и требует ежедневного очищения и ухода. Если все же стал новорожденный красный, то ни в коем случае не следует паниковать.
В первую очередь, необходимо проконсультироваться со специалистом, который поставит точный диагноз и определит необходимость лечения.
Облазит кожа на пальцах рук у ребенка — причины
Часто, когда проходит краснота у новорожденных, на ее месте появляются шелушения, справиться с которыми можно с помощью кремов, таких как Бепантен или Боро-плюс.
Красная кожа у новорожденного сразу после рождения – это нормальное явление, которое часто не требует никаких действий. Если на кожном покрове появляется на фоне красноты какая-то сыпь, либо есть красные пятна, то в таком случае нужна консультация врача.
Обратите внимание! Любые изменения, которые могут появиться на коже внезапно, которые нарушают аппетит, сон и общее состояние ребенка, могут быть опасными и требуют незамедлительной помощи.
Ребенок красный после рождения
Кожа новорожденного очень нежная и легко раздражается. Чтобы избежать всевозможных проблем, за ней необходимо правильно ухаживать. Бывают ситуации, когда кожный покров младенца становится красным в первые дни жизни. Чаще всего это является нормой и не требует вмешательства. Самое главное, чтобы грудничок чувствовал себя хорошо, и у него не было никаких дополнительных признаков заболевания.
Источник: https://kpoxa.info/zdorovie-pitanie/krasnaya-kozha-novorozhdennogo-prichiny.html
Новорожденный тужится и краснеет, кровоизлияние у младенца

Научиться расшифровывать младенческий «язык» – сложная задача, но большинство родителей с ней успешно справляется в течение первых недель после выписки из роддома. Однако в некоторых случаях понять действия крохи непросто.
Как реагировать, если новорожденный тужится и краснеет? Не обращать внимания или вызывать доктора? Правильный вариант ответа зависит от общей картины, поскольку причины такого поведения могут быть различными: от банального недовольства до серьезных проблем со здоровьем.
Особенности физиологии
Новорожденный чаще всего тужится и покряхтывает во время дефекации. При этом его личико краснеет из-за прилива крови вследствие прилагаемых усилий. Такое поведение не означает, что у крохи запор. Работа его желудочно-кишечного тракта находится в процессе налаживания, и с выведением из организма непереваренных остатков пищи возникают сложности. Особенности физиологии младенца:
- неразвитые мышцы живота не помогают пище продвигаться по кишечнику;
- мягкий, неоформленный стул не оказывает давления на анус;
- сфинктер прямой кишки неспособен достаточно сокращаться.
Помимо этого, сила гравитации не оказывает влияния на процесс дефекации, так как малыш все время лежит. В результате, чтобы опорожнить кишечник, ему приходится натуживаться. Зачастую малыш какает во время сосания груди, когда мускулатура ЖКТ расслабляется.
Желание помочиться также может быть причиной натуживания и покраснения. Все дело в слабости мышц мочевого пузыря, которые укрепляются по мере взросления. Но важно внимательно следить за состоянием половых органов.
Если «мокрые дела» сопровождаются плачем и криком, это может указывать на фимоз (сужение крайней плоти) у мальчиков и синехии (сращивание половых губ) у девочек. Ребенка нужно показать детскому хирургу.
Сигнал о дискомфорте
Если младенец краснеет, кряхтит, выгибается и тужится, вполне вероятно, что он испытывает небольшой дискомфорт. Многие детки выражают свое недовольство именно таким «языком», переходя на крик, когда родители упорно отказываются понимать суть проблемы. Причем делают они так не только в период бодрствования, но и во сне.
Возможные причины:
- голод;
- сложности с приемом пищи – непривычный вкус еды, молоко/смесь слишком сильно или слабо течет из груди/бутылочки;
- мокрый подгузник;
- неудобная одежда;
- жарко или холодно;
- в носу образовались корочки из-за сухого воздуха;
- возникло желание почувствовать мамину заботу и так далее.
Чтобы «ворчание» не перешло в плач, родителям стоит адекватно отреагировать на поведение крохи: покормить, поменять подгузник, снять лишнюю одежду, проверить, не давят ли тугие резинки, и так далее. Если малыш проявляет выраженное беспокойство, отказывается от еды и кажется вялым, стоит измерить температуру и обратиться за помощью.
Колики
Незрелость ферментативной и нервной систем грудничка приводит к появлению колик – сильных болей в животе, вызванных растяжением стенок кишечника газами и пищей. Обычно они беспокоят кроху после еды, но могут начаться и во сне. При этом новорожденный плачет, подтягивает ножки, краснеет и тужится, пытаясь избавиться от газов. Как же ему помочь?
Профилактика
мера предупреждения колик – недопущение повышенного газообразования в кишечнике. При естественном вскармливании в рационе мамы не должно быть продуктов, которые провоцируют метеоризм, в том числе:
- свежей выпечки;
- капусты;
- бобовых;
- фруктов с кожурой;
- копченостей, маринадов, солений, острых блюд;
- газированных напитков;
- жирного мяса и так далее.
Если колики беспокоят малыша-«искусственника», может понадобиться замена смеси. Чаще всего проблемы возникают, если в продукте слишком много жиров, лактозы и мальтодекстрина. Оптимальный вариант – смесь с про- и пребиотиками, которые помогают наладить пищеварение. Независимо от типа питания важно не перекармливать кроху.
Другое направление профилактики – предупреждение заглатывания воздуха и способствование его выходу. Основные рекомендации:
- выкладывать кроху на живот на 3-5 минут;
- следить, чтобы новорожденныйзахватывал ареолу соска;
- сцеживать немного молока, если оно течет очень сильно;
- делать небольшое отверстие в соске бутылочки;
- держать ребенка после еды «столбиком», пока он не отрыгнет воздух.
Кроме того, важно не перегревать грудничка. Слишком теплая одежда, высокая температура в помещении и низкая влажность воздуха приводят к тому, что малыш теряет влагу. Его кишечные соки сгущаются, и пища хуже переваривается.
Способы помощи
Снять болезненный спазм и облегчить отхождение газов можно с помощью массажа и прикладывания тепла. Стоит положить на животик теплую пеленку или шарфик и погладить сверху рукой возле пупка по стрелке часов.
Многих малышей успокаивает выкладывание животом на голый живот мамы, другой вариант – поместить кроху на колени взрослого спинкой вверх. Также можно проделать с ним упражнение «велосипед» или искупать в теплой воде.
По согласованию с педиатром малышу можно давать лекарственные препараты с ветрогонным и обезболивающим эффектом – «Эспумизан», «Бебинос», «Бейби Калм», «укропную воду», чай из ромашки, «Плантекс». Еще один способ – поставить газоотводную трубку.
Запор
Новорожденный краснеет, тужится, стонет и не может покакать? Вполне вероятно, что у него запор. Малыши-«искусственники» должны опорожнять кишечник каждый день. При естественном вскармливании стул обычно наблюдается несколько раз в сутки или, наоборот, 1 раз в 2-3 дня.
Но педиатры считают, что отклонение от временных норм не является признаком запора, так как у ребенка до года может быть индивидуальный график дефекации. Основные симптомы – болезненность при выходе каловых масс, их темный цвет, неприятный запах и очень твердая консистенция.
Предупредить запор у младенца можно, отрегулировав питание. Кормящей маме не стоит употреблять слишком много белого хлеба, мясных блюд, орехов, молока, риса и бананов. В жару малышу следует обязательно давать воду.
При искусственном кормлении важно не делать смесь слишком густой и обеспечивать кроху достаточным количеством воды. Иногда целесообразно ввести в рацион кисломолочную смесь.
При возникновении проблем с дефекацией стоит проконсультироваться с врачом. Он может назначить слабительное на основе лактулозы или свечи с глицерином. Хорошо помогают при запоре массаж живота и гимнастика. Действенное упражнение – подтягивание к животику согнутых в коленях ножек. В крайнем случае следует поставить клизму.
У ребенка может наблюдаться «голодный» запор из-за нехватки питательных элементов. При этом кроха пытается опорожнить кишечник, но каловых масс недостаточно. Другие признаки – дефицит веса и вялость. Малыш нуждается в докороме смесью или более частых прикладываниях к груди.
Кровоизлияние
В редких случаях беспокойное поведение и покраснение крохи могут быть обусловлены кровоизлиянием в головной мозг (внутричерепным кровотечением). Оно возникает из-за разрыва одного или нескольких сосудов вследствие нехватки кислорода или механического повреждения.
Провоцирующие факторы
Кровоизлияние обнаруживается сразу после рождения или в первые дни жизни. Основные провоцирующие факторы:
- роды намного раньше или позже срока;
- крупная головка у малыша и/или узкий таз у матери;
- стремительные или длительные роды;
- неграмотное вмешательство врачей;
- гипоксия, инфекции в пренатальный период.
Наиболее существенной предпосылкой считается недоношенность. Частота кровоизлияния у новорожденных, появившихся раньше срока с весом до 1,5 кг, – 50%. Риск патологии у малышей, рожденных в срок, – 0,1%. Кроме того, внутримозговое кровотечение может стать результатом черепно-мозговой травмы.
Виды и симптомы
В зависимости от локализации пораженных сосудов выделяют несколько видов кровоизлияния: эпидуральное, субдуральное, субарахноидальное, желудочковое. Для каждого из них характерна своя симптоматика.
Эпидуральное кровоизлияние наблюдается при разрыве сосудов, расположенных между твердой оболочкой мозга и костями черепа. Его признаки:
- судороги;
- удушье;
- снижение давления и частоты сердцебиения;
- расширение одного из зрачков.
Субдуральное кровотечение характеризуется повреждением сосудов, находящихся между твердой и мягкой мозговыми мембранами. Его симптомы:
- отклонение глазных яблок;
- разные размеры зрачков, отсутствие реакции на свет;
- напряжение мышц затылка;
- сопор, кома.
Субарахноидальное кровоизлияние возникает в результате нарушения целостности сосудов между веществом мозга и паутинной оболочкой. У новорожденных оно встречается чаще всего. Его признаки:
- возбуждение ребенка – покраснение, крик, нарушение сна;
- увеличение объема головы;
- напряжение мышц затылка;
- судороги, косоглазие.
Кровоизлияние в желудочки и вещество мозга диагностируется у недоношенных детей в первые дни жизни. Его симптомы:
- посинение кожи;
- приступы остановки дыхания;
- вялость, апатичность.
Диагностика, лечение, последствия
Внутричерепное кровотечение у младенца выявляется на основании внешних признаков и инструментальных методов – компьютерной томографии, рентгена, исследования ликвора, электроэнцефалограммы, анализа крови. В результате диагностики врач определяет степень поражения мозга.
Основной метод лечения – удаление скопившейся крови с помощью операции. Если хирургическое вмешательство нецелесообразно, практикуется поддерживающая терапия:
- препараты, повышающие свертываемость крови;
- переливание тромбомассы;
- мочегонные средства;
- медикаменты, снижающие возбуждение ЦНС;
- витамины и так далее.
Последствия кровоизлияния зависят от его тяжести и локализации. При субдуральном и эпидуральном кровотечениях прогноз неблагоприятный: существует вероятность летального исхода и серьезных патологий ЦНС в будущем (ДЦП, задержки развития, эпилепсии).
Если повреждение сосудов привело к кровоизлиянию в субарахноидальное пространство, желудочки или вещество мозга, то высоки шансы на полное выздоровление.
В течение некоторого времени ребенок будет нуждаться в реабилитационных мероприятиях – массаже, гимнастике, физиопроцедурах.
Покраснение малыша в подавляющем большинстве случае не является признаком проблем со здоровьем. Обычно кровь приливает к коже потому, что крохе приходится прилагать усилия для удовлетворения своих естественных потребностей или подачи сигнала взрослым о дискомфорте. Другие распространенные причины – колики и запор.
Устранить их можно с помощью нормализации питания, массажа, гимнастики и лекарств, назначенных врачом. Крайне редко возбуждение и краснота вызваны серьезной патологией – кровоизлиянием в головной мозг вследствие сложных родов, гипоксии или травмы черепа.
Такое состояние всегда сопровождается другими симптомами неблагополучия и требует срочной помощи.
Источник: https://mirgrudnichka.ru/zdorove-i-lechenie/mladenets-krasneet-i-tuzhitsya.html
Почему возникают красные щеки у ребенка
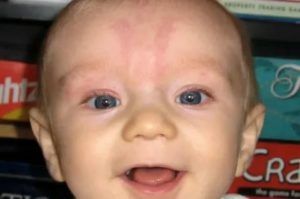
Заметив покраснение щек у ребенка, родители скорее приступают принимать меры, не разобравшись в причине. Большинство мам, кормящих грудью, полагают, что это реакция на какой-то съеденный продукт, и садятся на строгую диету.
Если малыш питается смесью, то грешат на нее, и скорее пытаются перевести его на другой молочный продукт. Другие же считают, что дело в прикорме, и грудничка начинают ограничивать в нем. Однако часто причина кроется совершенно не в питании.
О том, почему наблюдаются красные щеки у ребенка и что с этим делать, рассмотрим в этой статье.
Причин покраснения щек много, от банальной реакции на морозную погоду до серьезной патологии. Чтобы не упустить развитие заболевания или, напротив, не бить тревогу раньше времени, важно обратить внимание на сопутствующие симптомы, ведь красные щеки могут свидетельствовать о болезни некоторых органов и систем.
Диатез
Педиатры называют покраснение щек первым признаком диатеза у грудничка. Это не заболевание, а разновидность аллергической реакции, которая в детском возрасте встречается очень часто, даже у новорожденных. Паниковать из-за этого не стоит, он успешно лечится в любом возрасте без особых усилий.
Причиной диатеза чаще всего является неправильное питание кормящей мамы, употребление токсических веществ (в том числе, некоторых лекарственных препаратов). Также на реакцию ребенка влияет наследственный фактор и экологические условия среды.
Кроме красных щек наблюдаются опрелости в местах, где образуются складочки (шея, коленки, паховая область, локти), красная сыпь, нерегулярный стул, раздражение слизистых (конъюнктивит), сухие корочки желтого цвета на голове (себорейный дерматит). Поверхность языка становится неравномерной.
Диатезу больше подвержены дети с избыточной массой тела.
Лечение диатеза заключается в нормализации рациона питания кормящей мамы или переходе на другую смесь, но точный диагноз может быть установлен только врачом.
Атопический дерматит
Имеет некоторую схожесть с диатезом, но может быть вызван не только продуктами питания, но и различными другими раздражителями: ткани, косметические средства, шерсть животных, пыль, лекарства и даже некоторые болезнетворные микроорганизмы (бактерии, вирусы, грибы).
Одним из ключевых признаков атопического дерматита является выраженная кожная реакция: покраснение, появление капиллярной сетки, высыпания, зуд, сухость и шелушение кожи. Чаще всего эти симптомы поражают именно область лица, поэтому красные щеки могут указывать на это заболевание.
В этом случае ребенка надо показать педиатру или дерматологу, которые проведут более детальную диагностику (осмотр, анализ крови, мочи, кала, кожные пробы) и назначат лечение.
Оно заключается в исключении контакта с раздражителем и снятии симптомов с помощью местных препаратов (мазь, крем, гель) с противовоспалительным, антибактериальным, кератолитическим, антисептическим действиями.
В запущенных случаях назначают гормональные мази.
Аллергическая реакция
У детей аллергия не редкость, особенно у грудничков: они только начинают знакомиться с окружающей средой, поэтому организм на некоторые вещества и частицы реагирует негативно.
Чаще всего аллергические реакции у детей возникают при наличии генетического фактора: если мама, папа или кто-то из ближайших родственников склонен к ней, то риск появления аллергии у ребенка возрастает.
Если беременная на третьем триместре употребляла продукты, обладающие высокой степенью аллергенности (цитрусовые, шоколад, орехи, мед, красные, оранжевые овощи, ягоды, фрукты), то вероятность появления потом у ребенка аллергии очень высока.
Аллергия отличается от диатеза и атопического дерматита наличием признаков, кроме кожных реакций:
- длительные (более 10 дней) бесцветные выделения из носа, не характерные для вирусного насморка;
- зуд в носу;
- частое чихание;
- слезоточивость глаз;
- заложенность носа.
К кожной реакции относятся покраснения, сыпь, зуд, раздражение, сухость, шелушение, появление волдырей, отечность. Чаще всего страдают щеки, подбородок, спина, руки, живот и ягодицы.
Диагностикой занимается врач-аллерголог. Диагноз ставится на основе кожных проб. Лечение включает устранение аллергена, использование мазей, а также антигистаминных таблеток.
Воспаление легких (пневмония)
Это тяжелое и опасное заболевание, которое часто развивается как осложнение ОРЗ. В группе риска находятся дети в возрасте до 7 лет.
Характерным симптомом при воспалении легких у ребенка является покраснение щек при неестественно бледных губах, кончике носа. Кроме этого, он выглядит слабым, отказывается играть, много спит, у него отсутствует аппетит, температура поднимается до 39-40 градусов, появляются одышка, сильный кашель. Иногда может жаловаться на тошноту и головную боль.
В случае подозрения пневмонии у ребенка, нужно вызывать скорую помощь. При подтверждении диагноза, ребенка лечат в условиях стационара.
Инфекции (краснуха, корь, скарлатина, розеола)
При покраснении щек у ребенка можно заподозрить различные инфекции. На начальном этапе развития присутствуют классические их симптомы: слабость, ломота в теле, резкое повышение температуры.
При краснухе у ребенка температура поднимается незначительно. Ребенок жалуется на слабость, боль в горле, насморк. Появляется сильная слезоточивость, увеличиваются лимфоузлы. После этого все тело покрывается красными пятнышками, причем, сначала они возникают на лице, затем спускаются ниже.
Корь характеризуется появлением на слизистой щек белесых пятнышек с красным ободком и пятнистых высыпаний на теле. Инкубационный период болезни составляет до 21 дня.
У ребенка повышается температура тела до 40 градусов, из-за чего и отмечается покраснение щек.
Также могут наблюдаться слабость, головные боли, насморк, сухой кашель, воспаление слизистых оболочек глаз, увеличение шейных лимфоузлов, болезненные ощущения при глотании.
На 2 день болезни на слизистой щек появляются белесые пятна. На пятый день состояние ребенка улучшается. Однако спустя сутки у него вновь повышается температура тела и появляются пятнисто-папулезные высыпания, которые склонны к слиянию.
Скарлатину можно обнаружить при резком повышении температуры до 39-40 градусов, горячей коже лица. Ребенка тошнит, он жалуется на боль при глотании. Высыпания поражают сначала горло, как при ангине, затем шею, спину, верхнюю часть груди. При этом губы, носогубный треугольник и середина лица выглядят очень бледными по сравнению с другими частями лица, тела.
При розеоле появляются характерные пятна на щеках, которые при подробном осматривании оказываются скоплением множественных мелких высыпаний. При надавливании пятно становится бледнее.
Вирусные заболевания
При вирусных заболеваниях поднимается температура, может появиться кашель, насморк, слабость, ломота в теле. Нередко на щеках образуются крупные красные бляшки, которые выглядят, как следы от шлепков ладони.
Необходимо вызвать педиатра, чтобы поставить правильный диагноз и начать лечение.
Высокая температура тела
Повышение температуры может свидетельствовать о начале многих заболеваний, пока другие признаки не появились. В этом случае это приводит к расширению кровеносных сосудов, поскольку организм стремится отдать лишнее тепло. В результате наблюдается покраснение кожных покровов, особенно щек. Также отмечается покраснение глаз, слабость, ребенок становится капризным и отказывается от еды.
Глистные инвазии
Покраснение щек у ребенка может появиться из-за заражения паразитами (аскаридами, острицами, лямблиями).
Детский организм еще не способен полноценно бороться с глистными инвазиями по причине отсутствия пищеварительного фермента, уничтожающего личинки, и несовершенства иммунитета.
Краснота на щеках — это аллергическая реакция организма на токсические вещества паразитов, выделяющиеся в процессе их жизнедеятельности.
Аскаридоз у ребенка приводят к появлению сыпи, похожей на крапивницу (небольшие красные волдыри, сопровождающиеся сильным зудом). Острицы вызывают появление на лице больших красных пятен. Лямблии становятся причиной появления на щеках мелкой бесцветной, шелушащейся сыпи или волдырей, похожих на крапивницу.
К кожным проявлениям добавляются такие неприятные симптомы, как зуд в заднем проходе, особенно в вечернее время, потеря веса, снижение аппетита, бледность кожи, газообразование, вздутие живота, расстройства стула, пищеварения.
Повышение артериального давления
При гипертонии постоянно происходят приливы крови к кожным покровам, из-за чего лицо всегда горячее и красное. При повышенном давлении ребенок быстро утомляется, у него может присутствовать одышка и учащенное сердцебиение.
Часто ключевую роль в повышении давления у детей играет наследственный фактор.
Естественные причины
Иногда красные щеки у ребенка являются нормой, тем более, если этому не сопутствуют другие болезненные, неприятные симптомы.
Свежий воздух
Холодный воздух охлаждает кожу лица, поэтому организм ускоряет циркуляцию крови, активизируя кровообращение в капиллярах. Это защитный механизм. Чтобы согреть замерзшие участки кожи, к ним приливает кровь, поэтому щечки выглядят красными.
Психологическая реакция
Иногда ребенок реагирует на похвалу или, наоборот, гнев родителя или сверстника. Изменение психологического состояния приводит к расширению капилляров, которое происходит под воздействием нервных импульсов.
Физические нагрузки
Активные малыши любят бегать, играть в подвижные игры и заниматься спортом. При этом работают мышцы, а значит — нуждаются в большем количестве кислорода. Учащается сердцебиение, усиливается циркуляция крови в организме, из-за чего щеки краснеют.
Перегрев
При перегреве организм стремится регулировать температуру тела — включается механизм терморегуляции. Согревание способствует расширению подкожных капилляров и покраснению кожи. Уже через несколько минут после нормализации температуры окружающей среды или после купания симптом исчезает.
Механическое раздражение
У детей, особенно грудничков, очень нежная и чувствительная кожа, поэтому остро реагирует на любые механические раздражители: слюну, остатки пищи, трение. У детей постарше щеки могут покраснеть, например, из-за чесания или продолжительного сна на одном боку.
Обветривание
Сильный ветер или низкие температуры приводят к сужению капилляров, потому что организм стремится сохранить тепло. В результате кожа остается без должного питания, поэтому быстро теряет влагу.
Всего за 20-30 минут нахождения на улице нежная кожа ребенка может обветриться, что проявляется в виде равномерного покраснения или появлении красных пятен, шелушении, огрубении, появлении отечности и трещин.
Прорезывание зубов
Первые резцы у грудничка начинают прорезываться примерно в 4-6 месяцев. При этом он становится плаксивым, капризным, отказывается от еды. Причины покраснения щек в этот период:
- чрезмерная выработка слюны, которая вытекает наружу и раздражает кожные покровы;
- травмирование десны при прорезывании зубов у детей, из-за чего образуется отек, десны и щеки краснеют;
- может незначительно подняться температура, из-за чего кровь приливает к сосудам лица.
Это нормальный физиологический процесс, поэтому достаточно показать малыша стоматологу и следовать его указаниям.
Что делать
Если родители обнаружили покраснение щек у малыша, не стоит паниковать. В большинстве случаев это совершенно не опасно и связано с физиологическими изменениями в организме. В первую очередь, следует узнать, что делал он несколько минут назад. Если он долго гулял зимой или жарким летом, бегал или прыгал, вероятно, симптом исчезнет сам по себе.
Если ребенок находился дома в состоянии покоя, но у него внезапно покраснели щеки, нужно измерить температуру. При нормальных показателях следует вспомнить, не сталкивался ли он с новыми для него раздражителями: продуктами питания, тканями, лекарственными препаратами, гигиеническими средствами.
В течение дня следует понаблюдать за поведением, состоянием ребенка и обратить внимание на сопутствующие симптомы. Если через несколько часов симптом не проходит, нужно обратиться к врачу для диагностики возможного заболевания и назначения лечения.
Красные щеки не всегда указывают на здоровье малыша. Иногда покраснение может говорить о развитии вирусного или инфекционного заболевания, особенно если проявляется в совокупности с другими симптомами. В любом случае не стоит паниковать и заниматься самолечением — нужно показать ребенка педиатру.
185520.
Источник: https://moykarapuz.com/zdorove-rebenka/krasnyie-scheki-u-rebenka.html
Красные пятна и раздражения на коже ребенка – первая помощь и необходимое лечение

Из наиболее часто отмечающихся состояний в нежном возрасте специалисты (и мамы) выделяют покраснения на коже. Такие проявления случаются в разное время, локализуются на разных участках тела и сопровождаются различными симптомами, что, конечно, тревожит родителей.
Что служит причиной появления пятен, и как реагировать на них?
статьи:
16 причин появления красных пятен и раздражения на коже ребенка
Причин для появления покраснений у карапузов достаточно много. Чаще всего пятна проявляются в результате нарушения пищевого и температурного режима, как аллергия или диатез.
Но махать рукой на такие признаки не следует – они могут быть и симптомами конкретных заболеваний.
Самые распространенные причины появления «таинственных» красных пятен следующие:
- Опрелости у младенцев. Данное воспаление проявляется вследствие избытка влаги либо сильного трения на определенных участках тела. Как правило, в паховых складках, между ягодиц и подмышками, за ушками, в шейных складках, а также в нижней части живота. Степень опрелости может быть разной – от легкого покраснения до мокнущей эрозии с язвами.
Сопутствующие симптомы – зуд и жжение кожи.
- Потница. Эта причина покраснения развивается вследствие закупорки потовых желез и, соответственно, интенсивного потоотделения при отсутствии достаточного испарения влаги с поверхности кожи. Обычно данный процесс объясняется нарушением терморегуляции у малышей.
- Аллергическая реакция на продукты, съеденные мамой, при грудном вскармливании. Проявляется обычно покраснением щек, а также расстройством пищеварения (прим. – диареей, запором, коликами или даже рвотой).
- Атопический дерматит. При этом заболевании (прим.
– аллергическое наследственное заболевание) проявлениями будут аллергические реакции на лекарства и продукты, отечность и краснота щечек и ягодиц, появление желтых корочек на голове и бровях, симметричное покраснения на руках. Факторы, провоцирующие заболевание – неправильный уход за кожей, нагрузки на психику ребенка или же острые вирусные инфекции.
- Красные пятна на руках могут быть следствием контакта с аллергеном. Например, с бытовой химией, некачественным мылом и пр. Правда, кожа на руках может покраснеть и по причине воспалительного характера – тонзиллита, бронхита, а также из-за грибковой либо бактериальной инфекции или даже болезни печени/почек.
- Аллергия. Она может подстерегать ваше дитя даже там, где вы и подумать не могли. Организм малыша может отреагировать пятнами на сладкие фрукты и курицу, на грибы и молоко, на экзотические блюда и морепродукты. Также нередко встречается такая реакция на белье, постиранное стиральным порошком с высоким процентом ПАВ, на некачественную одежду и игрушки из вредных материалов, и пр.
- Укусы насекомых. Обычно они выражаются красными точками, припухлостью в месте укуса или даже серьезным опуханием участка укуса при условии аллергии. На сыпь, конечно, такие пятна не похожи, и их весьма просто отличить от других покраснений.
- Ветрянка. Здесь симптоматика более ясна: пятна проявляются по всему телу в виде сыпи, а через какое-то время вместо них образуются волдыри, которые всегда сопровождаются серьезным зудом. Также иногда отмечается температура и слабость. Основные места «локации» сыпи – это внутренняя сторона щек, подмышки, участки между пальцев.
- Корь. При этом инфекционном (заразном!) заболевании красная сыпь, распространяющаяся по всему телу, «сливается» в целые красные области, принимающие неправильную форму. Но это происходит только на 3-4-й день после начала заболевания. Предшествуют же ему кашель с насморком, светобоязнь и повышение температуры.
Со временем цвет сыпи становится коричневым, кожа же начинает шелушиться и сыпаться. Период болезни – около 2-х недель.
- Краснуха. Тоже заразное заболевание, характеризующееся появлением маленьких красных пятнышек через неделю (в среднем) после непосредственно заражения.
При болезни температура обычно не повышается (у детей), цвет пятен – розовый, а участки локализации сыпи – лицо и грудь, а также спина.
- Скарлатина (стрептококк). Попадание возбудителя происходит как воздушно-капельным путем, так и через грязь (игрушки и одежду, невымытые овощи).
Проявляется болезнь повышенной температурой, характерной болью в горле и красными пятнышками. Участки локализации пятен – лицо, пах и подмышки. Лечат скарлатину обычно антибиотиками.
- Эритема. В этом случае болезнь начинается с мелких точек на лице, постепенно образующихся в пятна, которые уже «мигрируют» на тело и конечности.
Возбудитель (микроорганизмы Чамера) проникают в детский организм с воздухом. Период болезни – 10-14 дней. Проходит она самостоятельно.
- Контагиозный моллюск. К сожалению, данное заболевание сегодня нередко настигает малышей, и родители практически впадают в панику – «что это такое?!». Ответ прост: вирусное заболевание.
Проявляется оно большими красными пятнами (при ослабленном иммунитете) – круглыми шариками-горошинками. Зуда при заболевании нет, боль тоже не отмечается. В большинстве случаев оно проходит самостоятельно.
- Крапивница. Заболеванием крапивницу не считают – это, скорее, реакция организма.
Причем, как правило, аллергическая и с сопровождением зуда, с большими красными пятнами и, иногда, их отечностью. Такая симптоматика может проявляться как при обычной аллергии (продукты, лекарства и пр.), так и вследствие серьезного пищевого отравления (в случае последней лучше обратиться в больницу, потому как основные симптомы отравления могут нагрянуть чуть позже).
- Розеола детская. Возбудитель – герпес 6-го типа. Сопутствующие симптомы – температура и появляющиеся после спада данной горячки красные пятна. Период болезни – неделя.
- Розовый лишай. Данная грибковая инфекция проявляется после купания в бассейне, после контакта с больным животным и даже как следствие сильной жары (от потницы и перегрева). Иногда сопровождается увеличением лимфоузлов малыша и температурой.
Первая помощь при покраснениях и раздражении на коже ребенка – когда нужно обратиться к врачу?
Что делать, если малыша «обсыпало» красными пятнами?
Все зависит от причины.
В большинстве случаев, если только речь не идет о заболевании, требующем серьезного лечения, помогает следующее:
- Исключаем контакты с аллергенами. Меняем детский гардероб исключительно на натуральные ткани. Приобретаем косметическую продукцию только проверенных брендов – без раздражителей в составе. Убираем все продукты из рациона, что способны вызвать подобную реакцию.
- Регулярно подмываем ребенка – каждый раз после смены подгузника! И регулярно купаем в ванной. Помочь в борьбе с раздражением кожи помогут отвары трав, добавленные в воду при купании. Лучше всего зарекомендовали себя ромашка, череда.
- Не перегреваем ребенка. «Сто одежек» на карапузе в теплой квартире могут привести не только к покраснениям, но и к перегреву. Одевайте чадо соответственно температуре в помещении и на улице.
- Выбирайте свободную одежду ребенку. Одежда не должна мешать движениям и тем более натирать кожу.
- Тщательно прополаскивайте, а потом проглаживайте одежду. Остатки стирального порошка на одежде способны вызвать аллергию, а с помощью утюга вы устраняете микробов и бактерий с детского белья. Кроме того, проглаживание устраняет складки, неровности и шероховатости, которые могут натирать кожу ребенка.
- Не используйте памперсы без резкой необходимости.
- Используйте средства, снижающие риск появления потницы или опрелостей.
- Не забывайте о защитных кремах при пересушивании детской кожи и в морозы.
Конечно же, в серьезных случаях ванна с чередой не поможет. Поэтому при появлении красных пятен не стоит тянуть с визитом к доктору.
Обращайтесь к педиатру и дерматологу, специалистам виднее – чем лечить покраснения, и в чем причина их появления.
Что касается препаратов для наружного применения (для устранения зуда, раздражения, красноты), можно обратить внимание на…
- Ментоловое масло и препарат «бороментол»: устранение зуда, охлаждающий и освежающий эффект.
- Д-пантенол: устранение зуда, регенерация кожных покровов, увлажнение. Идеальное средство для малышей.
- Бепантен: тоже весьма хороший препарат для карапузов.
Заживляющий эффект, устранение сухости, зуда, быстрое решение проблемы раздражения.
- БороПлюс : устраняет сухость кожи и красноту, смягчает, заживляет.
- Фенистил-гель: снимает отечность, убирает зуд и раздражение (прим. – при аллергических кожных реакциях).
- Цинковая мазь (дешево и эффективно).
- Незулин-мазь: противомикробный и противовоспалительный эффект, устранение зуда.
При подозрении на вирусную инфекцию обязательно вызывайте врача! Везти малыша в этом случае в поликлинику не рекомендуется – вы можете заразить остальных малышей.
И тем более вызов врача обязателен, если отмечаются…
- Подъем температуры.
- Апатичность и вялость.
- Насморк с кашлем и слезотечение.
- Сильная сонливость и головная боль.
- Сыпь на теле, сопровождаемая зудом.
Особенности лечения красных пятен и раздражения на коже ребенка
В отличие от взрослых, кожные детские болезни проявляются немного иначе. Поэтому важно быть предельно внимательными, чтобы не пропустить на коже отечность, пузырьки и прочие изменения привычных аллергических пятен.
В целом, все кожные детские проблемы можно классифицировать по видам:
- Гнойничковые. Сопровождаются появлением воспаленных участков и, часто, выделением гноя. Возбудители – стрептококки и стафилококки, «заброшенные» на детскую кожу. Причины: перегрев и авитаминоз, а также нарушения функционирования потовых/сальных желез.
Сюда можно включить импетиго и фолликулит, стрептодермию, карбункулез и гидраденит.
- Аллергические. Обычно провоцируются конкретными аллергенами: лекарства, пыль и шерсть зверей, продукты, синтетика и пр. В эту группу можно внести синдром Лайелла и экзему, дерматит и крапивницу.
- Паразитарные. Как понятно из названия группы, возникают эти заболевания при зараженности ребенка паразитами. Это могут быть вши (один из признаков – красные пятна на шее), клещи и блохи, и пр.
В данную группу можно внести демодекоз, чесотку (сильный зуд, красные точки-высыпания на животе и руках) и педикулез.
- Инфекционные. Ну а подобные поражения кожи обычно вызваны бактериями и вирусами. Протекают с температурой и отсутствием аппетита, с болезненным животом и болью в горле, и пр.
В этой группе – герпес и ветрянка, менингококковая инфекция (самая опасная, вплоть до летального исхода!) и корь, скарлатина с краснухой и пр.
Основные шаги мамы при появлении красных пятен должны быть следующими:
- Вызвать врача домой, если краснота – явно не диатез или аллергия на новый детский крем, если есть сопутствующие симптомы.
- СРОЧНО вызвать врача, если есть подозрения, что у ребенка – менингококковая инфекция. Здесь тянуть нельзя категорически: болезнь развивается стремительно, и до летального исхода могут пройти всего лишь сутки. Наиболее опасна болезнь для крох до 1 года. Своевременное диагностирование болезни и правильное лечение сводят риски до минимума.
- Изолировать малыша от взрослых (или взрослых от малыша), которые не болели краснухой, если есть на нее подозрение. Особенно опасна краснуха для будущих мама (риск развития патологий у плода).
- Не смазывать зеленкой и йодом покраснения/высыпания до момента, пока доктор их не осмотрит (точный диагноз поставить будет крайне сложно).
Сайт Colady.
ru предупреждает: информация предоставлена исключительно в ознакомительных целях, и не является врачебной рекомендацией. Ни в коем случае не занимайтесь самолечением! При возникновении красных пятен на коже у ребенка и тревожных симптомов проконсультируйтесь с врачом!
Присоединяйтесь к нам на канале Яндекс.Дзен!
Автор статьи
Об авторе
Редакция журнала
Данный материал является коллективным творческим исследованием нашей редакции.
+8 Загрузка…
Источник: https://www.colady.ru/krasnye-pyatna-i-razdrazheniya-na-kozhe-rebenka-pervaya-pomoshh-i-neobxodimoe-lechenie.html







