Кашель после еды: причина и как лечить покашливание с отходом мокроты
Кашель после еды вызывают частички пищи, раздражающие кашлевые рецепторы, которые находятся в области гортани и верхней части пищевода.
Эти зоны очень чувствительны, и по разным причинам их восприимчивость может увеличиваться. Очень часто кашель, появляющийся после еды, бывает важным симптомом заболеваний.
Если этот рефлекс возникает регулярно в течение долгого времени, необходимо обратиться за консультацией к терапевту.
Причины кашля после еды
Все причины того, почему после еды появляется кашель, можно разделить на две большие группы:
- Механическое раздражение кашлевых рецепторов пищей, не связанное с патологией. Его может вызывать сама пища (слишком острая, кислая, холодная или горячая). Наиболее частый случай – аспирация инородного тела (попадание в дыхательные пути на вдохе кусочка пищи или жидкости).
- Воспалительный процесс, затрагивающий те участки слизистой дыхательных путей и пищеварительного тракта, где находятся кашлевые рецепторы. Наиболее частые причины патологического кашля – болезни пищевода, фарингит, бронхиальная астма, острые респираторные инфекции.
Попадание пищи в дыхательные пути
Одной из распространенных причин кашля во время еды с последующим образованием мокроты является попадание пищи в дыхательное горло и перекрытие его просвета. Зачастую это происходит в том случае, если человек нарушает культуру потребления пищи: слишком быстро ест, принимает еду лежа, смеется и разговаривает.
В случае аспирации (вдыхания) инородного тела в бронхи человек теряет возможность сделать полноценный вдох. Кашель появляется как ответ на попытку вытолкнуть преграду и восстановить дыхание.
ГЭРБ, дисфагия и другие болезни ЖКТ
Очень часто причина рефлекторного кашля – раздражение едой рецепторов глотки, желудка, пищевода.
ГЭРБ – гастроэзофагеальная рефлюксная болезнь – возникает при нарушении работы желудка. Заброс его содержимого обратно (рефлюкс) вызывает воспаление стенок пищевода. Человек ощущает изжогу, отрыжку, боли за грудиной. Кислое содержимое попадает на рецепторы, после чего начинается кашель и першит в горле.
Дисфагия – не самостоятельное заболевание, а осложнение других, тяжело протекающих патологий.
Это расстройство акта глотания в результате травм, новообразований, нарушений мозгового кровообращения, болезней нервной системы. Дисфагия может затрагивать пищевод или быть ротоглоточной.
Нарушение проявляется тем, что во время еды возникает спазм гортани и рефлекторный кашель, мешающий проглотить пищу.
Причиной изжоги после еды могут быть и другие заболевания ЖКТ (язва желудка, гастрит с повышенной кислотностью).
Фарингит
Кашель после еды с мокротой часто свидетельствует о ЛОР-заболеваниях. Фарингит – это воспаление глотки бактериальной или травматической этиологии, при котором слизистая становится очень болезненной.
Слишком острая, плохо прожеванная пища раздражает воспаленную стенку, вследствие чего возникает кашель и першение.
Позже появляется слабость, повышается температура тела, увеличиваются миндалины.
Пищевая бронхиальная астма
Этот вид бронхиальной астмы формируется как следствие аллергической реакции. Пищевой аллерген при попадании внутрь раздражает кашлевые рецепторы. Мучительный сухой кашель после еды сменяется спазмом бронхов и приступами удушья.
В ряде случаев астма принимает так называемое кашлевое течение. Тогда она не сопровождается одышкой. Ее приступы выглядят как влажный кашель с плохо отходящей мокротой. Возникают они в дневное время, часто после употребления пищи.
Аллергия
Кашель после еды может свидетельствовать об аллергии у взрослых и детей. Аллергическая реакция сопровождается выделением гистамина, провоцирующего застой крови в сосудах и их расширение. Отекание тканей слизистой сопровождается скоплением в них секрета и заложенностью носа. Раздражающие вещества, стимулируя чувствительные рецепторы, провоцируют приступы кашля.
Инфекции дыхательного тракта
Кашель при ОРЗ является признаком воспаления слизистой горла. Он усиливается после еды, вызывающей ее раздражение.
Во время болезни человек должен исключить из рациона блюда, приправленные большим количеством специй, а также орехи, семечки.
Кашель после еды у детей может быть симптомом ротавирусной инфекции. Заболевание вызывается вирусами, живущими в желудочно-кишечном тракте, но иногда болезнь начинается с респираторных признаков, и в первые дни болезни ребенок кашляет.
Неподходящая еда
Кашель после еды у ребенка может быть вызван раздражением слизистой агрессивными компонентами. Рецепторы у детей обладают повышенной чувствительностью, а слизистый эпителий очень нежен. Если ребенок закашлялся, нужно проверить, не ел ли он перед этим неподходящие продукты:
- сладости, содержащие вредные добавки (красители, усилители вкуса);
- слишком острую еду;
- пищу с большим содержанием соли, кислоты, уксуса;
- очень холодное или горячее блюдо.
Продукты, содержащие большое количество жгучего перца, лук или чеснок могут вызвать у малыша долгое откашливание и даже ожог ротовой полости. Такая пища должна быть ограничена или полностью исключена из детского рациона.
Другие причины
Приступы часто вызываются другими причинами. Кашель у пожилых во время еды может быть симптомом сбоев в пищеварении. Зачастую в пожилом возрасте развивается обезвоживание, которое сопровождается пересыханием слизистой и затруднением прохождения пищи.
В ряде случаев постоянный кашель после еды говорит о гельминтозе.
Личинки некоторых видов паразитов живут в легочных тканях и попадают в верхние дыхательные пути. Во время или после еды начинается их раздражение. Это вызывает приступы кашля, после которых выделяется мокрота.
У маленьких детей кашель возникает при кормлении. Это происходит, если ребенок слишком быстро сосет, захватывая вместе с молоком воздух. Иногда молодая мама кормит малыша, держа его в неудобной позе, отчего происходит заброс молока в дыхательные пути.
Какие анализы нужно сдать
Если приступы кашля после еды наблюдаются в течение продолжительного времени, необходимо выяснить причину. Сразу посетите терапевта. Он, проанализировав данные осмотра, поставит предварительный диагноз и выпишет направления на развернутую диагностику. Понадобится пройти такие обследования:
- Общий анализ крови выявит отклонения в ее картине, наличие признаков воспалительного процесса, характер инфекции (вирусная, бактериальная).
- Биохимическое обследование покажет возможное повышение сахара в крови, состояние внутренних органов (включая печень и сердце).
- Флюорография нужна для выявления патологии бронхолегочной системы.
- Бронхоскопия покажет причину поражения легких, наличие бронхоспазма при астме.
- Спирография нужна для оценки функции внешнего дыхания.
- УЗИ брюшной полости (при необходимости) выявит патологии внутренних органов.
- Гастрофиброскопия определит язву желудка или гастрит с повышенной кислотностью.
- Анализ крови на антитела к гельминтам делают, чтобы исключить гельминтоз.
- Исследование иммунного статуса оценит состояние защитных сил.
- Пробы на аллергию назначаются при наличии аллергической предрасположенности у человека.
По результатам анализов терапевт даст направление на консультацию к одному из узких специалистов (гастроэнтерологу, аллергологу, ЛОР-врачу или инфекционисту).
Как лечить кашель после еды
По совокупности всех исследований доктор поставит окончательный диагноз и чего объяснит, с чем связано постоянное покашливание после еды, и назначит лечение.
Первая помощь
Неотложная помощь человеку может понадобиться, если сильный кашель после еды вызван попаданием инородного тела в дыхательные пути. При отсутствии вмешательства состояние будет стремительно ухудшаться. Нарастающее кислородное голодание может обернуться летальным исходом. Оказавшись в данной ситуации, необходимо оценить ее и приступить к действиям:
- Попросите человека интенсивно откашляться. При этом он должен делать осторожный вдох (чтобы не протолкнуть частицу глубже в дыхательные пути).
- Попросите пострадавшего наклониться вперед и раскрытой ладонью несколько раз энергично стукните ему по спине между лопаток, соблюдая направление снизу вверх.
- Если первые два способа оказались нерезультативными, поможет метод Геймлиха. Надо подойти к человеку сзади, тесно обхватить его, подставив кулак к животу или середине грудины. Затем присесть и сделать резкий толчок кулаком в живот, соблюдая направление снизу вверх. Следует сделать несколько таких толчков, пока застрявшая частица не покинет дыхательные пути.
Оказывая помощь самому себе, следует собственный кулак прижать к животу и сделать несколько толчков. Если не хватает сил – надо упасть животом на жесткий предмет (спинку стула, стол) продолжая интенсивно откашливаться.
Дальнейшее лечение
Характер терапии зависит от окончательного диагноза, поэтому она назначается лечащим врачом и проходит под его контролем.
- Если раздражение слизистой вызвано заболеваниями пищеварительной системы, человеку показаны антацидные препараты (средства, обволакивающие слизистую и снимающие изжогу) и лекарства, улучшающие моторику желудка. Рекомендовано также соблюдать щадящую диету.
- При дисфагии необходимо изменить режим питания. Пищу надо употреблять понемногу, хорошо размягченную. Полезно запивать ее большим количеством воды.
- При аллергии назначают антигистаминные средства, устраняющие ее симптомы. Запрещенные продукты-аллергены должны быть навсегда исключены из рациона.
- Бронхиальная астма лечится гормональными препаратами в сочетании с антигистаминными средствами.
- Для лечения ЛОР-заболеваний применяют антибактериальную терапию. Изматывающие приступы кашля снимают при помощи противокашлевых средств и лекарств, разжижающих мокроту.
- При ОРЗ прописывают постельный режим, препараты, стимулирующие иммунитет, ингаляции. Влажный кашель купируют при помощи средств, ускоряющих отхождение мокроты.
- Основой лечения гельминтоза являются противоглистные средства.
Если причиной раздражения слизистой стало неправильное питание, пересмотрите рацион. Отдавая приоритет натуральным продуктам, исключите неподходящую пищу.
Профилактика кашля при приеме пищи
Хорошая профилактика заболеваний, которые после еды вызывают кашель, – укрепление общего состояния здоровья. Врачи рекомендуют отказаться от вредных привычек, обратить внимание на правильное питание и соблюдать режим приема пищи. Риск инфекционных заболеваний снизит регулярное закаливание, занятия спортом, применение медицинских масок в период эпидемий.
Выявить заболевания на ранней стадии поможет диспансеризация, а остаться здоровым в то время, когда превышен эпидемический порог, – ежегодные прививки против гриппа.
Чтобы оградить себя от опасности поперхнуться пищей, следует соблюдать культуру питания. Надо кушать сидя за столом, при этом откусывать небольшие кусочки и тщательно пережевывать.
Разговоры и смех во время еды отвлекают внимание и увеличивают риск попадания не в то горло.
Источник: https://tden.ru/health/kashel-posle-edy
Бронхоскопия
Бронхоскопия – это метод диагностики, который позволяет врачу исследовать дыхательные пути. Данная процедура выполняется путем введения специального эндоскопического инструмента бронхоскопа через нос или рот вниз по горлу, чтобы добраться до легких.
Существует много различных методов диагностики дыхательной системы, такие как бронхография, рентгенография грудной клетки, КТ грудной клетки, спирография – все они находят широкое применение, включая и бронхоскопию, проведение которой, в некоторых случаях, является жизненно необходимой.
Бронхоскопия впервые получила клиническое применение в 1897 году, когда Киллиан удалил свиную кость из правого главного бронха немецкого фермера. Ранние клинические применения бронхоскопии ограничивались удалением инородных тел.
По мере улучшения освещения и оптических технологий, в частности стержня Хопкинса и системы линз, бронхоскопия стала применяться более широко. Вуд и Флинк впервые описали использование гибкого бронхоскопа у детей в 1978 году. В 1981 году стали широко доступны фиброоптические бронхоскопы, достаточно тонкие для использования у детей.
С тех пор стремительно происходит возрастание использования гибкой бронхоскопии, а также ее усовершенствование.
Типы бронхоскопии
Гибкую бронхоскопию делают с использованием длинной, тонкой, освещенной трубки, которая предназначена для того, чтобы посмотреть на дыхательные пути.
Гибкий бронхоскоп используется чаще, чем жесткий бронхоскоп, потому что он обычно не требует общей анестезии, более удобен для человека и предлагает лучший обзор более мелких дыхательных путей.
Он также позволяет врачу брать небольшие образцы ткани (биопсия).
Твердая бронхоскопия обычно проводится с общей анестезией, во время процедуры используется прямая металлическая трубка. Она используется при наличии кровотечения, которое может блокировать обзор для гибкого бронхоскопа, также если нужно взять большие образцы тканей для биопсии, для удаления инородных тел в дыхательных путях, с которыми не справится гибкий бронхоскоп.
Показания к проведению бронхоскопии
Бронхоскопия – чаще всего диагностическая процедура, которую делают для диагностики болезней легких, опухолей, хронического кашля, инфекций. В зависимости от состояния и заболевания пациента, во время бронхоскопии можно найти: кровь, слизь, признаки инфекционного процесса, припухлость, отечность, наличие инородного тела, опухоль.
Показания к проведению бронхоскопии:
- для обнаружения причины проблемы (например, кровотечение, хронических кашель, затрудненное дыхание);
- для взятия образцов тканей, когда другие тесты, такие как рентген грудной клетки или КТ, показывают проблемы с легким или с лимфатическими узлами в грудной клетки;
- для диагностики заболевания легких путем сбора образцов ткани или слизи (мокроты);
- для определения степени рака легких;
- для удаления инородных тел, которые блокируют дыхательные пути;
- для проведения брахитерапии;
- для диагностики туберкулеза бронхов (бронхоскопия проводится для дифференциальной диагностики с другими заболеваниями).
Подготовка к процедуре
Перед началом процедуры пациенту нужно снять зубные протезы, очки, контактные линзы, слуховые аппараты, если что-то из перечисленного есть в наличии. При бронхоскопии используют спрей для местной анестезии, который наносят на горло и носовую полость. Также пациенту могут давать успокаивающее средство, чтобы помочь ему расслабиться.
Пациенту, которому назначена бронхоскопия, нельзя есть и пить за 6-12 часов до процедуры, поэтому стоит пройти бронхоскопию в первой половине дня. Стоит посоветоваться с врачом насчет того, какие лекарственные средства нужно прекратить принимать перед процедурой.
Перед процедурой следует опорожнить мочевой пузырь. Нужно снять всю или большую часть одежды. Процедура проводится пульмонологом и ассистентом. Во время процедуры будет проверяться ЧСС, АД и уровень сатурации крови. Перед проведением процедуры должен быть обязательно выполнен рентген грудной клетки.
Перед проведением бронхоскопии врач может назначить другие исследования, такие как: общий анализ крови, коагулограмма, функциональные пробы легких.
Алгоритм гибкой бронхоскопии
Пациент лежит на столе на спине с подушкой под плечами и шеей или откинувшись на специальном стуле. Перед процедурой врач обычно распыляет местный анестетик в нос и рот, наркоз обычно не используется. Это уменьшает рвотный рефлекс во время процедуры.
Если бронхоскоп должен быть вставлен через нос, врач может также разместить анестетическую мазь в носу. Врач осторожно и медленно вставляет тонкий бронхоскоп через рот (или нос) и продвигает его к ым связкам. Затем через бронхоскоп распыляется больше анестетика, чтобы обезболить ые связки.
Пациента просят сделать глубокий вдох, важно не пытаться разговаривать, пока бронхоскоп находится в дыхательных путях. Затем бронхоскоп перемещается вниз, чтобы исследовать нижние дыхательные пути.
Если процедура проводится для сбора образцов мокроты или ткани для биопсии, то будет использоваться специальный крошечный инструмент или кисть. Если есть показания, то дыхательные пути промываются физиологическим раствором и образцы отправляются в лабораторию.
Алгоритм жесткой бронхоскопии
Данная процедура проводится под общей анестезией. Пациент лежит на столе на спине, шея и плечи поддерживаются подушкой. Пациента подсоединяют к аппарату искусственного дыхания. После этого медленно и осторожно вставляется бронхоскоп через рот. А дальше процедура проводится также, как и гибкая бронхоскопия.
Результаты бронхоскопии врач сообщит сразу, после проведения процедуры врач даст заключение или через несколько дней, если были взяты образцы ткани для дальнейшего исследования.
Что ощущает пациент во время процедуры?
Если проводилась общая анестезия, то во время процедуры пациент ничего не почувствует. Возможно ощущение давления в дыхательных путях, когда бронхоскоп перемещается с одного места на другое. Во время бронхоскопии у пациента может возникать кашель.
После процедуры возможно ощущение усталости в течение дня, может ощущаться горький привкус во рту, если использовалась местная анестезия. Также возможно ощущение сухости во рту, боли в горле, затрудненное глотание после процедуры.
Если во время бронхоскопии проводилась биопсия, возможно пациент будет выплевывать небольшие сгустки крови, что является нормальным.
Противопоказания к проведению процедуры
Абсолютные противопоказания включают:
- неконтролируемые, опасные для жизни аритмии;
- невозможность адекватной оксигенации пациента во время процедуры;
- острая респираторная недостаточность с гиперкапнией (если пациент не интубирован и не вентилируется);
- обструкция трахеи;
Относительные противопоказания включают:
- неконтактный пациент;
- недавний инфаркт миокарда;
- некорригируемая коагулопатия.
Трансбронхиальная биопсия должна проводиться с осторожностью у пациентов с уремией, обструкцией верхней полой вены или легочной гипертензией из-за повышенного риска кровотечения. Однако осмотр дыхательных путей безопасен у этих пациентов.
Расширенные и модифицированные методы
Иногда могут использоваться расширенные формы визуализации, поскольку они могут обеспечить более полную визуализацию. Существуют такие методы:
- Виртуальная бронхоскопия. Во время виртуальной бронхоскопии используется компьютерная томография, чтобы увидеть дыхательные пути более подробно. Для проведения этой процедуры не используется бронхоскоп, то есть она не является эндоскопической, а является разновидностью компьютерной томографии.
- Эндобронхиальная ультрасонография. Во время эндобронхиальной ультрасонографии используется ультразвуковой зонд, который прикрепляется к бронхоскопу, чтобы увидеть дыхательные пути.
- Флуоресцентная бронхоскопия. Во время флуоресцентной бронхоскопии дополнительно используется флуоресцентный свет, который прикреплен к бронхоскопу – это позволяет видеть легкие изнутри.
Новые методы бронхоскопии:
- Бронхиальная термопластика: этот новый метод разрабатывается для мягкого нагрева дыхательных путей у некоторых пациентов с астмой. Это уменьшает эпизоды обострения астмы.
- Уменьшение объема эмфиземы: небольшие односторонние клапаны располагаются в дыхательных путях поврежденного легкого, они уменьшают объем этой части и оставляют пространство для функционирования остатков нормального легкого.
- Устранение утечек воздуха после резекции легких: одноходовые клапаны используются для замедления утечки воздуха на линиях шва легких. С замедлением воздушного потока эти утечки могут быстрее заживать и предотвращать необходимость дальнейшей хирургической помощи.
- Санационная бронхоскопия, которая проводится с лечебной целью.
Восстановление после бронхоскопии
Бронхоскопия проводится относительно быстро, длится около 30 минут. Поскольку после процедуры пациенту нужно прийти в себя и успокоиться, он будет отдыхать в больнице еще пару часов, пока не почувствует себя бодрым, и пройдет онемение в горле. Состояние дыхательной функции и артериальное давление должны контролироваться во время выздоровления.
Сразу после процедуры нельзя ничего есть или пить, пока ощущение онемения в горле полностью не пройдет, обычно это занимает от одного до двух часов. Пациенту придется выплевывать слюну, пока он не сможет проглотить ее, также противопоказано садиться за руль в течение 8 часов после процедуры и курить в течении суток.
Также возможно сохранение боли и неприятных ощущений в горле на протяжение нескольких дней, голос может охрипнуть. Все эти симптомы являются нормальными, длятся недолго и уходят самостоятельно без дополнительного лечения.
Осложнения процедуры
Бронхоскопия является безопасной процедурой, ее выполнение редко вызывает осложнения. А те осложнения, которые могут возникнуть, включают: спазмы бронхов, которые могут ухудшить дыхание; нерегулярные сердечные ритмы (аритмии); инфекции, такие как пневмония (обычно их можно лечить антибиотиками); постоянная хрипота.
Если при бронхоскопии была выполнена биопсия, могут возникнуть такие осложнения: частичный коллапс легкого (пневмоторакс), кровотечение, вызванное щипцами для биопсии, используемыми для сбора ткани, инфекция от процедуры биопсии.
Бронхоскопия у детей
В педиатрической практике имеет место как жесткая, так и гибкая бронхоскопия, но все же гибкая находит более широкое применение.
Бронхоскопия у детей используется для диагностики аномалий развития дыхательной системы, для осмотра носовой полости, носоглотки, гортани, трахеи, бронхов и пищевода, для диагностики наличия инородного тела. Гибкая бронхоскопия благодаря маленькому диаметру прибора может использоваться даже у новорожденных.
Процедура у детей проводится с применением анестетиков, иногда с использованием наркоза, часто во время процедуры детям вводят дополнительный кислород с помощью лицевых масок.
Последствия у детей очень редки, но они могут включать: чрезмерный кашель, повышение температуры, пневмоторакс, чрезмерный рвотный рефлекс с кашлем, транзиторный ларингоспазм, носовое кровотечение.
Общая частота осложнений у детей, по данным некоторых исследований, составляет 6,7%.
Источники
- Поддубный Б.К., Белоусова Н.В., Унгиадзе Г.В. Диагностическая и лечебная эндоскопия верхних дыхательных путей. – М.: “Практическая медицина”, 2006. – 255 с.
Извозчикова Нина Владиславовна
Специальность: инфекционист, гастроэнтеролог, пульмонолог.
Общий стаж: 35 лет.
Образование: 1975-1982, 1ММИ, сан-гиг, высшая квалификация, врач-инфекционист.
Научная степень: врач высшей категории, кандидат медицинских наук.
Повышение квалификации:
- Инфекционные болезни.
- Паразитарные заболевания.
- Неотложные состояния.
- ВИЧ.
Источник: https://FoodandHealth.ru/diagnostika/bronhoskopiya/
Бронхоскопия легких: виды, алгоритм, показания, подготовка и расшифровка результатов
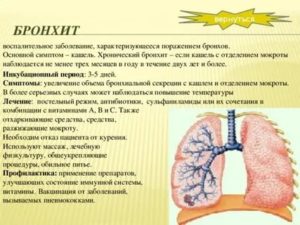
Бронхоскопия – метод визуальной оценки состояния внутренней поверхности дыхательных путей, применяемый в пульмонологии с целью диагностики и лечения определенных заболеваний трахеобронхиального дерева.
Процедура требует использования специализированного оборудования.
Бронхоскопия легких обеспечивает высокую информативность за счет возможности врача собственными глазами увидеть то, что происходит внутри дыхательных путей.
Бронхоскопия легких что это такое и как делают?
Бронхоскопия – инструментальный метод диагностики и лечения заболеваний трахеи, бронхов и легких, который основывается на введении в полость дыхательных путей специального устройства с видеокамерой на конце.
Современные аппараты дополнительно оснащены источником света и манипулятором, который при необходимости позволяет проводить оперативные вмешательства (перевязка сосуда, удаление полипа или опухоли, забор тканей для биопсии).
Что показывает врачу бронхоскопия легких? За счет описанной конструкции устройства доктор в режиме реального времени наблюдает, что происходит в дыхательных путях, как реагирует слизистая оболочка бронхов на вмешательство и тому подобное. Указанная процедура назначается пациентам с подозрениями на патологические процессы, развивающиеся в глубоких отделах респираторного тракта, которые недоступны традиционному осмотру.
Важно! Термин «бронхоскопия легких» не является полностью корректным. Процедура предусматривает визуализацию преимущественно трахеи и больших бронхов. Для проникновения в дыхательные пути внутри легких требуется применение тонких проводников, что не всегда возможно из-за особенностей материального обеспечения конкретного медицинского учреждения.
Алгоритм проведения трахеобронхоскопии:
- Осуществление специфической подготовки к процедуре;
- Применение местной анестезии или введение больного в наркоз с параллельным использованием аппарата искусственной вентиляции легких (ИВЛ). При введении бронхоскопа через нос его полость обрабатывается спреем с анестетиком для минимизации неприятных ощущений;
- Для предотвращения рефлекторного спазма дыхательных путей дополнительно вводятся медикаменты с бронхолитическим эффектом (сальбутамол, эуфилин);
- Введение бронхоскопа. Процедура осуществляется подготовленным эндоскопистом, который прошел соответствующую специализацию;
- Врач оценивает состояние слизистой оболочки трахеи, бронхов. При необходимости проводится иссечение тканей, удаление опухолей, перевязка сосудов. Все зависит от особенностей клинической ситуации;
- Извлечение бронхоскопа.
Проведение бронхоскопии при ХОБЛ, астме, злокачественных опухолях в дыхательных путях (рак) обеспечивает не только высокую информативность диагностики, но и возможность параллельного осуществления терапевтических мероприятий, что способствует стабилизации состояния больного.
Виды бронхоскопии
Бронхоскопия – методика, проводима с применением специализированного устройства.
В зависимости от конструкции аппарата выделяют два типа процедуры:
В первом случае для проникновения в дыхательные пути используется жесткая трубка, которая не сгибается. Для выполнения манипуляции требуется соответствующий навык врача и осторожность. Особенностью жесткого бронхоскопа остается ограниченность его применения при оценке состояния бронхов небольшого размера. Указанная процедура оптимальна для оценки состояния верхних дыхательных путей.
Важным аспектом жесткой бронхоскопии остается возможность механического расширения бронхов, что нереально при использовании гибкого устройства. На фоне давления на стенки дыхательных путей дополнительно удается остановить небольшое кровотечение.
Разница при исследовании трахеобронхиального дерева с помощью гибкого бронхоскопа заключается в том, что у врача появляется возможностью контролировать продвижение аппарата в более глубокие отделы респираторной системы.
Выбор конкретной методики проводится по рекомендации врача. Ключевым аспектом остается характер поражения дыхательного тракта.
При каких заболеваниях проводится или какие патологии удаётся обнаружить?
Бронхоскопия – высокоинформативный диагностический метод, который позволяет установить причину кашля и других отклонений в функции дыхательной системы.
Показания:
- Подозрение на инфицирование туберкулезом. Сначала проводится рентгеновское обследование органов грудной клетки с последующим назначением соответствующего инструментального метода. Использование бронхоскопии при туберкулезе легких позволяет уточнить диагноз и подобрать адекватное лечение;
- Злокачественные новообразования (рак легких или бронхов);
- Инородное тело в просвете дыхательных путей;
- Уточнение причины хронической формы одышки, которая патогенетически не связана с кардиологической патологией;
- Абсцессы и кистозные новообразования в легких;
- Воспалительные заболевания легочной ткани, которые постоянно рецидивируют и не поддаются традиционному лечению. Проведение бронхоскопии при пневмонии позволяет уточнить генез соответствующего нарушения;
- Обструкция (спазм) бронхов на фоне астмы для установления причины заболевания;
- Контроль состояния дыхательных путей после проведения оперативных вмешательств.
При использовании диагностической процедуры у детей могут дополнительно выявляться аномалии развития, патологические сужения или расширения дыхательных путей. Проведение процедуры в соответствующей возрастной группе требует осторожности из-за риска повреждения бронхов.
Подготовительные мероприятия
Подготовка к бронхоскопии – ответственный процесс, требующий внимания со стороны как врача, так и пациента. Для минимизации риска развития осложнений и нежелательных последствий процедуры больной проходит комплекс вспомогательных мероприятий, направленных на улучшение состояния дыхательных путей перед введением постороннего устройства.
Алгоритм подготовки к бронхоскопии:
- Проведение вспомогательных диагностических мероприятий – рентгеновское обследование органов грудной клетки, ЭКГ, общий и биохимический анализ крови, оценка свертываемости;
- Сбор анамнеза для установления наличия вторичных патологических состояний (болезни сердца, эндокринных желез) для своевременной компенсации соответствующих нарушений;
- Отказ от приема пищи за 12 часов до проведения бронхоскопии. Причина – предотвращение риска забрасывания частичек еды в дыхательные пути пациента;
- Непосредственно в день исследования пациенту не рекомендуется употреблять воду до процедуры. Причина – предотвращение аспирации (попадание жидкости в бронхи);
- Непосредственно перед исследованием проводится премедикация («успокаивающий укол»). Цель – расслабление пациента и бронхов с уменьшением стрессового компонента. Подготовить пациента помогут седативные средства, миорелаксанты;
- Применение местной или общей анестезии. Бронхоскопия под наркозом проводится после дополнительного подключения пациента к аппарату искусственной вентиляции легких.
Важно! Бронхоскопия осуществляется в условиях стационара. Больным дополнительно рекомендуется взять с собой на процедуру полотенце для сбора слюны. Некоторые пациенты тяжело переносят обследование, что может вызвать слабость, позывы к рвоте, головокружение.
Как расшифровать результат?
Описываемая диагностическая процедура проводится с демонстрацией изображения на экран. С помощью видеокамеры осуществляется запись всего пути бронхоскопа, который последний проделывает в трахее и бронхах пациента.
Соответствующая информация сохраняется на компьютере с последующей возможностью записывания на жесткие накопители. Расшифровывать полученные данные предстоит врачу-эндоскописту.
На основе полученного видеоматериала доктор в специальном бланке записывает все увиденные изменения слизистой оболочки или других структур дыхательных путей. Интерпретация осуществляется согласно установленным критериям.
Конечный результат исследования фиксируется в истории болезни пациента или амбулаторной карте.
Температура после бронхоскопии и другие возможные осложнения
Бронхоскопия – инвазивная процедура, которая сопряжена с определенным риском развития осложнений со стороны дыхательных путей. Наиболее частой причиной возникновения нежелательных последствий остается механическое повреждение слизистой оболочки.
Возможные осложнения:
- Ощущение онемения в области глотки, которое связано с влиянием анестезии;
- Дискомфорт при глотании. Иногда у пациентов болит горло, что обусловлено повреждением мягких тканей;
- Повышение температуры тела. Причина – дополнительное присоединение вторичной микрофлоры, что ведет к возникновению локального воспаления;
- Тошнота, рвота, как побочная реакция на используемые медикаменты;
- Кровь в бронхах при бронхоскопии, обусловленная повреждением мелких сосудов в структуре дыхательных путей или перфорацией. Для стабилизации состояния больного нужно проверить пульс и артериальное давление. При нарастании гипотензии (снижение АД) на фоне тахикардии (ускорение ЧСС) требуется введение соответствующих медикаментов. Проведение бронхоскопии легких при раке сопряжено с более высоким риском развития кровохаркания.
Важно! Качество подготовки врача напрямую влияет на результат и самочувствие пациента после соответствующей процедуры. Если негативная симптоматика усилится, тогда больного оставляют на некоторое время в стационаре (до 24 часов) для динамического наблюдения с последующим подбором адекватной терапии.
Противопоказания
Бронхоскопия – манипуляция, которая показана не всем. Существует ряд ситуаций, когда использование соответствующей методики нежелательно из-за высокого риска усугубления состояния больного.
Противопоказания:
- Непереносимость конкретных лекарств, используемых для анестезии. Предварительно нужно проверить чувствительность пациента к применяемым медикаментам;
- Тяжелый стеноз гортани и трахеи, что делает введение устройства невозможным;
- Бронхиальная астма в стадии обострения;
- Аневризма аорты;
- Эпилепсия;
- Аритмии;
- Инфаркт миокарда;
- Инсульт;
- Общее тяжелое состояние пациента;
- Нарушения психического состояния больного;
- Патология свертываемости крови.
Важно! Не рекомендуется проведение бронхоскопии у пациентов с тяжелым течением инфекционных процессов и во 2-3 триместре вынашивания плода. С осторожностью процедура назначается больным после кровотечений из-за изменения свертываемости на фоне потери определенного объема жидкости.
Стоимость бронхоскопии
Стоимость проведения бронхоскопии для пациента зависит от клиники, в которой проводится обследование и особенностей каждого отдельного случая. Цена колеблется от 5000 до 9000 рублей. Определить медицинское учреждение для осуществления диагностики помогут отзывы других пациентов и рекомендации семейного врача или участкового терапевта.
Однако указанные цены актуальны для частных клиник. При наличии показаний и направления от врача проведение бронхоскопии бесплатно.
Возможно ли сделать бронхоскопия на дому?
Бронхоскопия – сложная процедура, требующая соответствующей квалификации со стороны врача. Проведение мероприятия в домашних условиях невозможно из-за повышения риска развития нежелательных последствий и осложнений.
Осуществление бронхоскопии в стационаре предусматривает присутствие всех инструментов и медикаментов для проведения реанимационных мероприятий при необходимости. На дому нет возможности обеспечить больному должный уход и экстренную помощь.
Заключение
Бронхоскопия – информативный метод диагностики респираторной патологии, проводимый в условиях стационара. Методика позволяет визуально оценить состояние слизистой оболочки и при необходимости провести терапевтические вмешательства. Однако процедура сопряжена с риском развития осложнений, что требует от врача определенного навыка в осуществлении эндоскопического исследования бронхов.
Источник: https://MyKashel.ru/diagnostika/bronhoskopiya-legkih.html
Причины кашля во время и после еды у взрослых
Каждый человек хотя бы раз сталкивался с таким явлением, как кашель во время и после приема пищи. Явление это неприятное и очень часто не совсем эстетичное. Ведь очень трудно кашлять с закрытым ртом, а, чтобы не испортить аппетита другим участникам трапезы придется прикрыть рот платком или салфеткой и быстро выйти из-за стола.
Причины кашля после еды могут быть в следующем:
- лишний вес и внутрибрюшное давление;
- язвенная болезнь и гастрит;
- астма и проблемы с легкими, бронхами;
- ангина и другие воспалительные болезни горла;
- аллергия;
- преклонный возраст;
- случайное попадание пищи в дыхательные пути.
Если кашель во время и после еды не связан с торопливостью, плохим пережевыванием пищи и случайным попаданием в дыхательные пути, то для выяснения его причин придется пройти полное обследование у врача. Только после изучения всех результатов и анализов специалист сможет точно сказать насколько опасен кашель после еды, причина и как лечить его.
Методы диагностики такого кашля
Чтобы правильно дифференцировать патогенетический фактор, способствующий появлению после еды кашля, проводятся следующие диагностические мероприятия:
- забор крови для общего и биохимического анализа;
- лабораторное изучение мокроты;
- рентгенография грудной клетки и пищевода;
- гастроскопия;
- электромиография;
- УЗИ брюшной полости;
- спирометрия;
- исследование иммунного статуса.
По показаниям выполняется диагностическая бронхоскопия.
Ком в горле, причины кома в горле
Ощущение кома в горле может возникать в процессе глотания и дыхания. У человека возникает ощущение препятствия после вздоха или попытки проглотить еду. Ком в горле не является самостоятельным заболеванием.
Очень часто такие ощущения возникают в результате стресса или нервного перенапряжения. Стоит успокоиться, принять успокоительное либо хорошо отдохнуть, как все придет в норму.
Не стоит беспокоиться, если неприятные ощущения в горле возникают у беременных женщин. Они исчезнут без лечения после родов.
Все намного серьезнее, если ком в горле связан с нарушениями в работе щитовидной железы и с изменениями её размеров. В этом случае без помощи эндокринолога не обойтись.
Другие причины кома в горле:
- воспалительные заболевания горла;
- хондроз шейного отдела;
- курение табака;
- заброс пищи в пищевод;
- новообразования;
- малоподвижный образ жизни;
- хирургические операции на горле;
- бронхиальная астма;
- грыжа пищевода.
Лечение основного заболевания поможет избавиться и от неприятного ощущения. В ряде случаев помогут профилактические меры:
- снижение массы тела;
- соблюдение режима сна и отдыха;
- рациональное и сбалансированное питание;
- увлажнение воздуха и снижение температуры в помещении;
- отказ от вредных привычек.
Своевременная профилактика поможет избавиться от кома в горле в том случае, если он не вызван серьезной патологией.
При каких заболеваниях человек может кашлять
Внезапный приступ кашля может помочь поставить правильный диагноз, особенно, если другие симптомы пока не проявляются. К таким заболеваниям относятся:
- Гастроэзофагеальная рефлюксная болезнь
. К появлению этой патологии приводит сниженный мышечный тонус пищеводного кольца. Пища, попадая в желудок, забрасывается из него обратно в пищевод. Вместе с ней обратно попадает воздух, проникающий в организм во время еды. Кашель в данном случае помогает от него избавиться. - Патологии органов ЖКТ
. Любое нарушение в работе органов желудочно-кишечного тракта способно вызывать першение и кашель. В первую очередь это гастрит и вздутие живота. - Аллергия
. Во время еды кусочки пищи вагусные рецепторы — маленькие отростки, расположенные в пищеводе. В норме они помогают проталкивать пищевой комок к желудку. Но при наличии аллергии рецепторы раздражаются слишком сильно, вызывая кашель и удушье. - Астма
. Неосторожное употребление слишком горячей или слишком острой пищи может сразу же вызывать удушье. - Инфекционные заболевания
. Кусочки пищи раздражают воспаленные слизистые оболочки, это приводит к спазму. Естественная реакция организма на спазм — рефлекторный кашель, который усиливается по вечерам и почти не появляется по утрам.
Источник: https://DokMakarov.ru/terapiya/pochemu-kashel-posle-edy.html







