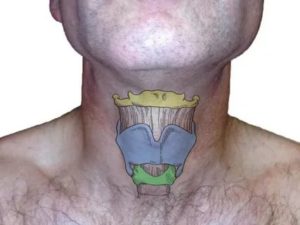
Строение и функции щитовидного хряща
Щитовидный хрящ расположен в гортани и выполняет функцию каркаса горла. Он находится чуть выше перстневидного хряща. По своему строению он очень напоминает щит, который состоит из двух полностью идентичных пластин. Они имеют форму прямоугольника. У мужчин его один край (верхний) выпирает и называется — кадык. Сам хрящ получил свое название из-за внешнего вида.
Функции щитовидного хряща
Это гилиантовый хрящ, который совершенно непохож на простые хрящевые ткани организма. Он имеет стеклообразное, уплотненное строение, которое достиг благодаря специальному составу, в него входят особенные вещества. Благодаря этому он выполняет функции возложенные на него. Щитовидный хрящ является не парным элементом системы.
ОСНОВНЫЕ ФУНКЦИИ ХРЯЩА:
- выступает в роли опоры для находящихся поблизости органов;
- выполняет соединительную функцию с прочими хрящами и тканями;
- защищает гортань.
Строение хряща
Щитовидному хрящу отведена важная функция. Благодаря своему строению и большому размеру он, как шит, закрывает гортань и оберегает щитовидную железу от внешних воздействий и повреждений.
Во время взросления человека щитовидный хрящ меняется. У мужчин изменения начинаются в возрасте 16–17 лет, у женщин в 18–20 лет. Хрящевая пластина начинает укрепляться и становиться прочной как кость. Следующее его изменение наступает в пожилом возрасте (после 50–55 лет).
Пластины хряща истончаются, но при этом в местах соединения (стыках) он уплотняется и утолщается. Но внешние изменения на этом не заканчиваются. Он начинает менять свое месторасположение и строение, правая пластина отходит немного вправо и отклоняется назад, а левая поднимается чуть выше. Это выглядит так, будто левая часть возвышается над правой.
Во время таких изменений смещению также подвергается и щитовидная железа.
Щитовидный хрящ является важным звеном в скелете гортани. Он состоит из нескольких частей.
К ним относятся:
- вырезка верхняя щитовидная;
- отросток (рог) верхний;
- бугорок щитовидный верхний;
- пластины;
- отросток (рог) нижний;
- выступающая часть расположенная сверху;
- поверхность суставная перстневидная;
- выступающая часть расположенная снизу.
Спереди пластины у мужчин, женщин и детей срастаются по-разному. У взрослых мужчин это происходит под углом, поэтому он выпирает и появляется кадык или «яблоко адамово». У женщин и детей эта часть закруглена, поэтому она не выпирает.
Боли в области щитовидного хряща
Иногда в зоне его расположения появляется боль. Это всегда указывает на отклонения в его работе из-за травм и болезней. К их числу относят заболевания, которые возникают во время сбоев в работе щитовидной железы, позвоночнике, а также во время онкологических и инфекционных заболеваний.
Боль щитовидного хряща могут вызвать следующие заболевания:
- тиреоидит в хронической и острой форме;
- ларингит острого и хронического вида;
- остеохондроз в шейном отделе;
- хондроперихондрит;
- флегмона хряща;
- туберкулез;
- новообразования злокачественной формы.
Болезненные ощущения проявляются в передней части шеи и могут сопровождаться увеличением температуры тела, припухлостью и ухудшение самочувствия.
Во время развития тиреоидитов связанных с ослаблением иммунитета или других причин связанных с ним вырабатывается много антител направленных на железу (щитовидную) из-за аутоиммунных процессов.
Под воздействием она увеличивает свой размер и оказывает давление на зону расположения щитовидного хряща.
Процессы наподобие фиброзного тиреоидита в хронической форме вызывают нарушения в работе щитовидной железы, а также увеличивают ткани фиброзные, которые находятся в щитовидном хряще. При этих изменениях болит и кадык.
Остеохондроз в шейном отделе также является распространенной причиной появления болей. При нем начинают формироваться грыжи между позвонков и ущемляются нервные окончания. Из-за этого боль может существенно усилиться, так как импульсы, идущие по этим окончаниям проходят не как у здоровых людей.
Заболевания наподобие туберкулеза хряща, флегмона и т.д также могут вызвать боль. Они возникают из-за своевременно не вылеченного гриппа и его осложнений. Если не начать вовремя его лечить-то это может привести к нагноениям, расплавлению тканей и свищам.
Хондроперихондрит является воспалительным заболеванием хрящей гортани. Когда болезнь поражает щитовидный хрящ, то появляется боль. Врачи делят ее на хроническую и острую форму. При заболевании в области хряща образуется твердая, но эластичная припухлость. Заболевание необходимо вылечить как можно быстрей, потому что эта припухлость может защемить ые связки и вызвать удушье.
Иногда причиной боли становятся повреждения и переломы хряща. Они могут возникнуть при удушении и сильном ударе по горлу. При этом хрящ смещается к позвоночнику или отклоняется в сторону. Это, в свою очередь, может привести к отеку гортани и затруднить дыхание. Если срочно не обратиться к врачу, то возможен летальный исход.
Онкологические заболевания щитовидного хряща
Рак появившийся в области хряща не является редкой болезнью. В последнее время опухоли злокачественных форм возникают из-за сбоев работы щитовидной железы, которая расположена на хряще. Рак поражает не только мягкие ткани, кости и органы, но и хрящи.
СИМПТОМЫ ПОЯВЛЕНИЯ ОНКОЗАБОЛЕВАНИЯ:
- чувство постороннего предмета в области гортани;
- давление на горло;
- боль в зоне расположения щитовидного хряща;
- в слюне при отхаркивании появляется кровь;
- изо рта начинает пахнуть гнилью;
- появляется затрудненное глотание, особенно во время приема пищи.
ВОЗМОЖНЫЕ ПРИЧИНЫ:
- радиация;
- лучевое воздействие на голову и шею;
- возраст больше 45 лет;
- наследственность;
- работа на вредном производстве;
- частые стрессы;
- курение и употребление алкоголя.
Также рак могут спровоцировать и некоторые заболевания. К ним относятся заболевания половых органов, новообразования в груди, полипы, находящиеся в прямой кишке, неоплазия и болезни щитовидной железы.
ЛЕЧЕНИЕ ОНКОЛОГИИ:
Рак щитовидного хряща лечат хирургическим путем. Если опухоль имеет большой размер, то врачи могут удалить часть глотки. В таком случае пациенту вставляют специальную трубку, через которую человек принимает пищу. Если опухоль небольшая, то ее стараются аккуратно удалить, не нарушив при этом функциональность гортани.
Щитовидный хрящ играет важную роль в скелете человека. Он защищает гортань от внешних воздействий и травм. Благодаря его строению скрепляются многие элементы гортанного скелета и прилегающие ткани.
Его могут поражать различные заболевания, которые необходимо своевременно выявить и лечить, так как в дальнейшем это может привести к тяжелейшим последствиям — потеря голоса, удушение, воспаления и т.д.
Источник: https://MoyaZheleza.ru/shchitovidnaya/raznoe/shchitovidnyj-hryashch.html
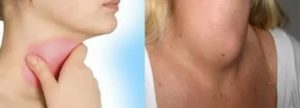
Шишка на шее: опасно или нет? | Блог о здоровье
Шишка на шее может появиться по самым разным причинам: от обычной простуды или фурункула до злокачественных новообразований. Не паникуйте, если обнаружили уплотнение — сперва нужно разобраться в его природе.
Что это может быть?
Уплотнения в области шеи часто вызывают страх за здоровье — уж слишком близко крупные артерии, спинной и головной мозг. Но они не всегда опасны — злокачественные образования встречаются редко. Хотя, в любом случае, стоит перестраховаться и обратиться к врачу.
Относительно безопасные уплотнения это:
- Липома (жировик) — скопление жира в необычных для него местах. Такая опухоль абсолютно безопасна, но её можно удалить в косметических целях.
- Фурункул — гнойное воспаление волосяного фолликула. Появляется при ослабленном иммунитете, частых болезнях, недостатке витаминов и инфекциях при сахарном диабете. Фурункул развивается очень быстро и причиняет сильную боль. В больницу стоит обратиться при очень сильном отёке.
- Фиброма — доброкачественная опухоль, которая появляется на местах травм или царапин, куда попала инфекция. Она практически никогда не перерождается в злокачественную, совершенно безболезненна и безопасна.
- Увеличенные лимфатические узлы — постоянный спутник инфекционных заболеваний. Лимфаденит со временем проходят самостоятельно. Но если при нажатии на узел вы ощущаете боль и чувствуете на его месте плотные шарики, если есть температура— обратитесь к врачу.
Срочного вмешательства специалистов требуют такие новообразования, как:
- Атерома — закупорка сальной железы, обычно около волосяного фолликула. В ней скапливаются жировые клетки и эпителий, может начаться нагноение. Внешне атерому можно спутать с липомой, но она болезненна и отличается по цвету. Обычно атеромы появляются у людей, страдающих себореей, гипергидрозом или акне.
- Киста шеи — полое образование, заполненное жидкостью. Она опасна тем, что в ней может быстро развиться гнойный процесс и злокачественная опухоль.
- Нейрогенные опухоли — развиваются на окончаниях нервных стволов. Обычно они безопасны, но встречаются и злокачественные образования, лечение которых включает в себя химио- и радиотерапию.
- Лимфогранулематоз — злокачественное увеличение лимфатических узлов. Может долго оставаться незамеченным из-за хорошего общего самочувствия.
- Хемодектома — это разрастание клеток сосудов и нервов. Её очень тяжело удалить, часто во время операции приходится полностью иссекать артерии.
- Онкология соседних органов — могут быть поражены щитовидная железа, горло, гортань, трахеи. Именно от их болезни на шее чаще всего появляются метастазы. Их тяжело обнаружить на начальных стадиях, так как опухоль безболезненна и не вызывает дискомфорта. Её диагностику сможет грамотно выполнить только специалист.
Местоположение имеет значение
Шишка на шее может появиться где угодно: сбоку, сзади, под волосами, около позвоночника. Но некоторые виды шишек на шее можно легко определить именно по их местоположению.
Если вы обнаружили уплотнение в правой или левой части шеи, скорее всего это:
- липома,
- фурункул,
- лимфаденит.
Если шишка на шее сзади, особенно около позвоночника — стоит заподозрить нейрогенную опухоль и даже злокачественные образования. А атерома чаще всего располагается сзади на линии роста волос. Но может быть и на любом участке шеи, если там встречаются одиночные волоски.
Что поможет в диагностике?
Так как злокачественные новообразования на первых стадиях не вызывают неприятных ощущений, не откладывайте поход к врачу при первых симптомах.
В первую очередь желательно сделать МРТ-снимки шейного отдела (мягких тканей). Они помогут определить размеры образования, их связь с соседними тканями и сосудами. Специалисту будет проще поставить верный диагноз.
Выбор специалиста зависит от того, что из себя представляет уплотнение. При увеличенных лимфоузлах можно обратиться к терапевту, который сможет определить причину болезни и назначит лечение. Дерматолог поможет при кожных заболеваниях и проконсультирует по косметическим операциям, если вы хотите удалить безопасное образование.
Некоторые заболевания, например, киста шеи, образуются около близкого очага инфекции: это может быть запущенный кариес, тонзиллит, ангина. В этих случаях надо будет посетить стоматолога и отоларинголога. Эндокринолог сможет помочь вам в случае заболевания щитовидной железы. К онкологу направят при подозрении на рак.
А к хирургу можно обратиться по поводу новообразований, которые подлежат удалению и не лечатся медикаментозно.
Все врачи на приёме сначала проведут визуальный осмотр. Для качественной постановки диагноза пригодятся любые снимки и исследования, сделанные ранее.
Однако вас могут отправить на дополнительные обследования, в том числе повторные снимки МРТ. Чаще всего для изучения образования используется УЗИ, рентген, магнитно-резонансная и компьютерная томография.
Кроме того, вам могут назначить биопсию (забор образца ткани на анализ) и последующее гистологическое исследование.
Как вылечить шишку на шее?
Практически все образования можно удалить хирургическим путём. Но иногда в этом нет необходимости. Например, фурункулы, можно вылечить обеззараживающими и противомикробными средствами.
Уточните у врача характер вашего уплотнения. Если есть сомнения в его безопасности, нужно немедленно начать лечение. Основная проблема в том, что доброкачественные образования могут превратиться в злокачественные. А значит относиться к ним легкомысленно нельзя.
Можно ли избежать проблем?
К сожалению, не всегда. Склонность к липомам и фибромам передаётся по наследству, кисты и хемодектомы тоже не зависят от здоровья и образа жизни. Но с остальными видами опухолей можно бороться.
- Ведите здоровый образ жизни, откажитесь от вредных привычек: это в разы снижает риск заболеть раком.
- Вовремя лечите кожные болезни, относитесь внимательно к полученным травмам.
- Не откладывайте визит к врачу при обнаружении уплотнения — так можно избежать серьёзных осложнений.
Кроме того, желательно заниматься хотя бы лёгкой физической активностью и следить за общим состоянием здоровья. Ну а если вы всё-таки обнаружили у себя шишку в районе шеи — не волнуйтесь зазря. Сходите к специалисту, сделайте МРТ мягких тканей шеи и строго выполняйте рекомендации врача.
Источник: https://msk.RamsayDiagnostics.ru/blog/shishka-na-shee-opasno-ili-net/
Шишка на шее спереди: причины появления, способы терапии
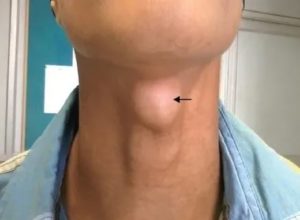
Обзор причин появления шишки на шее спереди. Процессы образования выроста. Методы диагностирования и лечения патологии.
Появившаяся шишка на шее спереди может вызвать беспокойство у любого человека, но не все обращаются за консультацией к врачу, надеясь, что такой вырост пройдет сам.
В большинстве случаев шишка на шее не причиняет боли или дискомфорта, однако, появление подобных образований может иметь серьезные причины.
В некоторых случаях шишка на шее спереди приводит к самым нежелательным последствиям, поскольку в передней области шеи находятся жизненно важные органы: трахея, щитовидная железа, гортань и сонные артерии.
Основными причинами возникновения шишки на шее выступают
- лимфаденит (увеличение и воспаление лимфатических узлов);
- атерома;
- липома;
- дермоидная или срединная киста;
- инфекционный процесс (цитомегаловирусная инфекция, мононуклеоз, корь);
- туберкулез;
- как следствие при ОРВИ;
- злокачественная опухоль (новообразования щитовидной железы или паращитовидных желез, гортани, глотки, лимфогранулематоз (лимфома Ходжкина).
Признак инфекционного заболевания
Лимфаденит или воспаление лимфатических узлов – самая распространенная причина появления шишки на шее. Локализация патологического процесса может быть самой разнообразной. Очень часто образуется шишка на шее спереди под подбородком и сбоку. Все зависит от того, какие лимфоузлы первыми встретятся с инфекционным агентом.
В тканях шеи находится множество лимфатических сосудов и лимфатических узлов, которые обеспечивают работу защитной системы организма. В лимфатических узлах располагаются, формируются и дозревают разные виды белых кровяных клеток – лимфоциты.
При инфекционных заболеваниях рта, глотки и горла в первую очередь в борьбу с инфекцией вступают подчелюстные лимфоузлы. Часто эти изменения происходят на микроуровне и обычным невооруженным глазом нельзя заметить какие-либо изменения на шее.
Однако, если распространенность процесса большая, и микроорганизмы или вирусы проникли в лимфоузел, то он начинает набухать, воспаляется, что проявляется как болезненная шишка на шее под подбородком.
Довольно часто при выздоровлении, лимфоузлы приходят в нормальное состояние самостоятельно. Но, если шишки сохраняется, необходимо обратится к врачу, так как есть вероятность, что лимфаденит перерос в хроническую или даже гнойную форму.
Заболевания, связанные с поражением кожных структур
Наиболее часто встречающиеся заболевания, при которых формируется под кожей на шее шишка – это кожные кисты, фолликулиты, липомы и атеромы.
Киста
Кожные кисты это доброкачественные кожные новообразования, которые похожи на небольшие полости или мешочки, наполненные жидкостью (плазмой крови, гноем).
Кисты образуются при закупорке кожных желез (сальных, потовых), возле инородных тел и после инфекционного процесса. Они часто располагаются в поверхностных слоях кожи и легко прощупываются.
На ощупь они, как правило, безболезненные. Часто напоминают небольшие горошины или мягкие шарики.
Подобные шишки под кожей могут исчезать сами. В очень редких случаях их можно постараться раздавить или проколоть для извлечения содержимого. Когда киста воспаляется, ее удаляют хирургическим путем. Такие процедуры проводятся только в условиях стационара.
Фолликулит
Воспаление волосяных луковиц – фолликулов, также является очень частой причиной появления небольших, красных и болезненных шишек на коже и под кожей.
Лечение проводится зависимо от этиологии заболевания антибиотиками или противогрибковыми препаратами по назначению врача терапевта. Самостоятельно при фолликулите можно смазывать кожу спиртовым раствором, раствором перекиси водорода или хлоргексидином.
Так же следует защищать шишки от разных механических повреждений и трения об одежду, чтобы не усугубить процесс воспаления.
Липома
Доброкачественные опухоли мягких тканей, развивающиеся безболезненно и медленно – это липомы (жировики). На ощупь они, как правило, эластичные, мягкие и безболезненные. Жировики удаляют хирургическим путем, под местным обезболиванием только в случае, если они вызывают косметический или физический дискомфорт.
Атерома
Они чаще образуются на шее по причине закупорки протока в сальной железе или отека волосяного мешочка (фолликула). Они являют собой уплотнение твердого характера под кожей, имеющее четкие округлые границы и без болевых ощущений. Атеромы при воспалении, травматизации или чрезмерном увеличении удаляют хирургически.
Онкологический процесс
Шишка в области шеи спереди может так же указывать на наличие онкологического процесса в организме человека. Причинами появления новообразований могут выступать злоупотребление алкоголем или курением, жевательным табаком, вирус Эпштейна-Барра, цитомегаловирус, малые дозы лучевой косметической терапии, воздействие радиации.
Злокачественные опухоли шеи, в первую очередь, распространяются на ближайшие лимфоузлы, что способствует их быстрому выявлению. Подобными скрытыми опухолями являются новообразования щитовидной железы, рак гортани, лимфогранулематоз.
Характерными проявлениями, помимо шишки на шее, будут субфебрилитет, возможная боль в области выроста, постепенное и заметное увеличение шишки в размерах, потеря веса, затруднение дыхания или глотания, охриплость голоса. В таких случаях нужно обращаться к терапевту или дерматологу.
Диагностирование заболеваний проходит методом внешнего осмотра, опроса, цитологического исследования, УЗИ, при необходимости с применением биопсии, компьютерной или магнитно-резонансной томографии, рентгенографии, ларинго- или фарингоскопии.
Лечение включает лучевую и химиотерапию, в некоторых случаях оперативное вмешательство, но многое зависит непосредственно от стадии заболевания и распространенности процесса, а также от возраста человека и наличия других сопутствующих заболеваний.
Как поступить, обнаружив шишку на шее
Если вскочила шишка на шее спереди, необходимо ясно оценить проблему и не поддаваться панике. Если она образовалась за короткое время, то довольно скоро может иметь обратный процесс. При этом важно содержать шишку в чистоте, не касаться и не повреждать ее.
Но когда начинают замечаться такие симптомы, как уплотнение или увеличение шишки в диаметре при отсутствии других инфекций, длительность ремиссии, сопутствующее ухудшение самочувствия или дискомфорт в области выроста, необходимо срочно обратится к специалисту. Обращаться следует к терапевту, дерматологу, хирургу, онкологу, инфекционисту или эндокринологу.
Именно такие специалисты проконсультируют, как убрать шишку на шее, зависимо от причины ее возникновения.
Источник: https://swedmed.ru/shishka/285-sheya-speredi.html
Расположение и возможные заболевания щитовидного хряща у человека
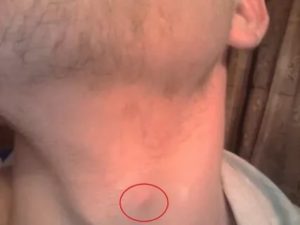
Щитовидный хрящ является самым массивным компонентом каркаса гортани. Он расположен на передней стороне горла, состоит из пары симметричных пластин прямоугольной формы.
Структура его меняется – по мере взросления хрящ становится очень плотным, а к старости истончается, смещается. У людей разного пола и возраста отличается угол, под которым расположены пластины.
Болезненные ощущения в области щитовидного хряща возникают на фоне травм, инфекционных или раковых поражений, аутоиммунных процессов.
Строение и расположение щитовидного хряща
Основа щитовидного хряща – две пластины прямоугольной формы, соединенные между собой. На стыке пластин образуется выступ, который называют гортанным (кадыком). У мужчин угол кадыка более острый (почти 90°) и сильнее заметен на поверхности шеи. У женщин пластины соединяются под углом около 120°, поэтому кадык практически не заметен.
В верхней части гортанного выступа углубление (верхняя щитовидная вырезка). С задней части пластин имеются 4 отростка (внешне они напоминают рожки, направленные кверху и вниз). Одна пара направлена к подъязычной кости (она выше), другая соединяет перстневидный и щитовидный хрящи.
Немного ниже щитовидного хряща расположена щитовидная железа. Она названа так не по своей форме, а по названию хряща.
На наружной стороне хряща расположена линия, к которой крепятся мышцы (щитоподъязычная и грудино-щитовидная). Линия находится на одной высоте с верхне-боковыми краями щитовидной железы.
Верхняя часть пластинок цельная либо имеет отверстие, через которое проходит гортанная артерия (чаще сосуд идет немного выше).
Хрящевая пластина начинает укрепляться в юношеском возрасте. Она становится такой же твердой и плотной, как кость. Соединение двух пластин видно на шее при поворотах головы. В старости (ближе к 60 годам) пластины становятся тоньше, а места стыков, наоборот, более толстыми. Пластины смещаются – правая вверх, левая немного книзу. Изменение затрагивает и щитовидную железу.
Функции органа
Крупный хрящ гортани защищает горло, соединяет его части и является каркасом. К пластинчатому образованию крепятся другие анатомические структуры – мышцы, перстнеобразный хрящ, подъязычная кость.
Может ли болеть щитовидный хрящ
В области хряща могут появляться болезненные ощущения. Они связаны с воспалительными процессами в ткани щитовидной железы, метастазами в образовании. Боль может быть вызвана нарушением со стороны позвоночного столба, инфекциями.
Травмы
Перелом щитовидного хряща – одна из наиболее часто встречающихся разновидностей травм гортани. Она отмечается преимущественно у мужчин. При поперечном горизонтальном повреждении ломаются обе пластины. Встречаются также переломы оскольчатого типа, с образованием вертикально-горизонтальных трещин.
Травма сопровождается обмороком, кратковременным удушьем, гортанным шоком (результат сдавливания сосудов и трахеи). У пострадавшего возникает кашель, появляется мокрота с кровяными примесями. Когда человек приходит в сознание, он чувствует боль в шее, пропадает или меняется звучание голоса. Травма хряща может привести к отрыву прикрепленных мышц, из-за чего невозможно глотать.
Пострадавшему необходимо зафиксировать голову и затылок, отправить в больницу. Лечат переломы хирургическими методами в челюстно-лицевых или ЛОР-отделениях.
Возможные заболевания
Чаще всего болит передняя часть гортани на фоне патологий щитовидной железы, которые бывают инфекционного и аутоиммунного происхождения. Неприятные ощущения возникают по передней поверхности, имеют покалывающий или ноющий характер. Нередко вместе с болью наблюдается:
- высокая температура;
- припухание шеи;
- ухудшение общего состояния.
Аутоиммунное воспаление щитовидной железы (тиреоидит Хашимото) протекает на фоне выработки аномально высокого количества антител. Под их влиянием эндокринный орган увеличивается, давит на хрящ. Аутоиммунный тиреоидит не всегда сопровождается повышением температуры. Заболевание приводит к замещению тиреоидной ткани фиброзной. Крупные измененные участки касаются хряща, вызывая боль в нем.
Существуют и другие причины неприятных ощущений в щитовидном хряще:
- острый или хронический ларингит;
- остеохондроз шейного отдела позвоночника;
- гнойное образование (флегмона) в хряще;
- воспаление хряща, надхрящницы (хондроперихондриты);
- злокачественные опухоли.
На фоне шейного остеохондроза происходит защемление нервных окончаний между позвоночными отростками. Острые боли отдают к шее, хрящу.
Гнойные процессы возникают после невылеченных инфекций бактериального и вирусного происхождения. Флегмона не только вызывает боль, но без своевременного вмешательства приводит к расплавлению хрящевой ткани.
Воспаление хряща и прилегающей ткани – одно из самых тяжелых поражений в зоне шеи. Хондроперихондрит вызывает резкий подъем температуры, общую слабость, одышку. Болит горло, становится трудно глотать, голос становится хриплым. Боль с шеи часто переходит на ухо. Заболевание может привести к нагноению, расплавлению ткани.
Онкологические процессы, затрагивающие хрящ, часто связаны с патологиями щитовидной железы. Опухоль распространяется на мягкие ткани и кости в прилежащей зоне. Заподозрить онкологию позволяют такие симптомы:
- ощущение, будто в горле застряло инородное тело;
- чувство сдавливания;
- болезненность при касании;
- покашливание;
- появление в мокроте следов крови;
- гнилостный запах изо рта;
- трудности при глотании слюны, пищи.
Провоцируют рак защитного образования и расположенной рядом щитовидной железы такие факторы:
- высокие дозы радиоактивного облучения шеи;
- наследственная склонность;
- неблагоприятные условия работы;
- сильные эмоциональные потрясения, длительные стрессы;
- резкие гормональные колебания.
Лечение рака проводится хирургическими методами. При опухоли крупных размеров вместе с пораженным органом удаляют фрагмент глотки. Человеку имплантируют трубку, через которую он принимает пищу. Образования, выявленные на ранней стадии, имеют небольшие размеры. Их удается иссечь, не нарушив нормальной работы гортани.
Поддержание здоровья
Мало кто задумывается о здоровье передней части шеи, но поддерживать его необходимо. Специалисты рекомендуют ежегодно проходить осмотр у отоларинголога, эндокринолога. Полезно выполнять упражнения для укрепления мускулатуры и связок горла.
Немалую роль играет здоровый образ жизни. Необходимо избегать длительного пребывания на солнце, облучения радиацией (даже слишком частой рентгенографии зубов). Рекомендуется отказаться от курения, злоупотребления алкоголем. Следует избегать травм.
Если появились боли, затрагивающие переднюю часть шеи, не тяните с посещением врача. Своевременное выявление проблемы и лечение позволяет избежать тяжелых последствий.
Источник: https://schitovidka.info/anatomiya/schitovidnyy-hryasch.html
Шишка в горле: причины возникновения, что делать
Шишка в горле представляет собою плотное образование, которое может возникать на задней стенке горла, миндалинах, шее, под подбородком. Ее появление сопровождается возникновением дискомфортных ощущений, и свидетельствует о развитии различных заболеваний.
Симптоматика и месторасположения опухоли зависит от причин развития патологии. При появлении первых признаков болезни необходимо обратиться к специалисту. Он назначит курс эффективного лечения с учетом провоцирующих факторов и индивидуальных особенностей пациента.
Факторы, провоцирующие образование шишек в горле
Появления новообразования в горле сопровождается различными симптомами.
Признаками развития патологии выступают:
- болевые ощущения во время еды,
- нарушенное дыхание,
- ощущения наличия инородного предмета в горле,
- гнойные выделения,
- боль в горле,
- высокая температура тела,
- хрипота в голосе,
- воспаления миндалин.
Симптоматика болезни зависит от провоцирующих факторов.
Основными причинами появления уплотнения являются:
- простудные, вирусные болезни,
- грипп,
- дисфункции щитовидной железы,
- инфекция,
- осложнения после ангины,
- болезни почек, пищеварительной системы,
- сердечно-сосудистые заболевания,
- гормональные сбои,
- нарушения обменных процессов,
- хронические болезни органов дыхания,
- радиационное облучение.
Новообразование гортани может быть проявлением паратонзиллита, заглоточного абсцесса, сифилиса, онкологии, доброкачественных образований.
Алгоритм действий при обнаружении шишки в горле
Обнаружить шишку на задней стенке горла можно в домашних условиях при визуальном осмотре. Если возникли дискомфортные ощущения во время дыхания, приема пищи, или появился комок в горле, следует осмотреть ротовую полость с помощью зеркала.
После выявления шишки необходимо исключить провоцирующие факторы, следить за чистотой полости рта, обратится к доктору. Специалист проведет необходимые исследования, которые помогут определить причину развития и природу заболевания: фарингоскопию, МРТ, биопсию.
Для устранения новообразования назначается курс терапии с учетом провоцирующих факторов, индивидуальных особенностей больного, характера опухоли. Не рекомендуется прибегать к самолечению или удалению шишки. Неправильное, несвоевременное лечение способно привести к развитию нежелательных последствий, осложнений и летального исхода.
Заболевания, провоцирующие образование шишки в горле
Опухоль в горле свидетельствует о развитии воспалительного процесса в организме.
В результате развиваются такие заболевания, как паратонзиллит, заглоточный абсцесс, сифилитический шанкр, доброкачественная или злокачественная опухоль.
Паратонзиллит
Заболевание представляет собой воспалительный процесс, который поражает ткани возле небных миндалин. Начинает выделяться и скапливаться гной в виде шишки. Болезнь возникает при попадании инфекции, как осложнения после гнойной ангины, заболеваний горла.
Проявления паратонзиллита заключаются в нескольких симптомах:
- появление болевых ощущений во время приема пищи,
- изменение тембра голоса,
- повышением температуры тела,
- ощущением неприятного запаха с ротовой полости,
- увеличением лимфатических узлов,
- общее недомогание.
Развивается болевой синдром при повороте шеи, открывании рта.
Заглоточный абсцесс
Болезнь развивается в результате воздействия патогенных микроорганизмов. Зачастую она возникает у детей в возрасте до 2 лет.
Основными признаками абсцесса являются: болезненные ощущения в процессе приема пищи или глотании слюны, при повороте шеи, нарушенное дыхания, хриплость в голосе, повышенная температура тела, общее недомогание, асфиксия.
Сифилис
Характерными признаками развития сифилиса является образования шишки на задней стенке горла или на миндалинах. Твердый шанкр представляет собою безболезненную опухоль диаметром около 2 см темно-розовой окраски. В середине опухоли наблюдается небольшое углубление.
Основным признаком возникновения твердого шанкра является развитие воспалительного процесса в лимфатических узлах.
Воспаление слюнных желез
При попадании патогенных бактерий в ротовую полость развивается воспалительный процесс. Он способен поражать эндокринную систему, железы, которые вырабатывают слюну.
Для заболевания характерно возникновения плотного образования, болевые ощущения во время еды, дыхания, открывания ротовой полости, сухость и неприятный запах со рта, покраснения кожи в области шишки, образования слизи, гнойных выделений из опухоли, общее недомогание, слабость больного.
Воспаления лимфоузлов
Лимфатические узлы являются одной из составляющих иммунной системы. Уплотнение возникает в результате воздействия патогенных микроорганизмов, продукты жизнедеятельности которых, накапливаются в лимфатических узлах. Происходит их воспаление и увеличение в размерах. Спровоцировать новообразование могут заболевания ротовой полости, тонзиллит, отит, абсцесс.
Доброкачественные образования
Шишки в горле появляется в результате разрастания внутренних тканей, которые образовывают доброкачественные образования.
Наиболее распространенными доброкачественными опухолями считаются:
- фолликулит представляет собою воспалительный процесс, который поражает волосяные луковицы,
- киста возникает в результате закупоривания сальных и потовых желез, распространения инфекции на наружные ткани,
- липома возникает в жировой ткани, она имеет четкие границы, мягкую консистенцию и безболезненна,
- атерома появляется в закупоренных сальных железах, для новообразования характерен специфический запах, он исходит из воспаленной области,
- ангиома образовывается в результате стоматологических заболеваний, для которых характерно разрастания кровеносных, лимфатических сосудов.
Для доброкачественного образования гортани характерно появления першения, сухости, ощущения наличия инородного тела в горле, дискомфортные ощущения при глотании. Опухоль имеет четкие границы, мягкую консистенцию, безболезненна при осмотре.
Злокачественные опухоли
Для ракового образования характерно проявления таких симптомов, как:
- комок в горле,
- болезненные ощущения при поедании пищи, дыхании,
- хриплость в голосе,
- гнойный запах из ротовой полости,
- во время кашля выделяется мокрота, в которой наблюдается примесь гноя и крови,
- беспокоит сильная головная боль,
- постоянная слабость,
- резкое снижение веса,
- увеличение лимфатических узлов.
Злокачественная опухоль может увеличиваться в размерах, кровоточить, болеть.
Профилактика и лечение
Терапия заключается в комплексном лечении. В зависимости от причин развития опухоли используют медикаментозные и хирургические методы. Весь процесс направлен на устранение шишки и провоцирующих заболеваний.
Удаление шишки в горле происходит оперативным путем с использованием лазерной терапии, криохирургии. Лучевая и химиотерапия, применяются для удаления злокачественного образования. Для нейтрализации инфекции назначается курс антибактериальных, антисифилитических, противовоспалительных препаратов. При необходимости применяют анальгетики, антибиотики, спазмолитики.
Ускорить процесс выздоровления поможет полоскание ротовой полости дезинфицирующими растворами, физиотерапевтические процедуры, регидратация. Для укрепления иммунной системы назначаются витамины, иммуномодуляторы.
После оперативного удаления шишки пациенту необходимо пройти курс восстановительной терапии. Она заключается в комплексе мероприятий, которые направлены на нормализацию дыхания, жевания, глотания, разговорной речи.
Предотвратить развития опухоли в горле, ускорить процесс выздоровления помогут профилактические меры:
- отказ от вредных привычек: алкоголь, курение,
- избегание радиационного облучения,
- своевременное лечение простудных заболеваний,
- укрепление иммунной системы: правильное питание, занятия спортом, избегания стрессовых ситуаций.
При появлении первых признаков развития шишки необходимо обратиться к специалисту. Не рекомендуется прибегать к самолечению, удалению опухоли в домашних условиях.
по теме: Ком в горле от чего это бывает
Источник: https://fr-dc.ru/lor/gorlo/prichiny-vozniknoveniya-shishki-v-gorle
Ком в горле в районе кадыка – что это, как избавиться
Ком в горле, сопровождающийся болью, часто является признаком респираторного заболевания. Но если простуды нет, а дискомфорт в районе кадыка все равно присутствует, то нужно обязательно идти к врачу.
Комок в горле может сигнализировать о развитии самых разных патологий дыхательной системы, шейного отдела позвоночника, пищеварительного тракта, щитовидной железы. Метод лечения выбирается, исходя из причины возникновения неприятного симптома.
Причины появления кома в области кадыка
Ком в горле – частый повод обращения к медицинскому специалисту. У большинства пациентов неприятный симптом возникает внезапно и резко. Причинами могут выступать самые разные факторы, не только заболевания, но даже стрессы и нервное истощение.
Заболевания дыхательной системы
Чаще всего ощущение комка в горле возникает при патологиях дыхательных путей. Вызывают дискомфорт в районе кадыка как острые, так и хронические респираторные заболевания:
- фарингит;
- ларингит;
- паратонзиллит;
- ангина.
При отсутствии оперативного и правильного лечения вышеперечисленные болезни дают тяжелые осложнения, усиливающие мучительные ощущения в горле. Из осложнений часто отмечаются:
- околоминдалинный абсцесс;
- окологлоточный абсцесс;
- абсцесс надгортанника;
- абсцесс корня языка.
Данные осложнения развиваются очень быстро, представляют большую опасность для здоровья человека. Из-за поражения дыхательных путей может нарушиться дыхание.
Опухоли
Ощущение комка внизу кадыка может быть симптомом развития опухоли в верхних дыхательных путях. Чаще всего так проявляются опухолевые образования в глотке, гортани, трахее.
Растущая опухоль давит на слизистые стенки в горле, из-за чего создается впечатление кома под кадыком. В запущенном случае опухолевые ткани закупоривают дыхательные пути, в результате у человека возникают проблемы с дыханием.
Нарушения работы щитовидной железы
Частая причина мучительных ощущений в области кадыка – ухудшение работы эндокринной системы, обычно связанное с патологиями щитовидной железы. Причем дискомфорт в горле вызывается проблемами со щитовидкой самого разного происхождения. Из-за дефицита йода в организме развивается диффузный токсический зоб.
При этой патологии возникает четкое ощущение комка в горле. Также дискомфорт в районе кадыка бывает симптомом тиреоидита – острого, хронического или аутоиммунного воспаления щитовидной железы.
Остеохондроз шейного отдела позвоночника
Патологии позвоночника сопровождаются многочисленными симптомами, зачастую странными, проявляющимися не в позвонках или суставах, а в соседних мягких тканях. При шейном остеохондрозе человек нередко ощущает интенсивные боли в голове, стреляющие боли в плечах и руках, ком в области кадыка.
При заболевании на костной ткани позвонков вырастают остеофиты. Эти наросты давят на мягкие ткани, нарушают в них кровообращение, в результате чего возникает ощущение кома в горле. При выраженном остеохондрозе и прочих патологиях шейного отдела позвоночного столба человеку бывает сложно поворачивать шею, при каждом повороте возникает мышечная боль.
Туберкулез гортани
Основные симптомы патологии – боли при глотании, кашле, разговоре. При туберкулезе гортани у человека всегда болит ниже кадыка, ощущается комок в горле. При запущенном заболевании горло может болеть не только при глотательных движениях, но и в расслабленном состоянии.
У заболевшего человека изменяется или пропадает голос, в области лимфатического глоточного кольца появляются язвы. Кашель наблюдается редко, он характерен для легочной формы туберкулеза. Больному человеку бывает тяжело и больно дышать из-за сужения просвета дыхательных путей, вызванного воспалением и отеком слизистых покровов.
Патологии пищеварительного тракта
При нарушениях работы пищеварительного тракта часто отмечается комок в горле, что может мешать нормальному проглатыванию пищи. Нередко причиной дискомфорта в районе кадыка после еды является изжога. Этим неприятным симптомом проявляются многочисленные болезни пищеварительной системы:
- гастрит;
- холецистит;
- панкреатит;
- энтероколит;
- гастродуоденит;
- язвенная болезнь.
Иногда дискомфорт в горле является следствием переедания или пищевого отравления. В данном случае горло не болит, но у человека наблюдаются типичные симптомы нарушения функционирования желудочно-кишечного тракта: тошнота, диарея, запор, избыточное газообразование. Отравившийся человек часто ощущает во рту кислый привкус, испытывает тяжесть и боль в области желудка.
Нервно-психические расстройства
Ком в области кадыка бывает проявлением неврозов или депрессии. У многих людей неприятные ощущения в горле мгновенно возникают при стрессовой ситуации, волнении, нервном перенапряжении, шоковом состоянии.
При депрессии комок в горле ощущается из-за постоянного напряжения и спазма шейных мышц. Мышечные ткани словно сжимают горло, в результате создается ощущение, будто кадык мешает дышать и глотать.
Больному человеку необходимо обратиться к невропатологу.
Лечение заболеваний, вызывающих ком в горле возле кадыка
Поскольку ком в горле может быть симптомом самых разных заболеваний, врач должен провести тщательную диагностику. От пациента требуется рассказать медицинскому специалисту обо всех изменениях в организме и ощущениях при развитии болезни. Терапию назначает врач после установления точного диагноза.
При респираторных заболеваниях
Необходимо выяснить причину поражения дыхательных путей, а затем устранить ее. После устранения возбудителя болезни комок в горле самостоятельно исчезает. Врач выписывает пациенту медикаменты, помогающие справиться с инфекцией.
- Для снятия воспаления рекомендуется полоскать горло настоями лекарственных растений. Респираторные заболевания нельзя запускать, иначе могут возникнуть серьезные осложнения, угрожающие жизни.
- Абсцесс надгортанника, к примеру, способен спровоцировать стеноз гортани – сужение просвета верхних дыхательных путей, препятствующее проникновению воздуха в легкие.
При остеохондрозе шейного отдела позвоночника
Врач назначает массаж и выписывает наружные противовоспалительные медикаменты, помогающие восстановить кровообращение в шейных мышцах, погасить боль. Чтобы расслабить мускулатуру шеи, полезно самостоятельно дома делать специальные гимнастические упражнения. Для устранения ощущения комка в горле и прочих симптомов остеохондроза нередко применяются мануальная терапия и акупунктура.
При нарушениях работы пищеварительного тракта
Основной метод лечения – переход к правильному питанию. Заболевший человек не должен употреблять жирную, острую, жареную еду, пить алкогольные напитки.
Диетолог подбирает для пациента диету, наиболее подходящую для лечения конкретного заболевания пищеварительной системы.
Если нарушение работы желудочно-кишечного тракта спровоцировано патогенными микроорганизмами, то назначаются антибиотики и медикаменты, нормализующие кишечную микрофлору.
При тиреоидите
Пациент нуждается в медикаментозной терапии в стационарных условиях под врачебным контролем. Больной человек должен принимать антибиотические и противовоспалительные лекарства, помогающие предупредить интоксикацию организма.
Если развился абсцесс, то лечение осуществляется хирургическим методом: из образовавшейся в тканях полости удаляется гнойная масса и выкачивается жидкость. Затягивать с операцией не стоит, так как полость может самопроизвольно раскрыться, выпустить гной в пищевод или трахею, вызвав воспалительную реакцию – медиастинит.
При туберкулезе гортани
Назначается как общая, так и медикаментозная терапия. Общая терапия заключается в проведении процедур, способствующих уничтожению инфекции. В отдельных случаях осуществляется хирургическое вмешательство:
- лобэктомия – удаление доли легкого, являющейся источником заражения,
- билобэктомия – вырезание двух долей,
- сегментэктомия – удаление сегмента легкого.
Если заболевание осложняется стенозом гортани, то проводится трахеостомия – разрезание передней стенки трахеи, введение канюли в образовавшуюся дыру или оставление дыхательного отверстия – стомы.
Медикаментозная терапия осуществляется посредством следующих лекарственных средств:
Нередко для лечения туберкулеза гортани врачи рекомендуют пациентам проводить ингаляции. Для погашения боли в горле назначаются обезболивающие медикаменты. Но если болевые ощущения очень сильные, отдающие в уши, то врач может отправить пациента на операцию по пересечению верхних гортанных нервов.
При нервно-психических расстройствах
Назначается терапия, направленная на нормализацию состояния нервной системы. Если дискомфорт в районе кадыка является следствием переживаний и неврозов, то врач выписывает транквилизаторы и антидепрессанты.
При тяжелых нервно-психических патологиях пациент должен пройти курс психотерапии. Чтобы расслабиться, избавиться от тревог и последствий стрессов, полезно употреблять чаи на основе успокаивающих трав: мелиссы, валерианы.
Источник: https://LOR-explorer.com/lechenie-gorla/kom-v-gorle-v-rajone-kadyka-chto-eto







