Вегето-сосудистая дистония у детей: почему возникает и как заподозрить патологию
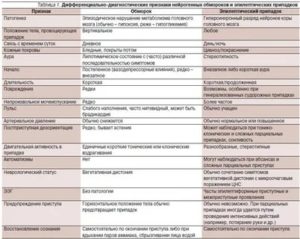
Вегето-сосудистая дистония или ВСД — это совокупность различных симптомов и синдромов, которые возникают у ребенка в связи с нарушением регуляторных механизмов вегетативной нервной системы.
В связи с этим возникает нарушение активности нервных импульсов, которые влияют на тонус сосудов, правильную работу сердца, мочеполовой и пищеварительной систем, а также выделение различных биологически активных веществ в организме.
Но все эти нарушения имеют функциональный характер без патологических изменений в обследуемых органах и системах.
Важно своевременно заподозрить первые признаки заболевания, определить его причины и помочь организму ребенка справиться с болезнью.
Почему развивается ВСД у ребенка
Чаще всего признаки заболевания появляются у малышей после 6-7 лет, в большинстве случаев после поступления в первый класс или в период полового созревания.
Это связано с неправильной адаптацией ребенка к школе, которая связана с тем, что первый год обучения в школе считается крайне сложным и переломным периодом в жизни детей, повышением определенной психологической нагрузки и социально-экономическими факторами у подростков.
Запросы общества в отношении школьного образования растут с каждым годом – ребенок должен быть готов воспринимать большой объем информации и ориентироваться в нем.
Кроме этого должна произойти физиологическая и социально-психологическая его адаптация к школе. Часто сбои правильной адаптации малыша к школе и провоцируют проявление признаков ВСД.
Дополнительными, но не менее важными факторами возникновения дисбаланса в автономной вегетативной нервной системе считаются:
- гормональная перестройка в подростковом возрасте;
- наличие эндокринных или обменных нарушений;
- быстрый рост организма — не все системы развиваются одновременно;
- нестабильность процессов возбуждения и торможения нервной системы.
Также особое значение в настоящее время имеет неправильное питание с введением в рацион новых «вредных» продуктов, частым использованием бытовой химии и/или косметических средств, которые имеют отрицательное влияние на здоровье ребенка.
Всегда ли это патология
Родители 6-7 или 10 летнего ребенка отмечают, что он начинает часто жаловаться на потемнение в глазах, частые головные боли, перебои в работе сердца, учащенное сердцебиение, затрудненное дыхание и дискомфорт в грудной клетке.
Иногда появление подобных признаков можно объяснить особенно излишней эмоциональностью, усталостью, психологическим или физическим перенапряжением. Но их периодическое возникновение в сочетании со слабостью, повышенной утомляемостью и появлением специфических симптомов дисбаланса пищеварительной, сердечнососудистой и мочевыделительной систем нельзя игнорировать.
Родители ни в коем случае не должны игнорировать жалобы на усталость, слабость и головную боль,
Важно помнить, что проявление симптомов вегетососудистой дистонии у ребенка – это пограничное состояние между здоровьем и развитием органической патологии.
Если своевременно не устранить причины возникновения дисфункции автономной дисфункции у ребенка могут возникнуть различные психосоматические патологии (неврозы, нервные тики, заикания, астения), психологическая или физическая дезадаптация.
Социальные причины считаются ведущими в развитии этой патологии, особенно на фоне генетической предрасположенности развития ВСД.
Это связано:
- с постоянным увеличением объема учебных программ и/или физических нагрузок;
- с необходимостью приспособиться к новым условиям школьной жизни и/или отношений в обществе;
- со стрессовыми ситуациями в школе и семье;
- с большим потоком информации и переоценкой ценностей.
Облегчение и полное устранение симптомов наблюдается после нормализации режима дня и питания, снижения физических и психоэмоциональных нагрузок и устранения других причин развития вегетативной дисфункции.
Симптомы вегетососудистой дистонии
Признаки вегетососудистой дистонии у детей разнообразны.
К ним относятся:
- частые головные боли;
- головокружения;
- метеочувствительность;
- повышение или снижение артериального давления;
- одышка, частые вздохи, жалобы на недостаток воздуха;
- проявление рвоты, тошноты, чередование запоров спастического характера и поносов, спастические боли в животе;
- стойкое снижение аппетита, апатия;
- страхи, перепады настроения, беспричинная тревожность;
- обморочные состояния;
- беспричинные повышения или снижения температуры тела;
- учащенное или затрудненное мочеиспускание;
- сухость кожных покровов или чрезмерная потливость;
- сильное или слабое слюноотделение;
- панические атаки;
- рассеянность, отвлекаемость, снижение памяти;
- бессонница или сонливость.
Чаще всего это признаки вегетативного дисбаланса, то могут быть и сигналы любой другой патологии или же…взросления.
У детей после трех лет признаками ВСД считаются спад подвижности и активности малыша, потеря интереса к ранее любимым играм и занятиям, резкие смены настроения, появление страхов и нарастающего чувства тревоги.
В группу риска возникновения вегето-сосудистой дистонии относятся:
- дети с родовыми травмами и с внутриутробной хронической гипоксией;
- недоношенные и ослабленные малыши.
Какие признаки должны насторожить родителей
Проявления ВСД у ребенка чаще всего появляются после начала посещения школы.
К характерным симптомам относятся плаксивость и апатия у ребенка, панические атаки, одышка и повышение температуры без причин, синдром гиперактивности и дефицита внимания.
Если у ребенка появился один или несколько этих симптомов необходимо обратиться к педиатру, пройти обследование и уточнить диагноз, чтобы полностью исключить возможные сложные органические патологии.
ВСД у детей школьного возраста и подростков чаще всего связаны с перестройкой гормонального фона в периоды быстрого роста и полового созревания. Их признаки наиболее ярко проявляются после 12 лет, и проявляется дисфункциями сердца и тонуса сосудов, депрессиями и паническими атаками.
Изменяется не только поведение и самочувствие ребенка, но и отмечается ухудшение адаптации ребенка в социальной среде – отмечаются проявления астенического невроза, которые сопровождаются нарушением речи, походки, зрения, слуха.
Дети предъявляют разнообразные жалобы, связанные с нарушением общего самочувствия, сна, вегетативные кризы в виде синкопальных (обморочных) состояний, ощутимое сердцебиение, боли в сердце, головокружения.
При этом важно помнить, что под «маской» сосудистых дистоний и вегетативных расстройств часто скрываются серьезные заболевания сердца, сосудов, пищеварительного тракта, мочеполовой и дыхательной систем.
Лечение вегетососудистой дистонии у ребенка
Терапия заболевания основана на полном устранении всех причин развития ВСД:
- переутомления:
- стрессов;
- нормализации обстановки в семье и школе.
Иногда нормализация режима дня и питания, здоровый сон не менее 8 часов и ограничения работы с компьютером через определенный промежуток времени полностью устраняет все симптомы дистонии.
Кроме того важно помнить:
- об адекватных физических нагрузках;
- о длительном пребывании на свежем воздухе не менее 2-3 часов в день;
- стабилизации питания в виде ограничения острых и соленых блюд, копченостей, маринадов, продуктов, содержащих консерванты, красители и ароматизаторы, исключении тонизирующих напитков;
- укрепление иммунной системы.
Также для коррекции вегетативных дисфункций назначают:
- водные процедуры (плаванье, циркулярный душ, хвойные ванны);
- физиотерапевтические процедуры (электросон, электрофорез);
- фитотерапия (седативные травы, растительные адаптогены);
- массаж;
- аромотерапия;
- климатотерапия и лечение в санатории.
Лекарственные средства назначают только при отсутствии эффекта от немедикаментозных методов лечения.
Терапия включает прием:
- нейролептиков;
- ноотропных средств;
- препаратов магния, калия;
- препараты для снижения или повышения артериального давления;
- спазмолитики, кардиотонизирующие средства;
- витамины и минеральные комплексы.
Лекарственные средства назначаются с целью активизации определенных функций мозга, улучшения памяти, увеличения способности к обучению, устойчивости мозга к повышающимся нагрузкам.
Все препараты назначают индивидуально с ограниченным их количеством и в минимальных дозах.
Сочетание немедикаментозных методов и индивидуально подобранного комплекса лекарственных средств позволяется добиться стабилизации состояния больного и устранения всех симптомов ВСД у ребенка.
врач-педиатр Сазонова Ольга Ивановна
Источник: https://zen.yandex.ru/media/mirmam/vegetososudistaia-distoniia-u-detei-pochemu-voznikaet-i-kak-zapodozrit-patologiiu-5dab470b98fe7900b065d567
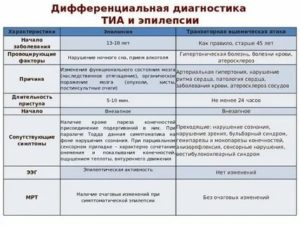
Диагностика эпилепсии у детей Сложности и особенности

Эпилепсия – одно из самых распространенных детских неврологических заболеваний. Постоянные приступы наблюдаются у 1% детей. Около 5% населения планеты перенесли эпилептический приступ минимум 1 раз в течение жизни.
Эпилепсия может быть как самостоятельным заболеванием, предрасположенность к которому передается по наследству, так и симптомом других патологий. Например, опухолей, кист, аномалий развития, аневризм или посттравматических изменений головного мозга.
Сложности диагностики
Несколько десятилетий назад для установления диагноза эпилепсия было достаточно описания приступа от родителей. Сегодня требуется подтверждение этого заболевания с помощью инструментальных методов. В диагностике эпилепсии у детей есть немало сложностей, а именно:
- Существует множество форм эпилепсии. Она может иметь самые разнообразные проявления. Вопреки распространенному заблуждению, далеко не всегда эпилепсия проявляется клоническими судорогами. И не каждый случай судорог – это эпилепсия.
- Часто похожие на эпилепсию симптомы на деле оказываются вегетативным расстройством, коллапсом, психогенным приступом или другим заболеванием, в том числе не связанным с нарушением функции центральной нервной системы.
- Даже инструментальные методы диагностики, которые используются в большинстве стран для постановки диагноза, не всегда достоверны. ЭЭГ в 20% случаев может ошибочно зафиксировать эпилептическую активность, которой на самом деле нет. У 15% детей в межприступный период нет никаких изменений на электроэнцефалограмме.
Принципы диагностики
В Германии проводится тщательная диагностика эпилепсии у детей, целью которой является:
- Постановка диагноза (подтверждение наличия у пациента именно эпилепсии, а не другой патологии, схожей по клинической симптоматике)
- Выявление основной патологии, которая могла привести к развитию эпилепсии
- Оценка влияния медикаментов на частоту приступов эпилепсии (для подбора максимально эффективной схемы терапии)
Диагностикой заболевания занимаются врачи-эпилептологи. Это узкая врачебная специализация. Чтобы стать эпилептологом, в Германии врачи учатся 10 лет. За это время специалисты постигают все тонкости диагностики и лечения данного заболевания.
На сегодняшний день диагноз эпилепсии является клинико-электро-анатомическим. То есть, для его подтверждения требуются неврологическое обследование, оценка симптоматики, регистрация приступов на электроэнцефалограмме и, по возможности, выявление анатомических изменений в головном мозге, которые могли стать причиной приступов.
Методы диагностики
Для диагностики эпилепсии используются такие исследования:
ЭЭГ. Электроэнцефалограмма снимается в период между приступами. Однако она не всегда дает точные результаты.
ЭЭГ может зафиксировать эпилептическую активность мозга у здорового человека или не зафиксировать ее у ребенка, страдающего эпилепсией. Для подтверждения диагноза нужно «поймать» период, когда у пациента будет приступ.
С этой целью применяется ЭЭГ-мониторинг, когда электроэнцефалограмму снимают непрерывно и длительно.
Тем не менее, ЭЭГ остается основным методом диагностики эпилепсии. Потому что данный метод дает возможность не только зарегистрировать факт эпилептической активности, но также определить локализацию патологических очагов возбуждения, установить тип эпилепсии и оценить эффективность проводимой терапии.
Круглосуточный видео-ЭЭГ-мониторинг. Он может проводиться в течение нескольких дней. В том числе – в ночное время. Это повышает информативность исследования, поскольку у 30% детей эпилептические приступы возникают только во время ночного сна. Они также могут появляться при пробуждении или засыпании.
МРТ головы. В Германии проводится МРТ высокого разрешения, в режиме 3D визуализации. Она позволяет определить морфологический субстрат развития эпилептических приступов.
Врач ищет образования, которые могут раздражать двигательные зоны или другие участки коры головного мозга. Это могут быть аневризмы, опухоли, абсцессы и т.д.
МРТ также проводится при планировании хирургического лечения эпилепсии.
ПЭТ. С помощью позитронно-эмиссионной томографии можно обнаружить очаги низкой метаболической активности головного мозга, которые являются источником приступов.
Данное исследование проводится не всем пациентам, а только по показаниями.
Основные показания – это отсутствие эффекта от лекарственных средств, невозможность выявления патологического очага на ЭЭГ, а также планирование хирургического лечения.
Другие исследования, которые могут проводиться при эпилепсии:
- Нейропсихологическое тестирование
- Магнитная энцефалография
- Регистрация зрительных вызванных потенциалов
- Анализ крови на чувствительность к препаратам (определение фармакорезистентности)
- Кариотипирование
Пройти диагностику эпилепсии вы можете в Германии. Здесь используются новейшие методы инструментальной диагностики. Немецкие врачи обладают высоким уровнем квалификации. Они способны справиться даже с самыми тяжелыми формами эпилепсии у детей.
Выбирайте лечение за рубежом и Вы, несомненно, получите отличный результат!
Доктор Вадим Жилюк
Читайте:
Почему Booking Health – Вопросы и ответы
Как не ошибиться в выборе клиники и специалиста
7 причин доверять рейтингу клиник на сайте Booking Health
Booking Health – Стандарты качества
Источник: https://bookinghealth.ru/blog/lechenie/diagnostika-i-lechenie/448328-diagnostika-epilepsii-u-detey-slozhnosti-i-osobennosti.html
Эпилепсия у детей — диагностика и лечение

Диагноз «детская эпилепсия» ставится только после второго приступа, произошедшего без наличия провоцирующих условий. Но не все детские судороги — эпилептические. У детей бывают одноразовые судороги при слишком высокой температуре, после прививки или серьёзной черепно-мозговой травмы головы (ЧМТ).
статьи:
Что такое эпилепсия
Эпилепсия у детей как болезнь была известна с древних времён, и даже описана в библии. В средние века она называлась падучей болезнью.
В современной науке эпилепсией называется группа различных недугов, выражающихся как эпилептические приступы. Причины возникновения таких приступов заключаются в том, что в коре головного мозга нарушаются процессы возбуждения-торможения.
Но не все детские судороги — эпилептические. У детей бывают одноразовые судороги при слишком высокой температуре, после прививки или серьёзной черепно-мозговой травмы головы (ЧМТ). Также не стоит забывать, что судороги могут быть предвестником множества тяжёлых неврологических и инфекционных заболеваний, включая энцефалит и менингит. Вот почему надо посетить доктора при первом же приступе.
Ещё однократные приступы могут быть вызваны дефицитом минеральных элементов (кальция, магния), пониженным уровнем сахара при недиагностированном диабете, ударом током, пищевым или иным отравлением, тепловым ударом.
Диагноз «детская эпилепсия» ставится только после второго приступа, произошедшего без наличия провоцирующих условий. То есть, главным отличием болезни от единовременных судорог считается:
- повтор приступов;
- отсутствие условий, способных повлиять на возможность возникновения приступов.
Сегодня медицинской наукой насчитывается свыше 40 разных типов эпилепсии, выделенных в соответствии с возрастом дебюта болезни, симптомами и прогнозом. Стоит заметить, что бывают как доброкачественные типы этого заболевания, так и с неблагоприятным прогнозом.
До 80% маленьких пациентов могут вылечиться в любом возрасте, нередко детская болезнь сама проходит, даже без соответствующего лечения, у подростков 13–15 лет. И, хотя эпилепсия у детей – серьёзное заболевание, интеллект пациентов, как правило, остаётся сохранным.
Но крайне важно правильно и вовремя поставить диагноз, то есть определить тип эпилепсии, и сделать такое может только врач-эпилептолог. Только безошибочная диагностика позволит выбрать оптимальную схему лечения и спрогнозировать течение заболевания.
Насколько часто встречается эпилепсия?
Эта болезнь относится к одним из самых часто встречающихся неврологических недугов. Вероятность заболеть ею у детей одна и та же в разных странах и не зависит от расы. Примерно у 0,5–1% всех людей на планете есть эпилепсия. К примеру, в государствах СНГ эпилепсией страдают примерно 2,5 миллиона граждан.
В европейских странах, совокупное население которых равно 500 миллионам, эта болезнь есть примерно у 2 миллионов детей. К сожалению, данный недуг часто сопровождается иными болезнями, дефектами хромосом, заболеваниями обмена веществ, передающимися по наследству.
Также у таких детей бывает детский церебральный паралич (ДЦП) и т. д.
Стоит ли бояться такого диагноза?
Причины родительского страха перед постановкой диагноза могут быть разные. Тут и ожидание общественного осуждения, и резких клинических проявлений, и умственной отсталости.
Многие родители не верят, что приступы можно контролировать, да и вообще не доверяют врачам, сомневаются в эффективности лекарств и думают, что эпилепсия у их ребенка обязательно передастся по наследству и внукам.
Такое отношение идёт из глубины веков.
Из-за этой причины доктора часто не хотят ставить конкретный диагноз, вместо этого ими, бывает, используются различные эвфемизмы, такие как эпилептические и судорожные синдромы. Но это неправильно, ведь эффективное лечение невозможно без установления конкретного вида этой болезни.
Возможные причины эпилепсии
Специалисты выделяют множество факторов, способных вызвать такое заболевание. Важную роль в этом вопросе играет фактор наследственности. Исследования показывают, что в семьях, где кто-то из близких имеет эту болезнь, шансов проявления эпилепсии у детей тоже будет намного больше.
Сегодня наследственность многих видов эпилепсии убедительно доказана, были даже найдены гены, несущие ответственность за это. И все же, в большинстве случаев такое заболевание является первым в семье. Многие его виды обладают многофакторной природой, иными словами, на них влияет сразу несколько генетических и прочих факторов.
А генетика играет хотя и немалую, но не решающую роль.
Симптоматические виды эпилепсии у ребёнка вызываются повреждениями мозга, что часто происходит при:
- инфекциях, перенесённых матерью во время беременности;
- генетических дефектах;
- врожденных дефектах мозга;
- ЧМТ;
- нарушениях обмена веществ;
- родовых травмах центральной нервной системы (ЦНС);
- опухолях мозга.
О чём нужно рассказать доктору для правильной постановки диагноза?
Как правило, специалист не может наблюдать детские приступы своими глазами, поэтому он вынужден ставить диагноз на основе информации, полученной от родителей и родственников маленького пациента. Вот почему так важно максимально подробно и точно описать наблюдавшиеся симптомы.
Чтобы врач смог определить тип эпилепсии, ему понадобятся следующие сведения:
- в каком возрасте возникли первые припадки (сколько ребёнку было лет);
- как конкретно выражались приступы;
- какой характер имели приступы (быстрый, медленный);
- сколько длились приступы;
- как вёл себя ребёнок перед началом и после завершения приступа;
- были ли возможные провоцирующие условия (повышенная температура, дефицит сна, утомление, сильные стрессы, просмотр телевидения и пр.);
- время появления приступов.
Возраст начала эпилепсии
Первые приступы и признаки эпилепсии у детей могут начаться в любом возрасте, в том числе у новорождённых детей в течение первого месяца после рождения. Но как правило, судороги и иные симптомы эпилепсии у детей начинаются до 15-ти лет, а в зону максимального риска входят дети в возрасте 1–9 лет.
Признаки скорого начала приступа
У большинства детей приступы носят внезапный характер, но часть больных начинают вести себя нервно и беспокойно за несколько часов до начала. Также у них может кружиться или болеть голова.
Ещё перед этим может наблюдаться аура – это время перед потерей сознания, воспоминания о котором остаются у ребёнка. Чаще всего, аура длится недолго – буквально считанные секунды.
В соответствии со спецификой ощущений, ауры бывают:
- сенсорными (немеющие или парализованные конечности, чувство покалывания в них);
- визуальными (неожиданная, но непродолжительная потеря зрения, световые вспышки, цветовые пятна, человеческие и другие образы, появляющиеся перед глазами, прочие искажения зрения);
- звуковыми (звон в ушах, ые или музыкальные галлюцинации);
- обонятельными (неожиданно появляется ощущение запаха, как правило, неприятного);
- вкусовыми;
- психологическими (возникновение страха, тревоги, дежавю).
Важно то, что аура повторяется с каждым приступом, то есть она позволяет предсказывать их начало, а значит, вовремя присесть или прилечь. Тип ауры – важная информация для доктора, так как благодаря ей он сможет выявить повреждённый участок мозга и точки возникновения припадков.
Длительность приступов
Длительность приступов тоже имеет значение для установления формы болезни. Как правило, они длятся не более 5 минут, а чаще и того меньше. Краткие единовременные приступы считаются неопасными и прекращаются сами, но иногда приступы идут потоком.
Если к пациенту возвращается сознание в промежутках, припадки считаются серийными, в противном случае, когда припадки длятся минимум 15 минут, речь идёт об «эпилептическом статусе», являющемся серьёзной угрозой, поскольку в процессе у детей может развиваться отёк мозга.
Такие припадки требуют скорейшей госпитализации.
Последствия
Краткие единовременные приступы не повреждают мозг, но долго длящиеся пароксизмы убивают мозговые клетки. Опаснее всего внезапные обмороки, когда дети могут сильно ушибиться или травмироваться. Эпилепсия приводит к отрицательным социальным последствиям, так дети из-за страха перед потерей контроля и боязни возникновения припадков мало общаются со сверстниками.
Какие исследования нужны для постановки диагноза?
Подтвердить подозрение на эпилепсию можно после электроэнцефалографии (ЭЭГ), предназначенной для регистрации патологий в работе мозга. С её помощью также можно оценить эффективность лечения.
На ЭЭГ, сделанной в процессе припадка, будет хорошо видно, в каких конкретно участках мозга появляются приступы и каков характер их распространения. Ещё в последнее время в процессе делают серию фото. Такое фотографирование позволяет увидеть особенности припадков.
При правильном противосудорожном лечении патологии перестанут фиксироваться на ЭЭГ. Ввиду полной безопасности ЭЭГ проводить её можно с любой частотой.
Также может понадобиться компьютерная томография мозга или магнитно-резонансная томография (МРТ). С их помощью можно будет найти патологические изменения в мозге (опухоли, травмированные участки и пр.), ответственные за пароксизмы. При отсутствии выраженных патологий ставится диагноз «доброкачественная эпилепсия».
Если заболевание возникло из-за нарушения обмена веществ или генетики, потребуются дополнительные анализы – мочи и крови на биохимию, генетические тесты и прочее. Но даже если причины болезни не будут выявлены, без лечения не обойтись.
Как вести себя родителям при появлении судорог?
Короткие приступы не требуют медикаментозного вмешательства. В остальном надо придерживаться следующих правил:
- Если у ребёнка была аура, его надо уложить на спину и расстегнуть воротник.
- Голову ребёнка надо повернуть набок.
- Нельзя пытаться разомкнуть челюсти.
- Надо померить температуру, чтобы исключить фебрильный приступ.
- Длительность и начало судорог надо фиксировать в дневнике.
При долгих судорогах надо применять противосудорожные препараты, прописанные доктором, но не перорально, поскольку нет гарантии, что у ребёнка получится их проглотить, да и результат в таком случае будет нескоро. Лучше всего вводить лекарства ректально. Чаще всего судороги купируются при помощи диазепама, который начинает действовать максимум через 5 минут после введения.
Обязательно ли лечение?
Лечение эпилепсии обязательно, исключением являются только доброкачественные и фебрильные типы болезни. Несвоевременное или отсутствующее противосудорожное лечение – распространённые причины умственной отсталости и других нарушений. Как правило, чем раньше начинается лечение, тем оно эффективнее, и тем скорее выздоравливает ребёнок.
Конечно, у антиконвульсантов могут быть неприятные побочные эффекты, особенно при долгом приёме, включая потерю творческой активности. Но если не начать лечение, инвалидность практически гарантирована.
И все же специалисты-неврологи, как правило, не назначают противосудорожное лечение после однократного пароксизма, так как он не является доказательством наличия эпилепсии.
Основные принципы терапии
Эффективное лечение требует:
- использования только одного антиконвульсанта;
- регулярности;
- долговременности (минимум 2–3 лет при доброкачественной форме, и 5–10 лет при злокачественной);
- индивидуального подхода.
Многочисленные исследования доказали, что монотерапия (с применением одного лекарственного препарата) намного результативнее политерапии, так как при ней:
- реже появляются побочные эффекты;
- нет риска конфликта между разными препаратами.
Также медикамент обязательно должен соответствовать форме заболевания. Заметим, что универсальных лекарств для эпилептиков пока не существует, поэтому специалист должен подбирать препарат индивидуально, руководствуясь имеющимся диагнозом.
Сегодня самыми эффективными считаются такие лекарства, как вальпроат натрия и карбамазепин.
Самостоятельное назначение препаратов недопустимо, так как ошибка в выборе может привести к увеличению частоты и тяжести припадков, чего нельзя допустить.
Кроме того, надо следить за дозировкой медикамента – она должна быть достаточной, в противном случае не удастся достичь терапевтического эффекта. Дозировку устанавливает доктор исходя из суточной дозы на 1 кг веса ребёнка, он же устанавливает частоту приёма (1–3 раза в сутки).
Сегодня многие производители выпускают лекарства с контролируемым высвобождением лекарственного вещества. Они позволяют поддерживать концентрацию действующего вещества на одном уровне – без резкого её повышения или снижения, а это делает лечение более эффективным и снижает кратность приёмов.
Лечение надо начинать с минимальной дозировки медикамента, постепенно повышая её. Это позволит избежать серьёзных побочных эффектов.
Безопасность антиконвульсантов
Побочные реакции от приёма могут возникать незамедлительно, в зависимости от дозировки или быть хроническими (при долговременном применении лекарства).
При превышении дозировки у ребёнка может кружиться голова, двоиться в глазах, его может шатать, тошнить, клонить в сон.
При аллергии на конкретный медикамент может появляться сыпь на коже, печёночная недостаточность и подавление кроветворной функции.
Если побочная реакция не проявляется на фоне первых дней приёма, в дальнейшем могут проявиться лишь хронические эффекты. Чтобы избежать этого, надо регулярно контролировать состояние всех органов и систем, периодически сдавать кровь и мочу на анализ. Раз в квартал ребёнка надо приводить на приём к педиатру, а также делать ультразвук органов и электрокардиограмму (ЭКГ) сердца.
Когда требуется хирургическое вмешательство?
При наличии структурного мозгового нарушения лекарственная терапия может быть неэффективной. Сегодня многие виды такой эпилепсии эффективно излечиваются хирургическим методом, сколько бы лет ни было ребёнку.
Подбор пациентов в детском возрасте для нейрохирургической операции отличается сложностью и длительностью. Решение должны совместно принимать врач-невролог, нейрохирург и психиатр. В процессе оцениваются все вероятные риски и эффективность операции.
Источник: http://jepilepsija.ru/epilepsiya-u-detej/32-epilepsiya-u-detej-diagnostika-i-lechenie
Эпилепсия у ребёнка: признаки, диагностика, лечение

Многим родителям приходится знать о таком диагнозе как эпилепсия. Это очень серьезный диагноз.
При упоминании об эпилепсии практически у каждого человека возникает ассоциация с судорогами. Совершенно верно, эпилепсия чаще всего проявляется именно судорогами.
Эпилепсия является хроническим заболеванием нервной системы, которое характеризуется беспорядочной электрической активностью либо отдельных частей, либо всего головного мозга, в результате чего наблюдаются судорожные припадки и потеря сознания, как у взрослых, так и у детей.
Головной мозг человека содержит огромное количество нервных клеток способных генерировать и передавать возбуждение друг другу.
У здорового человека присутствует здоровая электрическая активность головного мозга, но при эпилепсии возникает увеличение электрического разряда и появление сильной, так называемой эпилептической активности.
Волна возбуждения мгновенно передается на соседние участки головного мозга, и возникают судороги.
Если говорить о причинах эпилепсии у детей, то в первую очередь стоит выделить внутриутробную гипоксию или недостаток кислорода клеткам головного мозга во время беременности, а также черепно-мозговые травмы, энцефалиты, причинами которых является инфекция, а также наследственность. Нужно иметь в виду, что эпилепсия является малоизученным заболеванием, поэтому любые причины могут лишь поспособствовать развитию эпилепсии, но нельзя сказать, что какая-то причина напрямую вызывает заболевание.
Только ли эпилепсия может вызывать судороги?
Нет. Если у вашего ребенка случился судорожный припадок, не стоит паниковать. У детей часто случаются судороги на фоне высокой температуры, так называемые фебрильные судороги.
Для того, чтобы не было судорог на фоне высокой температуры, ее необходимо вовремя сбивать.
Выше 38 градусов не стоит оставлять без внимания, но сразу же снижать с помощью ректальных парацетамоловых свечей, либо литической смеси.
Не только высокой температурой, но и недостатком кальция, магния, витамина В6, снижением уровня глюкозы, а также черепно-мозговой травмой могут быть обусловлены судороги у детей.
Если у вашего ребенка судорожный припадок случился впервые, то необходимо обязательно вызвать скорую помощь для госпитализации с целью обследования и лечения ребенка.
Что необходимо предпринять, если у вашего ребенка возник судорожный припадок?
- Во-первых, уложить на кровать, либо на пол вдали от острых предметов, чтобы ребенок не поранился
- Во-вторых, уложить на бок, чтобы ребенок не задохнулся
- В-третьих, ничего не кладите в рот ребенка, не удерживайте язык
Если это эпилептический приступ, он может длиться до 2-3 минут.
После приступа проверьте дыхание, если дыхания нет, начните дыхание «рот в рот». Искусственное дыхание можно проводить только после приступа.
С ребенком обязательно нужно быть рядом, и не давать ему ни пить, не лекарства, пока он не придет в себя.
Если у вашего ребенка температура, обязательно поставьте ему ректальную свечку от жара.
Какими бывают эпилептические приступы?
Большие приступы начинаются с судорог всего тела, так называемых конвульсий, сопровождаются потерей сознания, сильным напряжением мышц всего тела, сгибанием/разгибанием рук и ног, сокращением мимических мышц лица, закатыванием глаз. Большой приступ может закончиться непроизвольным мочеиспусканием и дефекацией. После приступа у ребенка наступает постэпилептический сон.
Кроме больших приступов могут быть так называемые малые приступы.
К малым приступам относят абсансы, атонические приступы и детский спазм. Абсансы — это замирания, или кратковременные потери сознания. Атонические приступы похожи на обмороки, ребенок падает, и его мышцы во время приступа чрезвычайно вялые или атоничные.
Детский спазм случается утром, ребенок приводит руки к груди, кивает головой и выпрямляет ноги.
Как мы видим, проявления эпилепсии достаточно многогранны, и если есть хоть малейшее подозрение на эпилепсию, то необходимо незамедлительно делать ЭЭГ — электроэнцефалограмму.
Эпилепсия может быть истинной и симптоматической, то есть являться симптомом опухоли головного мозга. С этим необходимо разобраться сразу после постановки диагноза эпилепсии.
Сам же диагноз ставится после проведения электроэнцефалограммы, на которой в случае эпилепсии будет наблюдаться эпилептическая активность.
Также проводится часовая ЭЭГ, для более детального обследования.
Для исключения опухоли головного мозга ребенку проводят магнитно-резонансную томографию головного мозга.
Заподозрить эпилепсию можно, если у ребенка появились замирания, или абсансы, кратковременные потери сознания, при которых ребенок как бы выключается на несколько секунд. При этом существует именно абсансная эпилепсия, которая протекает без приступов. Бывает абсанс предшествует приступу. В любом случае, необходимо направить ребенка на ЭЭГ.
Лечение эпилепсии у ребёнка
Если у ребенка было хотя бы два приступа, то ему необходим прием таких препаратов как, вальпроат (конвулекс), фенобарбитал или карбамазепин, а также топомакс и кеппра.
Прием данных препаратов длительный, очень важна регулярность, при несоблюдении регулярности приступы могут повториться.
Чаще всего одного препарата достаточно, чтобы предупредить судороги. Противоэпилептические препараты вызывают снижение внимания, сонливость, понижают успеваемость в школе, но ни в коем случае ни отменять, ни пропускать их нельзя, потому что отмена сразу может вызвать приступ. Каждый приступ отодвигает развитие ребенка назад.
Препарат Конвулекс применяется под контролем вальпроевой кислоты в крови. Если вальпроевая кислота в крови более 100 мкг/мл, значит повышать дозировку препарата нельзя, если меньше 50 мкг/мл, то терапевтическая дозировка не достигнута, и дозу надо повысить.
Если у ребенка был хотя бы один приступ, то в течение месяца ему категорически запрещен любой массаж, препараты стимулирующие ЦНС, а также занятия с логопедом.
При симптоматической эпилепсии проводят удаление опухоли, после чего приступы полностью прекращаются.
Также появился новый метод в терапии эпилепсии — стимуляция блуждающего нерва. Для этого пациенту имплантируют специальное электрическое устройство.
Стимуляция блуждающего нерва улучшает эмоциональное состояние пациента.
Отсутствие сна или прерывистый сон.
Организм как бы пытается наверстать упущенный быстрый сон, в результате чего меняется электрическая активность головного мозга и может начаться приступ.
Стресс и беспокойство могут способствовать появлению приступов.
Лекарственные препараты, стимулирующие ЦНС (Цераксон, Церебролизин), могут вызвать приступ эпилепсии, а также увеличение дозы инсулина за счет гипогликемии.
Любые тяжелые заболевания, такие как пневмония, могут поспособствовать возникновению приступа.
Также приступу может способствовать мелькание яркого света, например, при просмотре мультсериалов. Существует так называемая телевизионная эпилепсия – это особое состояние фоточувствительности, в основе которого лежит перемещение пятен, составляющих картинку. Восприимчивые дети могут отреагировать на просмотр телевизора приступом.
Если у вашего ребенка есть эпиактивность на ЭЭГ, но приступов нет, то нужно иметь в виду, что при любых стрессовых факторах, будь то болезнь или гормональная перестройка, они могут появиться. И войдя в стойкую ремиссию нужно быть наготове.
Излечима ли эпилепсия
К счастью, эпилепсия у детей может пройти. Но, если у вашего ребенка был хотя бы один большой приступ, то противоэпилептическое лечение он должен получать три года. В течении этих трех лет ребенок должен госпитализироваться каждые три месяца для обследования и наблюдения. При отсутствии приступов диагноз снимается. Однако ребенок находится под наблюдением невролога еще пять лет.
Данная статья полезна всем родителям, потому что любые судороги являются поводом для беспокойства, и необходимо знать, как помочь ребенку.
Даже если вашему ребенку поставили такой серьезный диагноз как эпилепсия, не стоит отчаиваться и паниковать.
Нужно строжайше соблюдать назначения врача невролога, возможно, пройти консультацию эпилептолога, и обязательно надеяться, на то, что ваш малыш поправится — так сказать, перерастет. Поверьте, от вашего настроя очень многое зависит.
Также очень много значит климат в семье. Необходимо окружить ребенка вниманием и дружелюбным отношением. Излишне подчеркивать эпилепсию не следует, чтобы психологически ребёнок чувствовал себя спокойнее, и не пытался использовать свою болезнь, манипулируя вами.
Основной задачей реабилитации детей с эпилепсией является прекращение или сведение к минимуму количество приступов. Также очень важно социализировать ребенка, ввести его в детский коллектив, и максимально подготовить к школе, не перегружая его психику. Для этого с ребенком должны работать логопеды и психологи. Возможно в школе ему понадобится индивидуальная программа обучения.
Главное в лечении — правильно подобранная схема препаратов, которая предупредит появление приступов. Отсутствие приступов очень важно, потому что каждый приступ не только замедляет развитие ребенка, но и отодвигает его назад.
Профилактика эпилепсии
Профилактика данного заболевания заключается в первую очередь в предотвращении гипоксии как внутриутробной, так и после рождения, предотвращении травм и инфекций головного мозга, а также стрессовых ситуаций у ребенка. Нужно стараться избегать чрезмерного просмотра телевизора, и вовремя укладывать ребенка спать.
Терапевт Е. А. Кузнецова
Источник: https://azbyka.ru/zdorovie/epilepsiya-u-rebyonka-priznaki-diagnostika-lechenie
Лечение эпилепсии у детей
У нас работают ответственные врачи — специалисты в своем направлении.
Краткая информация об услуге
Современная медицина позволяет купировать приступы, а при своевременном обращении в 75% случаев удается победить заболевание навсегда. Именно поэтому важно вовремя обратить внимание на проявления этой патологии и обратиться к врачу.
Эпилепсия – один из самых распространенных неврологических диагнозов. У детей она встречается в три раза чаще, чем у взрослых.
Выделяют три основных формы заболевания:
- идиопатическая форма (врожденная или первичная) включает в себя наследственную форму эпилепсии;
- симптоматическая форма (вторичная), в этом случае у пациента диагностировано другое неврологическое заболевание, при котором проявляются признаки эпилепсии;
- криптогенная форма, причина возникновения эпилепсии при которой не выяснена.
Признаки и симптомы
Под термином «эпилепсия» скрыто более 60-ти патологий нервной системы. Существуют несколько характерных признаков, при которых стоит обратиться к эпилептологу как можно скорее:
- Резкие интенсивные головные боли, сопровождающиеся рвотой, спутанностью сознания, нарушениями речи;
- Внезапные судороги длительностью от нескольких секунд до 10-20 минут;
- Потеря сознания;
- Резкое напряжение или расслабление мышц, сопровождающееся остановкой дыхания, непроизвольным мочеиспусканием;
- Замирания в необычных положениях, со странной мимикой и/или полным отсутствием реакций на внешние раздражители.
Эпилепсия у детей (особенно новорожденных) может протекать со смазанными симптомами, что вызывает сложности при диагностике.
- Генерализированные судорожные припадки заключаются в резком напряжении мышц и кратковременной остановкой дыхания. Далее начинаются судороги, продолжительностью от 10 секунд до 20-ти минут. Приступ прекращается самостоятельно, после него ребенок засыпает.
- Безсудорожные генерализированные приступы (абсансы) менее выражены. Они заключаются во внезапных замираниях, взгляд больного становится отсутствующим. Иногда у ребенка могут подрагивать веки, закрываться глаза. Длительность – около 5-20-ти секунд, в остром периоде ребенок не реагирует на внешние раздражители. По окончанию он может дальше заниматься своими делами. Обычно детская эпилепсия этого типа начинается в возрасте 5-7 лет и чаще проявляется у девочек. После полового созревания ребенок может «перерасти» болезнь. Но не стоит этого ждать, так как абсансная форма может перейти в более сложную.
- Атонические приступы характеризуются внезапными потерями сознания с расслаблением мышц. Их легко спутать с обмороками. Если приступы случаются часто – это серьезный повод обратиться к неврологу и детскому эпилептологу.
- Детский спазм – это непроизвольные наклоны головы или туловища вперед с прижатием рук к груди. Приступы могут случаться после пробуждения, особенно резкого, и свойственны детям 3-х лет. К пяти годам детская эпилепсия этого типа может или пройти совсем или же перейти в другую форму.
Кроме описанных типов существуют и другие формы. Если в состоянии ребенка вас что-то настораживает – стоит обратиться за консультацией к детскому эпилептологу.
Принцип первой помощи при эпилептическом припадке – не навредить. Обычно приступы проходят самостоятельно. Необходимо аккуратно положить ребенка на бок, убрать тяжелые или острые предметы, обеспечить доступ воздуха. Ни в коем случае нельзя что-либо класть в рот – этот опасный миф стоил многим больным потери зубов и травм рта и носоглотки посторонними предметами.
Причины появления заболевания
Обычно заболевание вызывают патологии коры головного мозга и/или эндокринной системы.
Привести к возникновению эпилепсии у детей могут внутриутробные патологии развития, травмы головы и родовые травмы нарушения метаболизма.
Спровоцировать приступ при наличии болезни могут резкие звуки, интенсивное мигание света, нервное потрясение, перегрев на солнце и даже сильная усталость и неправильный режим сна.
Диагностика и лечение
Лечением заболевания занимается детский эпилептолог. Для постановки диагноза ему понадобится максимально полный анамнез (история болезни) ребенка.
- МРТ и КТ определяет наличие структурных изменений в мозге, таким образом выявляя вторичную форму эпилепсии;
- ЭЭГ или электроэнцефалограмма — выявляет эпилептическую активность мозга и указывает участки повышенной возбудимости;
- УЗ допплерография также выявляет вторичную форму заболевания, показывая возможные аномалии развития сосудов мозга, вызывающие симптомы эпилепсии.
Стоимость лечения эпилепсии у детей зависит от типа болезни и выбранного метода. Обычно эпилепсию лечат противосудорожными препаратами, которые купируют приступы и сокращают их продолжительность вплоть до полного исчезновения, позволяя ребенку вести нормальный образ жизни.
Препараты подбираются индивидуально, пациент всё время находится под контролем специалистов, что позволяет сократить риск побочных действий. Кроме медикаментов, доктор может назначить специальную диету и рекомендовать максимально снизить физические нагрузки.
В случае вторичной (симптоматической) формы эпилепсии врач назначит терапию, направленную на лечение основного заболевания, вдобавок к противосудорожным препаратам.
В составе комплексной терапии хорошие результаты показывает гомеопатическое лечение — снижается частота приступов, стабилизируется общее состояние. Гомеопаты используют схемы, разработанные с учетом потребностей конкретного ребенка.
Курс лечения продолжается от 2-х до 3-х лет, затем пациенты проходят контрольный мониторинг во избежание возвращения припадков. Около 40 форм эпилепсии в 75% случаев поддаются лечению до 14 лет. Однако в отдельных случаях диагностируют формы заболевания, при которых пациент вынужден принимать препараты всю жизнь.
1. Всегда ли судороги у ребенка – признак эпилепсии?
Ответ: Судороги может вызывать не только эпилепсия, но и различные заболевания, травмы, прием медикаментов и даже высокая температура.
2. Можно ли ребенку, больному эпилепсией, ехать отдыхать в теплые страны?
Ответ: Больным эпилепсией противопоказано находиться под прямыми солнечными лучами, однако разумный отдых с качественной защитой от солнца допускается.
3. Зависит ли предрасположенность к эпилепсии от протекания беременности и родов?
Ответ: Неправильное питание, болезни матери, внутриутробные инфекции или родовые травмы действительно могут стать причиной эпилепсии у ребенка.
Стоимость лечения эпилепсии у детей
| B01.023.001.001 | Прием (осмотр, консультация) врача- невролога детского первичный | 2500 |
| B01.023.002.001 | Прием (осмотр, консультация) врача- невролога детского повторный | 2000 |
Источник: https://mciris.ru/uslugi/detskaya-nevrologiya/epilepsiya/







