Если перелом кости произошёл в пожилом возрасте..
У каждого из нас в течение жизни были большие или меньшие травмы, но после каждого падения мы вставали и шли дальше, поскольку не было переломов. Однако у пожилых людей в результате небольшой травмы (например, споткнувшись) или даже без неё может случится перелом. Почему, старея, люди всё чаще ломают кости?
Для того чтобы лучше понять, почему у пожилых людей даже без серьёзной травмы могут возникать переломы, нужно, прежде всего, понять, что такое остеопороз.
Остеопороз – это хроническое и прогрессирующее заболевание, для которого характерно уменьшение костной массы, т.е. минеральной плотности костей, и изменения строения кости, в результате чего снижается прочность кости и значительно повышается риск переломов.
Сниженная минеральная плотность костей является главным фактором риска переломов костей. Но кости становятся более хрупкими и по другим причинам, например, из-за малоподвижного образа жизни или прежнего перелома, применения препаратов глюкокортикостероидов в связи с лечением, например, ревматоидного артрита. Факторы риска остеопороза делятся на две группы.
Факторы риска, на которые нельзя повлиять:
- переломы у родственников первой степени (например, у родителей) в результате остеопороза;
- возраст;
- женский пол.
Факторы риска, на которые можно повлиять и которые можно изменить:
- употребление алкоголя;
- курение;
- недостаточное употребление кальция и витамина D;
- недостаточное нахождение на солнце;
- ранняя менопауза (менструации закончились до 45 лет);
- пониженная масса тела (индекс массы тела менее 18–19 кг/м2);
- малоподвижный образ жизни;
- повышенный риск падений.
Учёные открыли, что риск переломов костей увеличивается, когда человек стареет. Чем старше человек, тем больше риск переломов, даже если не было значимой травмы (например, падение с большой высоты или автокатастрофа).
При выраженной остеопорозе перелом костей предплечья может произойти даже, если человек просто облокотился на эту руку, чтобы встать с постели! Часто люди даже не подозревают, что у них остеопороз, до первого перелома.
Потеря минеральной плотности костей стремительнее всего происходит у женщин после наступления менопаузы (в среднем, после 50 лет). Однако следует учесть, что остеопороз – это не только «женская» болезнь; старея (как правило, это возраст после 70 лет), кости у мужчин также становятся более хрупкими, и, в следствие чего, повышается риск переломов.
Каждый год в Европе из-за остеопороза происходит более чем 2 миллиона переломов! У каждой второй женщины и у каждого четвёртого мужчины в возрасте после 50 лет может быть перелом из-за остеопороза! По данным Международного фонда Остеопороза, каждые 3 секунды происходит перелом в результате остеопороза!
Данные, полученные в ходе исследования оценки риска остеопороза в Соединённых Штатах Америки, указывают, что после наступления менопаузы увеличивается риск переломов в результате остеопороза.
Если у женщины после наступления менопаузы был перелом лучевой кости (большая из костей предплечья), то в последующие 3 года существует большой риск перелома какой-либо другой кости вследствие остеопороза даже тогда, если результаты замеров минеральной плотности костей на остеоденситометрии соответствовали норме и нет факторов риска остеопороза.
Если перелом произошел в возрасте после 50 лет, следует помнить, что:
- перелом может быть из-за потери минеральной плотности костей, т.е. из-за остеопороза;
- если перелом был в следствие остеопороза, то существенно возрастает риск перелома бедра, т.е. бедренной кости;
- в случае остеопороза существует лечение, которое необходимо начать сразу после произошедшего перелома!
Если перелом все-таки произошел, лечением будет заниматься травматолог. Чтобы понять ход лечение переломов, необходимо понять, что такое перелом кости.
Перелом кости – это повреждение мягких тканей с нарушением целостности кости. Вследствие остеопороза чаще всего происходит перелом лучевой кости (одна из костей предплечья), плечевой кости, позвонков (эти переломы происходят чаще всего), шейки бедра.
Чаще всего, в результате падения, травмируется одна из костей предплечья – лучевая кость. Почему именно эта кость? Падая, в целях самозащиты, человек выпрямляет руки прямо перед собой как опору.
В результате лучевая кость ломается примерно на 2,5 см выше лучезапястного сустава.
Конечно, линия перелома может проходить и в другом месте, может быть затронут лучезапястный сустав, также перелом может состоять из нескольких маленьких кусочков, или фрагментов, кости.
Какие жалобы будут при переломе?
Самые частые жалобы при переломе – это боль, ограниченные движения на затронутом участке, отек, может быть также подкожное кровоизлияние. Пациент часто сам замечает деформацию травмированного участка (см. рис. 1).
Рис. 1. Деформация правого предплечья в результате перелома лучевой кости
Если Вы сломали руку, помните следующее:
- снимите все украшения с травмированной руки;
- приложите холод к участку, где болит;
- разгрузите руку, подвесив её в треугольный платок!
Что происходит в приёмном отделении больницы или в травмпункте?
По прибытию в медицинское учреждение с пациентом беседует дежурный врач-травматолог и будет сделана рентгенограмма травмированной руки.
Учитывая результаты обследования, будет принято решение о дальнейшей тактике лечения или о необходимых дополнительных обследованиях.
Поскольку чаще всего происходит перелом лучевой кости, то в продолжение статьи расскажим о лечении именно такого перелома.
Рис. 2. Перелом костей правой руки со смещением частей кости, т.е. с дислокацией
Дежурный врач, увидев на рентгенограмме перелом лучевой кости со смещением фрагментов кости, т.е. с дислокацией (см. рис. 2), под местным наркозом произведет манипуляцию по восстановлению анатомического строения кости, т.е. закрытую репозицию.
Для того, чтобы фрагменты кости не сместились снова и кость смогла зажить, накладывается гипсовая лонгета. то есть гипс. После наложения гипсовой лонгеты делается повторная рентгенограмма, чтобы убедится, что смещение фрагментов кости устранено (см. рис.
3).
Рис. 3. Перелом после репозиции и наложения лонгеты из гипса
Гипсовая лонгета накладывается так, чтобы была возможность движений травмированной руки в локтевом суставе и во всех суставах пальцев. В первые дни движения пальцев могут быть болезненными, но потом боль уменьшится.
Если при движениях пальцами появляется выраженная боль, то эти движения выполняются при помощи здоровой руки. Когда сдвиг кости перелома устранен и возобновлена анатомия лучезапястного сустава, пациент может отправится домой и продолжить лечение амбулаторно.
Гипсовую лонгету нужно носить до 6 недель.
Если же врач не смог возобновить анатомические структуры кости, произведя манипуляцию закрытой репозиции, то необходима операция. В таком случае пациент должен остаться в больнице или ему будут даны указания, когда явиться на операцию. Окончательное решение – согласиться на операцию или нет – принимает сам пациент; врач лишь рекомендует наилучший вариант лечения.
Что нужно делать после полученной помощи?
В результате перелома образуется отёк окружающих тканей, который сохраняется и после наложения гипсовой лонгеты. Чтобы избежать увеличения отёка, травмированную руку нужно держать в приподнятом состоянии. Лучше всего это делать при помощи треугольного платка.
В первые 48 часов после травмы на травмированный лучезапястный сустав можно класть холодные компрессы – по 15 минут каждый час. Холодные компрессы нужно класть очень аккуратно – чтобы не намочить или как-то еще не повредить гипсовую лонгету. В случае, если есть боль, рекомендуется принимать обезболивающие препараты (нестероидные обезболивающие препараты) согласно инструкции производителя.
Чтобы через 6 недель не было трудностей двигать травмированной рукой в плечевом, локтевом и суставах пальцев, важно делать упражнения для всех указанных суставов по несколько раз в день!
Через 5–7 дней необходимо посетить травматолога и сделать рентгенограмму травмированной руки повторно – это можно сделать и в поликлинике. Учитывая результаты рентгенограммы, врач-травматолог назначит дату следующего визита (обычно это через 5–7 дней). Если кость срастается хорошо, то последний визит к врачу будет через 2–3 недели, когда снимут гипсовую лонгету.
ажно помнить! Если у Вас, находясь дома, после наложения гипсовой лонгеты появились сильные боли в руке (сильнее чем до травмы), образовался значительный отёк, трудно двигать пальцами травмированной руки, появилось онемение пальцев рук, необходимо немедленно обратиться к врачу!
Если во время первого или второго визита врач-травматолог обнаружит, что произошел повторный сдвиг, он предложит Вам лечение перелома в ходе операции. И в этом случае решение о продолжении лечения принимает сам пациент.
Что нужно делать, когда сняли гипсовую лонгету?
После снятия гипсовой лонгеты нужно разрабатывать движения в лучезапястном суставе травмированной руки – сначала пассивные движения (когда движения производятся при помощи здоровой руки), потом – активные (когда движения производятся травмированной рукой). Время на восстановление движений для каждого пациента индивидуально.
Для того чтобы способствовать разработке движений, рекомендуются аппликации из парафина, ванночки из ромашки или сосновых почек. Также возможны физиопроцедуры (например, магнитотерапия), которую рекомендует травматолог или реабилитолог.
В случае необходимости будет назначена консультация физиотерапевта, реабилитолога или эрготерапевта для помощи в восстановлении движений в лучезапястном суставе.
В среднем, за два или три месяца после снятия гипсовой лонгеты происходит постепенное восстановление движений при условии, что пациент выполняет предписания лечащего врача, травматолога-ортопеда, физиотерапевта, реабилитолога или эрготерапевта.
Запомните!
- Переломы чаще происходят среди пожилых людей!
- У пожилых людей переломы могут быть вследствие малозначительной травмы или даже без неё, и чаще всего происходит перелом лучевой кости, шейки бедра, позвонков.
- Если перелом произошел у пожилого пациента, нужно помнить об остеопорозе!
Источник: https://kauluveseliba.lv/ru/%D0%B5%D1%81%D0%BB%D0%B8-%D0%BF%D0%B5%D1%80%D0%B5%D0%BB%D0%BE%D0%BC-%D0%BA%D0%BE%D1%81%D1%82%D0%B8-%D0%BF%D1%80%D0%BE%D0%B8%D0%B7%D0%BE%D1%88%D1%91%D0%BB-%D0%B2-%D0%BF%D0%BE%D0%B6%D0%B8%D0%BB%D0%BE/
Чем опасны переломы костей » Благоздравница
В зимнее время в разы возрастает вероятность травм, ушибов и переломов. Это обусловлено не только отрицательными температурами и гололедом, но и своеобразным «голоданием» организма – гиповитаминозами. В холодное время человек вынужденно меньше двигается, при этом получая больше калорий. Поэтому нарушения опорно-двигательного аппарата могут сыграть ключевое значение при получении травм.
Перелом – это нарушение целостности кости, когда на нее действует какая-либо внешняя сила или задействован патологический процесс. К переломам в настоящей классификации относят и трещины.
Основные симптомы переломов
Боль не является самым частым симптомом переломов! И это факт. Несомненно, болевые ощущения – это наиболее частый сигнал организма об испытываемом дискомфорте и страданиях. Однако при некоторых травмах чувствительные нервные корешки «отключаются» и, кроме, онемения, человек не чувствует практически ничего.
Вторым по значимости симптомом возможного перелома кости является отек. Но и здесь организм способен запутать не только самого пострадавшего, но и врача-травматолога.
Отечность тканей можно выявить «невооруженным глазом» только при повреждении конечностей, но никак не костей под большим слоем жировой клетчатки.
Поэтому лишь проведенные дополнительные исследования помогут прояснить клиническую картину.
Субъективные ощущения пострадавшего человека в виде чувства распирания, пульсирования или жжения также могут натолкнуть на мысль и возможном переломе.
Патологическая (ненормальная, необычная) подвижность конечности или, наоборот, резкое ограничение подвижности в суставах являются одним из легко проверяемых симптомов.
Все вышеописанные симптомы касались, естественно, закрытых переломов. Диагностика же открытых травм значительно легче, чего нельзя сказать о лечении, осложнениях и реабилитации.
Опасность переломов костей
Каждая из 206 костей организма взрослого человека может повредиться.
Некоторые группы костей (например, конечности) травмируются чаще, какие-то значительно реже, а третьи повреждаются лишь при тяжелых сочетанных травмах.
Так или иначе, но взаимосвязь всех органов и систем указывает на то, что организм человека не содержит «лишний» материал, а любая травма чревата не всегда предвиденными последствиями.
| Перелом костей черепа | Линейные: опасность минимальна Оскольчатые: повреждение вещества головного мозга, кровотечения из крупных артерий Вдавленные: сдавление структур головного могза и, как следствие, нарушение работы регулируемых ими органов Дырчатые: в большинстве случаев несовместимы с жизнью Перелом основания черепа: потеря слуха и ориентации в пространстве. В тяжелых случаях летальный исход |
| Травмы и переломы позвоночника и тел позвонков | Компрессионные переломы: нарушение чувствительности в конечностях вплоть до паралича, различная нейрогенная патология внутренних органов Другие виды переломов: различные осложнения, которые зависят от места и характера повреждения Вклинение спинного мозга в головной – мгновенная смерть Для всех переломов: сложная и длительная реабилитация |
| Переломы челюстей | Повреждение крупных сосудов – кровотечения, потеря зрения при переломе верхней челюсти, различные нарушения дыхания |
| Переломы костей грудной клетки | Пневмо- и гемоторакс (воздух и кровь в грудной полости), повреждение крупных сосудов, нарушения дыхания вплоть до остановки, вероятность травмы позвоночника и повреждения внутренних органов |
| Переломы верхних конечностей | Кровотечения, разрывы сухожилий |
| Переломы костей таза | Кровотечения, сложная и длительная реабилитация, вероятность повреждения внутренних органов |
| Переломы нижних конечностей | Кровотечения, разрывы сухожилий, длительная реабилитация в ряде случаев |
Как видно из приведенной выше таблицы, переломы далеко не всегда являются обычным нарушением целостности костной ткани. В большинстве случаев это серьезное заболевание, требующее не только своевременной диагностики, но и зачастую оперативного лечения и длительного периода восстановления.
Темы: опасность переломов , переломы , симптомы переломов
Источник: http://blagozdravnica.ru/chem-opasny-perelomy-kostej/
Перелом костей: что делать?
Травмы с переломами костей наступают неожиданно. Их никто никогда не ждет, а потому они зачастую застают нас врасплох. Не представляя, что делать, не зная, что важно, а что нет, мы порой паникуем или, наоборот, не принимаем во внимание опасные симптомы. Итак, что же нужно знать любому человеку, чтобы после получения травмы адекватно оценить свое состояние и принять правильное решение?
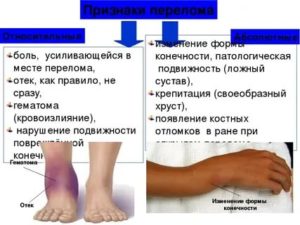
Признаки перелома
Итак, по каким признакам можно судить о наличии перелома? Существуют признаки относительные, которые, хоть и характерны для переломов, но являются частыми спутниками других травм и заболеваний. Абсолютные признаки – это те специфичные симптомы перелома, которые позволяют поставить диагноз перелома практически безошибочно.
Абсолютные признаки перелома
1. Неестественное положение конечности: видно невооруженным взглядом. Даже неспециалист при неестественно вывернутой конечности заподозрит неладное. Этот признак может оказаться симптомом вывиха, однако в любом случае потребуется помощь врача.
2. Патологическая подвижность: конечность сгибается не там, где обычно, или не в ту сторону.
3. Крепитация – хруст. Не советуем вам активно сгибать и разгибать поврежденную кость, чтобы выявить это признак – это больно и да небезопасно для больного, однако, если при перекладывании на каталку вы услышали характерный хруст трущихся костных отломков – это и есть крепитация.
4. Видимые костные отломки. Когда мы имеем дело с переломами открытыми, которые сопровождаются повреждением мышц и кожи, иногда можно наблюдать торчащие из раны отломки.
Относительные признаки перелома
1. Боль: обычно достаточно интенсивная, усиливающаяся при движении.
2. Отек: место перелома увеличено в объеме.
3. Гематома: является следствием излития крови под кожу.
4. Нарушение подвижности: человек не может встать на больную ногу, не может ничего взять в травмированную руку.
Как видим, об абсолютных признаках переломов речь идет только в случаях тяжелых травм.
В большинстве случаев бытовые переломы возникают вследствие травмирующего воздействия невысокой интенсивности, поэтому зачастую нам приходится ориентироваться на признаки относительные, а значит, для установления или опровержения диагноза «перелом » вам не обойтись без посещения специализированной больницы или травмпункта с рентгенустановкой.
Какие бывают переломы?
Существует множество классификаций переломов, и каждая из них ориентируется на один или несколько важных характеристик повреждения. Ознакомимся с основными разновидностями переломов.
Причина возникновения
Травматические переломы: вызваны внешним воздействием.
Патологические переломы: возникают на месте патологически измененного участка кости. Это может быть туберкулезное поражение костной ткани, опухоль или другой патологический процесс, разрушающий структуру кости и снижающий ее прочность.
Выраженность повреждения кости
Полный перелом, который может быть без смещения и со смещением отломков.
Неполный перелом – так называемые трещины или надломы, когда кость не распадется на две или несколько частей.
Форма перелома
Форма перелома интересует в основном врача-травматолога, которому предстоит лечить пациента с переломом, поэтому подробно останавливаться на этом пункте не имеет смысла. Заметим лишь, что существуют такие определения, как переломы поперечные, косые, продольные, оскольчатые, винтообразные, вколоченные и т.п.
Состояние кожных покровов в месте перелома
А вот этот пункт важен не только для врача – он во многом определяет срочность необходимой помощи и продолжительность дальнейшего лечения.
Закрытый перелом: полностью скрыт под кожей. При осмотре — раны нет.
Открытый перелом: нарушение целостности кости сочетается с повреждением кожи. Перелом сообщается с внешней средой, а значит к кости открыт путь для инфекции. Кроме того, такие переломы нередко сопровождаются кровотечениями.
Осложнения
Неосложненные переломы.
Осложненные переломы: разрушение кости может приводить к кровотечению, инфицированию, сепсису, жировой эмболии, повреждению внутренних органов.
Основные правила поведения при подозрении на перелом
Если вы заподозрили у себя перелом, постарайтесь вести себя правильно – от этого во многом зависит успешность дальнейшего лечения и ваше здоровье, а порой и жизнь.
1. Постарайтесь не нагружать травмированную кость.
2. Если перелом открытый, необходимо перебинтовать рану стерильным бинтом.
3. Если конечность приобрела патологическую подвижность, фиксируйте ее. Для этого используются самодельные шины, в качестве которых могут служить доски, лыжи, длинные куски пластиковых панелей и т.п. Задача – избежать дальнейшей травматизации мягких тканей и сосудов, а также уменьшить боль, которая может стать причиной болевого шока.
4. Не тяните с посещением больницы! Если травму вы получили днем, то и за помощью нужно обращаться днем, а не в 2 часа ночи. Обратившись в травмпункт в течение рабочего дня, вы с большей вероятностью получите адекватную помощь.
Конечно, ситуации бывают разные, однако, если в четыре утра вы заявляете уставшему от бессонницы врачу, что получили травму после обеда, не удивляйтесь, если услышите в свой адрес несколько нелестных слов.
Понятно, что все это неэтично и вы можете писать жалобу и возмущаться, однако лучше совместить свои интересы и интересы медперсонала и не откладывать на ночь утренние травмы.
5. Если после осмотра врача и диагноза «ушиб» вы в течение трех дней не чувствуете улучшения и так и не можете более-менее полноценно пользоваться поврежденной конечностью, сходите к врачу на консультацию еще раз.
Такие ошибки встречаются нередко и дело тут не только в некомпетентности врачей, но и в сложностях диагностики: некоторые ушибы протекают нетипично, а рентгеновский снимок, сделанный не совсем удачно, может не показать дефекта кости.
Лечение переломов или чего ожидать в больнице
Переломы, в зависимости от тяжести, места, общего состояния больного, могут лечиться как консервативно, так и с использованием хирургических методов.
Консервативное лечение
Лечение переломов далеко не всегда связано с необходимостью операции. Большинство переломов с успехом лечится консервативно, но это не означает, что обычный человек сможет справиться с этим самостоятельно. Любой из методов консервативного лечения требует определенной квалификации и опыта.
1.Иммобилизация.
Наиболее распространенный вариант лечения. Иммобилизация заключается в придании неподвижности поврежденной кости. Неподвижность обеспечивается наложением гипсовой повязки.
Перед процедурой гипсования в ряде случаев прибегают к репозиции – не очень приятной манипуляции, направленной на совмещение сдвинутых отломков кости.
Зачастую репозиция проводится под наркозом, что позволяет не только избавить пациента от боли, но и добиться расслабления мышц.
Не удивляйтесь, если при переломе голени загипсуют практически всю ногу.
Для придания неподвижности костных отломков важно ограничить движения в соседних суставах – в случае с голенью это коленный и голеностопный суставы.
Дело в том, что для сгибания-разгибания этих суставов требуется напряжение мышц, которые крепятся к костям — в нашем примере к костям голени. Напрягаясь, мышцы тянут на себя отломки кости, вызывая повторное смещение.
2.Тракция – вытяжение.
Самый распространенный метод – скелетное вытяжение. Этот метод лечения можно отнести к консервативному лечению лишь условно, так как для проведения такого вытяжения требуется провести специальную металлическую спицу через кость.
Суть скелетного вытяжения – в сопоставлении отломков кости и нейтрализации мышечного напряжения, которое стремиться нарушить сопоставление костных отломков.
Для проведения вытяжения при помощи дозированного груза конечность вытягивают за спицу, проведенную через кость.
3.Функциональное лечение.
Такая терапия подразумевает рекомендации простого ограничения подвижности поврежденной кости и создания для нее относительного покоя. Функциональное лечение используется крайне редко.
Хирургическое лечение
Если возникла необходимость оперативного лечения перелома, врач выбирает наиболее подходящий в данной ситуации способ. Это может быть наложение аппарата Илизарова, состоящего из множества спиц и колец.
Врач может выбрать металлосинтез с использованием пластин, скоб, штифтов. В особых ситуациях, когда повреждение очень тяжелое, единственно верным решением может быть ампутация – удаление поврежденной конечности.
Реабилитация
Реабилитация – восстановление – является обязательным компонентом лечения практически любого перелома. Длительная обездвиженность приводит к атрофии мышц и может стать причиной затруднения движений в суставе.
Разработка конечности порой требует от больного больших усилий, терпения и воли, однако в некоторых ситуациях без этого не обойтись – без адекватной реабилитации даже при хорошем заживлении перелома можно остаться тяжелым инвалидом.
В большинстве случаев перелом – не трагедия, а небольшое испытание на прочность и… разумность. Не теряйте голову, не поддавайтесь эмоциям – старайтесь адекватно оценить свое состояние и не тянуть с врачебной помощью. Помните, что от этого зависит самое дорогое – ваше здоровье и ваша жизнь.
Источник: https://stanzdorovei.ru/zdorove/perelom-kostej-kak-opredelit-i-chto-delat.html
Переломы у пожилых людей
Хрупкость костей является одной из острых проблем людей престарелого возраста. Такая особенность, помимо регулярных болей, зачастую приводит к переломам конечностей.
Снижение прочности костной ткани происходит естественным путем, поскольку с возрастом запасы кальция в организме снижаются.
Низкая координация движений, слабое зрение и сильная усталость, которую чувствуют пожилые люди после непродолжительных нагрузок, являются причиной частых падений дома и на улице. Такая неосторожность приводит к появлению новых ссадин и переломов.
Почему пожилые люди подвержены частым переломам костей
Одной из главных причин, которая подтверждена медицинским сообществом, является возрастной остеопороз. Такая форма патологии с повышенной хрупкостью и ломкостью костей присуща людям преклонного возраста. Негативное влияние болезни может привести к серьезным травмам даже при выполнении небольших механических усилий.
Хрупкость костной ткани с возрастом образуется из-за снижения плотности состава кости, что приводит околосуставным и внутрисуставным переломам. Как отмечают врачи, остеопороз чаще всего приводит к разрушению шейки бедра, большой берцовой кости или лодыжки. Кроме того, проблемы часто возникают с переломом хирургической части шейки плеча и вертикальным переломом бедер.
Наиболее частые переломы у пожилых людей
Из-за перелома чаще страдает шейка бедра, которая разрушается в тонкой части бедренной кости. Данный участок, отвечающий за соединение тела и головки, страдает в первую очередь в более чем 90% случаях.
Наиболее опасным возрастом, когда человек ежедневно рискует получить травму, считается 65 лет. Данная проблема, согласно статистике, чаще беспокоит женщин в период менопаузы.
Риск получить перелом в 3-4 раза чаще, чем у мужчины в аналогичном возрасте.
Усугубляет данную ситуацию то, что такая травма с большим трудом поддается лечению. Риск, что кость не срастется, остается высоким, если не прибегать к хирургическому вмешательству. Несмотря на наличие специалистов, которые готовы провести операцию, процедура опасна из-за возраста пациентов.
Престарелые люди, которые малоподвижны и ведут неактивный образ жизни, также не защищены от такой формы перелома. Достаточно поскользнуться и упасть с высоты собственного роста. Статистика неутешительна – более 30 % жителей преклонного возраста умерли в течение года после получения травмы.
Поскольку перелом требует полного покоя пациента и соблюдения постельного режима, это приводит к образованию проблем с сердечной тканью и легкими. Развитие застойной пневмонии, которое происходит в течение полугода, может сильно пошатнуть здоровье пациента и привести к летальному исходу.
Шейка плеча. Ее перелом возможен с большой вероятностью именно у престарелых, поскольку симптоматика у детей и взрослых не так ярко выражена. Результатом получения травмы может стать утрата функциональности плечевого сустава, что приводит к неприятным ощущениям и болям. Снять болевые ощущения можно только с помощью анальгетиков, которые вводятся внутривенно или внутримышечно.
Из-за полной или частичной потери функциональности плеча, проявляется сильная отечность конечности.
Поскольку гематома развивается быстро и достигает больших размеров, престарелый человек не может самостоятельно двигать рукой вследствие сильной боли.
В редких случаях попытки привести поврежденное плечо в рабочее состояние приводит к болевому шоку. Для получения травмы такой категории зачастую достаточно неудачно упасть, не сгруппировав руки.
Перелом позвоночника. Несмотря на серьезность травмы, получить ее можно при обычном падении дома. Симптом чаще всего незаметен, поэтому обнаружить его может только квалифицированный врач во время незапланированного обследования. Несмотря на перелом, человек может не почувствовать его и проходить какое-то время, не замечая перемены в организме.
Трудность диагностики заключается в том, что схожие симптомы может давать обычный остеохондроз. Простое обследование или прощупывание поврежденных участков зачастую не дают никакой информации даже опытным врачам, именно поэтому проверка наличия перелома требует выполнения рентгена. Снимок даст возможность обнаружить даже небольшую трещину.
В случае возникновения подозрений на перелом позвоночника, пациент должен быть направлен в стационар с помощью специалистов. Самостоятельное передвижение запрещено, врачи переносят больного в палату только на жестких носилках.
Лечение выявленных нарушений не требует использования лямок, валиков и других приспособлений. Достаточно разгрузить позвоночник, поэтому врачи прописывают постельный режим, назначают массаж и упражнения. В таком состоянии больной находится около двух месяцев.
В этот период запрещено вставать.
Хорошую поддержку способен обеспечить корсет, который рекомендуется больным после прохождения курса лечения. Его необходимо носить около четырех месяцев до полного выздоровления. В качестве профилактики назначается массаж и периодическое обследование у специалистов несколько раз в год.
Особенности лечения переломов у престарелых людей
Лечение перелома любого типа у людей преклонного возраста должно всегда проходить только под присмотром лечащих врачей. Поскольку период реабилитации у пенсионеров занимает больше времени, чем молодых больных, регулярный надзор специалиста позволит избежать ошибок и неблагоприятных последствий. Среди основных этапов восстановления специалисты выделяют:
- Иммобилизацию. Она необходима практически в каждом случае, так как позволяет закрепить кости в естественном положении. Вправление костной ткани также возможно с помощью гипсовой накладки или специальных полимеров.
- Вправление. Метод вправление требуется в случаях, когда необходимо поставить кости в естественное положение. Кроме того, возможна вправка с помощью скелетного вытяжения.
- Хирургическую фиксацию. В случае лечения перелома костей необходимость проведения операции низкая. Однако чтобы вылечить пациента, проводится внутрикостная фиксация. Процесс представляет собой установку металлического стержня или накладку пластин, которые надежно удерживают положение костей. Благодаря жесткой установке стержня, выполненного из прочного металла, пациент может через несколько дней начать использовать поврежденную конечность.
- Реабилитацию. Это один из самых важных процессов, от которого зависит успех сращивания костей и общее самочувствие больного. При правильном подходе во время реабилитации лечащий врач укрепляет ослабленные мышцы и суставы.
Какие последствия отмечаются после перелома костей
После прохождения реабилитационного процесса у пациентов преклонного возраста может себя проявить хроническое заболевание или патология внутренних органов, которые отвечают за жизнедеятельность организма. В случае получения перелома риск обострения старых болезней в преклонном возрасте сильно возрастает. Причиной зачастую является снижение активности, что ухудшает самочувствие больных.
Из-за варикозного расширения вен и увеличении свертываемости крови, могут активно развивать тромбозы и эмболии. Возникновение перелома и длительный реабилитационный период только обостряют старые болячки. Люди, которые наиболее подвержены такому результату, как правило, не моложе 50 лет.
Процесс лечения пациентов, которые дожили до преклонного возраста, включает различные процедуры. Среди основных можно выделить:
- лечебную физкультуру, которая назначается и курируется лечащим врачом;
- физиопроцедуры;
- восстановительный массаж, выполняемый специалистами комплексно;
- прием витаминов, богатых кальцием.
Положительный эффект во время лечения удается добиться людям старшего поколения, которые соблюдают диету, назначенную лечащим врачом.
Специалисты рекомендуют в процессе реабилитации употреблять только здоровую пищу с питательными веществами.
Так, больные люди, восстанавливающиеся после перелома, должны принимать молочную продукцию, жирную рыбу, мясо птицы, свежие овощи и фрукты, различные бобовые и крупы. Такая диета позволит истощенному организму быстрее прийти в форму.
Какую профилактику переломов должны проходить пожилые люди
Профилактика чрезмерной хрупкости костной ткани, в первую очередь, должна начинаться с выбора хороших продуктов и составления сбалансированного питания.
Отсутствие питательных веществ в ежедневной пище в престарелом возрасте приводит к вымыванию кальция из организма, развитию остеопороза. Именно поэтому рекомендуется выпивать стакан молока в день для нормализации кальция в организме.
Однако обратите внимание, что только приема молочной продукции недостаточно.
Также, в качестве профилактики остеопороза, можно использовать:
- регулярную проверку остроты зрения;
- периодические консультации у невропатолога;
- поддержание артериального давления в норме;
- смену домашней обстановки – рекомендуется убрать все скользкие покрытия и острые углы, которые есть в доме.
Избежать травм можно при правильном использовании собственного организма. Не стоит поднимать тяжести, поскольку сильные нагрузки на суставы приводят к разрыву мышц и повреждению костной ткани. Если помочь некому, то при подъеме тяжелого груза стоит напрягать мышцы бедер, но не задействовать мышцы спины. Благодаря этому вы сможете существенно снизить нагрузку на позвоночник.
Поднятие тяжестей с сильно опущенной головой и неровной спиной негативно давит на межпозвоночный диск и мышцы спины. Из-за сжатия дисков и растяжения мышечных тканей, сильный удар получает поясница, что может привести к потере сознания или травме.
Облегчить ношу поможет корсет. Однако в случае частых болей или обнаруженного остеопороза пояс рекомендуется носить постоянно. Он снизит неприятные боли в спине.
Дополнительным укреплением слабых и изношенных участков организма остается массаж и лечебная физкультура.
Соблюдая все рекомендации, не нужно забывать, что с возрастом мы теряем большую часть кальция. В связи с этим стоит строить свой рацион таким образом, чтобы полезные вещества поступали в организм ежедневно. Подобрать оптимальные продукты можно с диетологом. Разобраться, какие медикаменты стоит принимать с возрастом для поддержания иммунитета, поможет лечащий врач.
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Менеджер Наталья
+7 (495) 798-41-60
с 9:00 до 21:00
Требуется круглосуточный квалифицированный уход?
Оставьте заявку на подбор пансионата.
Источник: https://www.pansionatcdz.ru/stati/perelomy-u-pozhilykh-lyudey/
Чем опасно долгое сращивание перелома?
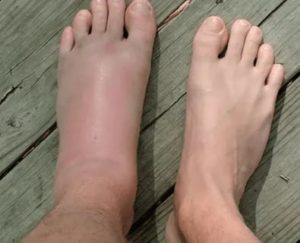
Восстановление после перелома – долгий процесс, занимающий в среднем 1-2 месяца. Однако при тяжёлых травмах сращивание перелома может затянуться. Только вот длительная реабилитация в таком состоянии часто говорит о серьёзных проблемах со здоровьем. Можно ли ускорить этот процесс? Это возможно, если правильно выбрать препарат.
Почему нужно сокращать время восстановления после перелома?
Переломы на ровном месте часто встречаются у подростков и пожилых людей.
В юном возрасте риск травм костей увеличивается из-за нестабильного гормонального фона и непропорционального развития органов. У пожилых людей высокий риск переломов тоже связан с гормонами.
Однако в их случае травмы костей обусловлены снижением уровня тестостерона и последующим развитием остеопороза.
В идеале переломы легкой и средней тяжести должны сращиваться не более одного-двух месяцев. Однако часто у пожилых и молодых людей реабилитационный период затягивается.
К примеру, долго могут не срастаться даже неосложнённые переломы рук. Длительное восстановление после травм костей связано со снижением уровня тестостерона и нарушением кровообращения в организме.
Поэтому долгое нахождение в гипсе может указывать на наличие этих патологий.
При тяжёлых травмах, например, при переломе шейки бедра, пожилой человек на время реабилитации теряет подвижность. Из-за этого пациент вынужден проводить время в лежачем положении.
При этом постоянное нахождение в горизонтальной позе способствует появлению пролежней, замедляет кровоток и приводит к атрофии мышц. А это в свою очередь влечёт за собой появление тромбов, инфарктов и инсультов.
В таком случае ускорить восстановление после перелома крайне важно. И любое промедление реабилитации может стоить человеку жизни.
Долгое сращивание перелома у подростков зачастую связано с непропорциональным ростом костей и дефицитом витамина Д3. Причём если не покрывать недостаток этого витамина в юном возрасте, то в будущем риск переломов только увеличится.
Проблему долгого сращивания переломов многие решают устаревшими способами. Надеясь ускорить реабилитацию, пациенты обращаются к врачу, который часто советует потреблять больше кальция. Однако эта рекомендация нередко выходит боком, поскольку неправильный приём минерала опасен для сосудов.
Карбонат кальция, содержащийся в большинстве кальциевых препаратов, при длительном приёме откладывается на сосудистых стенках. Избыток минерала кальцифицирует сосуды, что нарушает их эластичность.
В результате повышается артериальное давление, а вместе с этим увеличивается риск инфаркта и инсульта.
Помимо сосудов при избыточном потреблении кальция минерал откладывается в почках, мозге, суставах и других органах, что также ведёт к различным заболеваниям.
Как безопасно ускорить сращивание перелома?
Кальций является макроэлементом, поскольку он в достаточном количестве содержится в пище и даже в обычной воде. А это значит, что дефицит этого минерала — явление редкое.
Впрочем, длительный период восстановления после переломов больше связан не с дефицитом кальция, а с нарушением обмена веществ и ухудшением гормонального фона.
В этих случаях уровень микроэлемента в крови повышен либо находится в пределах нормы.
Однако кости при этом испытывают недостаток данного минерала, в связи с чем уменьшается их плотность и повышается частота переломов.
Карбонат кальция в составе некоторых препаратов не повышает плотность костей, так как поступающий в организм минерал не достигает костных тканей. Чем же помочь себе или близким, которые получили такую травму?
Чтобы ускорить сращивание перелома безопасно, рекомендуется использовать препарат Остеомед Форте. В его состав входит цитрат кальция, витамин Д3 и натуральный компонент анаболического действия, которые совместно воздействуют на костную ткань.
Цитрат кальция в отличие от карбоната не откладывается в сосудах, поскольку лучше усваивается.
Витамин Д3 в свою очередь ещё больше усиливает всасывание кальция, благодаря чему минерал из добавки Остеомед Форте поступает исключительно в повреждённые кости.
Препарат безопасно поддерживает гормональный фон и нормализует обменные процессы в организме. За счёт восстановления уровня гормонов клетки костей начинают усиленно делиться. В результате повреждённые участки кости быстрее восстанавливаются после перелома.
Источник: https://www.secret-dolgolet.ru/sraschivanie-pereloma/
Чем опасен перелом в пожилом возрасте, и как его предотвратить?
Перелом в пожилом возрасте – это тяжелое испытание, выдержать которое по силам далеко не каждому.
После 60 лет все процессы, происходящие в нашем организме, включая, и регенеративные, осуществляются гораздо медленнее. Поэтому на сращивание даже незначительного перелома времени требуется на порядок больше.
Если же речь идет о более сложных деструкциях, то возникает угроза не только здоровью, но и жизни пострадавшего.
Чем опасен перелом в пожилом возрасте?
Перелом в пожилом возрасте влечет за собой целый клубок проблем. Во-первых, на заживление поврежденной кости уходит в 3-4 раза больше времени, чем у молодых людей.
Даже после пары месяцев пребывания в гипсе на разработку пострадавшей конечности и возвращение ее в нужный тонус уходит еще несколько недель.
Если же кость срастается полгода, то это неизменно приводит к мышечной атрофии, которая грозит обернуться некрозом.
Чаще всего к такому печальному исходу приводят переломы нижних конечностей, при которых человек на многие месяцы оказывается прикован к постели. Отсутствие движения влияет на замедление кровообращения, поскольку не участвующие в работе мышцы бессильны помочь сердцу в его непростой миссии. В конечном итоге это может обернуться развитием инсульта либо инфаркта.
Во-вторых, некоторые переломы в пожилом возрасте практически не поддаются лечению. Речь в данном случае идет о переломе шейки бедра, при котором по статистике каждый четвертый пострадавший умирает в течение полугода, а остальные с большой долей вероятности обречены на инвалидность.
Учитывая вышесказанное, становится очевидно, что перелом в пожилом возрасте серьезно подрывает и психическое здоровье пациента.
Ограничение подвижности, мучительные симптомы и туманные прогнозы на выздоровление – все это загоняет человека в глубокую депрессию.
Многие, даже после успешного заживления перелома остаются безучастными ко всему, ощущая себя дряхлыми стариками, обреченными лишь доживать свой век.
Как предотвратить перелом в пожилом возрасте?
Учитывая, что перелом в пожилом возрасте с трудом поддается лечению, логичным шагом является хирургическое вмешательство, при котором устанавливаются специальные импланты, фиксирующие кость в правильном положении или заменяющие ее разрушенные участки (например, замена головки бедренной кости). Однако проблема состоит в том, что далеко не каждый пациент преклонного возраста способен перенести такую операцию.
Поэтому консервативное лечение как средство профилактики перелома наиболее предпочтительно. Однако и здесь есть свои нюансы.
Стандартная терапия после переломов и в деле их предупреждения, чаще всего, подразумевает прием кальцийсодержащих средств, для питательной поддержки костных тканей.
Но если в молодом возрасте подобные меры еще могут возыметь нужный эффект, поскольку обмен веществ происходит гораздо быстрее, то для людей преклонного возраста такое лечение может стать фатальным.
Из-за нарушения метаболизма, вызванного ухудшением гормонального фона, кальций попросту не может выполнять возложенную на него природой миссию и остается в сосудах, провоцируя развитие атеросклероза. По этой же причине кости постепенно утрачивают свою естественную прочность, из-за чего повышается риск возникновения переломов.
Подобная патология именуется остеопорозом, а подвержены ей в большей степени именно люди преклонного возраста (60-65 лет). Опасность данного заболевания состоит в том, что кость становится настолько хрупкой, что может сломаться даже от незначительного механического воздействия. К тому же высока вероятность повторных переломов.
На сегодняшний день существует несколько групп препаратов для лечения остеопороза, которые решают лишь частные задачи, но не проблему в целом. Так, бифосфонаты, повышая плотность костей, не делают их прочнее.
А гормонозаместительные средства, призванные нормализовать обмен веществ и стимулировать костный метаболизм, обладают большим числом побочных действий, что при достаточно низкой эффективности делает их применение нецелесообразным.
Безопасное решение проблемы снижения минеральной плотности костей было найдено российскими учеными, чьи разработки послужили основой для создания линейки остеопротекторов нового поколения группы Остеомед. Это препараты Остео-Вит D3, Остеомед и Остеомед Форте.
Остео-Вит D3 – регулятор минерального обмена, способствующий восстановлению механизмов усвоения и распределения кальция, а также устраняющий последствия гиперкальциемии.
Остеомед – витаминно-минеральный комплекс для укрепления костей, стимулирующий анаболические процессы в соединительных тканях.
Остеомед Форте – усиленная форма исходного препарата, доказавшая свою эффективность в борьбе с запущенными формами остеопороза, а также переломами различной степени тяжести.
О том, как избежать болей в суставах, никто не задумывается – гром-то не грянул, зачем ставить громоотвод. Между тем от артралгии – так называется этот вид боли – страдают половина людей старше сорока лет и 90 % тех, кому больше семидесяти. Так что профилактика боли суставов – то, о чем стоит подумать, даже если вы…
Читать далее
Состояние человека, слаженность работы органов его тела во многом определяются гормональным балансом. Восстановление хряща также подчинено влиянию вездесущих регуляторов жизни.
Без нормализации гормонального фона полноценная регенерация сустава невозможна.
За какие нити дёргает невидимый кукловод – эндокринная система, воздействуя на хрящевую ткань? Тестостерон Этот гормон вырабатывается половыми железами и корой надпочечников, как в…
Читать далее
Моя цель рассказать вам об удивительном открытии, которое сделал пензенский врач, профессор Виллорий Иванович Струков.
Более 60 лет он исследовал костную ткань, и больше 10 тысяч пациентов получили его помощь.
Этот врач знаменит также тем, что подготовил множество специалистов по лечению остеопороза, написал несколько монографий. Ему принадлежит более 300 патентов на изобретения по всему миру.…
Читать далееО ЗАБОЛЕВАНИЯХ СОЕДИНИТЕЛЬНОЙ ТКАНИ
Солнечный свет для человека – не только источник хорошего настроения, радости и счастья.
При его попадании на сетчатку глаза и кожу в организме запускается большое количество физиологических процессов, например, синтез кальциферола.
Для чего нужен витамин Д, помимо улучшения всасывания кальция? Как компенсировать его дефицит, если пребывание под ультрафиолетовыми лучами солнца нежелательно для человека? Для…
Читать далее
Источник: https://osteomed.su/perelom-v-pozhilom-vozraste/







