Симптомы заражения крови у человека: как определить сепсис
3 октября 2019
- Сепсис — что это за болезнь
- Откуда он берётся
- Как развивается септический процесс
- Симптомы и признаки сепсиса
- Что делать при наличии симптомов
- Выводы
Здравствуйте, уважаемые читатели блога KtoNaNovenkogo.ru. В медицине принято пользоваться терминами. Значение сложных слов понятно врачам, но редко знакомо пациентам, хотя оба встречаются с ними часто.
Сегодня постараемся разобраться с термином «сепсис». Что это за болезнь, как проявляется и чем лечится?
Что такое сепсис?
Сепсис или септицемия (заражение крови) — это клинический синдром, характеризующийся аномальным системным воспалительным ответом, осуществляемым организмом после проникновения патогенных микроорганизмов в кровь.
Попадая в кровь микроорганизмы выделяют токсины и тем самым заражают кровь, далее иммунная система человека формирует массивный воспалительный ответ на ядовитые вещества микроорганизмов, весь этот процесс и является сепсисом.
Если воспалительный компонент отсутствует (например, гноеродные микроорганизмы и продукты их жизнедеятельности — токсины), то речь идет уже не о сепсисе, а о “простой” бактериемии.
Сепсис является потенциально очень серьезным заболеванием, которое проходит через стадии возрастающей тяжести и поэтому требует немедленного медицинского лечения.
В целом, заражение крови может привести к повреждению органов и смерти больного. Свертывание крови, возникающее при септицемии уменьшает приток крови к конечностям и внутренним органам, лишая их питательных веществ и кислорода, что может быстро привести к выходу из строя органов (легких, почек и печени), а далее к летальному исходу.
Симптомы сепсиса у взрослых
Клиническое течение сепсиса может быть молниеносным (бурное развитие проявлений в течение 1-2 суток), острым (до 5—7 суток), подострым и хроническим.
Нередко наблюдаются атипичность или «стертость» его симптомов (так, и в разгар болезни может не быть высокой температуры), что связано со значительным изменением болезнетворных свойств возбудителей в результате массового применения антибиотиков.
Сепсис может протекать с образованием местных гнойников в различных органах и тканях (занос инфекции из первичного очага) — т. н. септикопиемия, при которой течение сепсиса зависит от расположения гнойников (например, гнойник в мозге с соответствующими неврологическими расстройствами), и без метастатических гнойников — т. н.
септицемия, нередко с более бурным течением, резко выраженными общими симптомами.
При диагностике различают:
- Синдром системной воспалительной реакции. Характеризуется изменением температуры тела (как в сторону повышения, более 38 °C, так и в сторону понижения — ниже 36 °C), учащенным сердцебиением (более 90 ударов в минуту) и дыханием (более 20 вдохов в минуту), изменением количества лейкоцитов в крови (менее 4×109 или более 12×109 клеток на литр крови).
- Сепсис. При тех же симптомах, что и в случае системного воспалительного синдрома, в одной из стерильных в норме тканей (в крови, цереброспинальной жидкости, в моче…) обнаруживают один из известных патогенов, выявляют признаки перитонита, пневмонии, пурпуры и других местных воспалительных процессов.
- Тяжелый сепсис. Характеризуется так же, как обычный сепсис, но с гипотензией, гипоперфузией или дисфункцией отдельных органов.
- Септический шок. Наиболее тяжелое состояние, после которого у каждого второго больного из-за нарушения кровоснабжения органов и тканей наступает смерть. Определяется теми же симптомами, что и сепсис, когда интенсивные реанимационные мероприятия не приводят к нормализации кровотока и уровня артериального давления. Другими признаками септического шока являются замедление образования мочи и спутанность сознания.
В феврале 2020 года понятия и диагностические критерии сепсиса были пересмотрены. Понятие синдрома системной воспалительной реакции и тяжелого сепсиса признаны неактуальными, понятиям сепсиса и септического шока даны новые определения.
Для выявления и диагностики сепсиса рекомендовано использовать шкалы SOFA и qSOFA.
Причины и факторы риска
Эти инфекции чаще всего связаны с сепсисом:
- легочные инфекции (пневмония);
- инфекции мочевыводящих путей;
- кожные инфекции;
- инфекции в кишечнике или желудке.
Эти микробы являются частыми виновниками развивающие сепсис:
- золотистый стафилококк;
- кишечная палочка;
- некоторые виды стрептококков.
Несмотря на то, что определенные люди имеют более высокий риск заражения, любой человек может заболеть сепсисом. Итак, люди, наиболее подверженные риску заражения крови:
- маленькие дети (младше 1 года);
- взрослые в возрасте 65 лет и старше;
- люди с ослабленной иммунной системой, такие как ВИЧ-инфицированные, те, кто проходят химиотерапию во время лечения рака;
- больные с заболеваниями почек;
- люди, проходящие лечение в отделениях интенсивной терапии;
- люди, подвергающиеся воздействию агрессивных медицинских устройств, таких как внутривенные катетеры и дыхательные трубки.
Самым важным и правильным для людей, подозревающих наличие у себя сепсиса, будет не ставить так называемый домашний диагноз. Вместо этого, получить медицинскую помощь как можно скорее, поскольку симптомы сепсиса от определенных серьезных инфекций являются опасными для жизни.
Тяжелый сепсис затрагивает несколько миллионов людей каждый год. Больше половины этих людей погибают, если не получают немедленную медицинскую помощь.
Основные факторы заражения крови
Основная причина патологического процесса обусловлена прямым контактом патогенной флоры с кровью, когда попасть в нее, она может беспрепятственно и моментально. Этому способствуют:
- присутствие обширных гнойных ран в организме;
- процессы фурункулеза, либо отдельные гнойно-некротические воспаления;
- гнойные раны, как осложнения оперативных вмешательств;
- инфицированные тромбы, находящиеся в венозных полостях.
Формированию тромбов и их инфицированию, часто предшествуют не соблюдение правил установки сосудистых катетеров, которые длительное время остаются в венах, способствуя проникновению возбудителя в кровь извне (оптимальный срок промежутков катетеризации не должен превышать 3-х суток).
Не исключается заражение и при переливании крови (гемотрансфузии). Чтобы этого не произошло, донорский материал серологически тестируется на антитела в течение длительного времени (до полугода).
Существует риск инфицирования крови в процессе операций, особенно при гинекологических патологиях, оперируемых в экстренном порядке.
Пути внебольничного заражения крови могут быть обусловлены недостатком обработки инструментария, рук персонала, либо нестерильным перевязочным материалом.
Нередко, диагностируют, так называемый, криптогенный сепсис, когда «виновника» инвазии обнаружить не удается.
Повышают риск развития заражения крови определенные ситуации:
1. Присутствие инфекционных очагов в организме, тесно связанных с лимфатическими и кровеносными сосудами. Таких, как:
- воспалительные процессы в почках при пиелонефрите;
- инфекционные очаги стоматологического характера;
- инфекционные ЛОР патологии.
2. Несостоятельность угнетенного иммунитета, вызванная:
- вирусом иммунодефицита (ВИЧ);
- использованием в терапии препаратов (стероидов и цитостатиков), нейтрализующих и подавляющих антитела и различные звенья иммунитета;
- поражением селезенки, приведшим к спленэктомии (ее удалению);
- опухолевыми патологиями системы кроветворения (различной формы лейкозы, лимфогранулематоз);
- онкологическими патологиями в различных органах, первопричиной развития которых, и является угнетенный иммунитет;
- длительным влиянием солнечной инсоляции, способной губительно воздействовать на функции вилочковой железы, орган кроветворения и узлы лимф системы.
3. Сочетание наличия хронической инфекции и ослабленных иммунных функций.
- Такое сочетание является наиболее тяжелым проявлением сепсиса. Клиника процесса характеризуется от молниеносного (острого) течения, до вялотекущего хронического, проявляющегося обострением, при развитии различных фоновых патологий, вызванных иммунодефицитом.
Полное излечение от заражения крови возможно лишь при своевременной терапии антибиотиками.
Диагностика
Если у человека есть симптомы заражения крови, лечащий врач направит пациента на исследования, чтобы правильно поставить диагноз, и в случаи сепсиса определит серьезность имеющейся инфекции.
Одним из первых методов исследования является анализ крови. Кровь пациента проверяется на наличие следующих осложнений:
- инфекционные заболевания;
- проблемы со свертыванием крови;
- ненормальное состояние печени или нарушение функции почек (почечная недостаточность);
- уменьшение количества поступаемого кислорода.
Дисбаланс минералов вызывают электролиты, влияющие на количество воды в теле и уровень кислотности крови.
В зависимости от симптомов и результатов анализа крови, врач может назначить другие анализы, в том числе:
- общий анализ мочи (проверяется наличие бактерий);
- тест секреции раны (проверяют открытую рану на возможные инфекции);
- тест секреции слизи (для выявления микробов, ответственных за инфекции).
Если врач не может определить источник инфекции, используя вышеуказанные тесты, он, вероятно, назначит визуальные исследования, например:
- рентгенография грудной клетки;
- компьютерная томография (КТ) для просмотра возможных инфекций в поджелудочной железе, кишечнике или других органах.
- ультразвуковое исследование для определения типа инфекции в желчном пузыре или яичниках.
- магнитно-резонансная томография (МРТ), идентифицирующая состояние мягких тканей и наличие в них инфекций.
Все это надо потому, что некоторые симптомы сепсиса (такие как жар, озноб, учащенное сердцебиение и проблемы с дыханием) часто можно увидеть при других состояниях, заражение крови может быть трудно диагностировать на начальных стадиях.
Источник: https://gpk1.ru/diagnostika/sepsis-priznaki-i-simptomy.html
Сепсис – что провоцирует опасное заболевание крови и эффективные методы лечения — Все операции

Кровь является основной жидкой структурой организма, она обеспечивает жизнедеятельность человека, связывая между собой все системы, органы и каждую клеточку, питая их кислородом и полезными веществами. Нарушить эту закономерность могут различные патогенные организмы – вирусы, грибковая, либо бактериальная флора, проникшие в кровеносные русла.
Несостоятельность иммунных функций, либо их недостаточность в борьбе с микроорганизмами приводит к стремительному размножению и росту инфекции, вызывая – септицемию (заражение крови).
Возбудители заражения крови представляют собой обширную патогенную флору – это и различные группы кокковых и палочковидных бактерий, и штаммы вирионов герпеса, либо спорообразующих плесневелых грибов «Аспергиллуса», «Кандиды» и др.
Развитие патологии различными представителями – крайне редкое явление. Обычно заражение крови – сепсис, как принято говорить в медицине, вызывает большое скопление в крови представителей одного рода микроорганизмов и их токсинов.
Первые признаки заражения крови
Первые признаки развивающегося заражения крови проявляются:
- Фебрильной лихорадки – с очень высокими температурными показателями;
- Упадком сил, мышечной дрожью и ночной потливостью, приходящей ей на смену;
- Различного характера кожных высыпаний;
- Апатией к еде и резким похудением, сравнимым с кахексией (истощением);
- Миалгией и болями в суставах – без явных признаков морфологических нарушений;
- Резким снижением АД, сопровождающимся септическим шоковым состоянием и обмороками.
Они не всегда проявляются в острой форме, возможен постепенный подъем температуры и медленное развитие признаков интоксикации. Однако состояние пациента быстро ухудшается – отмечаются сложности в передвижении, трудности в выполнении какой-либо работы и полная апатия к еде.
Симптомы заражения крови по виду инфекции
Проявления специфических симптомов заражения крови зависит от состояния иммунитета и вида причинного фактора – конкретного возбудителя, и имеют отличительные особенности.
1) Симптомы стафилококкового заражения крови проявляются очень тяжелым течением:
- с сильными признаками миалгии;
- высокими показателями температуры тела;
- появлением на коже единичной пузырьковой сыпи;
- образованием в органах абсцессов;
- бурным проявлением признаков интоксикации.
Одновременно развивается сухая форма кашля, которая со временем сопровождается выделением большого количества желтой мокроты.
2) Симптомы менингококцемии (заражения крови менингококком) характеризуются очень бурным развитием. Отличительные признаки обусловлены быстрой генерализацией процесса и ухудшением состояния пациентов с нарастанием менингеальных признаков в виде:
- значительного повышения температуры;
- усиления головных болей;
- нарастающей бледности кожи;
- развития тахикардии и одышки;
- болей в мышцах и суставах;
- появления кожных геморрагических высыпаний;
- геморрагических процессов на слизистых покрытиях.
Высыпания проявляются почти с первых часов заболевания (латентность инфекции до недели). Геморрагические очаги могут достигать огромных размеров и сопровождаться кожным некрозом.
Наряду с кожной геморрагической сыпью отмечаются геморрагии конъюнктивы и глазных склер, в слизистых покрытиях носоглотки и внутренних органах. Иногда, заболевание проявляется желудочными, носовыми, маточными макро, микро и субарахноидальными кровоизлияниями.
При тяжелом течении, болезнь осложняется:
- сердечными патологиями;
- развитием тромбоза в крупных сосудах;
- проявлением инфекционно-токсического шока;
- синдромом Уотерхауза-Фридериксена – геморрагиями в надпочечниках.
3) При пневмококковом заражении крови симптомы схожи с проявлением менингита и пневмонии. С проявлениями высокой температуры, адинамии, слабости, озноба и интоксикации. При генерализованном развитии, не характерно развитие шока и утери сознания.
Несмотря на всю тяжесть течения процесса заражения, для этой формы сепсиса не характерны проявления выраженных нарушений в функциональной работе органов, каких-либо высыпаний и суставно-мышечных болей.
4) Проявлению признаков заражения крови грамотрицательной инфекционной флорой сопутствует иммунодефицит, вызванный послеоперационными осложнениями с развитием гнойных процессов.
Именно такая патогенная флора часто является причинным фактором развития у женщин заражения крови после родоразрешения. Отличительная особенность грамотрицательной инфекции – склонность к кожным геморрагиям и развитие тканевого некроза.
Эти проявления выражены единичной, очень болезненной сыпью темно-вишневого цвета в окружении уплотненного валика с постепенным увеличением размеров сыпи. Позднее обращение за врачебной помощью объясняется невысокой температурой при развитии патологического процесса.
5) Симптомы синегнойного заражения крови развиваются на фоне иммунодефицита и отличается от типичных проявлений – молниеносным течением и быстрым развитием шокового состояния (спустя 2 часа после повышения температурных показателей).
6) Герпетическая форма заражения крови проявляется вследствие выраженной несостоятельности иммунной защиты, которая отмечается в период развития лимфогранулематоза, различных форм лейкозов, трансплантации органов, СПИДа и ВИЧ инфекции. При генерализованном процессе, отмечаются герпетические пузырьковые высыпания на кожном покрове вдоль зоны реберной полосы.
Со временем герпесная сыпь распространяется на иную область кожных покровов, слизистый эпителий воздухоносных путей и пищевода, бронхиальных разветвлений и слизистой рта.
Пузырьковое вскрытие и возможное присоединение к ним стафилококковой инфекции, проявляется развитием нагноительных процессов.
Как лечить заражение крови?
Особенность этого заболевания (заражения крови) обусловлена двумя факторами – массированным процессом микробного обсеменения крови и нарушением процессов коагуляции.
Поэтому, терапия заболевания составляется с учетом этих нарушений.
Основное терапевтическое направление обусловлено антибиотикотерапией, подобранной в соответствие чувствительности бактериальной флоры к определенному антибиотику.
Если возбудителя не удается идентифицировать по клиническим признакам, назначаются препараты, отвечающие высоким требованиям и обладающие широким действием. Среди них – препараты «Гентамицина», «Цефалоридина» и «Цефазолина». Если через сутки не отмечается видимого прогресса, препараты заменяют на более активные.
При ослабленном иммунитете и несостоятельности антибиотиков, лечение заражения крови усложняется. Таким больным назначается лечение «Эндобулином» или другими препаратами гамма-глобулинов, обладающих разрушительным влиянием на патогенную флору.
При терапии коагуляционных нарушений назначаются: «Гепарин», трансфузия свежезамороженной плазмой (СЗП) и процедуры плазмофереза, которые показаны при любой тяжести нарушений процессов коагуляции.
Последствия заражения крови — в чем опасность?
Тяжелые последствия, практически во всех важных структурах организма, развиваются при отсутствии адекватного незамедлительного лечения, проявляясь:
- сосудистым тромбозом;
- омертвением тканей конечностей;
- обширными геморрагическими процессами;
- гнойным расплавлением тканей в различных органах;
- нарушениями функций сердечной деятельности.
Большинство из таких нарушений представляют смертельную опасность и заканчиваются летальностью пациента.
Некоторые вопросы
Как скоро после инфицирования проявляется заражение крови?
Проявление симптомов заражения крови обусловлено длительностью латентного периода определенного инфекционного агента. После проявления первых признаков инфекции, клиника процесса может развиваться с различной скоростью, проявляясь:
- молниеносной формой, вызывая шок и летальность в течение пары дней;
- острым течением, продолжающимся более 3-х недель;
- подострой клиникой на протяжение 4-х месяцев;
- рецидивирующими процессами с периодами обострений и ремиссии, длящимися до полугода;
- хроническим течением (хрониосепсисом), длительностью до года и более.
Подробнее смотрите выше описание симптоматики по виду инфекции.
Безотлагательное лечение при заражении крови очень важно, особенно для пациентов с признаками иммунного дефицита.
Каковы особенности проявления ВИЧ инфекции в крови после инфицирования?
Период латентности ВИЧ инфекции в организме может длиться до 4-х недель, но в некоторых случаях и до полугода. В это время никаких признаков заболевания не проявляется и анализы так же будут с отрицательным показателем. Хотя вирионы вируса в крови составляют минимальную концентрацию, они уже проникли в структуру Т-лимфоцитов (хелперы) и начали довольно активно размножаться.
Одновременно с вирусным ростом, растет и выработка к нему защитных белков – антител.
И когда их концентрация становиться достаточно высока, наступает период сероконверсии, когда в крови уже можно выявить антитела к ВИЧ при помощи ВИЧ теста.
Латентный период, наиболее опасный в плане инфицирования, так как в крови и половых секретах опасный вирус присутствует, но человек даже не догадывается, что болен.
Первая симптоматика ВИЧ заражения проявляется примерно спустя два месяца после контакта с инфекцией. Когда концентрация вируса в лейкоцитарных хелперах повышается в разы, происходит выброс их в кровь. Фагоцитарная защита иммунитета еще способна противостоять вирусу и развивается обычная картина инфекционного процесса с проявлением:
- фебрильной лихорадки;
- высыпаниями в различных частях тела;
- признаками лимфаденита;
- расстройством стула.
Иногда уже в этом периоде, количественный уровень лейкоцитарных хелперов снижается, провоцируя снижение фагоцитоза и ранние признаки ВИЧ сочетаются со всевозможными инфекционными патологиями – затяжной пневмонией, грибковым поражением в системе ЖКТ, себорейным дерматитом или туберкулезом.
Источник: https://03magadan.ru/ortopediya-i-travmatologiya/sepsis-chto-provotsiruet-opasnoe-zabolevanie-krovi-i-effektivnye-metody-lecheniya.html
Сепсис при раке: причины возникновения у онкологических больных, симптомы, лечится ли?
Сепсис – тяжелое состояние, которое развивается в результате слишком сильного ответа организма человека на инфекцию. По всему телу возникают очаги воспаления, нарушается работа внутренних органов, и в конечном итоге это может привести к гибели пациента. В народе сепсис часто называют «заражением крови».
У онкологических пациентов риск сепсиса повышен. Его развитию способствует снижение иммунитета, серьезные хирургические вмешательства. В Европейской клинике есть всё необходимое, чтобы вовремя выявить это осложнение и провести эффективное лечение.
Не совсем так. Между обычной инфекцией и сепсисом есть принципиальная разница.
Инфекция развивается, когда болезнетворные агенты – например, бактерии или вирусы – попадают в организм, повреждают органы. Естественно, наш иммунитет пытается дать чужакам отпор. У человека возникают определенные симптомы.
Некоторые инфекции протекают легко, некоторые смертельны. Онкологические больные находятся в группе повышенного риска. Инфекция, которая не опасна для здорового человека, может стать для них фатальной из-за снижения защитных сил организма.
Сепсис – это когда иммунитет реагирует на попавшие в тело микроорганизмы слишком бурно.
Он начинает повреждать собственные ткани по всему организму, из-за этого нарушается функция органов, и это опасно для жизни.
То есть, помимо инфекции есть еще синдром системного воспалительного ответа. И здесь онкологические больные тоже находятся в группе повышенного риска.
Бактериемия и септицемия у больных раком
Разберемся немного в терминах. Иногда от врача можно услышать такие непонятные слова, как «бактериемия» и «септицемия».
Бактериемией называют состояние, когда в крови человека присутствуют бактерии. Ее выявляют с помощью посева крови. Считается, что в норме кровь должна быть стерильна. Впрочем, некоторые исследования показали, что даже в крови здоровых людей могут находиться бактерии, но в целом это не доказано.
Бактериемия может возникать при некоторых инфекциях, например, при брюшном тифе, туляремии, сибирской язве. При пневмонии (воспалении легких) и менингите она уже считается тяжелым осложнением. Если бактерии попали в кровь, и иммунитет слишком бурно начал на них реагировать, развивается септицемия – это синоним сепсиса.
Отдельно выделяют септикопиемию – тут добавлено греческое слово «пио», которое переводится как «гной». Это такой сепсис, при котором по всему организму появляются гнойники. При этом состояние больного еще больше ухудшается.
Самая тяжелая форма сепсиса – септический шок. Его диагностируют, когда сильно нарушается работа сердечно-сосудистой системы, ухудшается кровоснабжение всех органов, они перестают получать нужное количество кислорода и справляться со своими функциями. Такие пациенты часто погибают.
Причины возникновения сепсиса у больных раком
Существует несколько причин, из-за которых риск сепсиса у онкологических больных повышен:
- Эти пациенты часто и подолгу находятся в клиниках. Существует такое понятие, как внутрибольничная инфекция: как бы строго персонал больницы ни придерживался правил асептики и антисептики, как бы тщательно ни проводили уборки и ни включали ультрафиолетовые лампы – стопроцентной стерильности достичь невозможно, в медицинском учреждении всегда будут циркулировать микробы. Некоторые из них становятся особенно опасными, потому что постоянно существуют бок о бок с антибиотиками и успевают выработать к ним устойчивость.
- Химиопрепараты атакуют все быстро размножающиеся клетки без разбору: и раковые, и здоровые. Из-за этого могут развиваться осложнения, одно из них – снижение иммунитета.
- Организм многих онкологических больных ослаблен: из-за возраста, злокачественной опухоли и сопутствующих заболеваний, проблем с питанием. Естественно, в такой ситуации снижаются защитные силы организма.
- Для лечения в онкологии часто прибегают к инвазивным процедурам, хирургическим вмешательствам. Когда организм готов неправильно реагировать на инфекцию, сепсис может возникнуть даже из-за укола иглой, не говоря уже, например, о серьезных полостных операциях в брюшной полости.
Вывод: врачи в онкологической клинике должны внимательно наблюдать за состоянием пациентов, знать первые симптомы сепсиса, уметь его диагностировать и своевременно проводить эффективное лечение. Именно так работают в Европейской клинике. У нас есть современные методы диагностики. Например, мы одна из немногих клиник в Москве, где проводится анализ крови на бактериальный эндотоксин.
Какие специфические бактерии обычно вызывают сепсис у пациентов с раком?
Причиной сепсиса могут стать самые разные микроорганизмы, как в результате внутрибольничной инфекции, так и заражения вне стен клиники. Согласно некоторым данным, более чем в половине случаев (52,9%) виновниками септицемии становятся грамположительные бактерии, в частности, стафилококки, стрептококки и энтерококки.
На втором месте (41,6%) – грамотрицательные бактерии: кишечные палочки, синегнойные палочки, протеи, клебсиеллы.
Реже встречается сепсис, вызванный грибками (4,1%), обычно кандидами – возбудителями молочницы.
Зачастую анализы показывают, что микроорганизмы, которые поселились в теле пациента, устойчивы ко многим антибиотикам. Поэтому подбор эффективного антибактериального лечения может стать непростой задачей.
Симптомы сепсиса при раке
Сепсис может проявляться разными симптомами, и они бывают выражены в различной степени.
Иногда его сложно распознать из-за незначительных проявлений, легко спутать с другими состояниями, такими как инсульт, инфаркт, тромбоэмболия легочной артерии, анафилактический шок.
Существуют специальные критерии, которые помогают врачам выявить начинающуюся септицемию и понять, что пациенту требуется обследование, лечение.
Например, если обнаружены два симптома из этого списка, диагностируют синдром системного воспалительного ответа:
- Температура тела менее 36° C или более 38° C.
- Частота сердечных сокращений более 90 ударов в минуту.
- Частота дыхания более 20 в минуту.
- Парциальное давление углекислого газа в крови более 32 мм рт. ст.
- Количество лейкоцитов в крови менее 4 000 или более 12 000 на литр.
Существуют критерии сепсиса по “быстрой” шкале qSOFA. Если есть все три из списка, скорее всего, это сепсис, нужно провести обследование:
- Частота дыхания более 22 в минуту.
- Систолическое (“верхнее”) артериальное давление 100 мм рт. ст. или менее.
- Изменение мышления.
Есть более точная шкала SOFA, она учитывает симптомы и результаты обследования.
В целом, наиболее распространенные симптомы сепсиса: повышение температуры тела, увеличение частоты сердечных сокращений, повышенная потливость, учащенное дыхание.
При септическом шоке состояние резко ухудшается, падает артериальное давление, возникает спутанность сознания, ноги, руки и губы становятся холодными, синюшными. Возникают симптомы нарушений функций различных органов.
Например, при поражении почек уменьшается суточный объем мочи, легких — развивается одышка, дыхательная недостаточность.
Обычно сепсис диагностируют по результатам комплексного обследования, оно включает различные исследования и анализы.
В Европейской клинике проводится современный анализ крови на бактериальный эндотоксин, анализ активности эндотоксина в крови, дифференциальную диагностику по активности Гр- флоры, анализ на уровень прокальцитонина.
Это помогает быстро выявить пациентов из группы повышенного риска, диагностировать сепсис на ранних стадиях.
Методы лечения сепсиса при раке
Лечение при сепсисе носит комплексный характер. Основные направления:
- Если есть очаг инфекции — его нужно ликвидировать, например, вскрыть и обработать гнойник.
- Лечение антибиотиками, к которым чувствителен возбудитель (в случае с грибками — противогрибковые препараты).
- Препараты, которые помогают стабилизировать кровообращение: вазопрессоры (сосудосуживающие), инотропные (увеличивающие силу сердечных сокращений).
- Инфузионная терапия — внутривенные вливания растворов через капельницу.
- При необходимости — искусственная вентиляция легких, плазмаферез, переливание компонентов крови.
В Европейской клинике применяется инновационная методика лечения сепсиса — селективная сорбция на картриджах для экстракорпоральной гемоперфузии Toramyxin PMX-20R.
Во время этой процедуры, напоминающей плазмаферез, кровь пациента пропускают через специальный фильтр, который очищает ее от эндотоксина.
Этот метод помогает эффективно бороться с сепсисом, вызванным грамотрицательной и смешанной флорой.
Прогнозы на выздоровление
Смертность при септицемии составляет от 10 до 40%. Среди пациентов, у которых развился септический шок, она выше. Прогноз главным образом зависит от трех факторов:
- Разновидности и характеристик инфекционного агента.
- Особенностей, физиологии организма пациента.
- От того, насколько правильно и своевременно был установлен диагноз, начато лечение.
В Европейской клинике работает отделение интенсивной терапии, оснащенное всем необходимым оборудованием. У нас есть все возможности для того, чтобы быстро и в полном объеме оказать помощь пациенту в состоянии любой степени тяжести.
Источник: https://www.euroonco.ru/symptoms-a-z/sepsis-pri-rake
Сепсис (заражение крови): что это, причины, симптомы, осложнения

Сепсис крови — тяжелейшее заболевание, имеющее инфекционную природу происхождения, может поразить, как человека, так и животное.
Спровоцировать заражение способно проникновение в ткани, кровь микроорганизмов гнойного происхождения, а также результатов их жизнедеятельности.
Думаю, Вы догадываетесь, что я имею ввиду токсины.
Наиболее часто, для сепсиса крови, основными виновными в его возникновении принято считать бактерии стрептококки, стафилококки.
Гораздо реже, возбудителями является кишечная палочка, пневмококки.
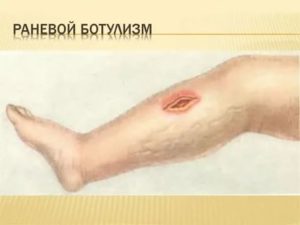
В большинстве случаев, фундаментальной причиной заражения считают осложнения после ранения, во время воспалительного процесса. Кроме того, травматическая причина также имеет весьма высокую популярность. Гнойные инфекции могут просочиться в кровь при открытых переломах, множественных ожогах, обширных ранениях.
Развитие сепсиса крови способно наблюдаться при наличии очагов воспаления любого размера и места расположения. Однако, особой “популярностью” пользуются широко локализованные гнойные процессы.
Существует достаточное количество значимых аргументов, оказывающих весомое значение на развитие процесса заражения у человека, под влиянием которых, иммунитет стремительно теряет свои позиции.
Перечень довольно большой, вот самые глобальные из них: операции, тяжёлые заболевания, утрата крови в большом количестве, недостаточность питания.
Кроме того, причинами, благоприятствующими проникновению инфекции в организм, признаны: образование гноя в имеющейся ране, различные осложнения, способные возникнуть в процессе гнойных заболеваний, послеродовые проблемы, нарушение функционирования органов мочеполовой системы. К этому списку можно добавить заражение мочи, а также, способные наблюдаться в различных формах, гнойные проблемы органов ротовой полости.
Общая характеристика заболевания
Сепсис представляет собой тяжелое инфекционное заболевание, которое довольно сложно выявить самостоятельно. При обращении к специалисту с другими проблемами многие больные узнают, что у них заражение крови.
Причиной сепсиса является деятельность токсинов болезнетворных бактерий, которые, вырабатываясь в организме, подрывают его иммунную систему и быстро распространяются по всем системам и органам.
Фазы сепсиса выделяют следующие:
- токсемия – начальная стадия, когда инфекция перемещается из первичного очага, вызывая системное воспаление;
- септицемия – гнойных метастазов пока нет, развиваются вторичные очаги заражения, возбудитель активно попадает в кровоток;
- септикопиемия – образуются гнойные метастазы, распространяя инфекцию в органы и кости.







