Лобная кость человека — какая толщина считается нормой?
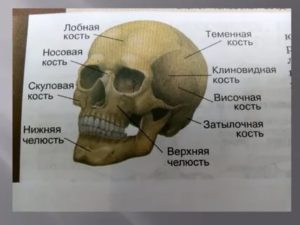
- Анатомия
- Костная структура и функции
- Пороки развития
Анатомия лобной кости черепа определяет её функциональное предназначение. Участвуя в формировании передней части свода черепа, она защищает мозг и его оболочки от повреждений, и придает индивидуальную особенность форме черепной коробки.
Анатомия
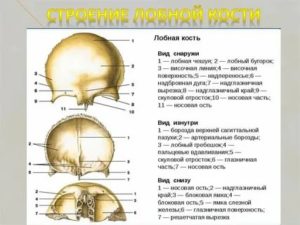
В строении лобной кости черепа различают два отдела. Первый имеет горизонтальное расположение, который представлен в виде лобной чешуи.
Второй разделён на три части, парную глазничную, и носовую. Толщина лобной кости черепа человека в среднем, находится в пределах от 5 до 8 миллиметров.
При этом она не является самой тонкой, так как височная область имеет толщину не больше 2 миллиметров.
Все три части имеют свои анатомические особенности, которые заключаются в следующем:
- Чешуя лобной части снаружи имеет гладкую поверхность, и выпуклую форму. Срединная линия проявляется небольшим возвышением, которая является остаточным проявлением шва. Он в детстве разделяет костное образование на две половины. По каждую сторону от него, на расстоянии 3 сантиметров выделяются лобные бугры. Их размер и форма строго индивидуальны для каждого человека, а у ребёнка они иногда могут иметь ассиметричную конфигурацию. Под ними располагаются надбровные дуги, которые в большей степени выражены у мужчин. В области средней трети надглазничного края имеется вырезка обеспечивающая проход надглазничного нерва и сосудов. Латерально расположенный надглазничный край постепенно переходит в скуловой отросток, посредством которого происходит соединение со скуловой костью. Внутренняя поверхность имеет вогнутую форму, по средней линии которой проходит борозда стреловидной пазухи. От неё по бокам формируются множественные борозды и вдавливания от мозговых извилин и сосудов.
- Глазничная часть. Это парный отдел, состоящий из треугольной пластинки формирующей верхнюю стенку глазницы. Нижняя поверхность является гладкой, и имеет вогнутую форму. На ней расположен хрящевой блок, к которому прикрепляется сухожильная фасция верхней косой мышцы глаза. Менингеальные ветви сосудов и извилины мозговых оболочек на верхней поверхности образуют впадины.
- Носовая часть. Располагается посредине между глазничными отделами. Спереди и по бокам она ограничивает решетчатую вырезку, которая представлена пластиной решетчатой кости с большим количеством отверстий.
По средней линии располагается гребешок, переходящий в острый отросток. Его наличие является составляющей частью носовой перегородки. По обе стороны от гребешка располагаются ямки, кпереди от которых образуется отверстие, создавая проход в лобную пазуху. Она располагается по заду надбровных дуг, и заполнена воздухом.
Костная структура и функции
Анатомическое строение лобной кости черепа имеет следующие особенности:
- скуловой отросток и чешуя состоят из двух пластин, посреди которых располагается губчатая диплоэтическая ткань (отсутствует в пазухах носа);
- у костей свода черепа наружная пластина толстая, что объясняет ее прочность;
- внутренняя часть пластины имеет тонкую структуру, и при повреждении легко ломается.
Данное костное образование обеспечивает выполнение следующих функций:
- защищают головной мозг и его оболочки от механических повреждений;
- участвует в формировании свода черепа и верхней части глазницы;
- обеспечивает правильное строение носовой полости.
Пороки развития
Аномалии костей свода черепа возникают в период эмбрионального развития. Несмотря на расширенные исследования в этом направлении, основную причину большинства этих патологий установить не удалось.
Практикующие специалисты склоняются к единому мнению, что провоцировать такие отклонения могут неблагоприятные факторы экологической обстановки, повышенный радиационный фон, длительный контакт с токсинами.
Патологии с аномальным развитием костных образований свода черепа:
- Акрания. Редкая патология, при которой полностью отсутствуют кости черепной коробки образующие её свод.
- Тригоноцефалия. Костное образование лобной части имеет треугольную форму, и возникает как следствие преждевременного срастания метопического шва. В этом случае у ребёнка появляется борозда посредине лба. Впоследствии это может стать причиной ущемления зрительного нерва.
- Туррибрахицефалия. Основным внешним проявлением являются возвышенное положение лба, из-за чего он напоминает форму «башни» нависающей над лицевой областью. Преждевременное сращение сагиттальных швов, это основная причина развития данной патологии.
- Брахицефалия. При этом заболевании лобная чешуя принимает вертикальное положение или выдаётся вперёд. При внешнем осмотре голова кажется маленькой.
Несмотря на массивность и прочность лобного отдела, эта часть черепа часто травмируется в результате ушибов или ударов. Поэтому люди, которые задействованы на производстве с повышенной травмоопасностью, должны соблюдать правила безопасности (используя защитные головные уборы).
Для шахтеров и строителей обязательным является ношение касок, а для спортсменов, которые занимаются силовыми единоборствами необходимо использовать защитные шлемы.
Источник: https://anatomiy.com/lobnaya-kost-cheloveka.html
Лобная кость черепа человека: анатомия и строение
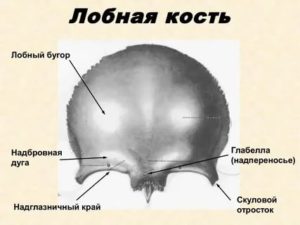
Основная задача черепа – защита человеческого мозга от повреждений. Образуется он при взаимодействии множества костей. Одной из них является лобная кость. Она непарная, благодаря связи с двумя органами чувств имеет сложную организацию. В статье вы найдете подробную информацию о строении, переломах, симптомах и лечении лобной кости.
Строение лобной кости
Лобная кость не имеет пары, участвует в создании основания черепа и является одним из сводообразующих элементов. Состоит из:
- чешуи;
- двух частей, которые образуют глазницы;
- носовой части.
Чешуя лобной кости
Имеет вид овала. Часть, контактирующая с мозговыми оболочками, вогнутая, а обратная ей – выпуклая, соответственно, имеет две поверхности:
- мозговую;
- наружную поверхность.
Окостенение лобной кости начинается с расположенных на ее поверхности точек окостенения. Обычно процесс запускается на 60-й день внутриутробного развития. У новорожденного чешуя делится на две части при помощи лобного шва. По мере взросления он исчезает, рассасывается в период 7-9 лет.
Наружная поверхность – выпуклая область чешуи. Соединяясь с глазничной частью, образует два надглазничных края. У взрослого человека посередине кости проходит возвышенность – это остаточная часть лобного шва. На 30 миллиметров выше глазницы находится бугор лба.
В этих местах в период внутриутробного развития появляются первые точки окостенения. Из-за особенности формирования могут сильно выступать у новорожденного, что является вариантом нормы. Со временем станут менее заметными. Ниже располагаются надбровные дуги.
У женщин они слабо выражены, и их объем напрямую зависит от размера пазух.
Мозговая или внутренняя часть чешуи взаимодействует с мозгом, что отразилось на ее поверхности и придало вогнутую форму. На верхней части поверхности располагается борозда, образующая лобный гребень.
Именно к гребню крепится отросток твердой мозговой оболочки. На конце гребня совместно с решетчатой костью образуется слепое отверстие.
По всей плоскости кости проходят отметины, оставленные извилинами и сосудами мозга.
Глазничные части кости
Своей нижней частью образуют глазницы. Соединяются с клиновидной костью. По форме напоминают треугольник. Обладают двумя поверхностями:
Глазничная участвует в формировании глазницы, она имеет выгнутую форму, гладкая на ощупь. На ее поверхности располагается ямка, предназначенная для расположения слезной железы. Друг от друга глазничные части отделяются при помощи решетчатой вырезки.
Мозговая часть располагается выше и непосредственно контактирует с мозговой оболочкой. Из-за этого на ее плоскости находятся следы от мозговых извилин и сосудов.
Носовая область
Располагается между двумя глазничными частями лобной кости, и начинается на передней области решетчатой вырезки, внешне напоминает дугу. К основной функции относится участие в образовании перегородки носа.
Переломы лобной кости
Большая часть переломов костей черепа, кроме образующих нос, являются сложными и потенциально опасными для жизни и здоровья человека. Лобная кость характеризуется близким расположением головного мозга.
Чаще всего с переломами костей черепа сталкиваются взрослые люди, только десятая часть пострадавших – дети. Дети, в силу особенности детских костей, легко восстанавливаются после переломов.
К основным причинам перелома лобной кости относятся:
- удар в лобную часть головы неострым предметом;
- падение, при котором удар приходится на лоб или смежные части;
- автомобильные аварии;
- производственные травмы;
- травма от пули.
Какие бывают виды переломов кости?
- Оскольчатый перелом возникает тогда, когда в месте перелома кость крошится на небольшие фрагменты. Очень опасный тип переломов, смертность составляет более 50%, после реабилитации возможны нарушения интеллекта или потеря, ухудшение других функций и способностей организма. Осколки проникают под мозговую оболочку, повреждают мозг и питающие его кровеносные сосуды или артерии. Также могут привести к повреждению глазного яблока. В местах повреждения образуются гематомы, которые давят на различные участки мозга и нарушают их кровоснабжение.
- Линейный перелом – самый безопасный, вызывает минимум осложнений. Не требует немедленной госпитализации. Обычно сопровождается сотрясением мозга. Сам перелом выглядит как тонкая линия или трещина. В 97% случаев смещения фрагментов кости не происходит. К более серьезным вариантам травмы относится повреждение сосудов мозга и образование гематом. При правильном лечении длительные проблемы и нарушения отсутствуют.
- Вдавленный – вдавление или вколачивание части или всей кости внутрь черепной коробки. В результате чего нарушается внутричерепное давление, участки кости повреждают мозговую оболочку, сосуды и артерии. Образуются гематомы. Перелом относится к сложным, реабилитация проходит тяжело, часто приводит к смерти или нарушениям интеллекта и других функций.
- Дырчатый перелом возникает в результате огнестрельного ранения, когда пуля, пройдя через кость, попадает в мозг. Пуля и осколки повреждают мозг, артерии и сосуды, что приводит к летальному исходу. За всю историю было несколько исключений. Они были связанны с низкой скоростью и пробивной способностью пули, но травма привела к необратимым осложнениям и нарушению множества функций организма.
Также существует классификация, основанная на рисках возникновения инфицирования внутричерепных тканей. Переломы делятся на:
- Переломы открытого типа. Дли них характерно наращивание целостности кожи, когда осколки прорезают, пробивают кожу и мягкие ткани с внутренней стороны. В этом случае высок риск занесения инфекции через внешние факторы. Еще одним видом открытого перелома является повреждение сухожильного шлема, который защищает мозговую оболочку;
- Закрытые, при которых сохраняется целостность кожи и сухожилий.
Симптомы, указывающие на перелом
Количество и степень выраженности симптомов зависит от сложности травмы, полученной в результате перелома. Выделяют основные жалобы, указывающие на перелом лобной кости.
- Сильная боль, которая локализована в лобной области.
- Тошнотворные ощущения и рвотный рефлекс.
- Повышенное головокружение.
- Кратковременная или длительная потеря сознания.
- При серьезных переломах заметны изменения в области лба: бугры, ямы, неровности. Если перелом открытый, то может выпирать участок кости.
- Ощущения возрастающего давления в глазничной области и, возможно, нарушение зрения.
- Крайности в поведении. Это может выражаться в полном безразличии или слишком острой реакцией на все.
- Сложность в анализировании происходящего, спутанность в сознании.
- Возможно недержание мочи..
- Через носовую полость может выходить жидкое содержимое черепной коробки.
- Постоянная жажда, которая не прекращается даже после употребления воды.
- Несинхронная реакция на свет у зрачков или ее отсутствие.
Как оказать первую помощь пострадавшему человеку?
Вовремя оказанная помощь может сохранить человеку не только жизнь, но и предотвратить необратимые последствия, уменьшить период реабилитации и спасти человека от инвалидности.
Особенно это относится к травмам черепа и мозга. Вовремя проявленное участие, может сыграть решающую роль, ведь мозг – очень хрупкая и важная часть организма.
Если вам показалась, что кто-то получил травму головы, не проходите мимо.
Прежде всего, следует вызвать скорую помощь. Если пострадавший находится в сознании, то уложите его на спину, а при обмороке – на бок.
Важно! Если пострадавший упал с очень большой высоты или получил травмы спины, то его положение изменять нельзя. Это может привести к усугублению травм позвоночника.
Голова должна располагаться боком – это поможет не подавиться пострадавшему рвотой. Если есть возможность, то приложите рядом с участком повреждения холод. Это уменьшит боль и кровотечение.
Приехавшей скорой, кратко сообщите о своих действиях и проинформируйте, приходил ли пострадавший в сознание, и о причинах травмы.
Лечение перелома
В зависимости от сложности перелома, может потребоваться вмешательство хирурга. Если в процессе перелома пациент получил сотрясение мозга, то обязательно выписывается больничный, назначается покой и постельный режим. Выписываются успокоительные препараты и средства, нормализующие биение сердца и давление.
Операция может потребоваться при:
- появлении гематом;
- обнаружении осколков кости или предмета, вызвавшего перелом;
- сильном расхождении краев перелома.
Источник: https://TravmaOff.ru/kosti/lobnaya.html
8 причин, почему может возникать гиперостоз лобной кости — признаки, диагностика, лечение
Разрастание костной ткани — гиперостоз. Заболевание серьезное. Может протекать как самостоятельное, так и с симптоматикой других болезней.
Особую роль в развитии отдают повышенной физической нагрузке на кость, радиационному поражению и интоксикации.
Часто не обнаруживается сразу, возможно определить после проведения специальных исследований.
Лобный гиперостоз — этиология
Увеличение костной ткани возможно в любом отделе организма. Чаще всего диагностируется в области лба. В норме пластина черепа имеет ровную поверхность, с четкими контурами. При обнаружении патологии, пациенту ставится диагноз — лобный гиперостоз.
Достаточно часто пациентам ставится диагноз — синдром Морганьи-Стюарта-Мореля. Клинико-рентгенологическое заболевание, с характерными признаками изменений пластин лобной кости, а также костей теменной части черепа.
Синдром наиболее часто встречающийся, требует тщательного обследования и назначения правильного лечения. При обнаружении на ранней стадии лечится хирургическим вмешательством, а на поздних — проводится симптоматическое лечение.
Заболевание развивается на протяжении нескольких лет, что говорит о разрастании косной ткани по всему черепу. Особую угрозу несет климактерический период в жизни женщины. Но на самом деле, гиперостоз в это время достигает своей наивысшей стадии.
Заболевание характерно для женщин старше 70 лет. В единичных случаях может возникнуть и после 40.
Классификация
Это самостоятельная патология, развивающаяся на фоне других заболеваний или связана с общей ослабленностью организма. Код болезни — М85. Классификация проводится в зависимости от разрастания костной ткани:
- изменения касаются глубокого слоя, нарушается кровообращение в месте поражения, а также появляется просвет в трубчатой кости. Такой период относится к периостальному;
- симптомы болезни затрагивают все костные слои, надкостница утолщается, поражается губчатый слой. Эта стадия называется эндостальной;
- местная — поражение одной кости, связано с возрастными изменениями организма;
- диффузная — разрастается костная ткань на нескольких костях. Причиной является наследственность.
В случае если происходит разрастание в трубчатой кости, заболевание называется периостоз.
Причины появления патологии
Основной причиной появления является наследственность или ответная реакция организма на острый остеомиелит и поражение в зоне радиации. Дополнительными причинами являются:
- травмы, вследствие которых развиваются воспалительные процессы;
- отправление мышьяком, свинцом;
- онкология;
- сифилис;
- эхинококкоз;
- лейкемия;
- может развиваться при достижении организма стадии отеросклеротирования;
- болезни почек и печени, перерастающие в хронические. Также отсутствие необходимого количества витамина А, D.
Часто заболевание диагностируется у спортсменов или людей, имеющих постоянную нагрузку на одну из костей скелета. Например, если одна нога в постоянном движении, а вторая в покое, то развитие гарантировано. Поэтому нагрузка должна быть равномерной и одинаковой для организма в целом.
Клиническая картина
Ранняя стадия характеризуется отсутствием признаков, внутри кости развивается воспаление. В зависимости от возраста пациента, его пола и очага поражения подразделяют следующие типы:
- Появление множественной симметрии в голени, плече или плюсневых костей. Начинают деформироваться фаланги, ноготь становится более выпуклым. Это синдром Мари-Бамберга. У пациентов наблюдается постоянная боль в области конечностей, а также повышенное потоотделение. Костная ткань начинает голодать. Ей не хватает кислорода.
- Развитие у грудных детей. Изначально развивается как инфекционное заболевание, проявляется в потере аппетита, беспокойстве. На конечностях могут быть небольшие припухлости. Форма лица становится лунообразной. Типичный признак — припухлость в нижней части челюсти.
- Наследственность — поражается лицевой нерв, ухудшается зрение и слух. На подбородке появляется припухлость. Чаще всего подвержены дети в подростковом возрасте.
- Бедренная кость поражается, сустав двигается медленно, меняется походка. Страдают маленькие дети.
Часто диагностируют заболевание в климактерический период у женщин. Лобная кость утолщается, развивается ожирение, и появляются вторичные половые признаки.
Диагностика
При проведении диагностики, врач собирает анамнез, выясняет причину развития, проводит внешний осмотр пациента. После того, как пациент осмотрен, рекомендовано пройти следующие обследования:
- R-графия — при выявлении симметричных наслоений кости могут быть не поражены, но при этом выявляется искривление большой берцовой кости;исследование радионуклидное;
- анализы крови — биохимия, выявление воспалительного процесса в организме и нарушений связанных с работой эндокринной системы;
- могут быть назначены МРТ, КТ. Они выступают, в качестве вспомогательных обследований.
Обязательно проводится дифференциация с туберкулезом, сифилисом, остеомиелитом.
Лечение
При развитии на фоне другого заболевания, лечение назначается симптоматическое. При первичной форме используются следующие средства:
- «Лоренден» — обладает противовоспалительным действием, не дает развиваться аллергии и восстанавливает иммунитет;
- «Иммунал» — восстанавливается жизненный тонус организма, улучшается аппетит, регенерация усиливается;
- «Вольтарен» — назначение при болевом синдроме и при необходимости его снижения. Помогает справиться с отечностью.
Лечение гиперостоза, и восстановление проводится в комплексе. На его фоне рекомендовано убрать лишние килограммы, назначаются препараты позволяющие снизить развитие артрозов и ревматоидных артритов.
Схема лечения разрабатывается эндокринологом, ревматологом.
Таким пациентам запрещено употреблять в пищу продукты с большим содержанием белка, витаминов. Исключается полностью алкоголь и еда быстрого приготовления.
Чтобы двигательная функция была восстановлена, назначаются физиопроцедуры. Проводится массаж конечностей, при этом эффективное разминание в очаге поражения запрещено.
Возможно появление боли при массажных процедурах. В этом случае его исключают.
Если указанное лечение не помогло, проводится операция, в рамках которой происходит замещение поврежденной ткани метилметакрилатом. Кроме того, хирургическое вмешательство, возможно, только после того, как испробованы все консервативные методы.
Профилактика
Профилактических мер, которые могли бы остановить развитие заболевания, нет. Рекомендовано придерживаться правил:
- запрет на наличие вредных привычек;
- занятие в бассейне, фитнесом: требуется вести активный образ жизни;
- хронические инфекции должны лечиться вовремя, так же как и травмы опорно-двигательного аппарата;
- регулярный осмотр в рамках диспансеризации.
Лучше предотвратить заболевание, чем потом с ним бороться всю жизнь.
Прогноз на будущее
Прогнозирование зависит исключительно от того, когда было диагностировано заболевание. На ранней стадии все может закончиться благоприятно. Но если болезнь прогрессирует, а пациент о ней не знает, она приведет к инвалидности, а сустав станет ограничен в движении.
Смотрите на видео — операция на лобной кости:
Источник: https://beregispinu.ru/diseases/other/giperostoz-lobnoj-kosti.html
Причины выпирающего лба у новорожденных детей: можно ли исправить выпуклость
Выпуклый лоб у грудничка является причиной тревоги со стороны родителей. Иногда он свидетельствует о развитии опасных патологий. Из статьи читатель узнает, почему у ребенка бывает увеличенный лоб, насколько это опасно, и нужно ли лечить его.
У ребенка большой лоб
Причины выпуклого лба
Причины выпуклого лба у ребенка бывают разными.
Расхождение швов черепа
У ребенка в течение первых месяцев жизни есть роднички. При повышении внутричерепного давления они увеличиваются. При этом центральный родничок становится выше уровня головы при условии, что малыш находится в вертикальном положении. При повышении внутричерепного давления у ребенка возможно расхождение швов черепа.
Внимание! Расхождение швов происходит из-за того, что кости черепа еще не полностью окостенели. Вены на голове немного выступают, формируя иногда венозную сетку.
Расхождение швов объясняется естественными причинами. Дело в том, что организм самостоятельно регулирует внутричерепное давление. «Растяжение» черепа позволяет избежать травм и поражения головного мозга. При снижении давления внутри черепа состояние быстро стабилизируется, не оказывая при этом отрицательных последствий для организма.
Врожденное внутричерепное давление
Врожденное черепное давление (ВЧД) не является самостоятельной патологией, а симптомом определенного нервного заболевания. Причины ВЧД:
- повышение образования спинномозговой жидкости;
- наличие дефектов, которые способствуют ухудшению циркуляции ликвора;
- ухудшение всасывания спинномозговой жидкости;
- гидроцефалия.
Гидроцефалия
Обратите внимание! У детей чаще всего обнаруживается врожденная форма гидроцефалии, формирующаяся еще в период внутриутробного развития.
Предрасполагающие факторы развития ВЧД:
- генетические или хромосомные заболевания;
- инфицирование плода;
- глубокая степень недоношенности;
- недостаточность плаценты;
- тяжелые соматические патологии беременности;
- развитие заболеваний с тяжелым нарушением метаболизма.
Анатомическая особенность
Каждый человек отличается друг от друга, размеры головы играют здесь главную роль. Если родители заметили, что у ребенка высокий лоб, его необходимо показать врачу. Осмотр ребенка, измерение размеров головы, а в некоторых случаях и проведение ультразвуковой диагностики помогут ответить на вопрос, является ли увеличение головы нормой или патологией.
Внимание! Если выпирает лоб у грудничка, и при проведении обследования патология не обнаружена, родителям не стоит беспокоиться. Кости со временем будут меняться, и размеры черепа придут к нормальным показателям.
Родовая травма
Она возникает в результате повреждения тканей плода во время родов. При отеке тканей головы образуется так называемая родовая опухоль. Отек при этом пропадает через несколько дней.
Родовая травма
Из-за разрывов сосудов возникает кровоизлияние под надкостницу черепных костей. Это явление сопровождается увеличением размеров черепа. Гематома полностью исчезает примерно к 8 недели жизни.
При наличии кефалогематомы больших размеров (свыше 6 см в диаметре) ребенку обязательно проводится рентгенография черепа для исключения возможной трещины костей.
Стоит ли беспокоиться
Большой родничок у ребенка — причины и последствия
Изменение лица у детей может быть либо индивидуальной особенностью организма, или симптомом заболевания. Только врачебный контроль позволит определить наличие патологии. Если у ребенка большой лоб, это должно быть поводом для обращения к врачу.
При наличии высокого лба у новорожденного нужно обращать внимание, нет ли у него симптомов ВЧД:
- набухания центрального родничка;
- расхождения швов черепа;
- образования на голове венозной сетки;
- частых срыгиваний;
- дрожания рук или подбородка;
- вялости;
- отставания в физическом и психоэмоциональном развитии;
- снижения прибавки в весе;
- нарушений сна;
- симптома заходящего солнца (при этом глазки младенца смотрят вниз, нижняя часть радужки прикрыта);
- судорог и повышения мышечного тонуса.
Родители должны немедленно обратиться к врачу, если окружность головы увеличилась больше, чем на 7 см в месяц.
Осмотры неврологом ребенка
Почему красные глаза у новорожденного ребенка — что делать
Невролог должен осматривать малыша в 1, 3, 6 и 12 месяцев. Врач проверяет:
- наличие безусловных рефлексов;
- тонус мышц;
- координацию движений;
- окружность головы малыша;
- способность переворачиваться, держать головку, узнавать родителей;
- умение подниматься на ножки, стоять и ходить за ручку.
Осмотр ребенка неврологом
Родители должны внепланово показать малыша при наличии судорог, беспокойного сна, набухания и пульсации родничка.
Если родители вызвали невролога на дом, то они должны придерживаться таких требований:
- осмотр должен проводиться на пеленальном столике;
- дома необходимо соблюдать спокойную обстановку;
- осмотр нужно делать примерно через полчаса после кормления;
- температура воздуха не должна быть ниже 25 градусов.
Диагностика ВЧД у детей
Почему при чистке может пойти кровь из уха у ребенка до года
Основными методами диагностики врожденного черепного давления у грудничка являются такие:
- Осмотр детским неврологом с обязательной проверкой состояния родничка, оценкой мышечного тонуса и измерением окружности головы ребенка.
- Осмотр глазного дна офтальмологом.
- Нейросонография.
- Компьютерная ими магнито-резонансная томография.
Нейросонография проводится только при открытом большом родничке – он способен пропускать ультразвук. При этом врач оценивает размер желудочков. Их увеличение является признаком повышения внутричерепного давления.
При ВЧД широко применяется метод энцефалографии. Врач может узнать точные показатели внутричерепного давления у малыша при помощи пункции желудочков мозга и спинномозговой жидкости. Такие процедуры могут назначаться в случае, если прочие методы исследования оказались малорезультативными.
Энцефалография у ребенка
Прогноз при ВЧД
При своевременно начатом лечении, применении всех эффективных методов прогноз при высоком черепном давлении благоприятный. Грудничок будет полноценно развиваться, и все его показатели будут в нормальных пределах. Если родители будут пытаться заниматься самолечением, не зная причин патологии, то последствия могут быть тяжелыми. Возможные осложнения ВЧД:
- задержка развития грудного ребенка;
- развитие водянки головного мозга;
- появление мучительных головных болей.
Увеличение лба у малыша не должно проходить без внимания со стороны родителей. Если при этом ребенок плохо спит, у него развиваются судороги, появляются обильные и частые срыгивания, его следует немедленно показать врачу. От того, когда начато лечение, зависит полноценное развитие грудничка.
Источник: https://kpoxa.info/zdorovie-pitanie/u-rebenka-bolshoy-lob.html
Анатомия лобной кости
Лобная кость (os frontale) – является костью мозгового отдела черепа, участвует в образовании передней части свода черепа, передней черепной ямки, глазниц.
У этой кости выделяют части:
- лобная чешуя
- глазничные части
- носовая часть.
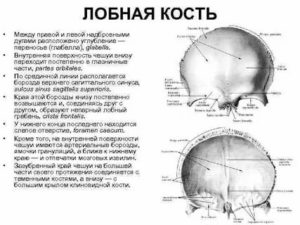
Передняя (наружная) поверхность
У лобной чешуи (squama frontalis) имеется выпуклая передняя (наружная) поверхность (facies externa), где видны правый и левый лобные бугры (tuber frontale). Спереди лобная чешуя переходит в глазничные части (pars orbitalis), образуя парный надглазничный край (margo supraorbitalis).
На медиальной части надглазничного края видна надглазничная вырезка (incisura supraorbitalis) или надглазничное отверстие (foramen supraorbitale). Через них проходят в область лба надглазничная артерия, а в глазницу одноименная вена.
Кнутри от этой вырезки (отверстия) расположена лобная вырезка (отверстие) (incisura frontalis, foramen frontale), к которой прилежит надблоковая артерия, также идущая в область лба.
Надглазничный край латерально оканчивается скуловым отростком (processus zygomaticus), от него кзади и вверх направляется височная линия (linea temporalis).
Над надглазничным краем с каждой стороны расположена надбровная дуга (arcus superciliaris), от ее медиальной части начинается мышца, сморщивающая бровь. Между двумя надбровными дугами находится ровная площадка — глабелла (надпереносье, glabella).
Внутренняя (мозговая) поверхность
На вогнутой внутренней (мозговой) поверхности (facies interna) лобной чешуи по срединной линии кзади идет борозда верхнего сагиттального синуса (sulcus sinus sagittalis superioris), к которой прилежит одноименный синус твердой оболочки головного мозга. Эта борозда кпереди и книзу переходит в лобный гребень (crista frontalis). У основания лобного гребня расположено слепое отверстие (foramen caecum) — место прикрепления переднего конца большого серповидного отростка твердой оболочки головного мозга.
На глазничной части сверху заметны углубления — пальцевидные вдавления (impressiones digitatae) и мозговые выступы (juga cerebralia) — след борозд и извилиныголовного мозга.
Глазничные части
Глазничные части (partes orbitales) участвуют в образовании верхней стенки глазниц.
Между глазничными частями заметна глубокая решетчатая вырезка (incisura ethmoidalis), в которой расположена решетчатая пластинка решетчатой кости.
На нижней поверхности глазничной части латерально видна ямка слезной железы (fossa glandulae lacrimalis), к которой прилежит одноименная железа, расположенная в верхнелатеральной части глазницы.
В медиальном отделеглазничной части, на расстоянии 1-5 мм позади надглазничного края, видныблоковая ямка (fovea trochlearis) и блоковая ость (spina trochlearis), к которой прикреплен блок верхней косой мышцы глаза.
Носовая часть
Носовая часть (pars nasalis) лобной кости, от которой начинается круговая мышца глаза, расположена между глазничными частями, ограничивая спереди и по бокам решетчатую вырезку (incisura ethmoidalis). По бокам от заостренного выступа — носовой ости (spina nasalis) видны отверстия — апертуры лобной пазухи (aperturae sinus frontalis), ведущие в ее полость — лобную пазуху.
Лобная кость имеет индивидуальные особенности строения. В 10% у взрослых людей она состоит из двух несросшихся половин. Между ними сохраняется лобный (метопический) шов. Варьируют размеры и форма лобной пазухи.
Существуют 5 типов выраженности надглазничной вырезки (отверстия):
- Надглазничная вырезка отсутствует или слабо выражена.
- Надглазничная вырезка выражена отчетливо.
- Надглазничная вырезка выражена и ограничена с двух сторон костными отростками.
- Имеется надглазничное отверстие.
- Имеются одновременно надглазничная вырезка и отверстие.
Иногда на месте лобной вырезки встречается лобное отверстие;иногда лобная вырезка соединяется с надглазничной, при этом в надглазничномкрае образуется широкая выемка. Глазничное отверстие зрительного канала имеетокруглую (5% случаев) или овальную (95%) форму.
0 0
Источник: https://medfsh.ru/teoriya/teoriya-po-anatomii/osteologiya/anatomiya-lobnoj-kosti
Остеома лобной кости: симптомы, диагностика, лечение, реабилитация
Формирование клеток физиологических тканей подвержено разнообразным нарушениям, в результате чего образуются опухоли. Они могут быть доброкачественными и злокачественными. Первый вид обычно никак не отражается на работе других систем и органов. Одним из таких новообразований является остеома лобной кости.
Что такое остеома?
Остеома – это доброкачественное новообразование скелета, продуцирующее костную ткань. Растет крайне медленно и никогда не перерождается в злокачественную опухоль. Располагается чаще всего на костях черепа и лицевом скелете, плечевых, бедренных костях, а также на концевых фалангах больших пальцев стоп.
Какие бывают остеомы:
- твердые;
- губчатые;
- мозговидные.
Согласно другой классификации, различают два вида остеом:
- гиперпластические – развивающиеся из костной ткани;
- гетеропластические – развивающиеся из соединительной ткани.
Как правило, остеому легко обнаружить на каком-либо участке черепа, хотя она может располагаться и внутри кости. На черепе остеомы размещаются преимущественно в затылочной, лобной костях либо в стенках верхнечелюстных пауз. В области головы обычно возникают новообразования из твердой костной ткани. А в трубчатых костях локализуются опухоли, происходящие из губчатого вещества.
Симптомы остеомы
Если остеома располагается на внешнем участке кости, то она обнаруживается как плотное неподвижное образование с гладкой блестящей поверхностью. В этом случае опухоль является лишь косметическим дефектом без болевого синдрома. При надавливании пальцами неприятных ощущений также не возникает.
Остеома, растущая на внутренних стенках черепного свода, может беспокоить следующими проявлениями:
- головные боли;
- судорожные припадки;
- нарушение памяти;
- высокое внутричерепное давление.
Если внутреннее образование проросло в область глазницы, то первым делом проявляется глазная симптоматика. Например, глазное яблоко может смещаться в сторону, выпячиваться, становиться менее подвижным. В случаях когда опухоль закрывает носослезный канал, слезный мешок может воспалиться.
Лечение: хирургическое удаление опухоли
Остеомы лечатся только хирургическим путем. Операция показана при наличии ярко выраженных косметических дефектов либо при компрессии окружающих анатомических структур, вызванной остеомой.
Удалением опухоли занимается хирург-онколог. Если опухоль небольшая и не сдавливает при этом соседние анатомические образования, с оперативным вмешательством не спешат. В это время пациенту желательно наблюдаться у врача, регулярно проходить томографию или рентгенологическое исследование черепа. Также стоит проконсультироваться с нейрохирургом.
Если же остеома проявляется глазной симптоматикой, неврологическими признаками, чувством распирания, повышением давления, частыми и интенсивными головными болями, опухоль удаляют.
Чем меньше образование, тем меньше проблем принесет хирургическое вмешательство. Небольшие новообразования удаляют эндоскопическим методом. Они фрагментируются под наркозом и удаляются по частям. Крупные опухоли могут потребовать трепанации кости черепа с обязательным удалением пластины здоровой кости, прилежащей к остеоме. Этот костный участок затем замещается титановой пластиной.
Реабилитация
После удаления остеомы, как и после любой операции, пациенту необходим реабилитационный период. Сначала реабилитация проходит в хирургическом стационаре, где принимаются меры по предотвращению вторичной инфекции и ускорению процессов регенерации тканей. Следующий этап предполагает организацию правильного режима работы и отдыха, назначение специальной кальциевой диеты.
При остеоме лобной кости важно не допустить появления простудных заболеваний, хотя бы в первые полгода после операции.
Самостоятельное лечение в домашних условиях, народные средства
Находясь на выжидательной тактике ведения остеомы, многие пациенты задаются вопросом, можно ли вылечить опухоль самостоятельно. Ответ однозначен – необходимо строго следовать рекомендациям врача. Нельзя «лечить» остеому прогреванием, компрессами и любым другим физическим воздействием. Это только ускорит рост опухоли.
Некоторые советуют применять сок чистотела. Растение собирают в мае, во время его цветения, так как в эту пору оно наиболее полезно. Чистотел измельчают на мясорубке, отжимают сок и переливают его в банку. Средство должно бродить под закрытой крышкой в течение полумесяца. Затем полученным соком смазывают место опухоли, а также употребляют внутрь ежедневно по несколько капель.
Как бы там ни было, не стоит заниматься самолечением во избежание возможных осложнений. При обнаружении первых симптомов остеомы лобной кости нужно обратиться к врачу, пройти диагностику, а затем уже принимать решение о способе лечения.
Записаться на приём
Запишитесь на приём и получите профессиональное обследование головы в нашем центре
Источник: https://xn--b1amkgfiobj4c.xn--p1ai/stati/osteoma-lobnoy-kosti-simptomy-diagnostika-lechenie-reabilitaciya
У малыша слишком рано срослись лобные кости черепа, и из-за этого его мозг не может нормально развиваться

Мама сразу заметила, что у Мирона необычная форма головы: лоб выступает клином, виски с двух сторон вдавлены
Мирон Васёв живет в Сочи вместе с мамой и папой. У малыша слишком рано срослись лобные кости черепа, и из-за этого его мозг не может нормально развиваться. Родителям Мирона трудно поверить, что их долгожданному ребенку грозит умственная отсталость, слепота и глухота.
Чтобы этого не допустить, нужно сделать операцию, и тянуть нельзя. Но как быть, если подготовка к операции и саморассасывающиеся пластины, с помощью которых исправят деформацию, не покрываются госквотой? Сейчас этот вопрос для Васёвых – один из самых важных.
⭐️⭐️⭐️ «Какой Мирон? Почему? Мы ведь уже ждем Сашу!»
На самом деле Мирон должен был стать Александром – это имя для сына Ксения Васёва придумала заранее. Но незадолго до родов ее мужу Константину приснился сон, в котором кто-то сказал ему строго и официально, как в ЗАГСе: у вас будет сын Мирон!
«Какой Мирон? Почему? Мы ведь уже ждем Сашу!» – удивилась Ксения.
Но потом родители подумали-подумали и решили не спорить с небесной канцелярией.
Оттуда виднее. Имя редкое, красивое, а «Мирон Константинович» звучит солидно.
Мирон родился с большой гематомой справа на лбу. Но врачи сказали, что ребенок здоров, гематома исчезнет. Велели делать примочки и выписали Ксению с сыном из роддома.
Мирон родился с большой гематомой справа на лбу.
Синяк действительно скоро исчез, но тут мама заметила, что у мальчика необычная форма головы: лоб выступает клином, виски с двух сторон вдавлены, а глаза расположены слишком близко друг к другу. Однако невролог в районной поликлинике и нейрохирург в частном центре решили, что с возрастом это пройдет, рекомендовали наблюдаться.
– Врачи в Сочи такого раньше не видели, поэтому и советовали просто ждать, – поясняет Ксения. – И тут нам очень помогли наши родители. Они не сдавались, искали информацию в интернете, настаивали на проведении новых обследований.
⭐️⭐️⭐️У Мирона произошло раннее сращение лобного шва. Компьютерная томография это подтвердила
И наконец один нейрохирург предположил, что у Мирона произошло раннее сращение лобного шва. Компьютерная томография это подтвердила. И вот мальчику поставили диагноз: тригоноцефалия.
Врачи рассказали родителям, что сросшаяся черепная коробка не позволяет мозгу Мирона нормально развиваться.
Что из-за этого в будущем у мальчика начнутся сильные головные боли, что ребенок будет отставать в развитии, а затем может потерять зрение и слух.
– Очень тяжело было узнать об этом. И очень не хотелось верить. Тем более что Мирон развивался по возрасту, держал голову, переворачивался, радовался нам с мужем, интересовался игрушками, вовсю болтал на своем младенческом языке.
Еще тяжелее было понять, что мы потеряли много времени, пока узнали правильный диагноз.
Нам постоянно говорили: само пройдет, а ждать, оказывается, было нельзя! Сыну нужна операция, и сделать ее необходимо до года, – говорит Ксения.
⭐️⭐️⭐️Операцию проведут по госквоте, но подготовку к ней и пластины государство не оплачивает
У семьи собственного жилья в Сочи нет, приходится снимать квартиру
Родители Мирона поехали на консультацию к московским нейрохирургам, те сказали, что ребенку нужно скорректировать форму черепа с помощью специальных саморассасывающихся пластин. А перед этим необходимо компьютерное моделирование.
Операцию проведут по госквоте, но подготовку к ней и пластины государство не оплачивает. Самим Васёвым денег не собрать: Константин охранник, Ксения до рождения сына работала администратором в отеле. У семьи собственного жилья в Сочи нет, приходится снимать квартиру – на это и уходит практически вся зарплата Константина.
Бабушки и дедушки помогают чем могут.
Пока мы разговариваем с Ксенией, Мирон играет и громко смеется. По словам мамы, он очень активный, интересуется всем вокруг, все изучает и пробует на зуб. Но больше всего Мирон любит музыку. У него есть музыкальная игрушка-цветок, с которой он не расстается ни на минуту.
⭐️⭐️⭐️Сначала мне все время хотелось плакать, да что там, рыдать! А потом появилась надежда
Кто знает, может быть, вырастет певцом?
– Я часто включаю ему детские песенки и даже классическую музыку. Мирон может слушать ее часами, а иногда, в определенных местах, еще и подпевает. Громко, и даже порой попадает в ноты! – говорит Ксения. – Кто знает, может быть, вырастет певцом? «Мирон Васёв» красиво будет смотреться на афишах!
Немного помолчав, Ксения добавляет:
– Сначала мне все время хотелось плакать, да что там, рыдать! А потом появилась надежда и такая, знаете, уверенность, что у моего сына есть какое-то покровительство свыше, что ли. Не зря же нас о Мироне заранее предупредили. И дальше все у него будет хорошо, он поправится.
Врачи, конечно, не боги, но и они говорят: если сейчас сделать Мирону операцию, то его череп будет расти нормально, никакого лечения больше не потребуется. И Мирон Васёв будет и дальше петь счастливым родителям.
Оксана Пашина, Краснодарский край, оригинал на сайте Русфонда
Фото Надежды Храмовой
Источник: https://zen.yandex.ru/media/rusfond/u-malysha-slishkom-rano-sroslis-lobnye-kosti-cherepa-i-izza-etogo-ego-mozg-ne-mojet-normalno-razvivatsia-5d517384dfdd2500ad2220bb







