Ребенок покрылся красными пятнами: фото с описанием сыпи, возможные причины, способы лечения, профилактика
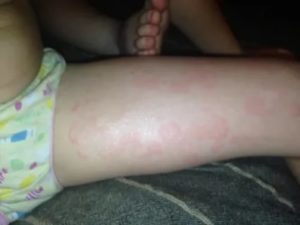
Высыпания могут указать на несколько состояний – аллергию, инфекцию, кожные болезни, даже авитаминоз. У некоторых малышей, когда они плачут или кричат, на лице выступают красные пятна – это особенность нервной системы и сосудистой реакции. Если ребенок себя хорошо чувствует, понаблюдайте за ним 2-3 дня.
С высокой вероятностью сыпь пройдет самостоятельно. Если этого не произошло, покажите его педиатру.
Чтобы выявить точную причину пятен, оценивают их вид, форму, дополнительные симптомы:
- Аллергические высыпания на коже у детей часто сопровождают зуд и отек.
- При дерматологических патологиях изменяются цвет и текстура кожи – появляются шелушение, уплотнение, трещины.
- Сыпь при инфекциях сопровождается общими признаками недомогания.
Ветряная оспа
Ветряная оспа (ветрянка) — заболевание, вызываемое вирусом герпеса, который проникает в верхние дыхательные пути в результате общения с больным человеком. Инкубационный период составляет 2-3 недели.
Признаки заболевания:
- высыпания в виде пузырьков по всему телу, возникают поэтапно на разных участках кожных покровов;
- высокая температура тела;
- может сопровождаться головной болью.
При ветрянке окружающие отмечают, что ребенок чешется и покрывается красными пятнами.
Для лечения ветрянки широко применяют такие препараты, как «Ацикловир», «Алпизарин». Профилактика заключается в вакцинации и своевременной изоляции заболевшего ребенка.
Физиологические у грудничков
Красные пятна на теле у ребенка в возрасте до года – явление очень частое, связанное с высокой чувствительностью кожи. По словам доктора Комаровского, они возникают от перегрева, трения, эмоционального напряжения, перекорма. Нередко у грудничка при потнице и опрелостях появляются высыпания, которые быстро исчезают сами.
Если малыша больше ничего не беспокоит, других местных симптомов болезни нет, то родителям не о чем тревожиться.
Потница
Это состояние известно как тепловая сыпь или раздражение кожи из-за сильного потоотделения и плохого его испарения.
Мелкие красные пятнышки возникают в жару, при высокой влажности воздуха, если грудничка слишком сильно укутали (перегрев). Частно кожная реакция затрагивает спину, ягодицы, шею, подмышки.
Это не заразно, лечения не требует, просто проветривайте комнату, избегайте перегрева малыша, выбирайте ему одежду из хлопка.
Опрелости
Другое название этого состояния – пеленочный дерматит. Красные плоские пятнышки у ребенка в большом количестве появляются в складках кожи, области гениталий из-за длительного раздражения. У малышей, которые проходили терапию антибиотиками, может возникнуть гнойничковая сыпь в виде мелких бугорков. Опрелости не заразны, проходят за 1-3 дня при домашней терапии:
- Чаще меняйте подгузник. Перед этим хорошо очищайте и вытирайте насухо область гениталий.
- 1-2 раза в сутки используйте мази с вазелином или цинком.
- По возможности оставляйте грудничка на несколько часов в день без подгузника.
Узловатая эритема
Существует еще один недуг, имеющий аллергическую природу, для которого характерным симптомом являются кожные высыпания. Это узловатая эритема — воспалительный процесс в сосудах человека, которому предшествовали различные инфекционные заболевания.
Характерным проявлением заболевания является то, что ребенок покрылся красными пятнами, а точнее, плотными подкожными узелками, которые на поверхности кожного покрова выглядят как красные пятна диаметром не более 5 см.
Лечение эритемы состоит из двух этапов — избавления от инфекции, ставшей причиной заболевания, и купирования симптомов непосредственно воспаления.
Для лечения инфекций применяют антибиотики, для снятия воспаления — противовоспалительные нестероидные средства, часто назначают физиотерапию.
Главной превентивной мерой является своевременное обращение к врачу для лечения инфекционных заболеваний, которые могут в дальнейшем спровоцировать узловатую эритему.
Аллергические реакции
Кожа первой реагирует на любые нарушения в иммунном ответе. У малышей, особенно в возрасте до 5-7 лет, он очень нестабильный. По этому аллергия – одна из самых распространенных причин высыпаний. Общее состояние в такой ситуации нормальное – нет недомогания, температуры. Возможные дополнительные симптомы – зуд, покраснение кожи.
Чтобы справиться с аллергией, важно выявить ее причину, а от проявлений помогут:
- Антигистаминные препараты внутрь: капли, таблетки – в зависимости от возраста малыша.
- Диета с исключением аллергенов– красных и оранжевых фруктов, шоколада, кофе, молока, орехов, меда.
Крапивница
Мелкопятнистая красная сыпь часто появляется на шее, руках, ногах, лице, может затронуть большие площади тела. Возникает она в любом возрасте, выглядит как небольшие темные бугорки, которые сильно зудят и чешутся.
Крапивница связана с активным выбросом гистамина при аллергической реакции. При этом расширяются сосуды, возникают мелкие красные зудящие пятна на теле, причину которых не всегда удается выявить.
Нередко крапивницу вызывают:
- синтетические ткани;
- продукты питания (особенно цитрусы, орехи, мед);
- тепло или холод;
- сильный ветер;
- лекарственные препараты.
Крапивница не опасна, почти не ухудшает качество жизни, не передается от человека к человеку. Аллергические красные пятнышки на коже проходят в течение суток, не требуют серьезного лечения.
Если сильно беспокоят зуд или отек, используйте антигистаминные средства – Зодак, Кларитин, Супрастин.
Когда необходимо обратиться к врачу
При возникновении любого вида высыпаний на теле ребенка нужно показать врачу для определения причины и назначения соответствующего лечения. Если сыпь сопровождается другими симптомами, описанными выше, нужно вызвать доктора на дом: она может иметь инфекционную природу и быть опасной для окружающих.
При этом нужно немедленно вызывать скорую помощь, если наблюдается следующее:
- Обморок, заторможенность;
- Высокая температура, которую не получается сбить;
- Анафилактический шок;
- Одышка, боль в груди.
Укусы насекомых
Из-за высокой чувствительности кожи и резкого иммунного ответа, даже после укуса комара, у малыша может остаться не просто маленький прыщик, а красное зудящее пятно. Похожая реакция будет на укус постельного клопа, блох. Более тяжелое действие (часто аллергическое) вызывают пчелы, осы, шершни, клещи.
Чесотка
Болезнь порождает мелкий подкожный паразит, которого ребенок подхватывает в детских садах, школах, лагерях. Нередко поражаются:
- живот;
- сгибы локтей;
- область между пальцами;
- подмышки;
- лицо.
Малыша беспокоит зуд, который усиливается ночью и нарушает сон, на тревожащих участках видны мелкие красные пузырьки, трещины. Если их расчесывать, образуются корочки. В верхнем слое эпидермиса видны подкожные ходы молочно-белого цвета.
На фоне чесотки развиваются пиодермия, дерматит.
Болезнь очень заразная, требует срочного лечения:
- Цинковая мазь снимает зуд, работает как антисептик.
- Возбудителя болезни убивают местные препараты на основе перметрина, бензилбензоата, серы.
Комары, осы и клещи
Во время укуса малыш испытывает дискомфорт, колющую боль. После этот участок может зудеть, появляется крупное пятно красного цвета. Комары не всегда опасны. Более тяжело переносится укус осы – иногда развивается аллергическая реакция:
- локальный отек;
- подъем температуры;
- головокружение;
- анафилактический шок, когда сужаются дыхательные пути.
Малыши переносят укусы ос и пчел хуже, чем дети старшего возраста.
Важно быстро удалить жало из раны, обработать этот участок нашатырем или положить холодный компресс. Чтобы облегчить общее состояние, используйте антигистаминные средства (Кларитин).
В конце весны и летом чаще встречаются клещи, которые могут переносить энцефалит.
Красное пятнышко от укуса имеет неправильную форму, но не зудит. В центре есть черная точка – это клещ. Через 2-3 часа может подняться температура. В такой ситуации следует убрать насекомое, вызвать скорую помощь.
Неправильное питание
Красные пятна могут быть вызваны неправильным питанием. Чрезмерное пристрастие к копченому, жаренному, сладкому, соленному, острому, могут спровоцировать их появление. Для уменьшения симптомов необходимо исключить из рациона «подозрительные продукты».
Исключив подозрительные продукты, необходимо понаблюдать за пятнами несколько дней. Если высыпания уменьшились – то виновником было неправильное питание и основное лечение является минимальным употреблением данных продуктов.
Кожные болезни
Если у ребенка пятна на теле не сопровождаются общим ухудшением самочувствия, можно предположить дерматологические патологии. Внимательно изучите другие локальные симптомы – отек, местный подъем температуры, изменение цвета или текстуры кожи: шершавость, утолщение, излишнюю гладкость.
Импетиго
Это кожная гнойничковая инфекция, при которой на теле и лице появляются красные язвы и волдыри. Болезнь вызывают стафилококки и стрептококки. Пятна нередко образуются в области рта, носа, на щеках, подбородке. Выделяют 2 вида импетиго у детей:
- Буллезное. Крупные язвы и волдыри с жидкостью внутри возникают на верхней части корпуса, тыльной поверхности ладони, лопаются через 2-3 дня. На коже остается желтоватая корка.
- Небуллезное. Волдыри образуются вокруг рта, возникают язвы, которые вскрываются через 1-2 дня. После остается коричневая корка и темное пятно. Если гнойники сливаются, болезнь протекает тяжело.
Импетиго очень заразно, передается при прямом контакте, требует серьезного лечения. Часто применяют антибиотики в таблетках или форме крема. При грамотной терапии болезнь проходит за 1-1,5 недели.
Не занимайтесь самостоятельным лечением – при первых симптомах импетиго посетите дерматолога.
Экзема
Хроническое заболевание, которое беспокоит детей и взрослых на протяжении долгого времени. На коже появляются пятна красного цвета, которые чешутся, шелушатся, покрываются сухой коркой. Они могут пропадать и возникать (рецидив) под воздействием внешних и внутренних факторов. Часто экзема обостряется из-за таких факторов:
- Болезни печени, желудка, кишечника.
- Нарушения эндокринной и нервной системы.
- Сухость воздуха в самолете, кондиционируемом помещении.
- Перегрев, избыточное потоотделение.
- Купание в хлорированной воде бассейна.
Экзема не заразна, но ее сложно лечить.
Чтобы покраснения стали менее выраженными, следуйте этим советам:
- Купайте малыша в теплой (не горячей!) воде с мягким мылом. Легко промакивайте все участки полотенцем – не трите. После наносите увлажняющее средство: молочко или крем.
- Выбирайте одежду из натуральных тканей.
- Не допускайте перегрева или переохлаждения тела.
- Стирайте одежду и белье средствами без отдушек.
- При рецидиве наносите увлажняющий крем.
Атопический дерматит
Источник: https://xn--80ahsaqcbqq.xn--p1ai/zabolevaniya/krasnye-pyatna-na-tele-rebenka.html
Почему после ванны появляются красные пятна? Что делать!?
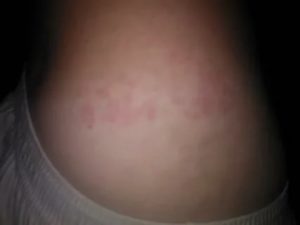
Недавно поступил вопрос от нашей читательницы, после выпуска статьи «SPA без бюджета! Или вечер удовольствий, не выходя из дома.»
В ней мы говорили на тему того, как принятие расслабляющей ванны может улучшить самочувствие и снять эмоциональное напряжение.
Вопрос звучал так: «У меня чувствительная кожа и после ванны тело покрывается красными пятнами. Что посоветуете?
Да, действительно тема животрепещущая. Из-за жесткой и хлорированной воды, сейчас многие женщины испытывают дискомфорт после принятия ванны и даже не умываются водой из-под крана. Но одно дело испытывать неприятные ощущения, а другое, когда уже на теле — покраснения.
Рассмотрим основные причины.
Аллергия
Если организм склонен к аллергиям, то наша кожа может отреагировать на любой раздражитель.
Распространённые аллергены:
— Различные добавки в централизованной горячей воде (Хлор, Железо, Аллюминий…); — Любой компонент входящий в состав косметического средства (геля для душа, мыла, пены для ванны, шампуня и т.д.);
— Остатки моющего средства на ванной. Все чистящие средства очень едкие и агрессивные, и наша кожа зачастую страдает от соприкосновения с ними.
- Рекомендации:
- Если вы подозреваете, что у вас аллергия, или уже на 100% уверенны, то в первую очередь необходимо устранить источник раздражения.
- Если Вы не до конца понимаете на что реакция, попробуйте каждый раз принимать ванну и менять косметические средства. Когда злостный пузырек будет обнаружен, прочитайте состав и постарайтесь избегать подобных компонентов в будущем.
- При подозрении на хлор, железо, аллюминий…, проведите эксперимент. Предварительно вскипятите воду и дайте ей отстояться. Искупайтесь в этой воде. После следите за реакцией.
- Откажитесь от химических средств, когда моете ванну. Попробуйте использовать соду, для очищения поверхностей.
- Если аллерген выявлен, и вы по каким-то причинам не можете его устранить, или так и не нашли источник раздражения. Обязательно обратитесь к врачу. Опытный специалист поможет решить проблему.
.
Близкое расположение капилляров к поверхности кожи
Еще одна причина покраснения. От раздражения и горячей воды сосуды расширяются, становятся более видимыми, чем обычно.
- Рекомендации:
- Исключаем: растирание кожи жесткой мочалкой, косметические скрабы и пилинги, резкие перепады воды.
- Если вы любитель высоких температур, то покраснения будут появляться вновь и вновь. Принимайте ванну умеренной и даже с слегка прохладной температурой воды. Снижайте градус постепенно, можно воспользоваться специальным термометром., чтобы контролировать процесс. К примеру, уменьшайте на 1 градус каждый месяц. Важно! Лежать долго в прохладной воде, конечно не рекомендуется, здесь ориентируетесь на комфортность, обычно это примерно 37-40 градусов. А вот для душа можно и поменьше. Но помните, что холодный душ – это уже закаливание, а здесь нужен особый подход.
Нарушения нервной системы
Стрессы, нервозность, неблагоприятная эмоциональная обстановка дома или на работе – все это может отразиться красными пятнами на теле. Ванна в этом случае, служит неким ускорителем, который выдает наружу все ваши переживания.
- Рекомендации:
- Проанализируйте ситуацию, возможно Вы найдете определённую закономерность.
- Можно самостоятельно пропить травяные успокаивающие сборы. Больше бывать на свежем воздухе и отдыхать.
- Если чувствуете, что сами не справитесь — обратитесь к врачу. Иногда стресс имеет более глубокий характер, тогда желательно пройти курс медикаментозной терапии.
Чувствительная кожа.
Чувствительность может быть с Вами практически всю жизнь, а может появится внезапно.
Проявления чувствительной кожи:
— Излишне белесый оттенок кожного покрова; — Стягивающее ощущение после принятия ванны; — Раздражения, возникающие иногда «на ровном месте»; — Склонность к формированию пигментных пятен; — Вы периодически испытываете: жжение, отечность, покалывание, покраснение, зуд, шелушение; — Восприимчивость к ультрафиолетовым лучам (приводящая к ожогам).
- Рекомендации.Что не желательно делать при повышенной чувствительности:
- Принимать чрезмерно горячую ванну;
- Растирать кожу жесткой мочалкой;
- Часто пользоваться скрабом или пилингом;
- Мыть ванну агрессивными химическими средствами
От чего лучше отказаться:
Beauty-совет: — Покупаете экологичную или натуральную косметику для тела, с отсутствием химических компонентов в составе; — Или попробуйте приготовить домашнюю косметику, самостоятельно; — Принимаете ванну с настоями из трав. Выбирайте те, которые снимут раздражение и успокоят чувствительную кожу
— Установите магистральный фильтр для очистки воды (на сегодняшний день это отличное решение, для любого типа кожи)!
Заболевания внутренних органов
Если все вышеперечисленные причины не подошли, можно предположить о каком-то заболевании внутреннего органа. Наш организм цельная и многосложная система, при нарушении одного органа, часто идет реакция на другой. А т.к кожа это самый большой наш орган – мы можем наблюдать побочный эффект – снаружи.
- Рекомендации: Здесь рекомендация лишь одна – обратитесь к врачу. Возможно внешними проявлениями наше тело, как бы «привлекает внимание» к более важной проблеме.
Источник: https://gangel.ru/article/15
Сыпь после моря: раздражение на коже у ребенка и взрослого после купания

Несмотря на то, что морская вода обладает ранозаживляющим действием и способна избавить человека от многих кожных патологий, она является достаточно сильным аллергеном и может вызывать негативную реакцию организма. Покраснения, крупные пятна с размытыми краями покрывают лицо и тело человека, становясь причиной дискомфорта, вызывая зуд, жжение и сухость кожи.
Особенности аллергии
Раздражение на коже после купания в море возникает достаточно редко и, как правило, усиливается при воздействии на дерму ультрафиолетовых лучей. На детской коже могут появиться высыпания после длительного купания в морской воде. Это связано с наличием в ней цветущих водорослей и многочисленных микроэлементов, способных спровоцировать развитие аллергии.
Сыпь на мокром теле взрослого человека является реакцией на морскую соль. Она проявляется под воздействием солнечных лучей. Покраснение наблюдается в области груди, спины, шеи, ног, локтевых сгибов.
Морская соль отличается по своему составу от обычной поваренной и способна вызвать тяжелую аллергию как у взрослого человека, так и у малыша.
После продолжительного купания в море на поверхности кожи скапливается большое количество морской соли и различных микроорганизмов, избавиться от присутствия которых можно, приняв душ.
В некоторых случаях негативная реакция начинает проявляться уже во время нахождения человека в воде.
В таком случае от купания нужно отказаться и срочно обратиться за помощью к высококвалифицированному дерматологу.
Любители подводного плавания замечают высыпания на лице, особенно если погружение проходило в специальной маске. Сначала это небольшие (диаметром несколько миллиметров) красные пятнышки. При отсутствии адекватного своевременного лечения высыпания разрастаются, покрывая большую часть спины или груди, превращаясь в уродливые шелушащиеся и покрытые коркой пятна на лице.
Среди наиболее вероятных причин появления раздражения выделяют:
- недостаток в организме иммуноглобулина класса «Е»,
- светлая кожа,
- низкий иммунитет,
- наличие небольших ранок, солнечных ожогов,
- резкая смена климата.
Появившиеся пятна начинают сильно чесаться. опасность этой патологии в том, что при расчесывании взрослые и маленькие пациенты заносят в ранки грязь, провоцируя развитие воспалительного процесса.
Возникшее на коже раздражение после купания в море может привести к образованию папул, наполненных серозной жидкостью.
Нарушение их оболочки ведет к получению микротравм, несущих опасность распространения инфекции.
Отличительная черта этого типа аллергии — отсутствие кашля, ринита, затрудненного дыхания.
Реакция на солнце
Не менее опасна для организма негативная реакция на воздействие солнечных лучей.
После стремительного загара, полученного в обеденное время, когда солнечная активность особенно высока, на коже у маленького ребенка может возникнуть аллергия или появиться ожог.
Несмотря на отсутствие волдырей, наличие сильного покраснения становится причиной обращения за медицинской помощью.
Квалифицированный врач сможет точно определить, с чем пришлось столкнуться в том или ином случае. Это может быть солнечный ожог 1—2 степени или проявление аллергической реакции на воздействие ультрафиолетовых лучей. От поставленного диагноза зависит способ лечения и выбор назначаемых лекарственных препаратов.
Основные симптомы аллергии на солнце:
- сыпь на руках и ногах,
- краснота на теле,
- мелкие зудящие пятна, покрытые чешуйками,
- сухость кожи на пораженных участках.
Ребенок становится раздражительным, отказывается от приема пищи, нарушается его ночной сон. Постепенно сыпь покрывает все тело, не давая человеку спокойно жить.
Так называемая солнечная крапивница возникает в результате воздействия нескольких факторов:
- ультрафиолетовые лучи,
- открытый воздух,
- резкая смена климата,
- высокая температура окружающей среды.
Фотодерматит обусловлен повышенной чувствительностью кожи к солнечным лучам и погодным факторам. Симптомы заболевания:
- покраснение,
- гипертермия,
- шелушение кожных покровов,
- нестерпимый зуд.
Перечисленные проявления обостряются при попадании на кожу ультрафиолетовых лучей. Вероятность развития фотодерматита возрастает при вынужденном приеме лекарственных препаратов, в число которых входят:
- антибиотики,
- сульфаниламиды,
- противоаллергические средства.
В аннотации к подобным лекарствам может быть указано, что во время их применения нежелательно нахождение на солнце.
Сыпь на груди от солнца у взрослых пациентов появляется после первых дней активного отдыха.
Диагностировать аллергическую реакцию можно в том случае, если все проявления заболевания исчезают после отказа от посещений пляжа и приема правильно подобранных антигистаминных препаратов.
Лечение
Терапевтические мероприятия направлены на избавление от неприятных симптомов. Если причиной возникновения недуга становится пребывание на солнце, придется отказаться от посещения пляжа. Загар может спровоцировать развитие болезни. Избежать этого можно, используя специальные защитные кремы, которые наносят на тело перед выходом из дома.
Краснота устраняется с помощью лечебных мазей и лосьонов, назначить которые может дерматолог. Если на теле пациента имеется зудящая сыпь, потребуется более тщательное лечение:
- нестероидные противовоспалительные средства (Индометацин, Ибупрофен),
- никотиновая кислота,
- витамины группы В, Е и С.
Для наружного применения рекомендованы мази, в состав которых включены цинк и ланолин (Цинковая мазь, Деситин, Судокрем).
Для результативного местного лечения солнечной аллергии назначают кортикостероиды и противовоспалительные мази. Гормональные препараты признаны высокоэффективными, но применять их можно только по назначению лечащего врача на протяжении довольно короткого времени. Лечение такими мазями длится не более недели. В список самых действенных входят:
- Флуцинар,
- Гидрокортизоновая мазь,
- Лоринден С,
- Фторокорт.
Негормональные препараты можно наносить на пораженные участки кожи длительно, до достижения положительного результата. К ним относятся:
- Метилурациловая мазь,
- Элидел,
- Цинковая мазь.
Нетрадиционные методы
Успокоить воспаленную кожу помогут средства нетрадиционной медицины.
- Избавляют от зуда тонкие ломтики свежего огурца и капустный лист, приложенные к участкам высыпаний.
- Сухие цветки ромашки и траву чабреца смешивают в равных пропорциях. Помещают в термос 100 г сухого сырья и заливают 1 л кипящей воды. Спустя 10 часов готовым настоем обрабатывают покрасневшую и зудящую кожу. Лечение длится не менее недели.
- Чабрец, ромашку, чистотел в пропорции 2:2:1 измельчают и заливают литром кипятка. Настаивают 4—5 часов. Процеженным настоем обрабатывают воспаленную дерму 5—6 раз в день. Эффект будет заметен уже после первых двух дней применения.
Важно помнить о том, что использование любых целебных составов возможно только после консультации дерматолога.
Оцените свои шансы против коронавируса. Пройдите наш тест
Внимание!
Администрация сайта советует вам не заниматься самолечением, и в любых спорных ситуациях обращаться к врачу.
Источник: https://fr-dc.ru/kozhnye-zabolevaniya/vysypaniya-posle-morya-i-solncza-chto-predprinyat
Почему у грудничка на коже появляется раздражение, розовые точки: симптомы аллергии
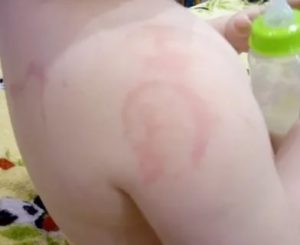
Образование на теле карапуза красных пятен – явление довольно распространенное. Причины, способные вызвать данную проблему, достаточно многочисленны. Какие факторы могут спровоцировать красные пятна на теле у ребенка? Какие бывают покраснения на коже у ребенка? Как лечить и осуществлять профилактику сыпи? На эти и другие актуальные вопросы ответит данная статья.
Сыпь на коже у ребенка
Почему появляются красные пятна
В медицине выделяют более сотни различных заболеваний, которые могут вызвать красные высыпания у ребенка. Данные причины практически не отличаются от тех, что характерны и для взрослого населения. Каждая патология имеет ряд дополнительных симптомов (помимо непосредственно высыпаний).
Интересно. Наиболее распространенная причина – это аллергическая реакция. На втором месте по популярности находятся вирусные заболевания, например, ветряная оспа, корь, скарлатина и прочее.
К другим причинам, почему кожа может покраснеть, относятся:
- Чесотка;
- Лишаи;
- Контагиозный моллюск;
- Потница;
- Укусы насекомых;
- Крапивница;
- Эритема;
- Розеола детская;
- Ожоги от загара (при длительных прогулках под жарким солнцем, особенно после контакта с водой).
Опоясывающий лишай
Основная причина развития – заражение вирусом варицелла зостер при наличии ослабленного иммунитета. Источником инфекции могут быть как взрослые, так и дети. Патология передается такими способами:
- Контактный, например, при поцелуях, когда зараженная слюна попадает на кожу малыша.
- Бытовой, через предметы обихода.
- Воздушно-капельный.
- Трансфузионный, переливание крови.
Заболевание начинает активно развиваться на фоне снижения количества Т-лимфоцитов (которые сдерживают инфекцию). У новорожденных малышей вирус появляется вследствие передачи его ребенку через плаценту или грудное молоко, если женщина перенесла заболевание в третьем триместре.
Пузырьковая красная сыпь возникает на межреберной области, а также слизистых поверхностях. В числе других симптомов наблюдаются:
- Распространение сыпи на все тело;
- Признаки ОРВИ или гриппа – повышение температуры, озноб, увеличение лимфоузлов, отсутствие аппетита, общее недомогание;
- Жжение и зуд в месте поражения, также ощущаются онемение и покалывание;
- Боль в области пораженных нервов.
Папулы имеют диаметр около 5 мм, располагаются тесно друг к другу, группируются. Уплотнения содержат бесцветную жидкость, которая через 1,5-2 дня становится мутной.
Тяжелая форма заболевания характеризуется такими симптомами:
- Геморрагическая лихорадка;
- Образование пузырей и эрозий на коже и слизистых поверхностях;
- Гангренозные образования – черный струп на месте папул, на которых затем появляются язвочки.
Контагиозный моллюск
Патология вирусного характера, обычно встречается у младенцев. Образования имеют род круглых узелков красноватого цвета размером с небольшую горошину. На ощупь они плотные.
В начале заболевания появляется один узелок. Со временем возникают новые горошины. Большое количество образований указывает на плохое состояние иммунной защиты организма.
Проблем узелки не вызывают, поскольку не чешутся и не болят (даже в случае прикосновения). Обычно заболевание проходит самостоятельно без медицинского вмешательства.
Кожные патологии
В числе дерматологических заболеваний, для которых свойственны красные высыпания на теле, – экзема и наследственный псориаз. У детей также могут встречаться прыщи, которые локализуются, как правило, на щеках, лбу, подбородке, спине грудничка. Акне у младенцев может появиться со дня рождения и до достижения ребенком одного месяца.
Другое достаточно распространенное дерматологическое заболевание у детей (обычно на 2-5 день жизни обнаруживается в роддоме) – токсическая эритема. Для него характерно образование маленьких желтоватых или белых высыпаний на красном участке кожи. Локализация бывает разной. Сыпь проходит самостоятельно через 2 недели.
Акне у младенца
Инфекционные патологии
В числе инфекционных заболеваний, способных вызвать красные высыпания на коже у ребенка, находятся:
- Корь. Имеет такое описание: начинается с повышения температуры, насморка, кашля, конъюнктивита. На 5 день тело должно покрыться множеством розовых пятнышек, которые впоследствии соединяются друг с другом в более крупные пятна неправильной формы.
- Краснуха. На теле образуются мелкие розовые пятна небольшого размера, распространяются по всей коже. Скопление пятен наблюдается на лице, спине, шее, плечах, груди малыша.
- Скарлатина. Начинает болеть горло, повышается температура. На 3 день течения болезни на теле появляется мелкая сыпь, которая вызывает сильный зуд. Локализуется в кожных складках. На 5 день кожа бледнеет, начинает сильно шелушиться.
- Инфекционная эритема. На коже появляются бесформенные красные пятна или сыпь вследствие прилива крови к сосудам. В первые дни лицо покрывается мелкой сыпью, которая постепенно сливается в единое красное пятно. Далее краснота распространяется на ручки, ножки, торс.
- Крапивница. Выражается красными волдырями на теле, которые сильно чешутся.
- Розеола детская. Сначала повышается температура и держится 4 дня. Когда она спадает, на коже появляются высыпания в виде красных пятен разного размера. Образования не чешутся, не болят.
- Инфекционный мононуклеоз. Заболевание часто встречается у детей младше 10 лет. Сыпь не чешется, представлена мелкими красноватыми пятнами, которые затрагивают живот, руки, ноги, грудь, лицо. Лечить заболевание не нужно – пятна начинают пропадать сами.
Крапивница
Классификация высыпаний
Красные точки на небе у ребенка, температура, покраснение горла
Сыпь у ребенка может быть представлена:
- Пятнами. Не выступают над поверхностью кожи, имеют другой цвет;
- Волдырями. Воспаленный участок кожи, образовавшийся вследствие отека верхнего слоя дермы;
- Пустулами (гнойными пузырями). Плотное выпуклое образование с гноем внутри. После того, как пустула вскроется, остается рубец;
- Папулами (узелками). Может иметь как мягкую, так и плотную структуру. Нередко папулы объединяются в одну группу;
- Овальными или круглыми пузырьками;
- Большими пузырями (буллами). Имеют плотную структуру, заполнены жидкостью;
- Бугорками. Уплотненное сухое образование.
Дифференциальная диагностика
Сыпь на спине у ребенка — откуда берутся красные прыщи
Для постановки диагноза изучаются сочетания первичных элементов видоизменения кожи:
- Папулы и бляшки с шелушением (симптомы псориаза, розового лишая, дерматита);
- Папулы вокруг волосяных луковиц (признаки розацеа, угрей, фолликулита);
- Воспалительные процессы в коже и подкожной клетчатке указывают на крапивницу, кольцевидную гранулему и прочее;
- Пузыри, пустулы говорят об аутоиммунных заболеваниях, гиперкератозе, наличии герпеса, аллергии.
Обследование должно включать следующие процедуры:
- Общие клинические анализы;
- Анализ соскоба;
- Исследование кала на гельминтоз;
- Иммунологическое исследование;
- Серологический анализ;
- Коагулограмму;
- Кожные пробы;
- Тест на аллергены;
- УЗИ внутренних органов.
Посещение врача
Особенности лечения
После определения причины, вызвавшей раздражение на коже, врач назначает соответствующее лечение. Первый шаг – изменение режима питания: чтобы нормализовался обмен веществ, и улучшилась работа кровеносной системы, ребенку рекомендуется существенно сократить потребление жирного и жареного.
Красные пятна на лице у новорожденного ребенка
Для терапии кожных заболеваний доктор назначает комплексное лечение, которое устраняет причину патологии и сокращает ее внешнее проявление в виде красных высыпаний на теле и других симптомов.
К сведению. За медицинской помощью обращаться нужно к педиатру, детскому дерматологу, аллергологу либо другому специалисту.
Когда обращаться к доктору
Поскольку причиной высыпаний на коже очень часто являются различные инфекции, родители вызывают доктора на дом. Ребенку нужно измерить температуру, если она повышена, у малыша, скорее всего, инфекция. Если показатели в норме, то причиной может быть неправильная или недостаточная гигиена.
При наличии серьезных симптомов необходимо вызвать скорую помощь:
- У ребенка затрудненное дыхание;
- Произошла потеря сознания;
- Анафилактический шок (резкий спад кровяного давления, обмороки, нарушение дыхания);
- Высокая температура, которая не сбивается;
- Боль в грудной клетке.
Пятна чешутся и шелушатся
До обследования не рекомендуется мазать пятна какими-либо средствами, которые могут изменить характеристики высыпаний и тем самым смазать клиническую картину и усложнить постановку диагноза.
После осмотра врач может назначить применение местных средств в виде кремов, мазей, антигистаминных препаратов (например, Тридерма).
Чем можно помазать пятна
После осмотра проблемных участков врачом облегчить состояние пациента можно народными средствами:
- Если сыпь сопровождается зудом, применяют антигистаминные мази, суспензии;
- Отдельные точки можно смазать зеленкой или смочить марганцовкой;
- При шелушении, воспалении используют отвары из целебных трав (на основе ромашки, календулы, зеленого чая, березовых почек);
- Для уменьшения сыпи используют чистотел и тысячелистник.
Данные средства применяются в комплексе с медицинскими препаратами, назначенными врачом.
Мазь Тридерм
Что делать запрещено
Чтобы не ухудшить состояние кожи ребенка, следует воздержаться от таких действий:
- Использовать мази и кремы без консультации с врачом;
- Заниматься самолечением, давать лекарства без предписания доктора;
- Расчесывать и выдавливать прыщи, волдыри и прочее (особенно, если патология инфекционного характера).
Меры профилактики
Основными способами предупреждения покраснений являются:
- Соблюдение правил гигиены;
- Исключение контакта с аллергенами и носителями инфекций;
- Правильный рацион питания кормящей мамы;
- Доступ воздуха к пораженным участкам дермы;
Красные пятна на теле у малыша могут быть симптомом различных заболеваний. Для успешного лечения необходимо выяснить причину патологии.
Источник: https://kpoxa.info/zdorovie-pitanie/krasnye-pyatna-na-tele-rebenka.html
Проявления коронавируса: какие высыпания на коже должны насторожить
© Shutterstock
Автор Маргарита Гехт
03 июня 2020
COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки.
У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19.
В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет.
Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии.
У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Источник: https://style.rbc.ru/health/5ed613e69a7947cba5c1ca07







