Почему давит в груди?
Давящая боль в груди – пугающее явление, которое почти все сразу связывают с проблемами сердца.
Однако боли в грудной клетке могут вызываться и иными факторами, которые также требуют обязательного обращения за врачебной помощью.
В зависимости от причины давящей боли в груди больные лечатся у различных специалистов узкого профиля. Игнорировать явление крайне опасно, так как в ряде случаев без экстренной помощи возникает высокий риск летального исхода.
1. Диафрагмальная грыжа
При данной форме грыжи через растянутое или разорванное пищеводное отверстие диафрагмы часть органов брюшной полости перемещается в грудную. Болезнь имеет хроническое течение. Боль и давящее ощущение появляются в момент рецидива. Встречается болезнь у 0,5% населения.
Кроме давящей боли в груди, для такого заболевания характерны рефлюкс и спазмирование пищевода. Болевые ощущения обычно умеренные. Только в исключительных случаях давящая боль сильная, даже нестерпимая. Она усиливается при наклоне, а возникает чаще всего после приема большого количества пищи.
© shutterstock
Особую опасность представляет развитие осложнений заболевания, таких как ущемление грыжи и язва пищевода. Для их предотвращения необходимо обязательное проведение лечения. Оно осуществляется хирургическим путем. Во время операции происходит ушивание чрезмерного отверстия диафрагмы.
2. Инфаркт миокарда
Опасная причина появления давящей боли в груди, которая даже при своевременном медицинском вмешательстве не редко становится причиной смерти.
При болезни в определенном участке сердечной мышцы происходит нарушение кровообращения, из-за чего возникает острое кислородное голодание тканей, и они начинают погибать, теряя свою функциональность.
Вызывается проблема появлением тромбов в коронарной артерии.
© shutterstock
Кроме давящей боли за грудиной, у больного при развитии опасного состояния возникают еще и следующие симптомы: чувство распирания в области сердца, бледность кожи, обильный холодный пот и непроизвольное отхождение мочи на фоне болевого синдрома и общего нарушения в работе систем и органов.
Лечение требуется экстренное. Больному срочно вызывают скорую. Самостоятельно доставить человека в больницу невозможно из-за необходимости обеспечения ему особых условий перевозки. После перенесенного инфаркта сжимающая боль в грудной клетке сохраняется несколько суток.
3. Язва желудка
Язва – одна из основных причин, почему возникают болевые ощущения в груди. Патология является предраковой и требует особого внимания. Отсутствие терапии при такой болезни крайне опасно, так как становится причиной развития прободения язвы, которое несет смертельную опасность для человека.
© shutterstock
О том что у больного язва желудка, свидетельствует не только давящая боль под грудью, которая появляется обычно после приема большого объема пищи или, наоборот, если долго не получается поесть. Возникают и другие симптомы нарушения.
К проявлениям язвы желудка относятся также сильная жажда, изжога и отрыжка. Для лечения патологии необходимо обращение за помощью к гастроэнтерологу. В не запущенной форме болезнь лечится медикаментозными средствами.
В тяжелых случаях требуется операция.
4. Панкреатит
Это заболевание, при котором развивается острое или хроническое воспаление поджелудочной железы и происходит гибель ее клеток по причине самопереваривания. Встречается патология в любом возрасте. Боль при заболевании вначале возникает и давит в области желудка.
Затем она быстро разливается, приобретая опоясывающий характер и отдаваясь в грудной клетке. При хронической форме заболевания давящие боли в груди иногда оказываются единственным симптомом.
Он возникает из-за того, что на фоне воспаления происходит постоянное раздражение нервных окончаний.
© shutterstock
Без лечения, особенно при острой форме патологии, высок риск летального исхода. Кроме давящей боли, о наличии панкреатита свидетельствуют рвота, повышенный пульс, вздутие живота и повышенная температура. Хроническое заболевание в момент обострения имеет схожие симптомы.
5. Трахеит
Трахеит является воспалительной болезнью, которая затрагивает трахею. Одним из первых симптомов оказывается возникающая в грудине посередине давящая боль. Позднее к ней прибавляются сухой кашель, который развивается приступами, и фебрильная температура. Достаточно часто заболевание сочетается с поражениями верхних отделов дыхательной системы, которые диагностировать достаточно просто.
© shutterstock
Если лечение патологии проводится своевременно, то давящая боль в груди быстро проходит и у больного восстанавливается нормальное состояние. Запоздалое начало лечения вызывает существенное усиление давящих болевых ощущений посередине груди, которые начинают походить на сердечные и значительно повышают риск развития тяжелых осложнений, таких как пневмония и абсцесс легкого.
6. Перелом ребра
Перелом развивается по причине внешнего воздействия на ребро давящей силы, которая превышает прочность кости. Достаточно часто такое повреждение сочетается с травмой легкого, которая происходит как по причине его ранения костными осколками, так и непосредственно от самого негативного воздействия.
Такое повреждение, возникающее слева или справа, а иногда и с обеих сторон, является. Обычно повреждаются ребра с 4 по 7. Связано это с их меньшей защищенностью мышцами и не такой высокой эластичностью.
Давящая боль в грудной клетке, из-за чего тяжело дышать, при такой травме возникает обязательно и
© shutterstock
Кроме боли, которую при серьезных переломах обычно больные считают нестерпимой, появляются и такие симптомы: поверхностное частое дыхание, невозможность даже медленно глубоко вдохнуть из-за серьезного усиления давящей боли, и вынужденное положение тела, которое человек непроизвольно занимает для того, чтобы ослабить ее. Если образовалась только трещина, то серьезных симптомов нарушения дыхания, как правило, не возникает, и о проблеме свидетельствует только давящая боль в груди со стороны повреждения.
Лечение болезни, в зависимости от степени повреждения, проводится амбулаторно или в стационаре. Если нет смещения костей, а состояние больного удовлетворительное, как правило, оказывается достаточным ношение специального корсета и госпитализация не требуется. В тяжелых случаях необходима операция и лечение в условиях больницы.
7. Остеохондроз грудного отдела позвоночника
Остеохондроз – проблема, которая затрагивает очень многих. Сегодня она стала встречаться даже у молодых. В том случае если патология затрагивает грудной отдел, давящие боли в груди обеспечены.
В позвоночнике боль также будет возникать и давить в области немного ниже лопаток. По своему характеру боли давящие, высокой интенсивности, захватывающие всю грудь. Сильная давящая боль в грудной клетке часто напоминает проявления иных болезней.
Грудной остеохондроз не редко ошибочно путают с инфарктом миокарда, пневмонией или язвой желудка.
© shutterstock
Специфические проявления остеохондроза возникают только в том случае, если болезнь уже серьезно развилась.
Основными симптомами тяжелой формы хондроза являются онемение ног, появление мурашек в верхней части живота и особенно резкие боли в момент движения. Полностью вылечить такое нарушение нельзя.
Остеохондроз – это хроническая патология, периодически дающая рецидивы, которые лечение позволяет с высокой эффективностью устранять и снижать частоту их появлений.
8. Межреберная невралгия
Межреберная невралгия развивается по причине воспаления межреберных нервов. Опасности для жизни такая болезнь не представляет, а вот давящие боли вызывает особенно сильные. При заболевании давящая боль в груди появляется внезапно и отличается особой интенсивностью, почему очень часто ставится ошибочный диагноз инфаркт миокарда, который при дальнейшем обследовании не подтверждается.
© shutterstock
Кроме давящего болевого синдрома груди, у человека часто наблюдается онемение кожи над больным нервом, ощущение ползанья мурашек, мышечное напряжение в одном боку и повышенное потоотделение. Также при особенно сильном воспалении у больного отмечается серьезное нарушение сна и сильная плаксивость.
Терапия болезни не требует госпитализации, но без медицинской помощи справиться с воспалением и устранить давящую боль в груди практически невозможно. Основное лечение при данной патологии направлено на снятие острого болевого синдрома, так как при заболевании сильная сдавливающая боль в груди является для человека наиболее тяжелым испытанием.
Дальнейшая терапия проводится с целью избавления от воспалительного процесса.
9. Медиастинит
Воспалительное заболевание микробной природы, которое затрагивает клетчатку средостения. Течение патологии острое или хроническое. Боль преимущественно оказывает давление в груди и часто напоминает приступ ишемии. Оставлять болезнь без лечения категорически запрещено.
© shutterstock
Когда данная патология протекает остро, кроме давящей боли в груди, у больного отмечаются и такие проявления: озноб, жар, тахикардия, сильная интоксикация организма.
При хроническом характере заболевания часто появляются только симптомы сдавливания органов грудной клетки.
Кроме того, что у пациента грудь давит, обычно присутствуют кашель, одышка, нарушения сердечного ритма и полная непереносимость физических нагрузок.
Лечение болезни проводится с применением антибиотиков, а при необходимости с хирургическим вмешательством. То, какое лечение требуется в конкретном случае, определяется лечащим врачом в зависимости от того, из-за какой патологии давит грудь, и от состояния больного.
10. Тромбоэмболия легочной артерии
Патология, при которой тоже болит грудь, является смертельно опасной и характеризуется закупоркой тромбом артерии легкого. Образуется тромб, который приводит к закупорке, чаще всего в венах ног или таза.
Нарушение не является самостоятельной болезнью, а определяется как осложнение тромбоза вен ног. Согласно медицинской статистике данное явление занимает третье место среди причин внезапной смерти.
Если медицинская помощь оказывается своевременно, то количество летальных исходов составляет 8%.
© shutterstock
Кроме давящей боли в груди, при таком нарушении отмечается одышка, кашель, падение артериального давления, повышение пульса, повышение температуры, бледность кожи и обморок.
Так как симптомы нарушения схожи с проявлениями и еще целого ряда болезней, верный диагноз не всегда удается поставить вовремя, и из-за этого больной не получает своевременного лечения.
При незначительной закупорке симптомом бывает лишь давящая боль в области груди.
Редкие причины
Кроме основных причин, по которым давит грудь, выделяют еще и редкие. Они распространены слабо и не всегда могут быть легко выявлены. К такой категории причин давящих грудных болей относятся:
- травма пищевода;
- аневризма аорты;
- перикардит;
- стенокардия;
- пневмоторакс;
- плеврит;
- эпидемическая миалгия;
- опоясывающий лишай;
- эзофагоспазм;
- онкологические поражения;
- сколиоз.
© shutterstock
Кто лечит
При появлении острой давящей грудной боли требуется вызвать скорую. Что делать в остальных случаях, когда пациента беспокоит боль в груди, определяет врач, которого надо посетить обязательно.
Первоначально желательно посетить терапевта, для определения причины почему стало болеть в груди, он сможет определить, какой профильный специалист будет проводить лечение пациента.
Терапия осуществляется кардиологом, гастроэнтерологом, пульмонологом, онкологом, травматологом или хирургом.
Итоги
При возникновении давящей боли в груди необходимо срочное обращение за врачебной помощью. Не редко состояние больного является опасным для жизни и требует экстренного лечения болей в груди. Тяжёлые нарушения, провоцирующие чувство того, что давит в груди, появляются в любом возрасте.
Источник: https://PrichinyBolej.ru/225-pochemu-davit-v-grudi.html
Микроинсульт: “младший” брат инсульта с опасными последствиями

© Ковалева Ирина под редакцией З. Нелли Владимировны, врача первой квалификационной категории, специально для СосудИнфо.ру (об авторах)
Несмотря на нестрашную приставку «микро», такое заболевание, как микроинсульт все равно остается достаточно серьезным поводом, чтобы пересмотреть свой образ жизни и вплотную заняться собственным здоровьем.
Многие считают, что этой болезни в основном подвержены люди преклонного возраста, чьи сосуды уже изношены, но, как говорят врачи, микроинсульт стремительно молодеет, и в современном мире нередко застигает врасплох даже тех, кто еще не достиг тридцати лет.
Просто далеко не все способны распознать основные симптомы микроинсульта – головные боли, мелькающие перед глазами белые пятна, тошноту, ведь они характерны не только для этого заболевания.
А многие просто не придают им значения и переносят заболевание на ногах, что в целом очень и очень плохо, ведь подобное поведение создает высокую вероятность повторения микроинсультов в будущем.
Что такое микроинсульт, как он проявляется, и какие последствия несет для пациентов? Обо всем этом следует рассказать подробнее, поскольку заболевание это достаточно серьезно и представляет собой существенную угрозу для жизни человека.
Микроинсульт и его отличие от инсульта
Такое заболевание сердечно-сосудистой системы, как инсульт, известно всем. Это поражение сосудов головного мозга несет за собой крайне разрушительные последствия для человеческого организма, вплоть до паралича тела, утраты речевых функций, зрения, и наступления летального исхода.
Факт: ежегодно в России диагностируют свыше 400 000 случаев инсульта. Из них 35% оборачиваются летальным исходом.
Микроинсульт является частным случаем проявления поражения сосудов мозга. Приставка «микро» в данном случае указывает на то, что разрушению подверглись мелкие сосуды, либо участки их скопления небольшого размера. Основное отличие микроинсульта от инсульта состоит в том, что длится он достаточно короткое время – от нескольких минут до суток.
После этого происходит полное или частичное восстановление всех функций мозга. Нередки случаи, когда у человека случился микроинсульт, но остался незамеченным и недиагностированным вовремя. Но в то же время, поскольку повреждения при микроинсульте не являются столь обширными, шансы на полное выздоровление и восстановление при своевременном лечении очень высокие.
Основные симптомы микроинсульта
Как говорится, врага нужно знать в лицо. Поэтому совершенно нелишним для себя будет запомнить основные симптомы микроинсульта, ведь это заболевание не редкость среди жителей крупных городов.
- Онемение конечностей и мышц лица, вплоть до внезапной полной потери чувствительности, невозможность контролировать мимику.
- Слабость в конечностях, особенно, если она выражена ярче на одной стороне тела.
- Потеря координации движений, трудности при ходьбе или движении конечностями.
- Невозможность рассматривать объект обоими глазами сразу. Расфокусировка зрения.
- Резко возникшая головная боль, не имеющая видимой причины.
- Проблемы с речью, потеря способности говорить членораздельно, строить сложные фразы.
- Раздражение от яркого света, сильных звуков.
- Возможно возникновение рвотных позывов.
- Ощущение «гусиной кожи» без повышения температуры или замерзания.
Признаки микроинсульта проявляются единовременно, чаще всего на фоне сильно подскочившего артериального давления. Они могут проявляться все сразу, или только некоторые из них, но, если возникло сочетание, хотя бы 2-3 подобных симптомов, это уже служит поводом не просто обращаться к врачу, но вызывать «неотложку» незамедлительно.
Способность вовремя определить микроинсульт у человека увеличивает шансы на его полное выздоровление.
Но для этого необходимо, чтобы между тем, когда были отмечены первые признаки заболевания, и началом проведения терапевтических мероприятий прошло не более 3-6 часов – за это время нарушение кровообращения в головном мозге не приведет к фатальным последствиям, и восстановление всех функций организма возможно в полном объеме.
Кто подвержен микроинсульту: группа риска
Возраст вовсе не является показателем принадлежности к группе риска, поскольку в современном обществе эта болезнь стремительно «молодеет». На сегодняшний день не редкость подобное заболевание даже у студентов, особенно в период подготовки к сессиям, когда организм испытывает повышенную нагрузку на мозг.
Кто же входит в группу риска:
- В первую очередь, это люди, страдающие гипертонией и стенокардией. Высокое кровяное давление в целом является главным провокатором микроинсульта;
- Микроинсульт – заболевание наследственное, а потому, велик риск его перенести, у человека, чьи родственники уже имеют в анамнезе инсульт или инфаркт миокарда;
- Люди, страдающие заболеваниями сосудов, и склонные к повышенной свертываемости крови, тромбообразованию и тромбозам;
- Резкие колебания уровня глюкозы в крови может спровоцировать микроинсульт головного мозга, а потому особо острожными следует быть людям, страдающим диабетом;
- Люди с избыточной массой тела склонны к этому заболеванию из-за того, что ожирение нередко сопровождается гипертонией;
- Если в анамнезе больного было нарушение мозгового кровообращения, гипертонический криз или ишемические атаки, он также попадает в зону риска перенести микроинсульт;
- Вредные привычки, такие, как употребление алкоголя, наркотических веществ и табакокурение, являются провокаторами этого заболевания даже в раннем возрасте.
Факт: микроинсульт у женщин в возрасте от 18 до 40 происходит чаще, чем у мужчин. Но после 60 лет шансы перенести это заболевание становятся равными. Кроме того, женщины тяжелее переносят инсульт и микроинсульт, чем представители сильного пола. Спровоцировать микроинсульт у женщин также может прием оральных контрацептивов, патологии беременности, мигрени.
Последствия поражения мозга
Микроинсульт часто проходит незаметно для человека. Его симптомы нередко списывают на усталость, перегрузки на работе, депрессию. Однако, к сожалению, далеко не всегда последствия микроинсульта столь безобидны.
У некоторых людей после перенесения заболевания могут возникнуть проблемы с памятью, нарушения концентрации внимания, рассеянность.
Также микроинсульт может спровоцировать повышение уровня агрессивности, или наоборот вызвать у пациента депрессию, повышенную плаксивость и раздражительность.
Также случается, что в течение трех дней после микроинсульта у человека может случиться инсульт. Также в 60% случаев после микроинсульта у пациентов возникает ишемическая атака мозга. А уж последствия этих заболеваний куда тяжелее, чем последствия микроинсульта.
Основные способы лечения
Чтобы полностью восстановить функции головного мозга, лечение микроинсульта необходимо начинать не позднее, чем через 3 часа после приступа. Уже 6 часов спустя любая терапия будет, к сожалению, малоэффективна.
Основные методы лечения микроинсульта направлены на восстановление кровотока в пораженном участке головного мозга. Для этого пациенту прописывают:
- Сосудорасширяющие препараты, чтобы улучшить кровоток (без назначения врача принимать их недопустимо!);
- Препараты, способствующие улучшению метаболизма и микроциркуляции в сосудах;
- Препараты, препятствующие объединению тромбоцитов и их присоединению к стенкам сосудов;
- Метаболические препараты, способствующие лучшему насыщению крови кислородом;
- Ноотропы, то есть лекарства, направленные на улучшение мозговой деятельности.
Лечить микроинсульт необходимо исключительно под надзором специалиста-медика. Лечение в домашних условиях заключается в предоставлении первой помощи до приезда специалистов. Больного следует уложить, слегка приподняв его голову, успокоить, поскольку паника только усугубляет течение приступа, обеспечить доступ кислорода.
: первая помощь при инсульте
Во время восстановительного периода больному рекомендуют физиотерапию, лечебную гимнастику, массаж. Также необходимо соблюдать здоровый образ жизни и наладить правильное питание после микроинсульта. Нелишним будет нахождение под врачебным наблюдением, чтобы снизить риск повтора заболевания.
Факт: ученые из США провели исследования, в ходе которых доказали, что эффективным средством для восстановления функций головного мозга являются сосновые шишки.
Профилактика микроинсульта
Лучший способ защиты – это нападение. Чтобы снизить риск заболевания этим страшным недугом, необходимо своевременно проводить ряд профилактических мероприятий:
- Контроль артериального давления – главное из ряда профилактических действий. Основная причина микроинсульта – высокое кровяное давление, или его резкий скачок. Потому необходимо следить за уровнем давления, чтобы не провоцировать негативные последствия;
- Отказ от вредных привычек помогает существенно снизить риски заболевания;
- Правильное питание, не способствующее ожирению, также входит в число профилактических мероприятий;
- Постоянные умеренные физические нагрузки помогут не только сделать тело сильным и подтянутым, но и сохранить здоровье сосудов головного мозга;
- Снижение факторов, вызывающих стрессы, и здоровый сон – еще один залог успеха в профилактике микроинсультов.
Микроинсульт – заболевание современное. Это точечное поражение сосудов головного мозга не имеет на сегодняшний день четкого возрастного ценза.
Оно в равной степени может возникнуть у молодых людей, склонных к вредным привычкам, у диабетиков, тех, кто страдает ожирением и просто людей, имеющих в своем послужном списке такой диагноз, как гипертония.
Несмотря на то, что микроинсульт переносится легче, чем инсульт обычный, лечить его необходимо своевременно, не допуская промедления и только после госпитализации в специализированное медицинское заведение. Домашние методы в случае с поражением сосудов мозга могут быть не только неэффективными, но и губительными.
Таким образом, чтобы обезопасить себя следует просто-напросто придерживаться правильного образа жизни. Особенно это важно для людей, перешагнувших сорокалетний возраст, ведь все-таки с наступлением зрелости риск перенести микроинсульт растет еще и в силу изношенности сосудов.
Выполняя все правила по профилактике, знать, что такое микроинсульт, как проявляется это заболевание и какие симптомы для него характерны нужно в обязательном порядке. Вполне возможно, что однажды это знание спасет чью-то жизнь.
: врач о микроинсульте и отличии от ТИА
© 2012-2020 sosudinfo.ru
Источники
Вывести все публикации с меткой:
Источник: https://sosudinfo.ru/golova-i-mozg/mikroinsult-pervye-priznaki-simptomy-lechenie/
Онемение боль в сердце повышенное давление

Давящее ощущение в области сердца наверняка испытывал каждый человек, проживший достаточно долго. По крайней мере, к кардиологу чаще всего приходят именно с такими жалобами.
Обеспокоенные новыми неприятными ощущениями люди, попав на приём к врачу, и жалуясь на то, что давит в области сердца, спрашивают его – что это, симптом какой болезни? Как правило, это типичное проявление ишемической болезни сердца, а также таких её форм, как инфаркт миокарда или стенокардия. Атеросклероз или тромбоз коронарных сосудов, питающих сердце, приводит к гипоксии миокарда (недостатку кислорода), что воспринимается человеком как боль. Как правило, когда давит в области сердца, ощущается дискомфорт: присоединяются онемение конечностей, падение артериального давления, головная боль и очень неприятный страх смерти.
Причины давящей боли в сердце
Причины, из-за которых давит сердце, могут быть самые разные. Но их можно условно поделить на две категории – кардиологические и все остальные. Естественно, лечением недуга можно заняться, только определив первопричину, источник боли, ведь простые болеутоляющие средства только снимут симптом, но не вылечат основную болезнь.
Болезни сердца, сопровождающиеся загрудинными болями, необходимо срочно лечить. Если больной вовремя не обратится за врачебной помощью, то его ждёт скорая кончина.
Кардиологические причины
Чаще всего причины давящей боли в области сердца кардиологические: инфаркт, миокардит, стенокардия, кардионевроз и прочие.
Стенокардия
При стенокардии также давит с левой стороны в области сердца, но это ещё дополняется одышкой. Щемящую боль вызывает недостаточное снабжение миокарда питательными веществами и кислородом. Чаще всего давящая и жгучая боль локализуется в середине грудины. Стенокардические приступы продолжаются недолго. Чаще стенокардией страдают пожилые люди.
При выраженной коронарной недостаточности стенки венечных сосудов утрачивают эластичность, постепенно такое состояние начинает доходить до такого, что давит сердце и немеет левая рука. Приступ снимается нитроглицерином и отсутствием физической нагрузки.
Болевой синдром при стенокардии продолжается от 5 до 20 минут. Если боль в области сердца давит больше получаса, то это уже признак развивающегося инфаркта миокарда.
Инфаркт миокарда
Одна из самых распространённых причин давящих болей в области сердца – инфаркт миокарда. Сила боли зависит от степени поражения сердечной мышцы.
При обширном трансмуральном инфаркте пациенты испытывают нестерпимые давящие, жгучие, кинжальные боли, которые сами становятся причиной появления страха смерти.
Боль часто несколько смещена в левую сторону, не купируется нитроглицерином и может не отступать часами. Инфаркт миокарда требует немедленной госпитализации с интенсивной терапии.
Для ИМ также характерны следующие признаки:
- неритмичное или усиленное сердцебиение;
- одышка;
- холодный пот;
- головокружение;
- побледнение или цианоз кожных покровов.
Кардионевроз
Нарушение сердечной деятельности при кардионеврозе заключается в истощении нервной системы. При этой патологии боль может иметь разную интенсивность, а кроме неё наблюдаются признаки анемии, тахикардия с частотой свыше 100 сокращений в минуту, давит в области сердца и тяжело дышать.
Но самым красноречивым признаком кардионевроза считается кардиофобия или страх смерти.
Есть у этой патологии и менее распространённые симптомы: беспокойство, головокружение, головная боль, гипергидроз, предобморочное состояние, ком в горле, бессонница. В данном состоянии важно отрегулировать режим дня, вести здоровый образ жизни, правильно питаться, восстановить состояние психики. Стресс можно снять с помощью успокоительных препаратов, а вместе с ним пройдут и боли в сердце.
Миокардит
Миокардитом называется воспалительное ревматическое заболевание миокарда, которое сопровождается давящей тупой болью в груди, одышкой, слабостью, тахикардией, лихорадкой и отёчностью ног. Этот недуг является одним из осложнений бактериальной инфекции. Его приступы могут происходить несколько раз в день, при этом они не купируются нитропрепаратами.
Если миокардит не лечить в условиях стационара, то он может дать тяжёлые осложнения, вплоть до летального исхода. Возникновение боли не связано с физической нагрузкой, иногда она может наступить на следующий день после такой нагрузки и не устраняется нитроглицерином.
Перикардит
К воспалению внешней сердечной оболочки (перикардиту) приводит вирусная инфекция. Помимо давления в груди, при перикардите ощущается сильная слабость, пациенты мучаются сухим кашлем. Иногда бывает кровохарканье, может подниматься температура. Чаще всего от этой болезни страдают мужчины.
При перикардите боль чаще всего ощущается с правой стороны. Поза сидя с наклоном вперёд несколько облегчает самочувствие больных.
Пороки сердца
Больные с пороками сердца на стадии декомпенсации уже не удивляются, почему давит сердце каждый день, его давящая и ноющая боль не прекращается даже в состоянии покоя. У них также появляется головокружение, учащённое дыхание и сердцебиение, распирающие ощущения в груди, хрипота, отёки ног и обмороки. Но подобные симптомы встречаются и при других патологиях.
Простая кардиалгия
Давящая боль в сердце при кардиалгии проявляется несколько раз в день в виде кратковременных приступов, к которым добавляется одышка, учащённый пульс и беспокойность.
Кардиалгия вегетативного криза
Её отличает сильная и длительная давящая сердечная боль, кроме которой отмечается также усиленное сердцебиение, одышка, повышенное давление, дрожь в конечностях и паника.
Дополнительными признаками, подтверждающими, что боль за грудиной носит сердечный характер, являются: тахикардия, аритмия, одышка, головокружение, затруднённое дыхание, побледнение или посинение кожных покровов, боль в шее, конечностях и спине, обмороки и диспепсия.
Пролапс митрального клапана
Характеризуется продолжительной болью ноющего, давящего, иногда щемящего характера. Другими симптомами являются головокружение, тошнота, слабость, ком в горле, изредка слегка поднимается температура.
Другие причины
Не только кардиологические проблемы вызывают давящую боль в сердце. Она может быть признаком межпозвоночной грыжи, пульмонологических заболеваний, нервных болезней, патологии пищеварительного тракта.
Источник: https://sovterror.ru/onemenie-bol-v-serdce-povyshennoe-davlenie/
Высокое давление онемение конечностей

Если есть онемение ног, в первую очередь, подозревают остеохондроз. Это болезнь, поражающая суставные хрящи, деформирует их и уменьшает эластичность. В зависимости от локализации повреждения, различают шейный, грудной и поясничный остеохондроз. Причинами развития заболевания могут быть:
- травмы;
- инфекции;
- наследственность;
- избыточный вес;
- малоактивный образ жизни.
В результате немеют руки, ноги, наблюдаются перепады артериального давления, головные боли, навралгия со всеми сопутствующими симптомами. Подобную картину вызывают также межпозвонковые грыжи.
Повышенное давление, длительное заживление ран, запах ацетона может свидетельствовать о сахарном диабете.
Это заболевание, при котором в организме недостаточно или совсем не вырабатывается гормон инсулин, из-за чего развивается гипергликемия.
Судороги ног чаще всего встречаються у беременных.
Состояние, когда сводит ноги, особенно знакомо беременным женщинам. Эта проблема может быть связана с варикозом. При варикозе деформируются вены, формируются узлы.
Последствия запущенной болезни — тромбофлебит, язвы, кровотечения венозных узлов, повышенное АД.
Причинами того, что немеют ноги, могут быть недостаток в организме калия, кальция и магния, генетическая предрасположенность, токсикоз.
Если при высоком давлении и онемении конечностей наблюдается спутанность речи, судороги мышц лица, подозревают инсульт, необходима срочная медицинская помощь. Другие причины потери чувствительности ног и рук:
- нейропатия;
- болезнь Рейно;
- облитерирующий эндартериит;
- туннельный синдром.
Судороги ног чаще всего встречаються у беременных.
Диагностика
Поскольку боли и онемения в сопровождении высокого давления могут свидетельствовать о серьезных заболеваниях, важно вовремя пройти обследования и начать лечение. Самолечение только усугубит проблему.
Для начала стоит обратиться к неврологу и ортопеду. Возможно, понадобится консультация кардиолога. Обязательно назначается анализ крови.
В зависимости от других симптомов, врач выпишет направление на УЗИ сосудов или рентген позвоночника.
Эхокардиограмма или УЗИ сердца позволяет диагностировать состояние сердечных клапанов.
Перед началом терапии врач должен провести исследования, позволяющие выявить происхождение симптомов. При первичном осмотре определяют низкое давление или, наоборот, высокое. Авитаминоз диагностируют с помощью анализов крови и мочи. Для исследования сердечно-сосудистой системы применяют:
- электрокардиограмму;
- холтеровское мониторирование;
- нагрузочные тесты;
- эхокардиограмму.
Для исключения атеросклероза назначают сдачу венозной крови, рентген для оценки состояния аорты, ангиографию для наблюдения за движением крови, ультразвуковое исследование для оценки скорости кровотока. Магнитно-резонансная томография определяет нарушение кровообращения головного мозга.
Чтобы выявить причину патологии, проводится комплексное обследование. Врач уточняет симптомы, собирает анамнез жизни и болезни, измеряет артериальное давление и пульс. Недостаток витаминов обнаруживается посредством анализа крови и мочи. Для уточнения особенностей работы мозга проводится МРТ. При подозрении на атеросклероз применяются следующие методы диагностики:
- Анализ венозной крови.
- Рентгенография. Указывает на состояние аорты.
- УЗИ. Оценивает скорость тока крови.
- Ангиография. Показывает общую картину движения крови.
Сердечно-сосудистую болезнь можно диагностировать у человека с помощью ЭКГ.
Для диагностики заболеваний сердечно-сосудистой систему используется:
- ЭКГ;
- холтеровское обследование;
- тест с нагрузкой;
- ЭхоКГ.
Онемение рук и ног при давлении
Онемение конечностей не несет в себе опасности, если вызвано длительным пребыванием в неудобной позе или воздействием холода.
Но часто немеют ноги при высоком давлении, тогда онемение рук или ног свидетельствует о наличии различных болезней. Снижается чувствительность некоторых участков рук и/или ног, ощущается покалывание, жжение.
Если онемение часто возвращается, к тому же сопровождаясь повышенным давлением, это повод обратиться к врачу.
Нередко нарушение чувствительности руки или ноги возникает из-за защемления нервного окончания. Это провоцирует нарушение кровообращения и перепад артериального давления (АД).
Причиной патологии может быть длительное пребывание в неудобной позе, неподходящая подушка. При защемлении нерва вернуть чувствительность помогает разминка и массаж, при этом симптоматика быстро исчезает.
Сложнее ситуация при развитии сердечно-сосудистых патологий.
Зачастую онемение возникает по причине защемления нерва, что приводит к нарушению кровообращения, скачку давления. Причиной служит некомфортное положение тела во время сна или на работе.
Длительное использование компьютерной мыши, неподвижная поза, неправильно подобранная подушка вызывают затекание руки, ноги или шеи. Проблему решают с помощью легкой зарядки, массажа или прогулки.
Если проблема в защемлением нерва, симптомы быстро проходят.
Укажите своё давление
Из-за чего при ВСД немеют конечности?
Онемение ног, а также рук, может быть спровоцировано длительным нахождением в неудобной позе. Однако если такое состояние возникает внезапно, а при этом наблюдается высокое давление, речь идет о патологических процессах в организме. Онемение конечностей может быть обусловлено недостатком витаминов и микроэлементов.
Кроме этого, спазмы кровеносных сосудов при повышенных показателях АД случаются и при курении. Остеохондроз также провоцирует онемение рук и ног. Сильные боли в голове, повышенное давление и чувство жжения и покалывания конечностей могут говорить о прединсультном состояние, при котором закупориваются сосуды головного мозга. Не исключено патологическое состояние и при сахарном диабете.
Те или иные неприятные симптомы преследуют пациентов, страдающих ВСД, постоянно, и с некоторыми из таких проявлений дистоники даже успевают смириться.
Онемение конечностей при ВСД является одним из тех признаков, игнорировать которые не представляется возможным.
Кроме того, когда вдруг отнимаются руки или ноги – это не просто доставляет человеку физический дискомфорт, но ещё и заставляет его всерьез беспокоиться за своё здоровье.
Как проходит лечение?
Если у пациента немеют руки и сводит ноги, а также сильно повышены показатели артериального давления, речь может идти о микроинсульте.
В такой ситуации важно в обязательном порядке вызвать скорую помощь или обратиться в медицинское учреждение, поскольку неквалифицированная медицинская помощь может спровоцировать серьезное ухудшение кровообращения мозга, провоцирующее физические и психические расстройства.
Диклофенак назначается больным с дегенеративно-дистрофическими изменениями в позвоночнике.
Если высокое давление сопровождается остеохондрозом, а также онемением ног и рук, человеку может быть назначено хирургическое вмешательство. К его помощи прибегают в запущенных стадиях болезни, когда медикаментозная терапия не приносит требуемого эффекта. Во время ремиссии используются медпрепараты.
Купировать онемение и болевой синдром помогут и анальгетики. Кроме этого, в комплексе с медикаментозным лечением пациентам прописывают физиотерапевтические процедуры. Доктора рекомендуют также посещать лечебную физическую культуру, сеансы массажа и плавание. В лечении остеохондроза помогает и здоровое питание, в котором присутствует достаточное количество витаминов и микроэлементов.
Если же онемение рук и ног при высоком давлении спровоцировано сахарным диабетом, терапия базируется на нормализации метаболизма, понижении количества сахара в крови и предотвращении осложнений. Если требуется понизить показатели артериального давления, используются сосудорасширяющие медпрепараты. Иногда их прописывают в комплексе с мочегонными лекарствами.
Диклофенак назначается больным с дегенеративно-дистрофическими изменениями в позвоночнике.
Проявление симптома и его причины
Данному симптому при ВСД, как правило, сопутствуют следующие признаки:
- ощущение «вялости» мышц;
- общая слабость во всем теле ;
- скачки артериального давления (чаще давление низкое);
- покалывание и дрожь в конечностях , мурашки, озноб;
- ощущение недостаточного контроля собственных движений.
В большинстве случаев конечности «отнимаются» по очереди (например, сначала обе руки, затем обе ноги или одна нога, а затем другая), однако может наблюдаться также онемение всех конечностей сразу.
Онемение рук при ВСД нередко провоцирует неспособность полноценно удерживать тот или иной предмет. Когнитивными проявлениями, сопровождающими симптом, могут являться интенсивное беспокойство и страх.
Известно, что руки и ноги в некоторых случаях «отнимаются» при таких заболеваниях как сахарный диабет, артрит, инсульт или рак. Мысли о возможном опасном заболевании заставляют человека опасаться за состояние своего здоровья и могут даже повлечь за собой паническую атаку. Что же заставляет «отниматься» руки и ноги при ВСД?
- Недостаточное снабжение кровью тканей и органов. Как при повышенном, так и при пониженном давлении у людей, страдающих дистонией, нарушено кровообращение. Спазмы и расширение кровеносных сосудов приводят к тому, что конечности больного немеют или мёрзнут. Также в конечностях может ощущаться покалывание или напряжение. Замерзая, человек пытается согреться теплой одеждой или горячим чаем, но, как правило, выраженного эффекта от подобной помощи не наблюдается.
- Остеохондроз. Часто дистоники страдают от нарушений в межпозвоночных дисках, вызываемых сбоями в работе ЦНС. В данном случае онемение конечностей провоцирует пережатие нервных окончаний позвонков. При этом у больного может проявляться чувство дискомфорта в определённых участках спины.
Еще одним основанием для онемения конечностей у больных дистонией являются панические атаки, стрессы, фобии. Интенсивное психоэмоциональное напряжение нередко вызывает у дистоников множество изматывающих симптомов, одним из которых является онемение рук или ног. Очень часто онемение ног при ВСД наступает в ситуации страха. Сопутствующими симптомами при этом являются:
- учащённое сердцебиение;
- шум в ушах ;
- высокое артериальное давление;
- тяжесть в голове ;
- усиленное потоотделение, покраснение кожных покровов;
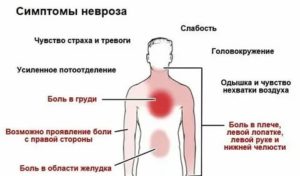
- давящее ощущение в грудине ;
- частые позывы к мочеиспусканию, диарея, тошнота, рвота;
- спутанность мыслей в голове ;
- интенсивное напряжение, головокружение, слёзы.
Также могут проявляться различные нарушения дыхания, а именно: одышка, чувство удушья, ощущение неполного вдоха или выдоха.
В чём заключается помощь?
Прежде всего, страдающим ВСД необходимо уяснить, что данный симптом не является следствием опасного заболевания. Например, при атеросклерозе у больного, помимо «отнимающихся» рук и ног, также появляются сильные боли, наблюдается чрезмерная усталость.
При инсульте человек даже не способен нормально вести разговор, а «отключение» конечностей при онкологии обычно наступает после проведения химиотерапии.
Устранение такого симптома как онемение конечностей при ВСД должно быть связано с комплексным лечением недуга.
- При необходимости рекомендуется посетить психотерапевта для выявления и проработки причин психогенных расстройств при помощи специальных техник.
- Следует пересмотреть рацион своего питания и обязательно включить в него свежие овощи (в особенности, богатые калием и витамином С), фрукты (зеленые яблоки, персики), ягоды, различные молочные продукты, мясо (нежирное) и злаки.
- Рекомендуется заниматься простыми физическими нагрузками и чаще бывать на свежем воздухе.
- Использовать медикаментозные средства необходимо только по предписанию врача. При дистонии могут назначаться успокоительные мягкого действия, транквилизаторы, нейролептики и ноотропы.
- Рекомендуется избегать попадания в ситуации повышенного психологического напряжения и получать как можно больше позитивных эмоций.
- Йога, релаксация, контрастный душ, специальные массажи также могут помочь повысить устойчивость нервной системы к психоэмоциональным нагрузкам.
Одним из необходимых условий успешного лечения является осознание наличия проблемы и своевременное обращение за помощью. На ранних стадиях, как правило, борьба с проблемой не вызывает существенных затруднений.
Источник: https://ufapronet.ru/vysokoe-davlenie-onemenie-konechnostey/







