Расшифровка показателей спермограммы | Андро-гинекологическая клиника, ООО
Автор Андро-гинекологическая клиника в 2019-04-23. Методы диагностики, Мужчинам, Спермограмма
Спермограмма как клинический анализ крови, со множеством параметров оценки, каждый из которых в отдельности не дает полной картины причин бесплодия. Только комплексная оценка результата врачом прояснит ситуацию с характером заболевания мужских половых органов. Далее вам представлена подробная расшифровка показателей спермограммы.
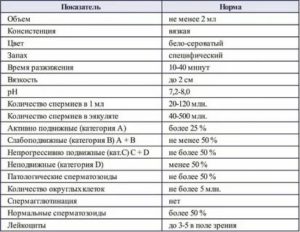
Время разжижения
Краткая характеристика: разжижение эякулята способствует дальнейшему продвижению сперматозоидов. Первоначальная вязкая консистенция позволяет спермиям лучше адаптироваться в среде влагалища.
Норма: разжижение происходит в течение 30 – 60 минут после забора анализа (при температуре).
Клиническое значение: медленное разжижение семенной жидкости может быть следствием воспалительных процессов в организме, обезвоживания и даже проблемы с простатой.
Внешний вид и цвет эякулята
Краткая характеристика: критерий используется для предварительной оценки образца, сравнения с нормами.
Норма: полупрозрачная жидкость сероватого цвета.
Клиническое значение: при низком содержании сперматозоидов жидкость становится мутной. Красно – коричневый цвет указывает на содержание эритроцитов в образце (гемоспермия), травмах и опухолях.
Желтый цвет появляется при желтухе или приеме некоторых групп витаминов. Зеленоватый оттенок появляется при попадании в образец частичек гноя (пиоспермия).
Это является признаком воспаления в мочеполовых путях.
Объем эякулята
Краткая характеристика: этот параметр отображает активность работы желез дополнительной секреции.
Норма: после 3-7 дневного воздержания объем эякулята не менее 1,5 мл.
Клиническое значение: недостаточный объем эякулята может быть следствием закупорки семенных протоков или врожденной анаммалии развития (если не было нарушений в заборе образца). Большой объем спермы наблюдается при некоторых воспалительных заболеваниях.
Запах
Краткая характеристика: интенсивность зависит от наличия спермина, запах может меняться при употреблении алкоголя, курения и продуктов со специфическим ароматом (лук, чеснок).
Норма: специфический, схожий с запахом цветов каштана.
Клиническое значение: изменение запаха может быть признаком урогенитальных инфекций и хронического простатита. Отсутствие запаха — признак недостаточной выработки секрета предстательной железы.
Концентрация и общее количество сперматозоидов
Краткая характеристика: концентрация определяется числом спермиев на единицу объема. Общее количество рассчитывается, исходя из объема исследуемого образца.
Норма: концентрация от 15 млн./1 мл, общее число — 39 млн.
Клиническое значение: низкое число спермиев криптозооспермия (олигозооспермия — критически низкое содержание) или азооспермия (полное отсутствие) говорит о .
Подвижность сперматозоидов
Краткая характеристика: исследуется не менее 200 живых сперматозоидов, считают процент сперматозоидов с прогрессивным и непрогрессивным движением, а также полностью неподвижных.
Норма: прогрессивно-подвижных >38%, вместе с непрогрессивно-подвижными >42%.
Клиническое значение: Сниженная подвижность (астенозооспермия) говорит о нарушениях в хвосте спермиев. Способность мужчины к зачатию (фертильность) понижена.
Жизнеспособность сперматозоидов (живые)
Краткая характеристика: оценивается целостность мембранной клетки. Особенно важно это при показателе прогрессивной подвижности менее 40%. Выполняется тест путем окрашивания образца (нежизнеспособные клетки пропускают краску сквозь мембрану).
Норма: живых сперматозоидов должно быть более 50%.
Клиническое значение: Подвижный сперматозоид всегда живой. Неподвижный может быть живым или мертвым. Если показатель подвижности в норме, то нет необходимости выполнять исследование на жизнеспособность.
Морфология сперматозоидов
Краткая характеристика: вычисляется соотношение нормальных и патологически измененных половых клеток.
Норма: от 4% от общего количества.
Клиническое значение: выявление морфологически измененных сперматозоидов при наличии жизнеспособных и нормальных в пределах от 4 до 14% может снизить шансы на зачатие. При показателях от 0 до 3% обычно ставится диагноз «тератозооспермия», при котором оплодотворение практически невозможно.
Уровень кислотности (рН)
Краткая характеристика: исследуется баланс между щелочной средой желез дополнительной секреции и кислотной — секретом предстательной железы.
Норма: рН 7,2 и ниже.
Клиническое значение: рН < 7,0 при недостаточном объеме эякулята и количестве сперматозоидов может указывать на обструкцию семенного канала или врожденные патологии. Повышенная кислотность — признак воспалительного процесса.
Агрегация сперматозоидов
Краткая характеристика: проводится подсчет склеенных между собой неподвижных спермиев и подвижных с другими клетками (слизи, эпителия, незрелых половых).
Норма: допускается незначительное количество.
Клиническое значение: увеличение времени разжижения спермы и высокие значения агрегации специфичны для хронического воспалительного процесса половых желез.
Агглютинация сперматозоидов
Краткая характеристика: выявляется склеивание между собой подвижных сперматозоидов, оценивается полуколичественно в степени выраженности:
- Слабо выраженная «+» — до 10 скоплений сперматозоидов по 4-6 клеток.
- Значительная «++» — до 20 скоплений по 5-10 клеток.
- Резко выраженная «+++» — более 20 скоплений, при этом в каждом более 20 клеток.
- Тяжелая степень «++++» — агглютинации подверглись все подвижные сперматозоиды.
Норма: не обнаружено (-).
Клиническое значение: Агглютинация (склеивание) сперматозоидов нарушает их подвижность. При 3-4 степени агглютинации высока вероятность иммунного бесплодия. Для исключения иммунного бесплодия проводят прямой MAR-тест.
Клеточные элементы
Краткая характеристика: клиническое значение имеет превышение нормальных показателей округлых клеток, состоящих из лейкоцитов, эпителиальных и незрелых половых клеток.
Норма: общее количество не должно превышать 2,5 – 5 млн./1 мл.
Клиническое значение: лейкоциты в поле зрения более 5 означают воспалительный процесс мочеполовой системы (пиоспермия). Незрелые спермии присутствуют в норме не более чем 2% от общего количества сперматозоидов. Если соотношение увеличивается, можно сделать вывод о нарушении сперматогенеза.
Лейкоциты
Краткая характеристика: клетки, вырабатываемые для борьбы с инфекциями.
Норма:не более 1 млн./мл.
Клиническое значение: превышение говорит о воспалительном процессе в половых органах.
Эритроциты
Краткая характеристика: попадают в семенную жидкость при травмах, повреждениях тканей, могут изменять цвет образца (появление красных вкраплений и прожилок).
Норма: эритроциты не обнаружены.
Клиническое значение: наличие эритроцитов признак травмы, острого воспаления, опухолей, хронического простатита и везикулита.
По рекомендациям ВОЗ, если показатели спермограммы в пределах нормы, достаточно одного исследования. Если результаты отличаются от нормы, спермограмма должна быть выполнена повторно через 7 дней, но не позднее 3 недель от первого исследования. Все это время должны соблюдаться рекомендации по подготовке к сдаче спермограммы!
К содержанию
Пн, Вт, Птн — 09:00-11:00, на Затонской 7, в Андро-гинекологической клинике
Предварительная запись по телефону: +7 (391) 201-11-92
Анализ спермы в Андро-гинекологической клинике выполняется на автоматической компьютерной системе анализа спермы «CASA». Она осуществляет объективный количественный анализ образца спермы человека в соответствии с критериями, установленными Всемирной Организацией Здравоохранения (ВОЗ).
- Технология соответствует требованиям и нормам ВОЗ;
- Экспертное оборудование;
- Профессиональный уровень врачей;
- Консультация со схемой лечения.
Мы проводим следующие виды анализов эякулята:
Cпермограмма — оценка физических свойств эякулята и морфологии сперматозоидов.
MAR-тест — является основным методом определения иммунного фактора бесплодия.
Жизнеспособность сперматозоидов — оценка функциональной патологии сперматозоидов.
Фрагментация ДНК — оценка ДНК сперматозоидов.
Как подготовиться к спермограмме читайте в этой статье
Цены на анализы эякулята смотрите в прайсе «Лаборатория»
К содержанию
Источник: https://agk24.ru/metody-diagnostiki/rasshifrovka-pokazatelej-spermogrammy
Расшифровка результатов спермограммы самостоятельно: нормы и показатели анализа, таблица
Спермограмма — это основной анализ для определения фертильности (способности к оплодотворению) мужчины. Ее назначают в случае подозрения на бесплодие, после перенесенных заболеваний половой системы, для оценки результатов терапии, при подготовке к программам ЭКО/ИКСИ.
Анализ входит в число обязательных для доноров спермы и при подготовке к криоконсервации. Также анализ потребуется для выяснения причин простатита, варикоцеле, при инфекционных заболеваниях мочеполовой системы, а также при полученных травмах.
В последнее время стало популярно проведение полного обследования репродуктивного здоровья накануне заключения брака.
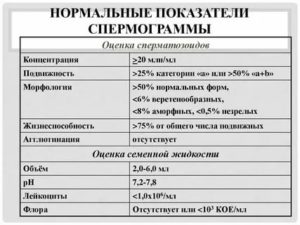
Исследование эякулята по макро- и микроскопическим признакам проводят в соответствии с нормами ВОЗ 2010 г, согласно которым естественное зачатие возможно, если количество сперматозоидов в 1 мл составляет не менее 39 млн., из них подвижных — более 40 %, жизнеспособных — более 58 %, с нормальной морфологией — не менее 4 %.
В понятие «расширенная спермограмма» каждая лаборатория может вкладывать свое значение. Дело в том, что на одном биологическом материале можно выполнить сразу несколько исследований.
Дополнительно к основному анализу проводится исследование на антиспермальные антитела (МАР-тест), а также биохимическое исследование и изучение морфологии сперматозоидов по строгим критериям Крюгера, подробнее о которых мы расскажем ниже.
Варианты расшифровки полученных данных
Надо заметить, что спермограмма — простое по технике выполнения исследование, но информативность его невероятно велика. Здесь важны не только каждый показатель в отдельности, но и их сочетание. После того как исследование завершено, расшифровка анализа оформляется в виде заключения эмбриолога с использованием следующих терминов:
- нормозооспермия — показатели не выходят за пределы нормы;
- олигоспермия — объем семенной жидкости ниже нормы;
- олигозооспермия — концентрация сперматозоидов ниже нормы;
- астенозооспермия — низкий процент подвижных клеток;
- тератозооспермия — большое количество морфологически дефектных клеток;
- лейкоцитоспермия — высокое содержание лейкоцитов в семенной жидкости;
- гематоспермия — в эякуляте присутствуют эритроциты, которых в норме быть не должно;
- акинозооспермия — все клетки неподвижны;
- некрозооспермия — все клетки мертвы;
- азооспермия — сперматозоиды в эякуляте отсутствуют;
- аспермия — эякулят отсутствует.
Можно ли самостоятельно расшифровать результаты исследования
Спермограмма — это исследование, с которого всегда начинается обследование в случае подозрения на бесплодие в паре. Его сдают для контроля эффективности назначенной терапии, а также по результатам лечения. И поскольку сдавать этот анализ приходится довольно часто, многие мужчины хотят научиться самостоятельно разбираться в нормах анализа спермограммы.
Расшифровку спермограммы можно провести самостоятельно в режиме онлайн. С помощью калькулятора расшифровки данных, полученных в ходе микроскопического исследования спермограммы, можно поставить предварительный диагноз.
Ниже мы приведем некоторые показатели нормальной спермограммы, на которые можно ориентироваться при получении результатов обследования.
Однако подчеркиваем, что бесплатная расшифровка результатов спермограммы с помощью онлайн-калькулятора имеет ознакомительный характер, не отменяющий консультацию у врача-андролога.
Показатели, которые подлежат оценке
Морфологические показатели можно определить с помощью обычной спермограммы или по Крюгеру. Но в отличие от обычной, спермограмма по Крюгеру выполняется по строгим критериям, оценивающим строение сперматозоида в целом, а для оценки агрегации и агглютинации проводится МАР-тест.
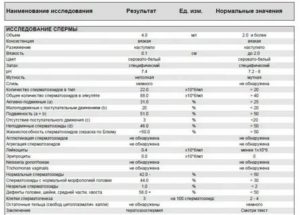
Базовый тест определяет макроскопические и физико-химические показатели спермы. По нормам ВОЗ, показатели спермограммы для зачатия ребенка имеют следующие референсные значения:
- объем — от 2 до 6 мл. Меньший объем сигнализирует о дефиците половых гормонов, большее количество — повод проконсультироваться по поводу простатита или иных застойных явлений;
- кислотность — от 7,2 до 8,0 pH. Изменение уровня кислотности сигнализирует о наличии очагов воспаления. Низкий уровень может указывать на закупорку семенных протоков, а высокий характерен при простатите;
- цвет спермы — весьма подвижный параметр. В идеале он должен иметь молочно-серый цвет. Оттенки желтого и зеленого встречаются при воспалительных процессов в простате, а розовый и красный характерны для различный патологий, в том числе онкологических. В то же время на цвет спермы влияет прием некоторых лекарственных препаратов;
- важнейший параметр — время разжижения спермы. В обычном случае он составляет от 10 минут до часа. Более густая сперма препятствует нормальному прохождению сперматозоидов, они как бы «вязнут». Жидкая среда характерна для простатита.
Таблица 1. Нормы спермограммы для оценки спермы
| Показатель | Норма |
| Время, требуемое для разжижения | От 10 минут до 1 часа |
| Объем эякулята | От 2 до 6 мл |
| Уровень кислотности | От 7,2 до 8 |
| Цвет эякулята | Молочный, желтый, бело-серый |
| Количество выявленных сперматозоидов | От 40 до 500 млн |
| Уровень лейкоцитов | Не выше 1 млн в 1 мл |
| Наличие эритроцитов | Полностью отсутствуют |
| Наличие слизи | отсутствует |
Таблица 2. Нормы спермограммы для оценки сперматозоидов
| Показатель | Норма |
| Концентрация в 1 мл эякулята | От 20 до 120 млн в 1 мл |
| Активноподвижные (категория А) | Не ниже 25% |
| Слабоподвижные (категория В) А+В | Не ниже 50% |
| Слабоподвижные (категория С) | Не выше 50% |
| Обездвиженные (категория Д) | Менее 6-10% |
| Агглютинация (агрегация спермиев) | отсутствует |
| МАР-тест | Не выше 50% |
Помимо основной, базовой спермограммы проводят также следующие виды анализов:
- исследование морфологии сперматозоидов по строгим критериям Крюгера;
- выполнение МАР-теста с целью определения иммунных или аутоиммунных факторов бесплодия.
Расскажем о каждом из них подробнее.
Критерии исследования эякулята по Крюгеру
Расшифровка спермограммы по Крюгеру позволяет установить содержание сперматозоидов с идеальным строением в семенной жидкости, а также характер имеющихся патологий.
Расшифровка анализа спермограммы по ВОЗ предусматривает изучение только головки сперматозоида, тогда как обследование по Крюгеру включает в себя изучение клетки целиком по нескольким параметрам. По нормам ВОЗ, здоровой считается клетка с нормальной головкой, а по Крюгеру — только клетка идеального строения, именно поэтому критерии называют строгими.
Согласно этим критериям:
- головка имеет овальную форму 4–5 мкм в длину;
- ширина головки составляет 2,5–3,5 мкм;
- шейка длиннее головки в 1,5 раза и составляет не менее 7–8 мкм;
- цитоплазматическая капля на шейке составляет не более ⅓ от ширины головки;
- хвост ровный, его длина — 40–50 мкм.
Дефекты головки влияют на возможность проникновения в яйцеклетку, дефекты хвоста препятствуют нормальной подвижности сперматозоида.
Отдельно выделяют нарушения в акросоме (это мембранный пузырек, содержащий ферменты для разрушения оболочки яйцеклетки), потому что это патология, чаще всего вызванная дефектом сперматогенеза.
Когда назначается спермограмма с МАР-тестом
Расшифровка спермограммы с МАР-тестом выглядит как положительный результат, то есть более 50 % сперматозоидов покрыты антителами, или отрицательный — менее 50 %. Практикуется одновременное проведение базового исследования эякулята и МАР-теста.
С помощью МАР-теста определяется иммунный (аутоиммунный) фактор бесплодия. Иными словами, не воспринимаются ли клетки как чужеродные тела собственным организмом или организмом партнера, что приводит к выработке антител, которые ограничивают движение сперматозоидов.
МАР-тест проводится с семенной жидкостью или, при диагнозе азооспермия, с плазмой крови.
Правила сдачи спермограммы
Для получения достоверных результатов, важно не допустить встряхивания или вибрации биологического материала, поскольку это может вызвать расслоение образца. Поэтому сдачу биоматериала лучше проводить в лабораторных условиях, чтобы избежать необходимости транспортировки и провести исследование в максимально короткие сроки.
Материал собирается путем мастурбации только в стерильный контейнер. Важно собрать весь объем эякулята. Абсолютно неприемлем сбор спермы в презерватив в процессе прерванного полового акта.
Во-первых барьерные средства контрацепции могут содержать смазку, негативно влияющую на живучесть и подвижность сперматозоидов, а, во-вторых, в образец для спермограммы могут попасть частицы женской микрофлоры.
Исследование желательно проводить несколько раз с интервалом в 2–3 недели, чтобы обеспечить возможность охватить все стадии сперматогенеза.
Как правильно подготовиться к сдаче анализа
Перед обследованием рекомендуется вести размеренный образ жизни и соблюдать следующие рекомендации:
- за неделю отказаться от посещения бань и саун;
- не злоупотреблять курением, спиртными напитками, жирной острой пищей;
- отменить прием лекарственных препаратов, кроме жизненно необходимых;
- в течение 2–4 дней соблюдать половой покой.
Желательно избегать психоэмоциональных и физических перегрузок. После перенесенного инфекционного заболевания рекомендуется проходить обследование не ранее, чем через 2–3 недели после полного выздоровления. То же самое касается приема антибиотиков.
Как улучшить показатели
Для значительного улучшения качества спермы и увеличения быстрой прогрессивной подвижности в спермограмме порой достаточно соблюдения простых правил:
- упорядочить режим сна;
- избегать стрессов и физических перегрузок;
- защищаться от токсического воздействия на организм, в том числе в результате работы с агрессивными средами, солями тяжелых металлов.
Весьма желательны умеренные физические нагрузки, ношение просторного белья, разнообразный рацион.
Антиоксиданты великолепно влияют на подвижность сперматозоидов, а жирные кислоты дают значительный запас энергии.
Основу питания должны составлять свежие овощи и фрукты, зелень, рыба и морепродукты, бобовые и орехи, которые способны обеспечить организм всеми необходимыми витаминами, микро- и макроэлементами.
Профессиональная лаборатория спермиологии Большой опыт и профессионализм, наличие собственной сертифицированной лаборатории, анализы экспертного уровня.
Услуги и цены
Запишитесь по телефону: +7 (495) 772-13-20
Адреса: 125284, Москва, ул. Беговая, д. 7 стр. 2
117218, Москва, ул. Новочеремушкинская, д. 34 корпус 2
Часы работы лаборатории: Пн — Пт 08:00-20:00
Сб — Вс 09:00-15:00
Источник: https://spermlab.ru/blog/zachem-sdayut-spermogrammu/
Количество не равно качеству: сколько сперматозоидов в сперме должно быть?
Вероятность зачатия напрямую зависит от количества сперматозоидов, которые попали в половую систему женщины, как во время секса, так и при искусственном оплодотворении.
Поэтому, при лечении от мужского бесплодия в первую очередь учитывается концентрация сперматозоидов в сперме и их жизненность.
Скрыть содержание
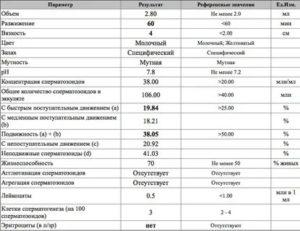
Согласно ВОЗ (Всемирная организация здравоохранения) нормальный эякулят в 1 мл объема должен содержать не менее 15 млн сперматозоидов и не менее 39 млн живчиков во всем объеме.
СПРАВКА! Если в одной эякуляции меньшее количество спермиев, то это характеризуется, как олигозооспермия.
Нехитрый расчет показывает, что в одной капле спермы количество сперматозоидов не менее 750 тысяч.
В одном мл семени может содержаться от 15 до 120 млн сперматозоидов, а в одной эякуляции может выделяться до 5 мл семени. Это значит, что мужчина может выделить до 600 млн сперматозоидов.
Большинство из них погибнут во влагалище вследствие того, что кислотность среды там слишком высока для них (хотя содержащиеся в сперме вещества и делают среду более щелочной).
Ещё часть клеток не сможет преодолеть шейку матки и погибнет там, и лишь небольшое количество достигнет матки, а оттуда проникнет в фаллопиевы трубы, где в норме происходит оплодотворение.
Что влияет на количество сперматозоидов?
Самый важный фактор, оказывающий влияние на численность сперматозоидов – частые семяизвержения.
Мужские головастики являются клетками, поэтому они не могут вырабатываться организмом в каких угодно количествах.
Известно, что клетки происходят всегда от других клеток в процессе деления (в данном случае мейоза), а деление клеток идет с определенной скоростью.
Поэтому если организм не успевает восполнить количество сперматозоидов, просто уменьшается их концентрация в эякуляте. Следовательно, чтобы увеличить число половых клеток, нужно реже занимать сексом и/или онанизмом.
Причинами патологического снижения числа спермиев могут быть:
- Неправильное питание (мало белков, мало витаминов, мало животных жиров);
- Заболевания яичек (орхит, эпидидимит);
- Заболевания выводящих путей (часто при гонорее, хламидиозе);
- Травмы в прошлом (ушибы яичек);
- Отравление алкоголем, никотином, ядами на производстве;
- Неудачная операция в прошлом.
Разные возможные предпосылки обуславливают необходимость точной диагностики и последующего лечения истинной причины малого количества спермиев. Это можно сделать только с помощью квалифицированного специалиста.
ВНИМАНИЕ! Бывают случаи, при которых количество спермиев аномально низко без видимых причин. Возможно, это врождённые особенности организма, обусловленные наследственностью. Если найти и устранить причину не удаётся, можно прибегнуть к искусственному оплодотворению.
Мужские половые клетки могут быть малоподвижны, слипшимися в большие скопления, из-за чего их ошибочно принимают за мертвые. Последнее связано с агглютинацией (слипанием) спермиев. Обычно агглютинация начинается при смешивании спермы с кровью, когда иммунная система начинает вырабатывать антитела против спермы.
Сперматозоиды имеют одинарный набор хромосом, а все остальные клетки – двойной. Поэтому иммунная система и воспринимает их как чуждые организму. Под действием антител спермии слипаются и гибнут. Попадание спермы в кровь и крови в сперму наблюдается при болезнях или травмах.
Ситуация, при которой спермии живые, но не двигаются, из-за чего их можно легко принять за мертвые, называется астенозооспермией. Она так же возникает в результате иммунного ответа на собственные сперматозоиды или является последствием отравления.
Иногда сперматозоиды теряют подвижность из-за воздействия высокой температуры (им нужна температура на 2 градуса ниже нормальной температуры тела). Случается и такая ситуация, когда сперматозоидов много, но большинство из них мертвы или неподвижны. Это некроспермия (от греч. «некрос» — мертвый).
Истинная некроспермия развивается при таких заболеваниях, как:
- Простатит;
- Воспаления яичек;
- ЗППП;
- Свинка (даже перенесенная в детстве болезнь может отразиться на жизнеспособности спермиев у взрослого мужчины).
Отсутствие сперматозоидов в сперме
Азооспермия — состояние, когда в сперме нет сперматозоидов или недостаточное количество подвижных спермиев в эякуляте. Как правило, такое отклонение, протекает бессимптомно, никак не влияет на половую жизнь. Поэтому мужчина может даже не догадываться о данной проблеме, пока не возникнет необходимость сдать анализ спермы.
Причины отсутствия сперматозоидов:
- Врожденные заболевания (неправильное строение канальцев);
- Сбои в работе эндокринной системы (нехватка тестостерона, сбои в работе гепоталамо-гипофизарной системы и т.д.);
- Тяжелое течение воспаления яичек, придатков и др. органов половой системы, инфекции;
- Радиационное облучение;
- Тяжелая травма;
ОСТОРОЖНО! Для борьбы с азооспермией необходимо полноценное обследование у андролога и выяснение причин ее появления. По статистике, данное заболевание вызывает бесплодие у 2% мужчин и не всегда поддается лечению.
Для диагностики применяют целый комплекс различных обследований, которые позволяют с высокой точностью выявить причину заболевания:
| Обследования с целью определения причин низкого содержания/отсутствия сперматозоидов в эякуляте: | |
| Название обследования | Диагностируемые заболевания или их симптомы |
| Спермограмма | Астеноспермия, аспермия, азооспермия, олигозооспермия |
| Анализы на тестостерон | Гормональные нарушения, нехватка тестостерона |
| Анализы крови и спермы на ЗППП | Гонорея, трихомониаз и др. |
| Пальцевое исследование простаты | Опухоли предстательной железы |
| Биопсия яичек | Новообразования, инфекции яичек |
СПРАВКА! Обычно ни одно из исследований не дает результат с первого раза: пациенту следует морально подготовиться к повторению процедур.
Если устранить причину снижения числа спермиев, постепенно их концентрация достигнет нормальных показателей. Чтобы повысить количество сперматозоидов быстрее, можно применять препараты витаминов и микроэлементов для мужчин, регулярно потреблять белок (курятину, свинину, тунец, яйца бобы), сельдерей и другую зелень, овощи.
Следует отказаться от следующих негативных факторов:
- От кофе, табака и алкоголя нужно отказаться по меньшей мере до выздоровления.
- Следует больше спать и избегать стрессов. Если стрессы неизбежны, давать организму «разрядку» в виде занятий спортом, умеренной физической работы и т.д.
- Следует отказаться от тесного белья (плавок), перейти на классические «семейные» трусы. То же касается брюк: они должны быть свободными, чтобы тестикулы не прижимались к туловищу.
- «Сексоголики», зависимые от секса или онанизма должны начать воздерживаться от этого удовольствия хотя бы 3-5 дней.
Таким образом, снижение количества и качества сперматозоидов в эякуляте может быть вызвано как болезнями или травмами, так и злоупотреблением удовольствиями, вредными привычками.
Источник: https://rebenok.online/planirovanie-beremennosti/info/skolko-spermatozoidov-v-sperme.html
Когда бывает плохой результат спермограммы
Под понятием «плохая спермограмма подразумевается целый ряд отклонений параметров эякулята от нормальных: от легко корректируемых до неизлечимых. Не все из них критичны для зачатия, но любое может сигнализировать о нарушении функционирования того или иного органа репродуктивной системы.
Типы отклонений и их причины
Отклонение результатов анализа спермы от нормы называется патоспермией. Выделяют несколько типов патологий в зависимости от вида нарушения. Касаться они могут качества и количества сперматозоидов (тогда в диагнозе присутствует включение «зоо»), а также окружающей их семенной плазмы.
Основные причины патоспермии:
- Патологии яичек: варикоцеле (расширение вен), водянка (скопление жидкости между оболочками семенника), орхит (воспаление яичка), эпидидимит (воспаление придатка), перекрут семенного канатика, по которому проходят сперматозоиды.
- Простатит (простата вырабатывает основную часть семенной плазмы, поэтому ее состояние напрямую влияет на жизнеспособность сперматозоидов).
- Гормональные нарушения, в том числе врожденные и вызванные ожирением (жир трансформирует тестостерон в эстроген).
Подробнее о нормах и отклонениях показателей спермограммы рассказывает врач-уролог Макарова Екатерина Александровна
- Хроническое переутомление (гормоны стресса угнетают работу яичек).
- Несбалансированный рацион (нехватка витаминов и микроэлементов).
- Злокачественные опухоли репродуктивных органов.
- Интоксикации: курение (количество сперматозоидов снижается на 23%, подвижность на 13%), алкоголь, прием медикаментов, вредное производство, химиотерапия.
Спермограмма будет плохой и в том случае, если накануне ее сдачи мужчина перегревался, переохлаждался, часто эякулировал. Для получения объективного результата врачи предупреждают пациентов о необходимости соблюдения правил подготовки к сдаче спермограммы.
Тератозооспермия
Тератозооспермия – нарушение морфологии (структуры) сперматозоидов. Эта патология спермограммы наиболее сложно поддается коррекции.
Диагноз означает, что в эякуляте менее 50% нормальных половых клеток. Более половины составляют сперматозоиды с дефектами головки, хвоста или шейки.
Подвижность и количество при этом могут быть в норме (читайте какие бывают патологические формы в спермограмме).
Степень фертильности – способности к оплодотворению эякулята, определяют при помощи индекса тератозооспермии (он же ИМА – индекс множественных аномалий). Рассчитывается как отношение числа дефектов к количеству аномальных сперматозоидов. Значение колеблется от 1 до 3. В первом случае у каждого сперматозоида имеется только один дефект, во втором – все 3. Норма – от 0 до 1,6.
Теоретически оплодотворение возможно и аномальным сперматозоидом, если у него все в порядке с двигательной частью и акросомой (часть головки, которая отвечает за проникновение в яйцеклетку). Особую опасность представляют дефекты ядра головки − это чревато замершей беременностью, выкидышами, внутриутробными патологиями развития плода.
Астенозооспермия
Астенозооспермия диагностируется при снижении подвижности существенной для зачатия части сперматозоидов. По степени мобильности они делятся на активно-подвижные (категория А) и слабо-подвижные (категория В).
В совокупности эти две группы должны составлять не менее 50% эякулята. Остальные сперматозоиды – это неподвижные (категория D) и непрогрессивно-подвижные (категория С).
Последние двигаются, но по кругу или на месте, то есть в оплодотворении практически не участвуют.
Степени астенозооспермии
Акинозооспермия
При акинозооспермии все сперматозоиды неподвижны. Подобное случается не только при патологиях, но и по причине попадания на анализируемый эякулят прямого солнечного света и химических веществ («лабораторный фактор»).
Азооспермия
При диагнозе «азооспермия» шансов на естественное зачатие нет, поскольку сперматозоиды отсутствуют, а при эякуляции выходит только семенная плазма. Это не приговор мужской фертильности. В ряде случаев жизнеспособные сперматозоиды появляются после 3-6 месяцев лечения (стимуляции сперматогенеза).
Азооспермия может провоцироваться не только дисфункцией яичек, но и сращением (обструкцией) семявыводящих протоков. После микрохирургического восстановления их проходимости спермограмма приходит в норму в 70-95% случаев в течение двух лет. Если жизнеспособные сперматозоиды по истечении указанного срока отсутствуют, то проводят биопсию яичка с целью их извлечения.
Главный врач медицинской клиники «Кармента» Александр Александрович Обыденнов об азооспермии
Некрозооспермия
Некрозооспермия диагностируется в нескольких случаях:
- Полное отсутствие живых сперматозоидов.
- 20-30% подвижных, из них меньше 5% активных, менее 40% жизнеспособных.
Выделяют обратимую и необратимую формы. В первом случае ситуацию можно исправить лечением, во втором – ничего сделать нельзя, необходима донорская сперма. В 20% случаев причину установить невозможно, в 40% смерть сперматозоидов провоцируют ЗППП. Токсины, выделяемые в процессе жизнедеятельности вредоносных бактерий, крайне негативно влияют на жизнеспособность половых клеток.
Олигозооспермия
Диагноз «олигозооспермия» означает, что на 1 мл спермы приходится недостаточное количество сперматозоидов. Согласно нормам ВОЗ, в норме их концентрация должна быть не менее 20 млн.
При меньшем количестве сперматозоидов шансы на естественное оплодотворение хоть и снижаются, но по-прежнему присутствуют.
При олигозооспермии существует условная градация степеней фертильности (концентрация на 1 мл − вероятность зачатия):
- 15 млн. − до 30%.
- 10 млн. – до 10-15%.
- 5-7 млн. – до 2-3%.
- До 3 млн. − самая тяжеля степень олигозооспермии, шансов на зачатие почти нет.
Причины врожденной формы олигозооспермии:
- Анорхия – недоразвитие мошонки или тестикул, отсутствие придатков и семенных протоков.
- Крипторхизм или монорхизм – неопущение обоих или одного яичка в мошонку.
- Генетически обусловленные проблемы с развитием и работой яичек (синдром Клайнфельтера).
Дефицит тестостерона также отрицательно сказывается на процессе образования сперматозоидов.
Сочетанные патологии
Шансы на зачатие еще больше снижаются, если сперматозоиды имеют сразу несколько патологий. Пример неутешительного диагноза олигоастенотератозооспермия – совокупность морфологических дефектов, нарушения подвижности и малого количества сперматозоидов.
Гемоспермия
Гемоспермия диагностируется при наличии в сперме кровяных телец – эритроцитов. Они могут быть незаметны невооруженным глазом. Признак настораживающий. Кровь может присоединиться по ходу следования спермы из яичек, семенных пузырьков, семявыносящих протоков, простаты.
Единственный относительно безопасный вариант возникновения крови в эякуляте – это разрыв кровеносных сосудов вследствие слишком активного полового акта, а также после врачебных диагностических манипуляций (биопсия простаты).
В последнем случае гемоспермия может сохраняться на протяжении месяца.
Подробнее о лечении гематоспермии врач-дерматовенеролог, уролог Ленкин Сергей Геннадьевич
Основные причины появления крови в сперме:
- Камни в простате;
- Воспаление или опухоли органов мочеполовой системы;
- Закупорка (обструкция) семявыносящих протоков;
- Полипы в мочеиспускательном канале.
Гемоспермия нередко сочетается с лейкоспермией.
Лейкоцитоспермия
Лейкоцитоспермия (пиоспермия, лейкоспермия) означает, что в сперме содержится повышенное количество лейкоцитов (больше 1 млн. на 1 мл). Эти клетки организм начинает усиленно вырабатывать при наличии очага воспаления. Лейкоциты в сперме свидетельствуют об инфекционной патологии мочеполовой системы.
Вследствие активности лейкоцитов происходит активное выделение оксидантов, которые атакуют не только инфекцию, но и оболочку сперматозоида (окислительный стресс).
В результате повреждается головка и находящаяся в ней молекула ДНК.
На фоне лейкоспермии обычно фиксируется снижение подвижности сперматозоидов, повышение индекса фрагментации ДНК (разрывы цепи молекулы, определяемые специальным тестом).
К какому врачу идти
Многие мужчины самостоятельно сдают спермограмму, а затем расшифровывают ее при помощи специальных сервисов на сайтах. Делать этого не следует, поскольку отклонения от норм не всегда свидетельствуют о наличии патологии.
Интерпретировать результаты должен специалист, предварительно ознакомившись с анамнезом пациента.
Для назначения анализов, расшифровки спермограммы и назначения соответствующего лечения можно обратиться к урологу-андрологу или репродуктологу.
Можно ли забеременеть с плохой спермограммой
Женщина может забеременеть и при плохой спермограмме у мужчины – на форумах многие участницы делятся «чудесным» оплодотворением вопреки всем неутешительным прогнозам врачей. На практике все зависит от типа патологии. Если необходимо увеличить подвижность и количество, подтянуть морфологию сперматозоидов, то назначают курс лечения с периодическим контролем результатов.
Самым простым методом искусственного оплодотворения является инсеминация – введение подготовленных сперматозоидов непосредственно внутрь матки. Таким образом сперма минует кислую среду влагалища, путь до яйцеклетки существенно сокращается.
В ряде случаев, при сложных формах тератозооспермии, некроспермии, азооспермии, необходимо применение репродуктивных технологий: ИКСИ, ЭКО (экстракорпоральное оплодотворение – соединение сперматозоида и яйцеклетки вне тела). ИКСИ применяют в самых тяжелых случаях, когда сперматозоид не способен сам проникнуть в яйцеклетку даже в условиях пробирки. Его имплантируют искусственно.
При полном отсутствии сперматозоидов в эякуляте извлечь жизнеспособные особи можно только при помощи биопсии яичка или его придатка. Биопсия выполняется следующими методами:
- MESA – через разрез на мошонке (1-2 см) выбирают утолщенные семенные канатики, в которых могут быть полноценные зрелые сперматозоиды. Их забор производится при помощи микропипетки.
- PESA – сперматозоиды извлекаются при помощи пункции (прокола) придатков тонкой иглой под местной анестезией.
- TESE – экстракция сперматозоидов из ткани яичка, извлеченной открытым способом при визуальном контроле.
- Микро-TESE – единственный шанс найти жизнеспособного сперматозоида при тяжелых патологиях. После микрохирургической биопсии под микроскопом исследуются все ткани яичка и придатка.
ИКСИ считается более эффективным методом, но есть и минус – естественное слияние дефектных половых клеток происходит гораздо реже, чем искусственное. Для минимизации риска необходимо проведение скрининга, предимплантационной диагностики, которая доступна не во всех клиниках.
Что делать, если плохая спермограмма
Нормозооспермия (совершенно здоровая сперма) – редкое явление даже для молодых и здоровых мужчин, поэтому при наличии отклонений спермограммы от нормы паниковать не следует. Во-первых, объективный результат получается только после второго или третьего анализа.
Во-вторых, в большинстве случаев показатели можно эффективно скорректировать за полгода путем рационального питания, здорового образа жизни, приема биодобавок (подробнее о методах улучшения спермограммы).
Не следует забывать о регулярной половой жизни – воздержание приводит к повреждению сперматозоидов в семенных канальцах.
Насколько существенны отклонения, может оценивать только врач. Он же при необходимости назначит дополнительные анализы и специфическое лечение.
Заключение
Плохая спермограмма чаще всего является результатом образа жизни и питания. При коррекции того и другого качество сперматозоидов существенно улучшается.
При современном развитии репродуктивных технологий безвыходных ситуаций практически не бывает, вопрос лишь в цене. Существует государственная программа, в рамках которой ЭКО (а с 2019 г.
и ИКСИ) можно провести бесплатно по полису ОМС.
Источник: https://muzhchina.info/fertilnost/plohaya-spermogramma







