Причины покраснения раны: какие симптомы указывают на воспалительный процесс
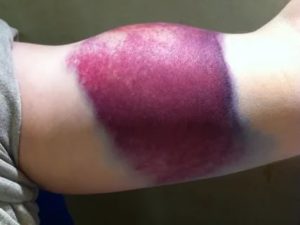
Раны
Покраснение вокруг раны – это первый симптом патологического процесса в области поврежденного участка кожи. Царапины, ссадины и другие травмы могут возникнуть вследствие механического воздействия на эпидермис. Состояние может пройти самостоятельно при условии неглубокой пораженной области.
Причины воспаления раны
Появление раны сопровождается покраснением вокруг патологического участка, болью. Проявления зависят от характера повреждения:
- кровотечение;
- выделения гноя;
- сукровица;
- глубокая рана.
Существуют причины, провоцирующие возникновение неприятных ощущений и провоцирующие болезненное восстановление, покраснение вокруг травмированного участка.
Влияющие факторы:
- Попадание грязи в полость. Иммунитет человека в состоянии самостоятельно бороться с бактериями, проникающими в организм при условии нормальной работы защитных функций человека. При получении раны нарушается целостность кожи, появляется свободный доступ к крови, внутренним тканям и мышцам тела. Сопротивляясь возможному заражению, начинается воспаление. Покраснение является симптомом патологического процесса. Несоблюдение правил личной гигиены, соответствующей обработки рук может привести к последствиям. Специалисты рекомендуют уделять внимание здоровью во избежание осложнений.
- Инфекционные и простудные заболевания. Условие, усиливающие воспаление. Ухудшение самочувствия человека обусловлено простудной болезнью, вирусом, инфекцией в сочетании с полученным повреждением кожных покровов. Бактерии замедляют лечение, провоцируют увеличение зараженной зоны.
- Повторное повреждение. Когда участок затягивается, покрывается коркой и происходит травматизация. Область начинает опухать, возникает покраснение, усиливается боль. Признаки свидетельствует о повторном воспалении.
- Патологический процесс при использовании гирудотерапии – метод устранения разных заболеваний, предполагающий применение пиявок. Животные присасываются к телу и оставляют мелкие раны. Во избежание покраснения и других осложнений необходимо обрабатывать медицинским спиртом, перекисью водорода. Пренебрежение правилами асептики может привести к красноте и другим проявлениям, вызывающие дискомфорт.
- Воспаление раны после АКШ – аортокоронарное шунтирование. Во время операции подшивается отрезка бедренной вены к аорте, артерии сердца, создающая дополнительный источник коронарного кровообращения к миокарду. Послеоперационный шов располагается посередине грудной клетки. Несоответствующая обработка, нарушение правил гигиены грозит воспалением. Процесс сопровождается покраснением, возникновением острой боли.
Для организации эффективного лечения необходимо выявить причину. При устранении источника инфекции врач подберет лекарственные средства, назначит процедуры, способствующие заживлению тканей.
Признаки воспаления раны
Симптомами могут являться внутренние ощущения, внешние показатели, вызванные удалением родинки, бородавки или другим хирургическим вмешательством. Состояние требует лечения. Домашние методы терапии целесообразно использовать в сочетании с медикаментозной терапией.
При травматизации зажившая рана опухла и болит, признаки обусловлены механическим воздействием. Покраснение является симптомом патологического процесса. Вокруг поврежденной зоны появляется красное пятно, сопровождаемое отеком. При надавливании пальцами наблюдаются болевые ощущения.
Покраснение
Травмированная поверхность приобретает красноватый оттенок вокруг полученной гематомы или раны. Ожог провоцирует покраснение эпидермиса, появляется сильный зуд, жжение.
Возникает желание поместить поврежденный участок тела в ледяную воду. При небольшом поражении специалисты рекомендуют использовать мази на основе пантенола.
Запрещено применение средств, содержащие масла, опускать конечности в горячую воду.
Отек
Часто возникает отек вокруг раны. В результате повреждений наблюдается припухлость. Внешне характеризуется разглаженной кожей. При сильном повреждении губы могут опухнуть щеки, лицо. Специалисты рекомендуют использовать холодные компрессы. Для предотвращения осложнений следует обратиться к врачу. После осмотра доктор может назначить препараты, способные устранить проблему.
На ране корка
На ране припухлость и корка возникает вследствие восстановительной фазы. Защитный слой формируется для предотвращения попадания воды, грязи в полость, свидетельствует о самостоятельном процессе заживления. Отек и покраснение являются признаками воспаления. Во избежание последствий необходимо обратиться к врачу.
Боль
Неприятные ощущения – симптом указывает на ошибки соблюдения правил асептики, свидетельствует о недостаточности курса медикаментозной терапии, включающая антибиотики.
Необходимо уделять внимание ранам на ногах при сахарном диабете. Несоблюдение личной гигиены может привести к развитию последствий.
Признак является подтверждением воспалительного процесса в организме, сопровождаемого покраснением, отечностью пораженного участка.
Другое
Наблюдается повышение локальной и местной температуры тела. Клиническая картина похожа на проявления, вызванные простудой. Глубокий порез, рваная рана требует тщательной обработки поврежденного участка антисептиками.
Развитие воспалительного процесса, сопровождающийся покраснением, отечностью, необходимо остановить во избежание инфицирования.
Возможные осложнения:
- Выделения гноя. Пораженную поверхность нужно дезинфицировать, чтобы исключить заражение тканей через кровь. Эффективным средством является мазь Синтомицин.
- Зуд свидетельствует о попадании бактерий в кровеносное русло. Применяют бальзамический линимент по Вишневскому.
- Сыпь вокруг раны указывает на аллергическую реакцию, вызванную компонентами препаратов для лечения.
Что делать, если сверху рана зажила, а внутри покраснение
Травмированная область начинает заживать изнутри, потом восстанавливается поврежденный кожный покров. Покраснение может остаться внутри полости, замедляя регенерацию.
Используют мазь Левомеколь, снимающую покраснение и устраняющую отечность. Применяют капустный лист в качестве народного средства. Его следует приложить к патологическому участку, зафиксировав бинтом. Повязку нужно оставить на ночь. Для устранения воспаления применяют йод. Следует соблюдать дозировку во избежание ожога.
Покраснение раны является признаком воспалительного процесса. При получении травмы с нарушением целостности кожных покровов необходимо обратиться в больницу.
Врач проведет первичную хирургическую обработку раны, используя стерильные инструменты, антисептические растворы. Чтобы ускорить заживление, следует регулярно промывать полость, менять повязки.
Несоблюдение правил может привести к развитию последствий.
Статья проверена редакцией Ссылка на основную публикацию
статьи:
(1 5,00 из 5)
Загрузка…
Не нашли подходящий совет?
Задайте вопрос эксперту
или смотрите все вопросы…
Источник: https://BezTravmy.ru/rany/pokrasnenie-vokrug.html
Фиолетовые растяжки: как убрать и причины их появления Facialskin
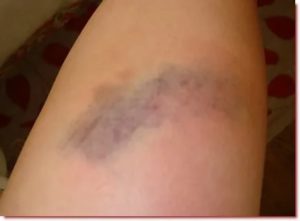
Растяжки встречаются довольно часто, особенно фиолетовые. Они встречаются у 50% -80% населения на разных частях тела и обусловлены различными факторами. Они появляются в виде красных, фиолетовых или белых узких и длинных полос или линий на вашей коже. Новые растяжки часто бывают фиолетовыми.
Как и любые другие шрамы, растяжки являются постоянными. Однако вы можете улучшить их внешний вид с помощью лечения. В этой статье рассматривается все, что вам нужно знать о фиолетовых растяжках и способах их убрать. Прокрутите вниз для получения дополнительной информации, как убрать фиолетовые растяжки
Что такое фиолетовые растяжки и причины возникновения
Растяжки развиваются, когда ваша кожа растягивается сверх своих возможностей. Множество факторов могут растягивать вашу кожу, вызывая быстрые и резкие изменения эластиновых и коллагеновых волокон.
И эластин, и коллагеновые волокна поддерживают кожу, чтобы сохранить ее здоровой. Аномальное растяжение повреждает эти волокна. По мере того как ваша кожа пытается излечить себя, растяжки развиваются.
На ранних стадиях растяжки могут быть красноватыми и фиолетовыми. Они также могут выглядеть розоватыми и красновато-коричневыми, в зависимости от тона вашей кожи. Ранние растяжки могут быть немного зудящими и слегка приподнятыми, когда вы проводите по ним пальцами.
Фиолетовые растяжки развиваются не везде. Они развиваются на определенных участках.
Где появляются фиолетовые растяжки на теле?
Наиболее распространенными зонами, где вы получаете растяжки являются:
- Брюшная полость
- Бедра
- Ягодица
- Бедра
- Нижняя часть спины
- Груди
- Предплечье
Ранние растяжки легче лечить, чем поздние растяжки (также называемые белыми растяжками). Это происходит потому, что ранние растяжки реагируют на лечение. Хотя вы не можете стереть их полностью, вы можете улучшить их внешний вид и предотвратить серьезность меток.
1. Микронидлинг
Микронидлинг может помочь уменьшить предыдущие метки простирания. В ходе исследования 16 корейских женщин прошли три курса лечения с интервалом в четыре недели. Семь пациентов показали отличное улучшение (43,8%), в то время как остальные девять пациентов показали минимальное или умеренное улучшение.
Не было сообщено никакого значительного побочного эффекта, за исключением эритемы, слабой боли и пятнистого кровотечения.
2. Ретиноиды
Третиноин (Ретин-А) является лекарственным препаратом и формой витамина А. Это может помочь уменьшить появление ранних растяжек. Однако он может вызвать покраснение, раздражение кожи и шелушение. Кроме того, избегайте использования третиноина, если вы беременны.
3. Химический пилинг
Химические пилинги наносится на кожу для удаления верхнего слоя и омертвевших клеток кожи. Это может сделать кожу гладкой. Врачи также могут использовать химические пилинги, чтобы свести к минимуму появление растяжек. Однако может потребоваться несколько сеансов.
4. Лазерная терапия
Лазерная терапия-это эффективный способ улучшить внешний вид новых растяжек. В небольшом исследовании 585-Нм импульсный красящий лазер с пятном 10 мм улучшил внешний вид растяжек. В другом исследовании длинноимпульсный Nd: YAG лазер a1064-nm улучшил незрелые фиолетовые растяжки.
Люди часто используют натуральные и домашние средства, чтобы убрать фиолетовые растяжки. Но работают ли они? Узнайте об этом в следующем разделе.
Домашние средства, чтобы убрать фиолетовые растяжки: они работают?
Нет никаких научно обоснованных доказательств того, что домашние средства защиты могут помочь убрать фиолетовые растяжки. Злободневные выходы могут иметь слабые влияния. Кроме того, пока неясно, имеют ли ингредиенты в топических кремах и мазях какой-либо специфический эффект.
Исследование показало, что увлажняющий эффект кремов и мазей может быть причиной улучшения растяжек. Следовательно, лучшее, что вы можете сделать, это держать вашу кожу хорошо увлажненной. Вы можете использовать растительные масла для этой цели.
7 лучших эфирных масел от растяжек
Следующие растительные масла могут помочь сохранить кожу увлажненной:
- Миндальное масло
- Кокосовое масло
- Подсолнечное масло
- Масло виноградной косточки
- Аргановое масло
- Кунжутное масло
- Масло авокадо
- Масло жожоба
- Масло Ши
Эти масла предотвращают трансэпидермальную потерю воды из кожи и поддерживают целостность ее естественного барьера. Вы также можете использовать гиалуроновую кислоту, которая, как полагают, стимулирует фибробласты (клетки, вырабатывающие коллаген) и сохраняет кожу увлажненной.
Прежде всего, вы должны следить за своей диетой. Когда вы едите здоровую пищу, ваша кожа получает достаточно питательных веществ и остается здоровой. Это также может помочь вам управлять своим весом и избежать быстрого набора веса.
Вы также можете наносить увлажняющие кремы и лосьоны на метки, но нет никаких доказательств, что вы получите определенные результаты. Тем не менее, вы можете использовать эти средства защиты в качестве превентивной меры, чтобы свести к минимуму появление растяжек, особенно если вы склонны к ним. Следующие факторы подвергают вас риску развития фиолетовых растяжек.
Кто может получить фиолетовые растяжки: факторы риска
Вы можете заработать фиолетовые растяжки, если:
- — Ты беременна.
- Вы испытываете внезапное увеличение/потерю веса.
- Вы-подросток, переживающий скачок роста.
- Вы страдаете избыточным весом или ожирением.
- Вы используете кортикостероиды.
- Вы культурист, который пытается быстро нарастить мышечную массу.
- Вы имеете дело с такими состояниями, как синдром Кушинга и синдром Марфана.
Можно ли предотвратить появление растяжек?
Не всегда. Тем не менее, есть несколько вещей, которые вы можете сделать, чтобы уменьшить риск развития растяжек:
- Держите вашу кожу увлажненной.
- Пейте много воды, чтобы держать себя увлажненной.
- Поддерживайте здоровый вес.
- Соблюдайте сбалансированное питание. Употребляйте свежие фрукты и овощи, чтобы ваша кожа и тело получали необходимые питательные вещества.
- Если вы беременны, то работайте с вашим доктором для поддержания здорового веса и для того чтобы следовать правильным диетпитанием.
- Регулярно занимайтесь спортом, чтобы поддерживать здоровый вес.
Несмотря на использование предложенных средств и советов, вы не сможете предотвратить развитие растяжек. Но вы можете убедиться, что шрамы не являются серьезными, заботясь о себе хорошо. В конце концов, они исчезнут со временем.
Ответы эксперта на вопросы читателей
В чем разница между белыми и фиолетовыми растяжками?
Фиолетовые растяжки-это свежие, а белые-более старые.
Исчезают ли фиолетовые растяжки?
Они не уходят навсегда. Они исчезнут и станут менее заметными.
Источник: https://facialskin.ru/fioletovye-rastjazhki/
Как понять, попала ли инфекция в рану: 9 опасных признаков
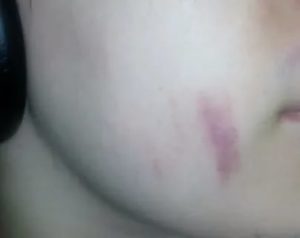
Простая рана не так страшна — так думают многие. Но если ее плохо обработать, она может быстро превратиться в серьезную проблему. Вот как идентифицировать признаки развивающейся инфекции, чтобы вы могли избавиться от нее до того, как она вызовет настоящие неприятности.
Грязь и разные частицы все еще имеются на вашей коже
В зависимости от обстоятельств, вызвавших появление царапины (например, вы упали на песчаный тротуар), разные мелкие частицы могли попасть в рану.
Крайне важно немедленно обработать ее и удалить любые элементы или грязь, чтобы в рану не попала инфекция.
Однако если вы обнаружите, что заноза или грязь проникла слишком глубоко под кожу и вам самим ее не достать, обратитесь к врачу. Не думайте, что если вы промыли рану, то развития инфекции можно избежать.
Вы используете мыло при лечении микротравм
Удивлены, что увидели мыло в этом списке? Это всего лишь один из распространенных продуктов для здоровья, который может быть опасен для вас и вашей семьи. Обычное мыло для рук иногда раздражает кожу, что может замедлить процесс заживления и, в свою очередь, привести к заражению раны.
Конечно, каждый человек по-разному реагирует на различные очищающие средства, все это сугубо индивидуально. Но зачем рисковать и использовать мыло для обработки микротравм? Лучше всего отказаться от применения грубых ингредиентов, а именно – мыла, а воспользоваться мягкими увлажняющими гелями и мазями.
От них пользы куда больше, чем от мыла.
Пренебрегаете повязками
Если вы считаете, что это хорошая идея, чтобы ваша кожа дышала после первичной обработки любой микротравмы, подумайте еще раз. Не накладывая на рану повязку, вы подвергаете кожу заражению. Новые клетки должны мигрировать в соответствующие участки, чтобы рана быстрее заживала.
Прикрывая ее повязкой, вы облегчаете и ускоряете этот процесс. Лучший способ помочь предотвратить развитие инфекции – нанести на рану мазь, которая должна всегда быть в вашем доме. Если вы не посещали доктора, то держите в своей аптечке хотя бы вазелин.
Как известно, он предотвращает высыхание раны и образование струпьев, соответственно, она заживает быстрее.
Вы порезались ржавым металлом, рана слишком глубокая
У вас глубокий порез, так как кожа пострадала от ржавого лезвия или любого другого металла? Это не гарантирует, что, после того как вы обработаете рану, у вас не пойдет заражение.
Но это означает, что вы должны немедленно обратиться к врачу. Не пытайтесь самостоятельно лечить глубокие порезы или царапины.
Вы не врач, и простая повязка и вазелин вас не спасут, так как в таких ситуациях, вам, вероятно, нужно будет наложить на рану швы. А сделать это может только врач.
Покраснение и припухлость вокруг раны
Это вполне нормально, когда кожа вокруг раны или царапины выглядит немного иначе. Появляется краснота, припухлость и даже маленький синяк. Главное — не спутать это со скоплением гноя. Паниковать стоит только в том случае, если эти симптомы ухудшаются, а рана не заживает.
Например, краснота и легкая припухлость вокруг пореза или царапины часто являются признаками исцеления. Но когда этот цвет долгое время не исчезает или припухлость увеличивается, это говорит о том, что начался процесс заражения раны.
Не затягивайте, обратитесь к врачу как можно скорее, чтобы избежать страшных последствий.
Боль не утихает
Очевидно, что порезы и царапины немного болят, некоторые из них даже очень. Но если ваша боль не стихает, а только усиливается, вы не в силах ее терпеть, это значит, что в рану попала инфекция, то есть пришло время обратиться к врачу.
Гной зеленый и имеет неприятный запах
Если у вас есть на теле рана или глубокая царапина, то вот две вещи, за которыми нужно внимательно наблюдать: цвет и запах. Если вы видите, что из раны сочится зеленый гной или исходит неприятный запах, это признак того, что у вас гнойное заражение.
Вам нужно срочно бежать к врачу. Но что, если на ране или царапине образовалось желтоватое вещество в виде пленочки? Не нужно волноваться. Врачи говорят, что это на самом деле называется грануляционной тканью, которая является частью процесса заживления.
Однако не следует путать ее с гноем.
Вы плохо себя чувствуете
Хотя кажется, что признаки кожной инфекции будут проявляться только на вашей коже, это не всегда так. По мере распространения инфекции ваше тело усиливает контратаку.
И это может привести к системным симптомам, таким как лихорадка, тошнота, психическое замешательство или просто легкое недомогание. Хотя все сугубо индивидуально, но если вы плохо себя чувствуете, а ваша рана долго не заживает, обратитесь к доктору.
Пусть осмотрит рану и изучит ваши симптомы. Ссадина или царапина может стать более серьезной проблемой.
Когда ваша инфекция становится чем-то более серьезным
Инфекции кожи могут перерасти в серьезную угрозу, и это может произойти буквально в одночасье. Стафилококк – наглядный пример. Инфекции вызывают стафилококковые бактерии, микробы, которые обычно встречаются на коже здоровых людей. Это обычно не столь проблематично, когда бактерии вторгаются в ваше тело.
Но стафилококковая инфекция может стать для человека смертельной. Есть много видов инфекций, вызванных бактериями стафилококка. Они характеризуются покраснением, отеком, язвами и, как правило, поражают участки кожи на ногах. Импетиго — опасное кожное заболевание, вызванное бактериями стафилококка.
Это заразная и болезненная сыпь, которая обычно приводит к появлению больших волдырей, сочащейся жидкости и золотистой корочки. Обязательно обратитесь к врачу, если у вас есть какие-либо из этих симптомов или вы подозреваете, что инфекция начала прогрессировать.
Врач назначит вам антибиотики и обработает очаг поражения, чтобы улучшить ваше состояние.
Нашли нарушение? Пожаловаться на содержание
Источник: https://FB.ru/post/diseases-and-conditions/2017/12/20/18457
Как убрать старые шрамы и рубцы в домашних условиях с помощью мазей и народных средств
Старые рубцы на коже нельзя удалить полностью, сделать это можно только с помощью хирургических методов. Но есть несколько эффективных способов, позволяющих разгладить кожу и сделать следы почти незаметными. Как в домашних условиях убрать шрам? На помощь придут специализированные мази и народные средства.
Источник: http://vseolady.ru/kak-ubrat-shram-v-domashnix-usloviyax.html
Разновидности шрамов
Прежде чем бороться с несовершенствами кожи, нужно определить тип рубца. Для каждого из них применяется свой способ. В медицине выделяют следующие виды шрамов:
- Нормотрофические – образуются после мелких ран, порезов и ссадин, выглядят как темное пятно, которое со временем светлеет. Удалить их проще всего.
- Атрофические – небольшие неровные углубления, остающиеся после фурункулов и акне. При заживлении из-за нехватки клеток соединительной ткани формируется выемка на коже.
- Гипертрофические – такие рубцы образуются с большим количеством соединительной ткани, на поврежденном месте наблюдается бугорок или бороздка. Такие шрамы обычно встречаются после операционных вмешательств.
- Келоидные рубцы – при любой ране от ожога или пореза формируется уплотнение, которое способно менять размеры, форму и цвет. Эти последствия ран нельзя удалить без консультации врача.
Определить тип рубца может только специалист. Он же подскажет, как в домашних условиях убрать шрамы на лице и предложит самые эффективные способы.
Полезные рекомендации
Если рубец появился после операции и раны, нужно как можно раньше обрабатывать его специализированными кремами, которые обеспечивают рассасывание рубцовой ткани.
Часто врачи рекомендуют крем Контрактубекс, который отлично справляется с этой задачей. Если после этого шрамы остаются хорошо заметными, можно провести пилинг. При выполнении процедуры на кожу наносят реагенты, которые убирают ее верхний слой. Этот способ идеально подойдет для устранения рубцов, появившихся на конечностях и других частях тела.
Если шрам имеет вид вмятины или ямки, на помощь придут дермальные наполнители – они хорошо выравнивают кожу, но процедуру нужно выполнять раз в несколько месяцев. Самый эффективный способ, как убрать старый шрам – лазерная терапия. Существует несколько методик, одни из которых снимают верхние слои кожи, другие проникают глубже и активизируют выработку природного коллагена.
Благодаря этому рубцы исчезают навсегда.
Лечение
Удаление шрамов в домашних условиях проводится несколькими способами. Терапия может включать применение косметических средств и проведение специальных процедур с натуральными компонентами.
Источник: http://vseolady.ru/kak-ubrat-shram-v-domashnix-usloviyax.html
Медикаментозные средства
Для устранения застарелых рубцов можно применять аптечные мази и гели. Обычно их назначают после операций, чтобы предотвратить формирование рубцовой ткани. Подобные препараты содержат компоненты, которые снижают высоту образования, меняют его оттенок и делают шрам незаметным. Чаще всего для лечения применяют:
Можно приклеивать на область рубца силиконовый пластырь Мепидерм. Он имеет сдавливающий слой, который обеспечивает быстрое рассасывание рубцовой ткани и поддерживает необходимый уровень влажности. Предварительно рекомендуется нанести на пораженный участок водный лосьон и высушить его.
Силиконовый пластырь не вызывает раздражений и не нарушает клеточное дыхание. Это средство рекомендуют использовать после кесарева сечения. Но для рук он не практичен, так как частый контакт с водой в данном случае неизбежен.
Наружные препараты нельзя применять при наличии покраснений, герпетических высыпаний, мокнущих экзем с корочками и пузырями. Кроме того, предварительно нужно обязательно поговорить с врачом.
В домашних условиях лечение шрамов и рубцов аптечными мазями и кремами быстро дает положительный результат. Но иногда проблему можно решить только с помощью дорогих салонных методик.
Пластырь МепиформНародные средства
С давних пор для удаления рубцов применяются эффективные рецепты нетрадиционной медицины. Но применять их нужно с осторожностью, так как подобные средства оказывают сильное влияние на кожу. Существует несколько вариантов:
- Сок репчатого лука – содержит уникальные ферменты, которые ускоряют восстановление кожи. Нужно распарить ее в области рубца и смазывать свежим соком, а на ночь делать компрессы, приготовленные из печеного лука. Лечение довольно длительное – несколько месяцев, но результат приятно порадует.
- Маска из дынных семечек – ее нужно каждый день наносить на область шрама, чтобы разгладить рубцовую ткань. Для приготовления лекарства следует высушить дынные семечки, измельчить их до порошкообразного состояния, добавить яичную скорлупу и оливковое масло. Полученную смесь прикладывать на рубец в виде компресса. Процедуру проводить не менее месяца.
- Мед – втирать в поврежденную область до трех раз в день. Через несколько месяцев шрамы побледнеют и станут гладкими.
- Эфирные масла – обладают регенерирующими и заживляющими свойствами. Среди самых распространенных вариантов – лавандовое, облепиховое или касторовое масло.
- Пчелиный воск или парафин – из них делают маски, которые способны разгладить кожу. Также можно сделать специальную мазь. Для этого нужно нагреть подсолнечное масло и растопить в нем воск. Готовое средство остудить и смазывать им рубцы в течение одного-двух месяцев.
- Мазь из софоры – плоды измельчить, смешать с растопленным гусиным жиром и томить на медленном огне примерно час. Манипуляции делать пять дней, в перерывах держать средство в холодильник. После этого его можно применять для обработки проблемных участков.
- Капустные компрессы – еще один хороший вариант, как в домашних условиях избавиться от рубцов. Необходимо промыть несколько листов, измельчить до кашицеобразного состояния и добавить медь. Все перемешать, выложить на салфетку, приложить к поврежденному месту и закрепить повязкой. Это средство оказывает ранозаживляющее и противовоспалительное действие.
- Камфорное масло – смочить в нем льняную салфетку, приложить к шраму, закрыть целлофаном и зафиксировать пластырем. Компресс держать всю ночь.
- Отвар петрушки – зелень измельчить, залить кипятком и оставить на двадцать минут. Затем остудить, разлить по формочкам и заморозить. Кусочками льда протирать рубцы утром и вечером три месяца подряд.
Советы по уходу за кожей
Правильный уход за раной предотвратит образование большого и некрасивого рубца. Для этого ее нужно всегда держать в чистоту – мыть водой или мыльным раствором, обрабатывать дезинфицирующими средствами.
Чтобы рана заживала быстрее, ее можно смазывать вазелином – он предотвратить пересыхание тканей и их некрасивое рубцевание. Ежедневная смена повязки также обеспечивает равномерное заживление. Если рана хирургическая, то есть имеет швы, необходимо следовать всем рекомендациям врача по уходу за ней.
При частом пребывании на солнце рубец следует обязательно смазывать солнцезащитным кремом.
Способов, как удалить шрамы в домашних условиях, много. Конкретный выбор зависит от индивидуальных особенностей и финансовых возможностей. Очень важно внимательно изучить все противопоказания и посоветоваться с врачом. Он подскажет самые эффективные средства для решения проблемы.
Источник: http://vseolady.ru/kak-ubrat-shram-v-domashnix-usloviyax.html
Источник: https://zen.yandex.ru/media/id/5cc410d110654100b2d87c08/kak-ubrat-starye-shramy-i-rubcy-v-domashnih-usloviiah-s-pomosciu-mazei-i-narodnyh-sredstv-5cd17400eb97a900b235a8ae
Проявления коронавируса: какие высыпания на коже должны насторожить
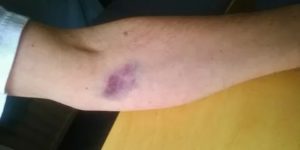
© Shutterstock
Автор Маргарита Гехт
03 июня 2020
COVID-19 в первую очередь поражает дыхательные пути, но с увеличением количества зараженных проявились и новые симптомы, например кожные. Поэтому в диагностику новой болезни все чаще вовлекаются дерматологи.
Маргарита Гехт,
ведущий дерматолог фонда «Дети-бабочки»
Кожные симптомы у людей с коронавирусом проявляются по-разному. Некоторые указывают на более мягкое течение COVID-19, а другие служат маркером тяжелого варианта болезни. Знание кожных проявлений при COVID-19 поможет раньше диагностировать инфекцию и правильно оценивать риски каждого пациента.
Что известно о кожных симптомах коронавируса
Пока нет окончательных суммированных данных о дерматологических проявлениях COVID-19 со всего мира, но есть информация из Китая, Испании, Англии и США. В этих странах исследования проводились на базе национальных медицинских центров, в которых лечили пациентов с коронавирусом, — всего врачи описали более 350 случаев COVID-19 c кожной симптоматикой.
Первые исследования из центрального Китая говорили о том, что кожные заболевания у пациентов с COVID-19 встречаются редко. Среди первых 1099 человек, зараженных в Ухане, только у двоих пациентов наблюдались кожные симптомы (0,2%).
Первыми поражения кожи заметили у пациентов отделений интенсивной терапии, что не удивительно: к ним приковано более пристальное внимание врачей.
Сейчас появился специальный онлайн-реестр по дерматологии нового коронавируса, где все страны могут делиться зафиксированными случаями кожных проявлений COVID-19. Его основная цель — быстро и качественно собрать медицинские сведения, которые помогут в лечении заболевания.
Как отличить разные виды высыпаний
Для того чтобы перейти к клиническим формам кожных проявлений коронавируса, нужно сначала разобраться в дерматологической терминологии. Высыпания различаются между собой, но под каждым из них подразумевается некий морфологический элемент, который мы видим на коже.
К морфологическим элементам, характерным для COVID-19, относятся:
- Пятна или макулы, которые проявляются только изменением цвета кожи. Красные, фиолетовые и ярко-розовые появляются при травме сосуда. Коричневые показывают локальные скопления меланина, например, после долгого пребывания на солнце без защитного крема.
- Пятна на теле и лице могут напоминать мелкую сыпь, образовывать очертания в виде полосок, кровоподтеков и синяков, или экхимозов, если говорить медицинскими терминами. Самое маленькое пятно, до 15 мм, называется розеолой, а больше 20 мм — эритемой. Обычно это даже не один элемент, а слияние нескольких.
- Папулы представляют из себя возвышающийся над уровнем кожи элемент, цвет которого может варьироваться от обычного до ярко-красного.
- Пузырьки и везикулы похожи на папулы, но внутри они содержат жидкость. Большие по размеру высыпания называют буллами и пузырями.
- Волдыри (уртикария) — высыпания белого, бледно-розового или даже светло-красного цвета. Волдыри возвышаются над кожей и часто сопровождаются зудом. Они могут быть маленькими, 2-3 см, или большими, 10-15 см. По форме бывают круглыми, овальными или неправильными, с кружевными краями.
Частые кожные проявления при COVID-19
Самый распространенный вариант кожных проявлений нового коронавируса — эритематозно-отечные очаги. Это пятна разного диаметра и всевозможных оттенков красного. Они не чешутся, но пораженная кожа на ощупь становится теплой или даже горячей.
«Розовые» высыпания — шелушащиеся пятна овальной формы чаще всего располагаются на боковых поверхностях туловища и могут доставлять дискомфорт из-за зуда.
Кожные проявления встречаются не хаотично: многие из них характерны для определенной возрастной группы пациентов или тяжести течения болезни.
Тяжелое течение COVID-19
Акро-ишемия поражает кончики пальцев, подушечки стоп или кожу пяточной области. Тяжелое течение COVID-19 может привести к гиперкоагуляции — чрезмерному сгущению крови. Она с трудом проходит по кровеносным сосудам, особенно мелким — капиллярам и венулам, что приводит к их повреждениям, застоям крови и образованию кровяных сгустков — тромбов.
Самые тяжелые и сложные пациенты — это те, у кого помимо кончиков фаланг синюшнюю окраску кожных покровов имеют и слизистые (так называемый цианоз).
Высыпание по типу крапивницы (уртикарной сыпи) может появиться раньше «классических» симптомов коронавируса в виде кашля и лихорадки.
У детей крапивница появлялась в 19% случаев от общего числа зараженных коронавирусом и была связана с более тяжелым течением заболевания, чем у других сверстников. Но не каждая уртикарная сыпь — проявление COVID-19.
В этом случае на вирус может указать повышенная температура, которая не характерна для обычной крапивницы.
Чаще всего у пациентов с новым коронавирусом встречается макулопапулезная или пятнисто-папулезная сыпь. Она длится около девяти дней с момента появления и поражает преимущественно бедра, предплечья и плечи.
Средняя тяжесть COVID-19
Сыпь, напоминающую ветрянку, исследователи связывают с промежуточной тяжестью течения коронавируса. Чаще всего такой симптом проявляется у пациентов среднего возраста.
Как и в случае с ветрянкой, сыпь представляет собой мелкие одинаковые пузырьки, которыми усыпана кожа туловища. Но истинная ветряная оспа и подобная ей вирусная экзантема появляются только после контакта с тем, кто уже заражен этими инфекциями.
В случае с COVID-19 такая сыпь длится около десяти дней и исчезает вместе с остальными симптомами, а иногда и раньше них.
Легкая форма COVID-19
Высыпания на пальцах рук и ног, похожие на обморожения, могут появиться при легком течении коронавируса у детей или молодых людей. Средний возраст заболевших с высыпаниями по типу обморожения — 14 лет.
Это проявление врачи нашли у 25 пациентов в Испании и 11 детей в на севере Италии.
У них не было ни типичных для коронавируса симптомов, ни объективных причин обморожения, а результат анализа на COVID-19 был положительным.
При высыпании по типу обморожения над поверхностью кожи появляются пятна ярко-красного цвета с розово-фиолетовым оттенком. Пораженные участки, как правило, расположены асимметрично, а после выздоровления симптомы безо всякого лечения проходят, не оставляя шрамов.
Сыпь с петехиями, мелкими точечными кровоизлияниями, как и с пурпурной сыпью, не поражала кожу ладоней и стоп, не было проявления и на слизистой полости рта. Не всегда такой симптом свидетельствует о коронавирусе, его могут вызвать и другие инфекционные заболевания или реакция на лекарства. Отличить их помогут биохимические анализы крови и вирусологическое исследование.
Из 27 детей с легкой формой заболевания у двоих развилось таргетоидное (целевое или кольцевое) поражение, напоминающее многоформную эритему. В этом случае округлые пятна имеют красный центр с везикулой, напоминающий мишень. Эти высыпания могут быть сгруппированы между собой. Такая симптоматика характерна для простого герпеса, но никто из заболевших им не страдал.
При таргетоидных поражениях есть три цветовые зоны: темный центр с волдырем или корочкой, бледно-розовая приподнятая из-за отека поверхность вокруг и ярко-красное внешнее кольцо. Таргетоидные поражения появляются на любом участке тела, включая слизистые оболочки, например губы.
Кожные проявления во время пандемии COVID-19 привлекают все большее внимание, поскольку они могут быть полезны для ранней постановки диагноза, особенно у детей и пожилых людей.
Если вы заметили у себя или своего ребенка высыпания, вспомните, не контактировали ли вы с людьми, больными ветрянкой или другими инфекциями с характерной сыпью. Не может ли это быть проявлением аллергии на продукты, косметику или чистящие средства. Если нет, сразу обращайтесь к дерматологу, который точно установит диагноз и назначит лечение.
Источник: https://style.rbc.ru/health/5ed613e69a7947cba5c1ca07
Аллергия в виде царапин: почему возникает и как избавиться?
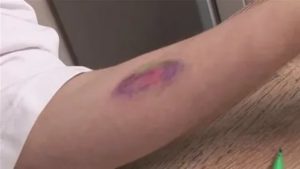
Аллергические проявления могут носить разный характер. Привычнее всего их видеть в качестве сыпи на коже или выступающего пятна, напоминающего ожог. Но также аллергия может проявляться в виде царапин. В этом случае она носит название демографическая крапивница. С чем может быть связано заболевание и как избавиться от подобных реакций, читайте далее.
Общая характеристика заболевания
Заболевание характеризуется аномальной реакцией кожи вследствие механического воздействия на нее. В ответ на давление на эпидермисе возникают различные проявления, повторяющие форму раздражителя, и нередко они принимают форму царапины.
Аллергеном, который провоцирует подобную реакцию, чаще выступает:
- элемент одежды (молния, воротник, этикетка, шов на одежде);
- украшение, аксессуары (ремень, сумка, цепочка, браслеты);
- контакт с химическими растворами, медикаментами для наружного нанесения;
- др. механическое воздействие (например, струя воды).
Симптомы возникают обычно спонтанно, сразу после воздействия раздражающего фактора. В области механического давления кожа меняет цвет, и связано это с изменением ширины просвета сосудистых стенок.
Обычно проявления аллергии беспокоят в течение нескольких часов. Но могут держаться и пару дней. Затем постепенно стихают, при условии отсутствия воздействия раздражителя. Встречается подобная аномальная реакция и у взрослых, и у детей. Может быть самостоятельным заболеванием или являться вторичным признаком различных патологических процессов в организме.
Причины возникновения и признаки аллергии в виде царапин
Почему кожа остро реагирует на, казалось бы, безобидные предметы, вещи — до конца не выяснено. Однако врачи выделяют несколько предрасполагающих факторов к подобной аномальной реакции:
- Наличие другого аллергического заболевания (пищевая аллергия, медикаментозная, инсектная, поллиноз и пр.).
- Гиперчувствительность кожи к раздражителю.
- Генетическая предрасположенность к аллергическим реакциям.
- Ослабленные защитные силы организма, недолеченные заболевания, недавно перенесенные инфекции.
- Хронический стресс, тяжелые физические нагрузки.
- Эндокринные (сахарный диабет, гипертиреоз), кожные (экзема, дерматиты) патологии.
- Злокачественные процессы.
- Глистная инвазия.
- Нарушение реактивности тканей организма.
- Гемотрансфузии.
Симптоматика
В зоне воздействия раздражителя эпидермис набухает, повторяя форму элемента, который спровоцировал аномальную реакцию в виде полосы и волдыря. Внешне реакция напоминает ожог крапивы с четкими границами и формой. Меняется также цвет — полосы принимают вид красных или бледных пятен.
Объясняется это активацией лаброцитов (тучных клеток) эпидермиса, выделением гистамина и др. биологически активных веществ. Они расширяют сосудистые стенки, увеличивают их проницаемость, нарушают отток тканевой жидкости, что приводит к локальному отеку. Помимо этого, раздражаются рецепторы кожного покрова, что сопровождается навязчивым зудом, жжением.
Демографическая аллергия в виде царапин фото:
Если аномальная реакция является вторичным признаком других патологий, то дополнительно может беспокоить общее недомогание: ломота, слабость, головокружение, низкая физическая и умственная работоспособность. Также возможны др. общеаллергические признаки: кашель, слезотечение, ринит и пр.
Диагностика
Как правило, диагностика не вызывает затруднений. Врач дерматолог, аллерголог или иммунолог проводит опрос и осмотр. Инструментальные исследования проводятся обычно с целью дифференцировки демографической крапивницы от др. разновидностей уртикарии.
Диагностический тест заключается в воздействии на эпидермис специального твердого предмета — дермографометра. Он помогает регулировать степень нажатия и выявлять тем самым порог чувствительности. Через определенный промежуток времени (обычно это 2, 12, 48 часов) оценивается состояние кожи. Также в целях диагностики могут использовать струю холодной или горячей воды.
Что касается лабораторных исследований, то они назначаются редко, поскольку не отражают особых изменений в показателях крови (если заболевание самостоятельное, а не протекающее на фоне др. патологии). Зачастую только в тяжелых и затяжных случаях незначительно повышается уровень эозинофилов. Иногда это свидетельствует о глистной инвазии, которая может выступать провоцирующим фактором.
Если пациент не может найти причину аномальной реакции кожи, то рекомендуется пройти комплексную диагностику у разных специалистов: эндокринолог, гастроэнтеролог, терапевт и пр.
В зависимости от раздражителя, уртикарный демографизм классифицируют на:
- механический (возникает как следствие давления раздражителя);
- токсический (развивается после контакта с химическими веществами, лекарствами);
- тепловой (если реакция появилась после воздействия тепла);
- холодовый (если реакция возникла после воздействия холода).
Методы лечения аллергических заболеваний кожи
Если крапивница протекает в легкой форме, возникает редко, то специфического медикаментозного лечения не требуется. Нужно всего лишь исключить воздействие аллергена. А чтобы симптомы быстрее прошли, приложить прохладный компресс (конечно, при условии, что раздражитель — не холод).
Для компресса можно использовать отвар трав с успокаивающим действием (мелисса, ромашка, череда, шиповник, подорожник). Можно их комбинировать между собой, а можно заварить отдельно. Для приготовления достаточно залить 1 ст. л. измельченного сухого растения стаканом кипятка и дать настояться в течение получаса. Затем протирать этим отваром проблемный участок.
Если болезнь принимает тяжелую форму протекания, беспокоит сильным зудом, не проходит уже несколько дней, то необходимы медикаментозные средства. В этом случае рекомендуется использовать антигистаминные препараты для наружного применения: мазь Дермадрин, гель Фенистил.
Препараты обладают комплексным действием: снимают проявления аллергии, зуд, отечность, а также мягко обезболивают, успокаивают проблемную зону.
Действуют достаточно быстро, имеют пролонгированный эффект, который сохраняется в течение нескольких часов после применения, но многое зависит от интенсивности проявлений крапивницы.
Наносить их следует на пораженный участок 2-5 раз в день. Продолжительность применения — до облегчения протекания крапивницы.
В запущенных случаях, когда царапины аллергии развиваются параллельно с отеком Квинке, нужны более серьезные лекарства. В качестве первой помощи могут использовать глюкокортикоиды (например, Преднизолон), антигистаминные (первого поколения: Димедрол, Тавегил, Супрастин), мочегонные средства (Фуросемид), инфузионную терапию, энтеросорбцию.
Профилактика и прогноз
Предотвратить развитие аллергической реакции поможет первичная профилактика. Она состоит в исключении воздействия факторов, которые могут повлиять на развитие повышенной чувствительности кожи.
Для этого рекомендуется меньше контактировать с бытовой химией или пользоваться перчатками, внимательно выбирать средства по уходу за кожей, избегать косметики с большим количеством компонентов синтетического происхождения.
Нужно следить за иммунитетом, особенно в прохладное время года, своевременно лечить заболевания любого генеза. Принимать лекарства следует исключительно по назначению врача, избегать стрессы.
Если подобная аллергическая реакция уже однажды возникала и приобрела хроническую форму протекания с периодическим стиханием и обострением симптоматики, то допускается прием некоторых лекарственных препаратов антигистаминной группы второго поколения с профилактическим эффектом: Лоратадин, Зодак, Цетиризин и др. Чтобы приостановить выброс гистамина и др. медиаторов из тучных клеток, базофилов, рекомендуется принимать Кетотифен.
Если аллергия в виде царапин возникла на фоне др. патологии, то необходимо направить все усилия на излечение.
Прогноз в целом благоприятный. Чаще всего уртикарный демографизм проходит бесследно спустя пару часов, и человек даже не понимает, что это была аллергическая реакция. В случае же с хронической формой, нужно своевременно и правильно лечить основные заболевания, которые привели к аномальной реакции кожи. Тогда возможно полное выздоровление.
Источник: https://allergia.expert/allergicheskie-zabolevaniya/kozhnye-zabolevaniya/allergiya-v-vide-tsarapin-pochemu-voznikaet-i-kak-izbavitsya.html







