Как снять гипс в домашних условиях

Сломанную конечность надо фиксировать для правильного заживления. Когда перелом срастется, возникает проблема, как снять твердый гипс в домашних условиях с ноги или руки, что делать в дальнейшем. Предлагаемые способы учитывают состав и особенности различных фиксаторов.
Может ли зажить перелом без гипса
Регенерация или срастание костей — способность самого организма. Обязательно надо правильно «сложить» концы отломков, придать им нужное положение, обеспечить покой. Это практически невозможно без фиксирующего приспособления.
Заживление костей происходит длительно: восстанавливается кровоснабжение поврежденного участка, его чувствительность. Первое время при сложных переломах потребуются анальгетики для избавления от боли, противоотечные и антигистаминные препараты.
Без фиксации мучительные ощущения в месте перелома более сильные и сохраняются дольше. Каждое движение сломанной конечностью приводит к смещению острых отломков. Велик риск неполного или неправильно сращения, повреждения соседних мягких тканей, развития гнойного процесса.
Зачем накладывают гипсовую повязку
Удары и падения могут привести к вывихам и переломам костей. На пораженную часть тела накладывают специальное медицинское приспособление (гипсовую повязку, гипс, лонгету). Иммобилизация — самая первая и простая возможность обезопасить мышцы, сосуды, нервы и кожу от повреждения отломками костей, закрепить их в определенном положении.
Традиционный материал для изготовления фиксирующей повязки — сухой белый или серовато-желтый порошок, получаемый из природного гидрата сульфата кальция. Вещество способно быстро затвердевать после намачивания, в таком виде не токсично, обычно не вызывает аллергические реакции.
Иммобилизация — способ оказания первой помощи при различных переломах и основной метод лечения травм. Фиксация необходима для безопасной транспортировки пострадавшего человека в медучреждение.
Гипс накладывают при переломах, вывихах после их вправления. Сломанные кости фиксируют в таком анатомическом положении, которое уменьшит боль и обеспечит правильное срастание. Без этой процедуры могут быть сильный болевой синдром, травматический шок, кровотечение.
Через сколько времени снимают гипс с руки
Фиксирующую повязку обычно накладывает медсестра в травмпункте под руководством врача. Срастаются кости в среднем в течение 4–5 недель. Продолжительность этого периода зависит от возраста, тяжести травмы и качества иммобилизации.
| Руки | От 4 до 10 недель | Локтя | От 5 дней до 3 недель |
| Фаланги пальцев | От 2 до 6 недель | Ключицы | От 12 до 15 дней |
| Пальца | До 10 суток |
Снятие гипса возможно только после сращивания перелома. Быстрее срастаются детские кости, но при определенных видах переломов продолжительность ношения фиксатора увеличивается (травмы суставов, смещение отломков). В таких случаях можно снять гипс через 5–6 недель.
Долго образуется костная мозоль на месте перелома у пожилых людей, им рекомендуют носить фиксирующую повязку до трех месяцев. Дольше требуется фиксация сломанной конечности при некоторых заболеваниях, например, вызванных нарушениями обмена кальция и фосфора, патологиями формирования костной ткани.
Ключица, плечевая, лучевая кости быстро срастаются у людей разного возраста. Регенерация плотной костной ткани происходит медленнее, чем губчатой. Долго восстанавливаются травмированные суставы. В любом случае снимают гипс только после того, как образуется костная мозоль на месте перелома.
Как снять гипс в домашних условиях и как это делают в больнице
Процедуру можно выполнить дома, однако надо соблюдать срок, определенный врачом. Для снятия фиксирующей повязки потребуются кусачки, большие ножницы с закругленнымиконцами, нож.
Как снять гипс на ноге
Лучше, если освобождать ногу от фиксирующей повязки будут медики, которые знают, как быстрее выполнить процедуру. При необходимости можно снять гипс самостоятельно. Преимущество обращения в травмпункт или больницу — можно точно установить, сросся ли перелом, с помощью рентгенографии.
Сроки иммобилизации при переломах нижних конечностей
| Стопы | 4–15 | Бедра | 10 суток |
| Лодыжки | 3,5–15 | Пальца | 10 суток |
| Голени | 4–12 |
Чтобы снять гипсовую повязку в домашних условиях, можно использовать острый и прочный нож. Сначала разматывают фиксирующий бинт. Осторожно разрезают твердое вещество, начиная с самого узкого места или конца, удаленного от перелома. Другой вариант — «кромсать» гипс большими ножницами (портновскими).
Оба «сухих» метода освобождения конечности доставляют неприятности в виде вдыхания гипсовой пыли, появления крошек, опасности пораниться острыми предметами. Лучше сначала размочить сухую повязку. Когда вода впитается, гипс немного размягчится, его легче резать.
Если перелом в суставе, то фиксируют два соседних сустава. Гипс накладывают от середины бедра до пальцев ступни. Разрезать повязку сразу всю целиком не получится.
Снимают постепенно кусок за куском, начиная с того места, где легче просунуть ножницы. Чтобы самому избавиться от гипса, надо быть готовым к тому, что это доставит болевые ощущения (необязательно).
Хорошо, если кто-то поможет выполнить трудоемкую процедуру.
Как снимают гипс с руки
Надо предварительно размочить твердую повязку в теплой воде. Эту и последующие манипуляции лучше проводить в ванной комнате. Рекомендуется постелить кусок полиэтилена. Используют большие ножницы с закругленными концами, подойдут портновские.
Как снять гипсовую повязку с руки:
- Дать гипсу полностью размокнуть в воде, в течение 20 минут.
- Если повязка наложена до локтевого сустава, то надо надрезать внизу и вытащить руку.
- Если наложена выше, то срезать по частям, дополнительно смачивая более глубокие слои.
- Действовать острыми ножницами осторожно, чтобы не пораниться.
Гипсовую повязку накладывают после перелома на отечную конечность. По мере сращения костей отек проходит. Перед тем, как снять фиксатор, концы ножниц легко просовывают под повязку и начинают резать. В домашних условиях лучше попросить родных или друзей, чтобы помогли выполнить процедуру.
Как снимают гипс с руки или ноги в больнице
Фиксируют место перелома в травмпункте, там же говорят, на какой срок наложена повязка (в зависимости от сложности перелома). Врач обычно приглашает пациента на прием до снятия гипса, чтобы осмотреть травмированную конечность, дать советы, возможно, отправляет на рентген.
В том, как снимают фиксатор в больнице, нет больших отличий от самостоятельно проводимой процедуры. Разрезают твердую повязку с помощью гипсовых щипцов и ножниц. Вначале под фиксатор просовывают металлический шпатель. Начинают разрезать на той стороне, где расположено больше мягких тканей.
Альтернатива гипсу — ортезы
Жесткая гипсовая повязка имеет много очевидных минусов. Современная медицина располагает альтернативными вариантами. Ортезы предназначены для фиксации и разгрузки поврежденного участка — конечности, сустава. Это дорогостоящие изделия, так как изготавливаются по контуру конечностей конкретных пациентов.
Дешевле полужесткие повязки из синтетических волокон, термопластика. Такой материал после наложения становится упругим, но поддерживает сломанную конечность в правильном положении.
Пластиковый гипс — повязка из полимерных иммобилизующих полос, которые врач тоже сначала смачивает водой, затем бинтует сломанную конечность. Материал высыхает, становится очень прочным, при этом гораздо легче гипса, «дышит», то есть пропускает пар и кислород.
Пластиковые фиксаторы выглядят аккуратно, могут быть снабжены застежкой-молнией. Либо предусмотрены другие возможности снятия повязки. Это важно в тех случаях, когда пациенту с переломом назначены физиопроцедуры.
Некоторые виды упругих повязок можно мочить водой, они не размокают. Другие рекомендуется сушить феном после водных процедур. К сожалению, такие фиксаторы используют не при всех видах переломов, есть ограничения, когда требуется именно «жесткая» иммобилизация.
Пластиковую повязку Скотчкаст затруднительно снять самому в домашних, условиях. Прочный пластик не размокает от теплой воды, его не разрезать ножницами. Надо обратиться в травмпункт, где имеется специальная пилка.
Отличия лангетки от гипса
Лангет или лонгет — съемная гипсовая повязка. Используется для фиксации при несложных переломах, например, пальцев на руке или ноге. Лонгету на предплечье накладывают при переломе лучевой кости в так называемом типичном месте (запястье). А также этот вид фиксации используют при переломе предплечья, плеча.
Укрепляют твердую повязку, похожую на лодочку, желобок, мягким бинтом. Чтобы снять лонгету, достаточно разрезать этот бинт. Можно это сделать самостоятельно или обратиться за помощью в травмпункт.
Что делать после снятия гипса
Надо травмированную конечность, освобожденную от фиксатора, осторожно вымыть. Если нет ран, то смазать увлажняющим кремом для тела. Нередко на месте травмы остаются гематомы, ранки. Можно нанести заживляющую мазь (Бепантен, Декспантенол). Хороший уход поможет восстановить вид кожи, упражнения сделают мышцы упругими.
После того как сняли гипс в травмпункте, обычно направляют на контрольное обследование. По его результатам врач назначит реабилитационные процедуры, лекарства, которые способствуют заживлению, кровообращению, укреплению травмированной конечности.
Хорошо помогают массаж, парафиновые или озокеритовые ванночки, растирания бишофитом. Они возвращают мышцам подвижность, усиливают лимфо— и кровоток. А также благодаря процедурам быстрее рассасываются гематомы.
Большое значение для реабилитации имеет лечебная физкультура — специальный комплекс упражнений. Они способствуют восстановлению метаболизма и подвижности. Лечебную гимнастику выполняют под контролем специалиста.
Смотрите видео по теме статьи
Если несложный перелом зажил, нет возможности обратиться в больницу, то можно снять гипс дома. Используют для разрезания твердого фиксатора большие ножницы. После снятия повязки рекомендуется заняться реабилитацией, пройти курс восстановительных процедур, чтобы не было в дальнейшем боли, отеков и других проблем с травмированной конечностью
Источник: https://perelomkocti.ru/reabilitatsiya/kak-snyat-gips-v-domashnih-usloviyah
Лечение пролежней под гипсом
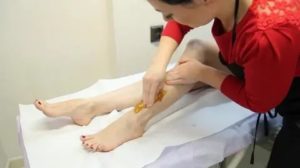
Пролежень (медицинский термин – Decubitus) – участок омертвевшей ткани различной степени глубины поражения. Развиваются пролежни вследствие длительного сдавливания мягких тканей и, как следствие, нарушения микроциркуляции крови и лимфы в пораженном участке.
В первую очередь страдают те участки поверхности тела, которые не имеют мышечной «подложки» или она очень тонкая. Классические места образования декубитуса – это те, где кожа с подкожно-жировой клетчаткой прилежит к поверхности кости (пятки, крестец, ягодицы, область лопаток и затылок).
Пролежни могут образоваться и под гипсовыми повязками.
Причины образования
Пациенты, получившие множественные травмы (например, перелом позвоночника и костей конечностей), которым был наложен гипс, при неблагоприятных обстоятельствах могут быть подвержены образованию некрозов как на открытых участках тела, так и под гипсовыми повязками.
Пролежни под гипсом образуются в случаях, когда:
- неправильно смоделирована гипсовая повязка (чрезмерно плотно прилежит к поверхности загипсованного участка);
- при наложении фиксирующей повязки под нее попали крошки гипса;
- ватная подложка под гипсом свалялась, образовав комки;
- сохранилась или попала влага под повязку (недостаточно просох гипс после наложения, намочили во время водных процедур и т.д.).
У ослабленных лежачих больных, тяжелых соматически, пролежни от гипса могут появиться вследствие:
- возрастного ухудшения кровоснабжения тканей в связи с заболеваниями сердца и сосудов;
- анемии;
- ухудшения нервной трофики (особенно это касается пациентов с сахарным диабетом и повреждениями спинного мозга);
- низкого содержания белка в диете.
Если пациент полностью неподвижен, имеет тяжелые общие заболевания, ухудшающие кровоснабжение органов и тканей, нарушения обмена веществ, избежать появления декубитуса практически невозможно.
Признаки образования пролежней под гипсовой повязкой
При открытом переломе при наложении гипсовой повязки оставляют смотровое окошко для наблюдения за состоянием кожных покровов.
При закрытых переломах диагностика начинающихся пролежней основана на жалобах больного и осмотре не закрытых гипсом участков конечности.
Подозрение на образование декубитуса под гипсом возникает и в тех случаях, когда больной жалуется на ощущение «мокнутия» под повязкой, появляется кровянистое или светлое отделяемое из-под повязки, присутствует неприятный гнилостный запах.
При подозрении на развитие осложнения делают смотровое окошко в гипсе или снимают гипсовую повязку.
Стадии развития некротического процесса
В случае развития осложнения признаки соответствуют стандартным степеням классификации пролежней:
| Ишемия – комплекс изменений в тканях, в основе которого лежит недостаток кровоснабжения. Клинически проявляется: жалобами больного на боли, парестезии («мурашки») в загипсованной конечности. В месте сдавления появляется первичное локальное побеление кожи, которое быстро сменяется покраснением с синюшным оттенком. Область пролежня отечная, холодная на ощупь. Стадия обратима при вовремя принятых адекватных лечебных мероприятиях | |
| 2. Поверхностный некроз кожи | Собственно, омертвение (некроз) кожи на фоне более грубых нарушений микроциркуляции на уровне артериол, сопровождающийся мацерацией (отслойкой эпидермиса). На этой стадии образуется пузырь, заполненный жидкостью |
| 3.Глубокий некроз кожи и подкожно-жировой клетчатки | Процесс захватывает всю толщу кожи и подкожно-жировую клетчатку, доходя до фасциальной оболочки подлежащих мышц, но не повреждая ее |
| 4. Глубокий некроз кожи, подкожно-жировой клетчатки и подлежащих тканей | Омертвение доходит до поверхности кости, разрушая мышцы, связки и сухожилия. На этом этапе часто присоединяется инфекция и развивается гнойное расплавление тканей |
Без лечения некротический процесс проходит последовательно все стадии.
Важно! Необходимо незамедлительно получить консультацию ортопеда или хирурга, как только больной пожалуется на боли, покалывание, «мурашки» под гипсом, а также если появится отек, покраснение или синюшность доступных для наблюдения частей поврежденной конечности.
Типичные места появления пролежней под гипсом
Легче всего пролежень под гипсом появляется в местах, где костные выступы соприкасаются с внутренней поверхностью гипса. Пролежни от гипса на руке чаще всего появляются:
- в области плечевого сустава;
- в области локтевого сустава;
- в области лучезапястного сустава;
- в области мелких суставов кисти.
Пролежни под гипсом на ноге склонны образовываться в областях:
- коленного сустава;
- голеностопного сустава (лодыжка);
- мелких суставов пальцев ног.
Также на ноге у лежачих больных может образовываться пролежень на пятке после гипса.
Кроме того, при попадании крошек гипса или комковании ватной прокладки под гипсовой повязкой могут начинаться некротические изменения в нетипичных местах.
Профилактика появления пролежней под гипсом
Все заболевания и осложнения легче предупредить, чем лечить. Пролежни – не исключение. И, если степень плотности прилегания повязки может контролировать только врач при наложении гипса, остальные моменты контролируются лицами, осуществляющими уход за лежачим больным.
Меры профилактики:
- После наложения гипса необходимо дать ему хорошо просохнуть, для этого не рекомендуется накрывать одеялом загипсованную конечность 2-3 дня. При водных процедурах область гипса прикрывать целлофаном, избегать затекания воды под повязку.
- Организовать полноценное питание пациента с достаточным содержанием белка, витаминов и минералов – в первую очередь, кальция и железа.
- Постоянный уход: очищение, обработка кожи спиртосодержащими жидкостями (это могут быть камфорный или салициловый спирты, водка, смесь 1:1 водки с шампунем, специализированные лосьоны), адекватное увлажнение кожи.
- Стимуляция кровоснабжения – массаж поврежденной конечности вне зоны пролежня.
- Соблюдение общих правил ухода для лежачих боьных и использование специальных приспособлений: противопролежневого матраца, резиновых кругов, поролоновых валиков и подушек, частое изменение положений тела.
Лечение пролежней
Избежать появления пролежней под гипсом при переломах у лежачих больных крайне тяжело. Кроме того, по статистике, пролежни появляются у 80% всех пациентов с открытыми переломами, вследствие неизбежного при этом виде травмы повреждения сосудов и нервных стволов. В результате родственники вынуждены обращаться к врачу с вопросом: «Под гипсом образовались пролежни что делать?».
Важно! Назначением лекарственных средств для лечения пролежней 2 степени и выше должен заниматься врач.
Для успешного лечения декубитуса под гипсом у лежачего больного необходимо:
- Устранить причину возникновения. При неправильно смоделированной повязке врач снимает гипсовую повязку и принимает решение о дальнейшей тактике лечения. До снятия гипса активные лечебные мероприятия для лечения пролежней неосуществимы.
- Активно продолжать общие мероприятия профилактики.
- Выполнять назначения врача по приему препаратов, улучшающих периферическое кровоснабжение.
После снятия гипса:
- На первой стадии развития пролежня – обработка поверхности спиртосодержащими жидкостями, массаж вне пределов зоны поражения. Допустимо применение мазей типа Левомиколь, Вишневского, Бепантен. Недопустимы компрессы, примочки. Продолжаются активные профилактические мероприятия.
- На второй и последующих стадиях может потребоваться хирургическая санация раны, решение о дальнейшей тактике ведения принимает врач.
Как дополнительную меру при лечении пролежней 1-2 степени можно использовать средства народной медицины:
- эфирные масла – камфорное, облепиховое, пихтовое, чайного дерева. Обрабатывают пораженные участки 2-3 раза в день;
- сок растений – календулы, алоэ, каланхоэ, столетника, медуницы. Смазывают места пролежней 2-3 раза в день;
- отвары растений – ромашки, шалфея. Применяют для обмывания пораженных участков, не давая отвару затекать под гипсовую повязку;
- спиртовые растворы ромашки, календулы, прополиса – для обработки поверхности кожи.
Важно! В настоящее время ионообменные препараты, такие как: Хлоргексидин, Повидон, Йодинол не применяют в связи с их способностью влиять на стабильность мембран клеток, снижать их устойчивость к проникновению бактерий и уничтожать защитные иммунные клетки в очаге повреждения. Также не применяют перманганат калия и бриллиантовый зеленый из-за их способности повреждать клеточные структуры кожи.
Пролежни после гипса являются поздним осложнением состояния после наложения фиксирующей повязки. При появлении самых первых признаков или жалоб больного необходима консультация травматолога или хирурга – возможно, гипсовую повязку необходимо будет сменить.
125
Источник: https://lezhachi-bolnoi.ru/zabolevania/prolezhni-pod-gipsom/
Как правильно снять гипс в домашних условиях

- Особенности гипсовых повязок
- Правила снятия
- Выводы
- по теме
Гипсовая повязка накладывается для фиксации конечности после перелома. Делается это в медицинском учреждении. Носится она от 3 недель до 2–3 месяцев в зависимости от возраста больного и тяжести травмы.
Снимают гипс тоже в медицинском учреждении специальными инструментами. Но при необходимости можно сделать это дома самому. Но предварительно нужно проконсультироваться с врачом и сделать рентген, чтобы убедиться, что кость срослась.
Есть определенные правила, соблюдение которых поможет избежать осложнений.
Особенности гипсовых повязок
Уже около 150 лет для иммобилизации конечностей при переломах и вывихах суставов применяют гипсовые повязки. Они недорогие, их быстро накладывать, и можно хорошо зафиксировать место травмы. Это способствует эффективному заживлению.
Но у стандартной гипсовой повязки есть немало недостатков. Гипс тяжел и неудобен, ограничивает передвижение. Из-за этого могут развиваться контрактуры, и необходим длительный период реабилитации.
Он не пропускает воздух, а крошки, которые образуются при любом движении, раздражают кожу и вызывают сильный зуд. Недостатком является то, что повязку нельзя мочить, так как гипс от этого размокает и деформируется.
Он плохо пропускает рентгеновские лучи, что затрудняет контроль врача за срастанием костей.
Ученые разрабатывают современные и эффективные фиксирующие повязки. В последнее время часто гипс заменяют пластиком. Он легкий, воздухопроницаемый и прочный. Полимерный гипс хорошо пропускает рентгеновские лучи. Преимуществом его перед обычным является то, что в нем можно купаться, он не утяжеляет конечность и с ним легко передвигаться. Единственный его недостаток – его сложно снимать.
Правила снятия
Для снятия любой гипсовой повязки нужно обратиться к врачу. Только специалист определит, можно ли избавляться от фиксатора. Ведь кость обязательно должна срастись, иначе могут быть осложнения.
Важно: рекомендуется снимать гипс после проведения рентгенографии. Снимок должен показать, что кость срослась правильно, и в фиксаторе больше нет необходимости.
Через сколько времени можно снимать гипс, зависит от тяжести травмы, ее места и возраста больного. Обычно накладывается такая повязка на срок от 20 дней до 3 месяцев. Если время вышло и рентген показывает, что кость срослась, от нее можно избавляться.
Иногда бывает, что время снятия гипса подходит, а больной не может обратиться к врачу. Возможно, до больницы далеко ехать или нет возможности до нее добраться. В этом случае разрешается снять повязку дома. Но делать это можно, когда перелом был без смещения, без осколков или открытых ран. Нельзя самостоятельно избавляться от нее при наличии спиц или после других операций.
После сложных травм избавляться от повязки можно только в медицинском учреждении.
Чтобы самостоятельно снять такую повязку правильно и без осложнений, нужно предварительно выяснить, как это нужно делать. Нельзя торопиться, так как травмированная конечность становится чувствительной. Процедуру проводить нужно медленно и аккуратно, так как велик риск травмирования кожи. Ведь для снятия такой повязки применяются острые ножницы и ножи.
Как разработать руку после перелома
Есть несколько правил, которые необходимо соблюдать, чтобы правильно и безболезненно избавиться от фиксирующей повязки:
- ее предварительно нужно намочить, снимать гипс насухую сложнее;
- при использовании острых ножей или ножниц нельзя направлять их с внешней стороны внутрь, так как можно травмировать кожу;
- при снятии повязки с руки рекомендуется воспользоваться чьей-нибудь помощью;
- этот процесс очень длительный, поэтому стоит запастись терпением, часто на это уходит несколько часов.
После избавления от повязки нужно протереть кожу разбавленным спиртом или другим антисептиком. Можно нанести какой-нибудь скраб для тела, чтобы отшелушить омертвевшую кожу. Это поможет полностью удалить кусочки и крошки гипса. После этого кожу смазывают увлажняющим кремом.
Как снять с ноги
Если кость срослась и врач разрешил снимать гипс, делать это можно самому. Обычно после травм нижних конечностей фиксирующая повязка носится не менее месяца. При травмах стопы не разрешают ее снимать около 2 месяцев. Избавляться от нее можно после проведения рентгена. И делать это нужно в медицинском учреждении.
Но все же многим приходится снимать гипс с ноги в домашних условиях. Если изучить технику проведения процедуры, сделать это будет несложно. Есть два варианта избавления от повязки: после размачивания и насухую. Рекомендуется предварительно ее размочить. Гипс будет сильно пачкаться, поэтому лучше делать это в ванной.
Чтобы процедура прошла без осложнений, нужно соблюдать последовательность действий.
- Намочить толстое полотенце в горячей воде и обмотать повязку.
- Так нужно посидеть минут 20, чтобы она хорошо пропиталась водой.
- Потом, используя острые ножницы с закругленными концами, нужно разрезать повязку.
- Делать это лучше по кусочкам, постепенно отламывая размягченный гипс.
- При необходимости более глубокие слои нужно размачивать.
Легче снимать такую повязку после размачивания.
Снять гипс насухую намного сложнее и больнее, так как он прилипает к волоскам. Эта процедура болезненна, поэтому рекомендуется использовать примочки с теплой водой. Сухой гипс режут специальным ножом или ножницами. Делать это нужно аккуратно, чтобы не поранить кожу. Снимают его по кусочкам, постепенно освобождая конечность.
Внимание: сложнее это сделать, если повязка в области голеностопного или тазобедренного сустава.
Переломы на верхних конечностях обычно срастаются быстрее. Поэтому снимать повязку с руки часто можно уже через 3–4 недели после травмы. Особенностью процедуры является то, что самому это сделать почти невозможно, даже с левой руки. Нужно воспользоваться помощью друзей или родных.
Предварительно гипс нужно размочить в тазу или обмотав его полотенцем. Размоченный гипс становится мягким и легко режется. Легче всего снимать повязку, если она наложена до локтевого сустава. Ее нужно только надрезать и вытащить руку. Если повязка наложена выше, нужно разрезать ее по кусочкам.
Как снимать полимерный гипс
Снять пластиковый гипс самостоятельно не получится. Он прочнее обычного, не размокает от воды, обычные ножницы его не берут. Для избавления от него используют специальную осцилляторную пилу. Под линию разреза обязательно подкладывают металлический шпатель, чтобы не поранить кожу.
В домашних условиях сделать это невозможно: нет инструментов, навыков проведения этой сложной процедуры. Поэтому для избавления от пластикового гипса необходимо обратиться в медицинское учреждение.
Выводы
Снятие гипса – это сложная и ответственная процедура. Проводить ее нужно в медицинском учреждении. Но при необходимости снять повязку с ноги или руки после несложного перелома разрешается самостоятельно. Если делать все медленно и осторожно, соблюдая все правила проведения процедуры, можно успешно избавиться от нее.
Источник: https://sustavik.com/raznoe/kak-pravilno-snyat-gips-domashnih-usloviyah
Фликтена на коже

Фликтена – это проявление дерматита.
Она представляет собой дряблый пузырь — серозно-экссудативное поражение поверхностного слоя кожи (эпидермиса) с очагом воспаления вокруг.
Если не лечить фликтену, бактерии могут проникнуть в глубокие слои кожи и вызвать абсцесс.
Как появляется образование
Обычно причина образования фликтены – гемолитический стрептококк. Это патогенный микроорганизм, в норме обитает у человека в дыхательных и пищеварительных путях, чаще всего в толстом кишечнике и полости рта.
В эпидермис стрептококк проникает через мелкие трещины кожи. При наличии благоприятных условий, активно размножается и провоцирует образование фликтены.
Провоцирующие факторы:
- нарушение микроциркуляции;
- плохой приток кислорода;
- перегревание или переохлаждение;
- длительное обездвиживание конечности;
- снижение иммунитета;
- частые простудные заболевания;
- системные патологии.
Инфицирование происходит при контакте с кожей больного человека либо при самозаражении (перенос микроба из нормального места обитания в поврежденную область).
Проявления фликтены
Фликтена – самый главный симптом стрептококкового импетиго. Появляется она в виде плоского, поверхностного высыпания на коже лица, головы, рук или ног. Элемент окружен воспалительным венчиком красного цвета. Размер от 1-2 мм до нескольких сантиметров. Если фликтены сливаются вместе, может быть и больше.
Под эпидермисом видно содержимое пузыря. Вначале оно прозрачное, затем мутнеет. Если на данном этапе пузырь вскрыть, то появится розовая влажная эрозия.
Постепенно фликтена покрывается коркой серо-желтого цвета и подсыхает. Через 3-5дней корочка легко отторгается самостоятельно. Под ней – бледно-розовая кожа. Через время цвет сравняется с соседними участками. Обычно элемент сыпи заживает без образования рубца.
Сыпь приносит неприятные ощущения:
- болезненность при касании;
- зуд;
- жжение кожи.
У детей клиническая картина более тяжелая, часто присоединяется:
- увеличение лимфоузлов;
- слабость;
- повышение температуры;
- снижение аппетита.
Расчесывать фликтену нельзя, это приводит к повреждению наружной оболочки и наслоению дополнительной инфекции. Если травма все же произошла, обработайте поврежденный пузырь раствором антисептика и наложите стерильную повязку.
Фото фликтена
Сложность в лечении фликтены – повторное самозаражение. Микробы легко рассеиваются на здоровые участки кожи, вызывая появление все новых и новых элементов сыпи.
Прежде чем выбрать метод терапии, нужно верно поставить диагноз. Для этого стоит обратиться к врачу-дерматовенерологу.
После осмотра доктор назначит дополнительное исследование: анализ содержимого пузыря на наличие стрептококка. После того, как микроб обнаружен, можно правильно выбрать препараты для лечения.
Лечение сыпи
Если заболевание протекает в легкой форме, можно обойтись местными методами терапии.
- Обработка пораженной и здоровой кожи растворами антисептиков: бриллиантовый зеленый, 2% борный и 3% салициловый спирт, фурациллин, хлоргескидин – 2-3 раза в сутки.
- Чтобы избежать рассеивания бактерий, кончики пальцев и край ногтя смазывают 2% раствором йода.
- Антибактериальные мази наносятся на пораженные очаги дважды в день – Левомицетин, Меколь, Банеоцин, Тетрациклин, Синтомицин.
- Мази и пасты с антисептическим и противовоспалительным эффектом – Цинковая, Серная, Салициловая, Ихтиоловая – 1-2 раза в день. Они хорошо подсушивают кожу.
- Гормональные наружные средства – очень быстро снимают отек и боль. Назначают Акридерм, Элоком, Гидрокортизон. Длительное применение таких мазей приводит к атрофии кожного покрова.
- Противоаллергические препараты, чтобы убрать кожный зуд – Тавегил, Лоратадин, Фенкарол, Парлазин.
- Витамины С и Р.
- Народные средства в качестве антисептиков – отвары ромашки, календулы, шалфея, коры дуба.
- В тяжелых случаях антибиотики назначают для приема внутрь – Флемоксин Солютаб, Флемоклав, Кларицин, Азитрокс.
Во время лечения нельзя мыться. Также стоит ограничить прямой контакт с другими людьми. Дети не посещают сад или школу. Взрослые отправляются на больничный лист. Предметы личного пользования обрабатываются антисептиком.
Что делать, если фликтена образовалась под гипсом
Очень часто фликтена формируется под гипсом. Это связано с травмой кожи во время перелома. После наложения гипс плотно прилегает к коже, затрудняя воздухообмен. Местная температура повышается, и создаются все условия для размножения бактерий.
Воспаление иногда развивается и в том случае, когда гипс неплотно прилегает к коже, постоянно смещается и натирает. Не смотря на то, что пузыри не несут сильной опасности, гипсовую повязку придется снять во избежание осложнений.
Фликтены обрабатывают, подсушивают и гипс накладывают заново. Только теперь на месте высыпаний оставляют окошко, чтобы лечить пораженные участки. Если новая повязка не гарантируют абсолютную неподвижность конечности, лучше соблюдать постельный режим., чтобы избежать смещения отломков.
Профилактика образования фликтены
Соблюдайте чистоту кожных покровов, принимайте душ дважды в день, меняйте нательное и постельное белье по мере загрязнения. Выбирайте одежду из натуральных тканей, она защитит кожу от трения и перегревания. Не забывайте про правильное питание и здоровый образ жизни.
Самое главное, не занимайтесь самолечением. Помните, что даже если заболевание на первый взгляд кажется не опасным, оно может привести к тяжелым осложнениям. Только специалисту под силу поставить правильный диагноз и выбрать эффективные препараты.
Чтобы увидеть новые комментарии, нажмите Ctrl+F5
Источник: http://xn----btbfgpcpblyt3f.xn--p1ai/fliktena-na-kozhe/
Пролежень под гипсом: причины, лечение и профилактика
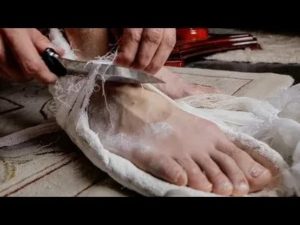
Пролежень – это локальный участок отмерших клеток мягких тканей и кожи. Он образуется вследствие длительного нарушения кровоснабжения.
Такой ограниченный участок, лишенный поступления питательных веществ из крови и лимфы, сам становится питательной средой для инфекций, а значит для интоксикации.
Зачастую на последних стадиях пролежень доставляет более тяжелые страдания пациенту, чем его основное заболевание. Пролежни нередко образуются под гипсом, лечение затруднено, так как свободный доступ к коже ограничен.
Признаки пролежневого процесса
В месте начинающего пролежня возникают неприятные ощущения, похожие на покалывания.
Такие ощущения появляются из-за застоя лимфы и крови, нервные окончания испытывают дефицит питания, возникает небольшая внутренняя отечность.
Затем пациент чувствует онемение, оно возникает через два-три часа после покалывания. Пациента с гипсовой повязкой нужно не только осматривать, но и обращать внимание на жалобы.
Обратите внимание! Гипсовая повязка должна быть правильно наложена, чтобы исключить излишнее давление на ткани. Свободные от гипса части тела должны иметь здоровый оттенок.
Например, если пальцы имеют синюшный оттенок при переломе ноги – это говорит о нарушении кровообращения и чрезмерном сдавливании. В этом случае гипсовую повязку необходимо наложить снова, но уже правильно, чтобы исключить возникновение пролежней после воздействия гипса.
Пролежни под гипсом сложно определить, визуальный осмотр практически невозможен. Если у пациента открытый перелом, то статистика по возникновению пролежней неутешительна и составляет более 80%. Поэтому при наложении гипсовой повязки оставляют небольшое «окошко», просвет в гипсе, чтобы можно было производить осмотр и обработку открытой раны.
Визуально определить начальную стадию можно по изменению цвета кожи, небольшой отечности, появление мелких ранок и трещин. Такой просвет в повязке позволяет снизить риск образования пролежня под гипсом и ускорить процесс восстановления трофики тканей.
В случаях закрытого перелома, если возникают неприятные ощущения у больного, то в гипсе делается просвет и производится осмотр, при этом полностью снимать гипс не рекомендуется, чтобы не нарушалась иммобилизация места перелома.
Обработка и лечение
Лечение любого пролежня начинается с обеспечения грамотного гигиены пациента, также если это касается пролежня, появляющегося под гипсом. Необходимо обеспечить обработку ран, исключить попадание инфекции извне, с помощью наложения стерильной повязки с лечебными препаратами.
Обработку пролежневых повреждений подразделяют на три этапа:
- Гигиенический – основная цель содержать кожу в нормальном физиологическом состоянии. Уровень влажности, удаление физиологических выделений с кожных покровов, смягчение, все эти параметры должны обеспечиваться в полном и оптимальном объеме, особенно для профилактики образования пролежней от гипса.
- Профилактический – уход за кожей должен быть постоянным, стимулирующим кровообращение и восстановление чувствительности тканей.
- Лечебный – используются медикаментозные препараты или народные средства, с помощью которых производят терапию.
Препараты для обработки пролежней под гипсом, это:
- Медикаменты, назначаемые врачом в условиях стационара или при домашнем уходе.
- Народные средства – различные отвары трав, настойки, масленые составы.
Медикаменты
Наиболее эффективное средство для обработки покраснений, ран и трещин – это Хлоргексидин.
Это средство не пересушивает кожу, обрабатывать рекомендуется сразу с флакона, чтобы не задевать пролежень лишний раз тампонами.
Важно! Нужно полностью исключить для обработки пролежней под гипсом йод, зеленку, раствор марганцовки и перекись водорода.
Раствор йодопирона 0,5% – это антисептик нового поколения, который уменьшает присутствие гноя в ранах и при такой концентрации не пересушивает ее поверхность.
Раствор диоксидина в концентрации 1% воздействует на штаммы бактерий, устойчивых к действию антибиотиков, эффективно очищает рану от инфекционного содержимого и улучшает процесс регенерации тканей.
Эффективно действуют на раны с гноем мази с антибиотиками в составе – это Левомеколь, Левосин, Аргосульфан и их аналоги.
На пролежни под гипсом размещают закладку с мазью, ее можно оставлять там не более чем на сутки. Для абсорбции отмерших клеток и гноя применяют препараты на основе ферментов – это Ируксол, Химотрипсин, Ируксоветин.
При небольших концентрациях гноя в пролежнях от гипса применяют мазь Вишневского, Тетрациклиновую, Синтомициновую мази.
После очистки пролежней под гипсом от гноя применяют ранозаживляющие и восстанавливающие препараты – мази и аэрозоли на основе Декспантенола, Солкосерил, Биосептин.
Народные средства
Пролежни от гипса хорошо поддаются лечению средствами народной медицины. Основное место в этих средствах занимают масла и настои трав.
Важно! Рецепты народной медицины не являются основными средствами лечения, а служат лишь дополнением к медикаментозной терапии.
Камфорное мало снимает болевые ощущения, улучшает обменные процессы лимфы и крови в тканях. Повязку из камфорного масла следует положить на пролежень под гипсом на всю ночь. Утром снять и аккуратно протереть влажной губкой.
Облепиха является мощным ранозаживляющим средством, а ее масло практически панацея не только от ожогов, но применяется и для наложения в виде повязок на пролежни от гипса. Обладает хорошими ранозаживляющими свойствами, причем можно не только смазывать пораженное место, но и применять масло перорально, в качестве витаминного и иммуностимулирующего средства.
Отвары трав бузины, календулы, коры дуба, ромашки аптечной, зверобоя, березовых почек используются в виде примочек на места повреждений кожных покровов, а также ими можно обмывать больного.
Лечение пролежней после гипса – это сочетание различных методик и препаратов и такая терапия имеет строго индивидуальные рекомендации, потому что нет одного общего рецепта, который поможет абсолютно всем пациентам одинаково эффективно.
Профилактические меры
Пролежни после гипса легче предотвратить, чем долго и дорого лечить. Действенные меры это:
- Отслеживание состояния больного, постоянный мониторинг и анализ поступающих жалоб пациента, так как визуальный осмотр под гипсовой повязкой затруднен, то основанием для удаления ее части служат описание гаммы ощущений больного.
- Постоянная смена постельного и нательного белья, строгое соблюдение туалета пациента.
- Обязательный прием препаратов с содержанием кальция, в повышенных концентрациях для недопущения ломкости костей и окончательному заживлению переломов. Рацион питания пациента, у которого возникли пролежни после гипса, должен быть максимально обогащен витаминами (С, Д, А и Е) и минералами (железом и цинком).
- Применение специальных подкладных средств уменьшающих давление на ткани.
Итак, лечение и профилактика пролежневых образований у лежачих больных, возникающих в период ношения гипса, имеет свои особенности, которые нужно учитывать для достижения эффективного и длительного результата.
125
Источник: https://zabota-doma.ru/zabolevania/prolezhni/prolezhen-pod-gipsom/







