Какие шансы забеременеть при ЭКО
В современном мире повсеместно растет количество пар, которые не могут зачать ребенка. К счастью, на сегодняшний день бесплодие не является приговором. Основной метод лечения бесплодия – экстракорпоральное оплодотворение. Основной вопрос, который задает каждая семейная пара, решившаяся на протокол: какие шансы при эко забеременеть и родить здорового малыша?
Что такое экстракорпоральное оплодотворение?
ЭКО представляет собой забор у женщины созревших яйцеклеток, оплодотворение их в лабораторных условиях и помещение в матку для развития беременности.
Протокол ЭКО состоит из следующих этапов:
- уколы гормонов для стимуляции роста яйцеклеток (до 8–10 штук);
- забор яйцеклеток при помощи пункции;
- оплодотворение яйцеклеток спермой в лабораторных условиях;
- доращивание эмбрионов до возраста 2–5 суток в специальном инкубаторе;
- отбор 1–3 эмбрионов без генетических отклонений и помещение их в матку;
- поддерживающая гормональная терапия до того момента, пока не станет ясно, наступила беременность или нет;
- ведение беременности с учетом способа зачатия.
Успешность искусственного оплодотворения в цифрах
Исследования, проводимые по всему миру, показали, что беременность после первого протокола ЭКО наступает в 40% случаев. С каждой попыткой искусственного оплодотворения шанс зачать ребенка растет.
После четвертого протокола беременность наступает у 8 из 10 женщин. Затем количество успешных исходов снижается с каждой попыткой. Однако есть женщины, которые забеременели после 10 процедуры экстракорпорального оплодотворения.
40 процентов – это средняя цифра.
Шансы на положительный результат повышаются после каждой процедуры в протоколе. Если женщине удалось сделать гормональную стимуляцию, то еще могут быть проблемы на этапе оплодотворения или подсадки. Если эмбрионов уже удалось поместить в матку, то вероятность успеха уже значительно выше.
Развитие медицины не стоит на месте и результативность лечения бесплодия методом экстракорпорального оплодотворения повышается с каждым годом.
Что именно влияет на результат?
Не все пары имеют одинаковые шансы на успешное лечение. От каких факторов зависит результативность процедуры?
- Возраст. У молодой женщины после первой попытки ЭКО беременность наступает в 6 случаях из 10, у женщины после 40 лет – в 6–10 случаях из 100. С возрастом снижается и качество спермы. Обычно процедуру не проводят женщинам старше 42 лет.
- Диагноз. При непроходимости маточных труб шанс на успех очень высок, а при обширном эндометриозе или двурогой матке добиться зачатия будет сложнее.
- Подготовка к процедуре. Перед проведением протокола ЭКО необходимо сдать все требуемые анализы и пролечить сопутствующие заболевания. Шансы на успех зависят как от профессионализма врача, так и от исполнительности пациентки.
- В случае плохого качества спермы можно повысить вероятность зачатия, проведя предварительный выбор подходящих сперматозоидов (подвижных, правильной формы).
- Образ жизни, наличие вредных привычек. Важно не нервничать и правильно питаться, отказаться от курения, алкоголя и употребления наркотиков. Чем благоприятнее созданные условия, тем выше вероятность, что женщина забеременеет.
ПОЛЕЗНАЯ ИНФОРМАЦИЯ: Как и кому можно сделать эко по полису омс
Удачное зачатие – это только половина пути
В обществе распространено мнение, что ЭКО часто становится причиной невынашивания беременности (остановки развития плода, выкидыша). Действительно, при экстракорпоральном оплодотворении это случается чаще, чем при естественном зачатии.
Существуют две основные причины:
- Процедуре оплодотворения подвергаются женщины более зрелого возраста, с проблемами со здоровьем, которые и так входят в группу риска по невынашиванию.
- Подготовка к ЭКО включает в себя введение гормональных препаратов, которые могут ослабить эмбрион.
Но процедура предполагает и меры для поддержания беременности:
- выбор для подсадки жизнеспособных эмбрионов без генетических отклонений,
- мощная гормональная поддержка после переноса эмбрионов.
Следует помнить о том, что даже при низкой вероятности положительного исхода процедуры проведение экстракорпорального оплодотворения повышает шансы на рождение здорового малыша, в то время как пассивное ожидание эту вероятность только снижает.
: Шансы на успех при зачатии Какие шансы забеременеть при ЭКО Ссылка на основную публикацию
Источник: https://EkoVsem.ru/vse-osnovnye-voprosy/eko-kakie-shansy.html
30 вопросов про ВИЧ, ответы на которые нужно знать каждому

Хотя ложноположительный результат встречается нечасто, для проверки полученных результатов необходимо провести контрольный тест, то есть повторить анализ. Вероятность получения двух ложноположительных результатов теста крайне низка. Если первый тест проводился в домашних условиях, для выполнения повторного анализа обратитесь к врачу или в медицинскую лабораторию.
2. Если у моего партнера отрицательный результат теста на ВИЧ, то он не инфицирован?
К сожалению, получение ложноотрицательного результата также возможно. Если у вашего партнера отрицательный результат теста на ВИЧ, а у вас дважды положительный, ему (ей) необходимо провести повторное тестирование. Согласно информации, взятой с AIDS.
gov (информационный портал по ВИЧ/СПИДу), вероятность получения ложноотрицательного результата анализа зависит от промежутка времени между возможным заражением ВИЧ-инфекцией и моментом проведения теста: «Для наступления сероконверсии требуется определенное время.
Сероконверсия — это выработка специфических антител в ответ на появление ВИЧ. Этот процесс занимает от двух недель до шести месяцев после инфицирования. Работа диагностической тест-системы направлена на обнаружение антител.
Таким образом, если вы получили отрицательный результат теста на ВИЧ-инфекцию в течение трех месяцев после последнего контакта с возможным источником инфекции, специалисты Центра контроля и профилактики заболеваний рекомендуют провести повторное тестирование через три месяца после первого скринингового анализа.
Отрицательный результат указывает на отсутствие инфицирования в результате контактов, произошедших более полугода назад. Точность негативного результата не вызывает сомнений, если в течение последних шести месяцев вы не подвергались риску заражения ВИЧ-инфекцией».
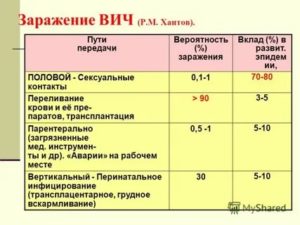
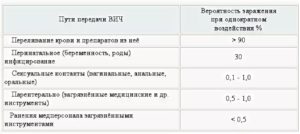
3. Как я мог получить ВИЧ?
Вам придется неоднократно задавать этот вопрос и отвечать на него. Скорее всего, вы инфицировались в результате контакта с кровью или спермой ВИЧ-положительного человека.
К наиболее распространенным путям передачи ВИЧ относятся незащищенный анальный или вагинальный секс, а также совместное использование шприцев и игл (независимо от того, какое вещество вводится: наркотик или лекарственный препарат типа гормонов для коррекции пола).
Согласно данным Центра контроля и профилактики заболеваний, инфицирование ВИЧ может произойти при контакте с кровью и ее препаратами, в результате переливания крови или трансплантации органов, хотя «принятые в США жесткие процедуры отбора при сдаче крови и донорстве органов сводят этот риск к абсолютному минимуму».
4. Это моя вина?
Нет. ВИЧ — это не способ кармического наказания. Это вирус, который передается от человека к человеку. Определенные действия могут увеличивать риск инфицирования, но это по-прежнему не делает вас «ответственным» за заболевание. Мы же не обвиняем больных сахарным диабетом II типа или раком легких, хотя развитие этих заболеваний в большинстве случаев можно было предотвратить.
5. Но я думал, что активные партнеры не могут заразиться ВИЧ?
Действительно, вероятность инфицирования ВИЧ для активного партнера значительно ниже как при анальном, так и при вагинальном сексе.
Согласно данным одного исследования, проведенного в 2012 году, для партнеров, занимающих активную позицию при анальном сексе, характерно снижение риска заражения на 86 процентов.
Однако это не отменяет того факта, что активные партнеры могут инфицироваться и инфицируются ВИЧ при незащищенных половых контактах.
6. Правда ли, что у многих ВИЧ-положительных людей есть гепатит С?
Да. В США от 25 до 30 процентов людей, живущих с ВИЧ, имеют гепатит С (или ВГС). Это вызывает серьезную озабоченность, так как ВИЧ ускоряет распространение ВГС в организме, что приводит к более раннему развитию цирроза и терминальной стадии заболевания печени.
Согласно данным Бюро профилактики и борьбы со СПИДом в Лос-Анджелесе, к путям передачи ВГС относятся совместное использование игл или предметов личного пользования с остатками крови (бритвенные или маникюрные принадлежности, зубные щетки, глюкометры), нестерильный инструментарий для татуировок и пирсинга или сексуальные контакты без использования презерватива с человеком, инфицированным ВГС. Риск заражения гепатитом С увеличивается при жестком сексе, большом количестве сексуальных партнеров, а также при наличии ВИЧ или заболеваний, передающихся половым путем. Есть и хорошие новости: хотя вакцина против ВГС пока не разработана, существуют современные эффективные методы лечения гепатита С. При неэффективности одного вида лечения доступны альтернативные варианты терапии, которые могут помочь. Обязательно проконсультируйтесь со своим врачом.
7. Если я ВИЧ-положительный, значит у меня СПИД?
Нет, это не так. Люди и даже представители средств массовой информации очень часто путают ВИЧ со СПИДом или используют эти понятия как синонимы. СПИД, или поздняя стадия ВИЧ-инфекции, никогда не разовьется у большинства ВИЧ-положительных людей, живущих в США.
ВИЧ — это вирус, который вызывает СПИД, но в большинстве случаев правильное лечение и регулярное медицинское наблюдение позволяют предотвратить ослабление иммунной системы и развитие СПИДа. Положительный результат теста на ВИЧ означает только одно: вы инфицированы ВИЧ.
СПИД — это самостоятельное заболевание, и многие врачи предпочитают не употреблять данный термин, заменяя его на более понятный «третья стадия ВИЧ-инфекции».
8. Я умру?
Да, но не завтра и не потому, что у вас ВИЧ. Дело в том, что при надлежащем лечении ВИЧ-положительные пациенты могут жить так же долго и полноценно, как и здоровые люди. Вы имеете гораздо больше шансов погибнуть в автомобильной катастрофе, чем умереть от ВИЧ.
Конечно, как и при любом хроническом заболевании (например, сахарном диабете), у вас могут развиться определенные осложнения. Кроме того, вы можете быть подвержены различным заболеваниям, как и все люди.
Существуют данные, что при длительном применении антиретровирусных препаратов, которые необходимо принимать ВИЧ-положительным, увеличивается риск раннего развития некоторых заболеваний, связанных с возрастом, таких как остеопороз.
Однако не забывайте, что приверженность лечению позволит вам прожить долгую и активную жизнь, несмотря на ВИЧ.
9. Когда необходимо начать лечение?
Прямо сейчас. Лечение должно быть начато как можно скорее, лучше всего в день получения положительного результата анализа на ВИЧ. Раннее начало лечения ВИЧ-инфекции приводит к значимым долгосрочным преимуществам. Но даже при отсутствии симптомов инфекция ослабляет иммунную систему.
По мнению ученых, откладывание начала антиретровирусной терапии приводит к увеличению объемов скрытых резервуаров ВИЧ-инфекции. Напротив, раннее начало лечения уменьшает вирусную нагрузку. вируса в крови может снизиться до уровня ниже определяемого, при котором вероятность передачи ВИЧ партнеру крайне мала.
Так что немедленно получите рецепт и начните прием препаратов.
10. Я должен принимать антиретровирусные препараты каждый день?
Всю жизнь? И да, и нет. По данным исследования, проведенного в 2015 году, только при сочетании раннего начала лечения с регулярным приемом препаратов соотношение CD4 и CD8 клеток становится близким к норме. Чем ближе этот показатель к нормальному, тем больше клеток борются с ВИЧ и дают вам силы, здоровье и продолжительность жизни человека без ВИЧ-инфекции.
Не стоит пренебрегать такой ощутимой пользой для здоровья. Однако и врачи, и фармацевтические компании понимают, что необходимость ежедневно принимать лекарства превращается в настоящее испытание, и поэтому разрабатывают новые возможности лечения.
В этом году было проведено исследование, по результатам которого было выявлено, что инъекция препарата два раза в месяц так же эффективна, как и ежедневный прием таблеток (хотя может пройти один-два года, прежде чем такие препараты станут продаваться в аптеках).
Да, пока вам придется придерживаться лечения с религиозным рвением (представьте, будто это поход в спортзал или ежедневный прием витаминов), однако это не означает, что вы обречены до конца жизни ежедневно принимать таблетки.
11. Если я ВИЧ-положителен, значит, мне нельзя заниматься сексом?
Нет, это не так. На самом деле большинство врачей поощряют продолжение полноценных сексуальных отношений.
Оргазм сам по себе может быть чудесным лекарством: чувство сексуального удовлетворения помогает заснуть, стимулирует повышение уровня иммуноглобулинов (которые борются с инфекцией), уменьшает стресс, чувство одиночества и депрессию. Однако присутствие ВИЧ в организме подразумевает, что необходимо защищать себя и своих сексуальных партнеров.
12. Как я могу защитить моих сексуальных партнеров?
Есть разные способы защитить себя и своего партнера. Честно и подробно обсудите свой ВИЧ-статус и связанный с ним риск передачи инфекции.
Всегда используйте презерватив и поддерживайте сексуальные отношения с партнером, применяющим доконтактную профилактику (PrEP). Следите за поддержанием вирусной нагрузки ниже определяемого уровня.
Важен даже правильный выбор смазки для презерватива (избегайте двух составляющих: поликватерниума и поликватерниума-15, так как оба типа полимера увеличивают риск передачи ВИЧ).
13. Что значит «лечение как профилактика»?
Лечение антиретровирусными препаратами снижает концентрацию вируса в крови. Целью терапии является снижение «вирусной нагрузки» до такого низкого уровня, при котором «невозможно определить вирус в крови». Проведены крупные исследования с участием гомосексуальных и гетеросексуальных дискордантных пар, в которых только один из партнеров был ВИЧ-положительным.
Результаты показывают, что при снижении вирусной нагрузки у ВИЧ-позитивного партнера ниже определяемого уровня риск передачи вируса не превышает 5 процентов (даже без использования презервативов). По мере того, как ваше здоровье улучшается, снижается вероятность передать ВИЧ-инфекцию кому-то еще.
Если бы все ВИЧ-положительные получали необходимое лечение, мы смогли бы предотвратить большинство новых случаев инфицирования.
14. Что такое ДКП (PrEP)? ДКП (PrEP)
Это доконтактная профилактика. Если вы читали предупреждения на упаковке презервативов, вы, возможно, уже знакомы с термином «профилактика» — действием, направленным на предотвращение заболевания.
В настоящее время единственным средством ДКП, разрешенным для применения FDA, является препарат «Трувада», который необходимо принимать ежедневно. Другие лекарственные средства находятся в стадии разработки.
15. Какой риск у людей, употребляющих неинъекционные наркотики и алкоголь?
Люди, употребляющие неинъекционные наркотики и алкоголь, более склонны к рискованному сексуальному поведению и незащищенным контактам.
Многие люди, принимающие наркотики или алкоголь, прежде всего, выбирают сексуальных партнеров из своего круга общения.
Сюда могут войти люди, которые употребляли наркотики внутривенно, занимались сексом за деньги или наркотики, стали жертвами травматической ситуации, или сидели в тюрьме. Во всех этих уязвимых группах риск передачи ВИЧ высокий.
Продолжение статьи читайте по ссылке.
Источник: https://spid.center/ru/articles/166/
Последствия коронавируса могут преследовать всю жизнь. Вот что известно об этом

Симптомы коронавируса хорошо известны. Как и сроки выздоровления: большинство заболевших приходят в норму примерно через 2–3 недели. Но вот о том, что происходит с организмом после выздоровления, говорят гораздо меньше. Между тем у COVID-19 могут быть и весьма серьёзные долгосрочные последствия.
Когда люди полностью выздоравливают
Ответ может шокировать: возможно, что и никогда.
COVID-19 — новое заболевание, человечество столкнулось с ним всего несколько месяцев назад. Поэтому исследований, которые позволили бы точно отследить долговременные последствия, попросту не существует. Но есть статистика, которую постепенно накапливают медицинские организации разных стран.
Удар по здоровью во многом зависит от того, как протекало заболевание. Больше всего страдают те, кому потребовалась госпитализация.
Так, Национальная служба здравоохранения Великобритании предполагает , что 45% из них и после выписки из больницы будут как минимум некоторое время нуждаться в постоянной медицинской помощи: приёме лекарств и наблюдении врача.
4% придётся проходить реабилитацию в условиях стационара, а 1% останется в реанимации навсегда.
Но даже лёгкое течение COVID-19 не гарантирует, что человек восстановится быстро и полностью. Издание Business Insider приводит истории молодых людей, которые переболели коронавирусом легко, лечились дома и даже продолжали работать дистанционно.
У некоторых из них симптомы — слабость, головокружения, сонливость, постоянное плохое самочувствие — не проходили один-два месяца.
Ещё более тревожной выглядит информация от Пентагона. Министерство обороны США посчитало долговременные последствия коронавируса настолько серьёзными, что объявило: те, кто переболел даже в лёгкой или бессимптомной форме, навсегда признаются негодными для службы в армии. После разразившегося скандала требования смягчили .
Армейское руководство согласилось рассматривать кандидатуры переболевших, но только если те не были госпитализированы. И всё равно оставило для себя лазейку, не дав конкретного определения «госпитализации». Возможно, для отказа будет достаточно и того, что человек вызывал скорую или обращался в отделение неотложной помощи.
Опасения военных можно понять. По некоторым данным, новый коронавирус существенно подрывает здоровье и действительно может надолго выводить человека из строя.
Какие последствия для здоровья могут быть у коронавируса
Эти осложнения проявляются у некоторых переболевших COVID-19 и требуют более тщательных исследований.
Психические расстройства
В основном это касается людей, которых лечили в отделениях интенсивной терапии и, например, подключали к аппаратам искусственной вентиляции лёгких. Реанимация спасает жизнь, но в то же время имеет негативные последствия. Для них есть даже термин — ПИТ-синдром (ПИТ — аббревиатура от фразы «после интенсивной терапии»).
Одно из распространённых проявлений ПИТ-синдрома — нарушения психики. Человек становится тревожным, мнительным, отчаянно боится за здоровье и жизнь. Нередко развивается посттравматическое стрессовое расстройство (ПТСР). Такие состояния требуют лечения у психотерапевта или психиатра.
Неврологические нарушения
Это ещё одно распространённое последствие ПИТ-синдрома. Интенсивная терапия может нарушить работу мозга: ухудшаются память, внимание, падает скорость реакций, возникают трудности с обучением, привычной работой, даже с выполнением повседневных задач.
Впрочем, чтобы столкнуться с неврологическими сбоями, не обязательно попадать в реанимацию. Есть данные, что COVID-19 влияет на нервную систему и при менее тяжёлом течении заболевания.
Так, в одном китайском исследовании обнаружилось , что более трети из 214 пациентов, госпитализированных с коронавирусной инфекцией, имели неврологические симптомы: головную боль, головокружение, нарушения сознания и зрения, потерю обоняния.
Как долго эти нарушения сохраняются после выписки из больниц, пока не ясно.
Мышечная слабость
Это ещё одна проблема, входящая в ПИТ-синдром. Восстановление физической формы после выписки из больницы занимает меньший срок, чем психической. Но и на это могут потребоваться год или два.
Проблемы с лёгкими
Один из характерных признаков COVID-19 — единичные уплотнения лёгочной ткани, которые на КТ выглядят как вкрапления «матового стекла». Эти поражённые участки не всегда заживают. На их месте могут образовываться рубцы (тогда говорят о фиброзе лёгких) — то есть зоны, которыми человек уже не может дышать.
Любопытно, что повреждения лёгких при COVID-19 не обязательно связаны с тем, насколько тяжело болел человек. Китайские учёные изучили лёгкие 58 бессимптомных пациентов. Примерно у 95% из них обнаружились участки «матового стекла».
Но всегда ли «матовое стекло» рубцуется и уменьшает дыхательный объём лёгких, исследователи пока не знают. Возможно, переболевшие коронавирусом до конца жизни будут страдать одышкой при любых физнагрузках, вплоть до подъёма по лестнице. Травмированные органы просто не смогут давать организму нужное количество кислорода.
Повышенное тромбообразование
У некоторых пациентов с COVID-19 кровь начинает сворачиваться быстрее, а значит, тромбов становится больше. Предполагается, что так проявляет себя воспалительная реакция на инфекцию.
Тромбы могут закупоривать кровеносные сосуды, которые питают лёгкие, мозг, сердце, другие органы и ткани. Это повышает риск лёгочной эмболии, инсульта, инфаркта, тромбоза глубоких вен. Всё это смертельно опасно.
Осложнения, вызванные образованием тромбов, могут затронуть каждого. И изменить жизнь в совершенно непредсказуемую сторону.
Например, известному бродвейскому и телевизионному актёру Нику Кордеро из-за тромбоза, спровоцированного коронавирусной инфекцией, пришлось ампутировать ногу.
Ускоренная свёртываемость крови, по некоторым данным , фиксируется у каждого третьего пациента, госпитализированного с COVID-19. Как долго она сохраняется после выписки, пока не ясно. Но эксперты уже предлагают назначать таким пациентам антикоагулянты даже после основного лечения.
Почечная недостаточность
Это тоже одно из последствий повышенного тромбообразования. Сгустки крови, затрудняющие кровообращение, способны значительно ухудшить работу почек.
Согласно известным данным, почечная недостаточность наблюдалась примерно у каждого седьмого пациента с тяжёлой формой COVID-19. В некоторых случаях работу почек восстановить не удалось.
Осложнения на сердце
Проблемы с лёгкими, возникающие при COVID-19 (как, впрочем, и при любой другой пневмонии), дают дополнительную нагрузку на сердце: ему приходится активнее качать кровь, чтобы обеспечить органы и ткани кислородом. Но этим дело не ограничивается.
Сердце имеет довольно много рецепторов ACE2 , благодаря которым SARS-CoV-2 проникает в организм, а значит, тоже оказывается под угрозой. Медики предполагают , что новый коронавирус может приводить к воспалению миокарда и сосудов, нарушениям ритма и сердечной недостаточности.
Как долго могут сохраняться эти повреждения, пока не известно.
Мужское бесплодие
В яичках тоже довольно много рецепторов ACE2. Поэтому теоретически коронавирус может повреждать тестикулы и приводить к бесплодию.
В статье, опубликованной в журнале Nature, китайские урологи рекомендуют: «После выздоровления от COVID-19 молодым мужчинам, которые планируют иметь детей, необходимо получить медицинскую консультацию по поводу их фертильности».
Кто рискует больше всего
Чаще и сильнее всего от нового коронавируса страдают люди из групп риска. К ним относятся :
- те, кому больше 65 лет;
- живущие в домах престарелых, хосписах, санаторных и реабилитационных центрах;
- люди с хроническими заболеваниями лёгких, сердца, почек, печени;
- те, чья иммунная система ослаблена или работает с нарушениями (например, ВИЧ-инфицированные);
- люди с патологическим ожирением или диабетом.
Но если вы не входите в группу риска, это ещё не значит, что болезнь вас пощадит. Актёру Нику Кордеро всего 41 год, он не страдает от лишнего веса и следит за здоровьем. Тем не менее ногу ему это не спасло.
Самый надёжный способ избежать связанных с COVID-19 осложнений — сделать всё, чтобы не заразиться. Это значит, что даже после смягчения или отмены карантинных мер важно соблюдать дистанцию (не менее 1,5 метра от окружающих), регулярно мыть руки и носить маску в общественных местах.
Источник: https://Lifehacker.ru/posledstviya-koronavirusa/
Лечение азооспермии
Ни один мужчина не сомневается в том, что он способен зачать ребенка. У представителей сильного пола бытует суждение о том, что способность проведения полового акта гарантирует возможность стать отцом. Диагноз «азооспермия» вызывает изумление, ведь внешне никакие отклонения мужского бесплодия не проявляются. Да и можно ли вылечить азооспермию?
Азооспермия – это патологическое состояние, при котором мужская сперма не содержит сперматозоидов, способных оплодотворить яйцеклетку. Выявить заболевание поможет репродуктолог. Врач внимательно изучит спермограмму и определит качественные характеристики сперматозоидов.
Основные причины азооспермии
- Нарушение нормальной деятельности яичек. В этом случае не происходит выработка сперматозоидов.
- Непроходимость протоков, по которым сперматозоиды должны поступать в эякулят.
Также, существуют факторы, которые могут оказывать предрасполагающее влияние на появление азооспермии:
- отрицательное воздействие алкоголя, облучение радиацией;
- наличие воспалительных процессов в половых органах;
- гормональные сбои в организме;
- сахарный диабет;
- прием антибиотиков и стероидов.
Чаще всего в бесплодии обвиняют именно женщину. Мало кто задумывается о том, что мужчина тоже может быть не репродуктивным. Уходит много времени на обследование организма женщины с целью обнаружения причины, по которой она не может забеременеть. А дело совсем не в женском бесплодии. Азооспермия и простатит- это две патологии, ведущие к бесплодию.
Виды азооспермии
- Обструктивная. При этой патологии яичники вырабатывают полноценные сперматозоиды, но непроходимость семявыводящих протоков мешает им попасть в эякулят. Болезнь может быть врожденной или развиться в результате воспалительных процессов, травм. Часто отсутствует семявыводящий проток.
Яичники имеют стандартную форму и размеры, эпидидимис увеличен.
- Секреторная. При этой форме азооспермии в яичниках не образовываются сперматозоиды.
Развитие патологии может быть связано с гормональным дисбалансом, варикоцеле, крипторхизмом, отрицательным воздействием токсинов и радиационного облучения. Если основная причина патологии – варикоцеле, наблюдаются припухлость и расширение вен на мошонке.
При гормональном сбое яички маленького размера, волосяной покров очень скудный.
- Временная. Может развиться как следствие постоянного нервного напряжения, тяжелых заболеваний, частых половых сношений. Половые железы временно не продуцируют выработку сперматозоидов.
- спермограмма (изучение наличия в сперме несозревших клеток);
- анализ крови на гормоны;
- биохимическое исследование для выявления инфекционных болезней;
- УЗИ мошонки;
- биопсия.
- ПЕЗА – при помощи тонкой иголки проводится забор сперматозоидов из придатков яичек.
- ТЕЗЕ – во время хирургической операции проводится получение сперматозоидов из тканей яичек.
- МЕЗА – проводится под наркозом. Аспирация сперматозоидов из придатков производится путем оперативного вмешательства.
- ТЕЗА – тонкая игла вводится сквозь кожу, осуществляется аспирация тканей яичка.
При азооспермии не нарушается эрекция, сперма выглядит вполне обычно. Поэтому мужчины даже не задумываются о том, что причина отсутствия ребенка в семье кроется в них. Не стоит путать способность к зачатию и выполнение супружеского долга.
Что используют для распознавания азооспермии?
Какие шансы на лечение азооспермии?
Все мужчины, которым пришлось столкнуться с данной проблемой, хотят узнать: лечится ли азооспермия? Сумеют ли они когда-нибудь стать отцами? Ответ не так однозначен. Результативность лечения зависит от вида патологии и от причин, которыми она вызвана. В каждом конкретном случае вероятность выздоровления может быть разной.
https://www.youtube.com/watch?v=TYoLUgCh24M
Если основная причина азооспермии непроходимость каналов или варикоцеле – можно вылечить заболевание при помощи хирургического вмешательства. Гормональные расстройства также вполне реально скорректировать. Последствия радиационного облучения и крипторхизм (неопущение яичек) сложно устранить, в этом случае нельзя говорить про положительный результат терапии.
Лечение азооспермии в зависимости от вида
Обструктивный вид. Болезнь устраняется микрохирургическим путем, проводится реконструкция семявыводящих каналов. При удачном исходе операции сперматозоиды будут поступать в эякулят по специальным протокам и оплодотворение станет возможным.
Карнитин при азооспермии. Секреторный вид. При эффективной терапии есть надежда стать папой. В хороших клиниках подскажут, как лечить азооспермию данного вида. Варикоцеле исправляется путем хирургического вмешательства.
Проводится стимулирующее лечение гонадотропинами, данные препараты от азооспермии имеют эффективность. При гормональном сбое назначаются соответствующие медицинские препараты, в результате – в сперме будут содержаться зрелые сперматозоиды.
Успехом пользуется спеман при азооспермии, л карнитин при азооспермии.
Если заболевание не поддается лечению, можно присоединиться к проекту репродуктивных технологий. При помощи мультифокальной биопсии из половых желез получают сперматозоиды.
Может ли женщина забеременеть, если у мужа обнаружили азооспермию?
Мужчины с данной патологией не всегда бесплодны. Но зачатие ребенка естественным путем часто является невозможным. В таких случаях используют дополнительные репродуктивные методики. Проводится искусственное оплодотворение с включением процедур ТЕЗЕ, МЕЗА, ПЕЗА, ТЕЗА:
Источник: https://azoospiermiya.ru/kak-provoditsya-lechenie-azoospermii-i-kakovyi-shansyi-na-vyizdorovlenie.html
Степени тяжести коронавируса — легкая,средняя, тяжелая, критическая

По мере распространения пандемии коронавируса мы получаем больше информации о том, как у разных людей проходит коронавирусная болезнь COVID-19. Так некоторые заболевшие коронавирусом имели легкую степень инфекции, другие – среднюю, тяжелую или критическую.
Рассматривая симптомы коронавируса, можно выделить кашель и температуру. Но, насколько сильным может быть кашель? Какая температура является серьезной? Как определить степень тяжести заболевания? Что означают степени тяжести коронавируса?
Пока нет четких руководств для пациентов, утверждающих, что врачи имеют в виду под легкой, средней или тяжелой формой тяжести COVID-19 . Появилось руководство по классификации болезни в исследовательских работах и эпидемиологических отчетах, но нельзя назвать его конкретным.
- Бессимптомная
- Легкая
- Средняя (умеренная)
- Тяжелая
- Критическая
Каждый из этих «уровней» заболевания встречается значительно реже, чем предыдущий (тяжелые случаи, реже, чем средние; средние в свою очередь менее распространены, чем легкие и т. д.).
Какая степень тяжести может развиться в случае заболевания COVID-19?
Большинство молодых и здоровых людей с большей вероятностью получат бессимптомную или легкую степень тяжести коронавирусной инфекции. Однако в последнее время поступают сообщения о тяжелых формах заболевания, включая смертельные случаи, у молодых людей. Шанс тяжелой степени заболевания у молодых людей низкий в процентном отношении, но не равен нулю.
Значительно больше шансов развития средней, тяжелой или критической степени тяжести коронавирусной инфекции в группах риска:
- За 60 лет (и еще в большей степени, если за 70).
- При наличии болезней сердца, легких, рака и химиотерапии, иммунодефицита.
- После трансплантации органа.
(Подробнее о том кто находится в группе риска)
Когда затрагивается огромное количество людей, они не все идеально вписываются в групповую классификацию тяжести коронавирусной инфекции. Но если симптомы преимущественно связаны с легкой формой заболевания, но с наличием одного или двух умеренных признаков средней тяжести, заболеванию соответствует степень «от легкой до средней».
Если симптомы в основном относятся к средней тяжести, но состояние ухудшается и появляются симптомы, которые кажутся «серьезными», обращайтесь за неотложной помощью.
Значительно больше шансов, что болезнь будет прогрессировать и перейдет в более тяжелую стадию для тех, кто находится в группе риска, особенно если за 60. Если вы находитесь в очень уязвимой группе и подозреваете, что у вас даже умеренная степень COVID-19, вам следует обратиться за медицинской помощью.
Бессимптомный COVID-19
Бессимптомное состояние означает отсутствие симптомов. Тем не менее, есть сообщения о потере обоняния у людей, не имеющих других симптомов. Технически это тоже является симптомом.
Если вы живете в доме с людьми с вероятной инфекцией COVID-19 и у вас нет симптомов, у вас может быть бессимптомное заболевание. Вы не будете знать наверняка, пока не проведете тест на коронавирус. Помните, что вся эта пандемия, вероятно, началась с одного случая. Не будьте распространителем .
Легкая тяжесть коронавирусной инфекции COVID-19
Вирус поражает в основном верхние дыхательные пути. Ключевые симптомы – температура с кашлем или без кашля.
Пациенты с легкой степенью заболеваниями имеют симптомы похожие на грипп – сухой кашель и умеренно повышенную температуру до 37,8 ° C. Иногда температура может быть лишь слегка повышена, а кашля может не быть совсем. Пациенты могут заметить, что им немного труднее дышать, чем обычно, при физической нагрузке, но у них нет переутомления от обычной домашней деятельности.
При легкой степени коронавирусной болезни COVID-19:
- Повышение температуры до 37,8 ° C.
- Утрата обоняния.
- Усталость , мышечные боли или головная боль .
- В некоторых случаях боль в горле или насморк.
- Нет выраженной одышки.
- Способность самостоятельно заботиться о себе (приготовление пищи и т.д.). Аппетит нормальный или в пределах нормы.
- Ухудшение психологического состояния (грусть, слезы) .
- Симптомы обычно длятся около 7-10 дней.
Большинство здоровых людей в возрасте до 60 лет, у которых есть симптомы, будут иметь эту форму коронавирусной болезни.
Большинство (81%) симптоматических случаев COVID-19 остаются легкими по степени тяжести. Тем не менее, состояние больных с легкой степенью заболевания может ухудшиться, иногда быстро, до средней, тяжелой и критической степени тяжести. Это более вероятно для групп риска.
Во второй части этой статьи мы рассмотрим умеренные, тяжелые и критические степени заболевания коронавирусом.
Когда обращаться за помощью
Ничто не заменит осмотр врача.
Тем не менее, подавляющее большинство больных с легкой или бессимптомной степенью инфекции не нуждаются в медицинской помощи и могут лечиться дома. Есть некоторые обстоятельства, при которых необходимо обратиться к врачу:
Если вы находитесь в группе риска, обратитесь за медицинской помощью. Это относится ко всем, кто находится в самоизоляции. Вам следует обратиться к врачу (по телефону), если у вас появились симптомы COVID-19, и вы находитесь в группе риска.
Если у вас есть симптомы, которые ухудшаются, обратитесь за помощью. Это особенно важно, если у вас есть какие-либо из симптомов тяжелой формы.
Средняя тяжесть COVID-19
При средней тяжести коронавирусной инфекции воспаление переходит ниже в легкие, поэтому симптомы респираторных заболеваний, такие как кашель, более выражены.
У пациентов с умеренным COVID-19 возникает воспаление в бронхиолах – сильная одышка и тенденция к учащенному сердцебиению, особенно при движении.
С умеренным COVID-19:
- Может быть более сильный кашель.
- Температура, скорее всего, достигнет или превысит 37,8 ° C.
- Одышка от физической нагрузки, даже при подъеме по лестнице, но не до такой степени, чтобы вызвать тревогу. В неподвижном состоянии одышки нет.
- Незначительная боль при длительном кашле, но отсутствует постоянная боль.
- В течение нескольких дней кашель может быть очень стойким, много раз в час.
- Сон может быть несколько нарушен кашлем, но не возникает одышка в постели.
- Может быть понос (диарея). Тошнота и рвота, однако, маловероятны.
- Может быть головная боль.
- Могут появиться ранние признаки воспаления легких – одышка, более сильная чем в легкой степени (проявляется только при физической нагрузке).
- Ощущение усталости, но есть возможность обслуживать себя.
- Сухость при дыхании через открытый рот. Но моча бледно-желтого цвета, обезвоживания нет.
- Возможность читать или смотреть телевизор без одышки, разговаривать по телефону.
- Аппетит может быть снижен.
- В течение нескольких дней уставшее состояние, нежелание покидать постель.
- Ухудшение психологического состояния.
- Умеренный COVID-19 очень распространен. Обычно болезнь длится около 7-14 дней.
Немедленно обратитесь за помощью если:
- У вас есть эти симптомы, но вам все труднее дышать
- Вы не можете выполнять основные дела – принимать душ, готовить пищу и есть.
- Вы не можете говорить целыми предложениями, не делая лишних вдохов.
Тяжелая степень COVID-19
На этом недатированном изображении, предоставленном Mount Sinai Hospital в марте 2020 года, показана компьютерная томография 65-летнего мужчины из Китая с COVID-19.
Пневмония, вызванная новым коронавирусом, может проявляться как характерные мутные пятна на внешних краях легких, обозначенные стрелками.
Тяжелая степень коронавирусной инфекции COVID-19 означает, что это пневмония, воспаление легких, вызванное вирусом в крошечных воздушных мешочках (альвеолах).
Тяжелая степень COVID-19 более вероятна у пациентов старше 60-и лет или при наличии тяжелых заболеваний. Здоровые и молодые люди гораздо реже могут получить тяжелую степень заболевания.
У пациентов с тяжелой степенью заболеваниями отмечается сильная одышка (при небольшой физической нагрузке или даже в состоянии покоя). Они не в состоянии закончить предложение без лишних вдохов или вообще не могут говорить. Так как уровень кислорода в крови падает, они дышат быстрее.
Врачи измеряют частоту дыхания при оценке этого состояния. Обычно взрослые дышат со скоростью 12-18 вдохов в минуту. При пневмонии частота вдохов повышается, иногда заметно.
При подобных симптомах следует немедленно обратиться за медицинской помощью.
При тяжелом течении КОВИД-19:
- Заметно затруднено дыхание.
- Одышка даже в состоянии покоя.
- Невозможность произнести предложение без дополнительных вдохов.
- Тяжесть при дыхании.
- Боль в спине, животе или груди при дыхании.
- Высокая температура.
- Невозможность успокоить дыхание.
- Отсутствие аппетита и жажды.
- Плохое самочувствие, нежелание читать или смотреть телевизор.
- Другие думают, что вы в замешательстве.
Другие распространенные симптомы пневмонии COVID-19 включают (у вас не обязательно могут быть все или даже большинство из них):
- Быстрое и поверхностное дыхание.
- Быстрое сердцебиение.
- Нездоровый внешний вид.
- Пониженное артериальное давление.
Критическое состояние COVID-19
При тяжелой пневмонии может развиться состояние, называемое тяжелый острый респираторный синдром (ТОРС).
Небольшие воздушные мешочки в легких становятся настолько воспаленными и влажными, что склонны прилипать, и сурфактант не может выполнять свою работу, так как в альвеолах слишком много воспалительной жидкости, образовавшейся из-за вирусов.
В таком случае необходимо искусственное дыхание. Для этой цели нужен аппарат искусственной вентиляции легких.
Наиболее опасно в критическом состоянии, если развивается сепсис (заражение крови). Другие органы перестают работать, что может привести к смерти.
Шансы, что в результате заражения коронавирусом молодой здоровый человек окажется в критическом состоянии низкие, но не равны нулю. В то время, как подавляющее большинство здоровых молодых людей не оказывается в критическом состоянии в случае коронавируса, вы никогда не можете быть уверены, что это не случится с вами.
Большинство пациентов пожилого возраста также не доходят до критической степени тяжести COVID-19, но у значительной их части болезнь прогрессирует. Риск возрастает с возрастом
Вы можете пережить критический COVID-19 с помощью интенсивной терапии в больнице, но даже этого не всегда достаточно, как мы видим на примерах во всем мире.
Вам следует немедленно позвонить по номеру экстренной помощи, если вы считаете, что у вас или у ваших близких есть симптомы тяжелой или критической степени коронавируса COVID-19.
Доктор Мэри Лоут (Великобритания)
Перевод с английского
Источник
Приложение. Степень поражения легких при коронавирусе
Источник http://medradiology.moscow/f/rentgen_kriterii_dif_diagnostiki_vospalitelnyh_izmenenij_ogk_covid.pdf
Тяжесть поражения легких на МСКТ коррелирует с тяжестью заболевания.
Суть метода заключается в подсчете процентов вовлечения в патологический процесс каждой из пяти долей легких:
- < 5% вовлечено
- 5% -25% вовлечено
- 26% -49% вовлечено
- 50% -75% вовлечено
- > 75% вовлечено
Общий балл по МСКТ является суммой индивидуальных показателей доли и может варьироваться от 0 (отсутствие вовлечения) до 25 (максимальное вовлечение), когда все пять долей вовлечены более чем на 75%.
Процент поражения легких может быть рассчитан путем умножения общего балла на 4.
Пример: 1-доля поражено 20% 2- балла, 2-ая доля 20% – 2 балла, 3 доля поражено 4% – 1 балл, 4- я доля поражено 50% – 4 балла, 5- я доля 30% – 3 балла
Общий процент поражения легких = (2+2+1+4+3)x4=48% (округляется до 50%)
Подробная информация в этом файле.
Полезная ссылка (для профессионалов)
Лекция: Коронавирусная инфекция COVID-19.Часть 5. Лучевые методы исследования при COVID-19 и вирусных пневмониях.Т.Н.Трофимова, О.В.Лукина, А.А.Сперанская, Н.А.Ильина, П.В.Гаврилов,К.К.ПанунцеваПервый Санкт-Петербургский государственный медицинский университет им. И.П. Павлова
(Россия, Санкт-Петербург, ул. Льва Толстого, д. 6–8)
;
f
Источник: https://medz24.ru/stepeni-tjazhesti-koronavirusa/







