Лечение рака прямой кишки: сфинктеросохраняющие операции
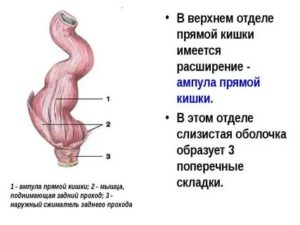
В иностранной практике рак прямой кишки чаще всего рассматривается в комплексе с другими видами рака кишечника, объединенных понятием “колоректальный рак”. С учетом общности причин и симптомов, это не является ошибкой. Но лечение рака прямой кишки требует учета физиологических особенностей, присущих данному отделу кишечника.
С точки зрения победы над заболеванием, важно радикальное удаление опухоли кишечника. Но для обеспечения нормального качества жизни пациента после хирургического лечения рака прямой кишки важно сохранить сфинктер заднего прохода — сложный “клапан”, через которое фекалии выводятся из организма.
Рак прямой кишки = колостома?
Если все возможности современной онкологии уже исчерпаны, врачу приходится отдавать предпочтение сохранению или максимальному продлению жизни пациенту перед качеством жизни.
При лечении рака прямой кишки это означает радикальное удаление опухоли без сохранения функции заднего прохода, с наложением постоянной колостомы (отверстие кишки выводится на переднюю брюшную стенку и оформляется для установки сменного калоприемника, в который собираются продукты жизнедеятельности).
К сожалению, анализ обращений за “вторым мнением” в МИБС пациентов, которым в других лечебных учреждениях назначается “широкая” хирургическая операция (удаление сфинктера и выведение постоянной колостомы без возможности последующей реконструкции), показывает, что далеко не всегда столь радикальный подход оправдан.
Практика Онкологической клиники МИБС говорит об обратном: развитие технологий лечения рака прямой кишки обеспечивает, в большинстве случаев, радикальное удаление опухоли без утраты естественной функции заднего прохода: с сохранением сфинктера, мышц тазового дна и нервов, управляющих ними.
Если нет прямого врастания опухоли в сфинктер прямой кишки и мышцы тазового дна, необходимо рассмотреть вариант микрохирургической сфинктеросохраняющей операции, дополненной методиками пластической хирургии по формированию новой прямой кишки.
Лечение рака прямой кишки — не только хирургия
Искусство сфинктеросохраняющих операций состоит в прохождении по границе между тем, что необходимо удалить и тем, что можно сохранить.
Радикально удалить опухоль прямой кишки, и сохранить сфинктер позволяет только лечение в условиях онкологического центра замкнутого цикла, в котором представлены все методы воздействия на злокачественные клетки: малоинвазивная хирургия, лучевое лечение, химиотерапия.
Предоперационная химиолучевая терапия (ХЛТ)
Высокоточное облучение пораженной части кишечника, особенно при раке нижних отделов прямой кишки (нижнеампулярного отдела), выполняемое с одновременным введением подавляющих опухолевый рост препаратов, способствует уменьшению размеров новообразования.
Частичный регресс опухоли после ХЛТ создает или расширяет имеющуюся границу между пораженными и здоровыми тканями до такого значения, когда возможна органосохраняющая операция с минимальным риском рецидива.
Но главное преимущество химиолучевой терапии рака прямой кишки — вероятность полного разрушения (регресса) опухоли.
В таком случае необходима трансанальная малоинвазивная хирургия (TaMIS) при которой без полостного разреза иссекается остаточный рубец для гистологического исследования с целью окончательного подтверждения гибели клеток опухоли.
Новейшее оборудование (отделение хирургии онкологической клиники МИБС использует видеосистему Olympus Exera III с функцией NBI) позволяет хирургу “подсветить” расположение сосудов подслизистого слоя, не видимых обычными оптическими приборами, что является дополнительной степенью контроля за возможным распространением опухоли.
Высокоточная МРТ-диагностика
В тех случаях, когда с помощью химиолучевой терапии удалось достигнуть не полного регресса, а уменьшения опухоли и снижения активности клеток, показано хирургическое вмешательство.
Возможность сохранения сфинктера можно оценить, имея достоверную информацию о взаимном расположении опухоли прямой кишки и ее возможного прорастания в сфинктер, мышцы тазового дна и окружающие нервы, связанные с работой этих структур.
Чем точнее будет обследование, тем выше вероятность сохранения функций кишечника в полном объеме, и тем ниже вероятность рецидива.
Наиболее достоверным методом диагностики распространения рака прямой кишки остается магнитно-резонансная томография, выполняемая на высокопольном томографе (напряженность магнитного поля 1,5 Тесла и выше).
В особо сложных случаях, требующих максимально прицельной визуализации, в Онкологической клинике МИБС пациенту проводят МРТ на сверхвысокопольном томографе (3 Тесла).
Полученные данные служат основой для планирования оперативного вмешательства, определения точных границ резекции, тактики ее проведения и необходимого оборудования.
Комбинированная малоинвазивная хирургия
лапароскопия высокого разрешения (FullHD) помогает прецизионно выполнить верхний этап операции, включающий лимфодиссекцию и верхний этап выделения прямой кишки.
Лапароскопического доступа, зачастую, недостаточно, чтобы полноценно сохранить сфинктер при лечении рака прямой кишки.
Важную роль в сфинктеросохраняющих вмешательствах играет трансанальная миниинвазивная хирургия (TaMIS): нижний этап операции выполняется через эндоскопический порт, установленный трансанально (хирурги Онкологической клиники МИБС используют Richard Wolf KeyPort Flex).
Таким образом отсечение прямой кишки от сфинктера происходит из ее просвета, при непосредственном визуальном контроле опухоли и инновационной “подсветке” сосудов, расположенных под слизистой оболочкой.
Такая комбинация хирургического доступа с внешней (лапароскопическая хирургия) и внутренней стороны (трансанальная миниинвазивная хирургия) позволяет радикально удалить прямую кишку с опухолью, сохранив нервы, мышцы тазового дна и сфинктер заднего прохода даже в самых тяжелых случаях.
Реконструкция прямой кишки после удаления опухоли
Сохранение сфинктера требует восстановления прохождения продуктов жизнедеятельности на участке удаленной прямой кишки. Поэтому хирургическое лечение завершается опусканием располагающейся выше ободочной кишки в малый таз.
После этого хирург с помощью специального устройства производит “сшивание” (наложение анастомоза) оставшейся части прямой кишки или, в случае полного ее удаления, непосредственно сфинктера.
В ряде случаев при этом формируется кишечный резервуар, за счет чего форма и объем низводимой в малый таз части ободочной кишки приближается к природной форме и размерам прямой кишки.
Превентивная колостомия в органосохраняющем лечении рака прямой кишки
При сфинкеторосохраняющих операциях часто формируется так называемый «низкий тазовый анастомоз».
К сожалению анастомозы (соединения полых органов) в нижней части малого таза, являясь передовой хирургической технологией, подвержены большой частоте несостоятельностей — частичное расхождение шва в области сшивания, по международным данным, происходит в порядка 15% случаев. Поэтому стандартным при такой локализации пораженной прямой кишки является формирование временной протективной (защитной) колостомы.
Временная колостома накладывается на время заживления анастомоза для отведения кишечного содержимого другим путем — кишка выводится через разрез в брюшной стенке для сбора отходящего содержимого в калоприемник.
Наличие даже временной стомы объективно создает дискомфорт для пациента.
Но эти неудобства вполне оправданы: превентивная колостомия защищает от возможных осложнений из-за расхождения швов на “работающем” анастомозе, угрожающих жизни пациента.
Если хирург рекомендует временную стому — прислушайтесь: при правильном выполнении временная колостома обеспечивает большую безопасность всего лечения
Через 1,5-2 месяца выполняется ректоскопия и МРТ малого таза для контроля состояния анастомоза. После его заживления проводится реконструкция нормальной конфигурации кишечника.
В ходе короткой операции выведенная на брюшную стенку тонкая кишка отсекается и соединяется с тем ее сегментом, который ведет к вновь сформированной прямой кишке. Отверстие на брюшной стенке ушивается.
Тонкокишечный анастомоз гораздо надежнее, поэтому вероятность побочных явлений при применении современных техник, материалов и оборудования, значительно ниже.
Лечение рака прямой кишки в МИБС
Выполнение сфинктеросохраняющей операции при раке прямой кишки требует не только применения различных методов терапии, высокой квалификации хирурга, но и оснащенности онкологической клиники оборудованием для лапароскопии и трансанальной эндоскопии, а также применения МРТ с высоким разрешением на этапе планирования хирургического вмешательства.
Именно такое лечение, отвечающее современным международным стандартам, предлагает Отделение хирургии Онкологической клиники МИБС в Санкт-Петербурге. Кроме высококлассной органосохраняющей хирургии, полноценное воздействие на опухоль обеспечивается адъювантным и неоадъювантным лучевым лечением (лучевая терапия) и химиотерапией, также выполняется химиолучевая терапия.
Следует помнить, что в лечении рака прямой кишки своевременное начало терапии не только повышает вероятность полного излечения, но и снижает вероятность инвалидизирующей операции с выводом постоянной колостомы.
Если Вам назначена операция с удалением сфинктера и выведением колостомы, всегда можно получить “второе мнение” в Клинике МИБС относительно возможности проведения радикальной операции с сохранением анатомии и функции заднего прохода
Источник: https://radiosurgery.ldc.ru/stati/lechenie-raka-pryamoj-kishki-sfinkterosohranyayuschie-operatsii
УЗИ-картина прямой кишки
Исследование прямой кишки с помощью ультразвуковой волны позволяет выявить множество патологических процессов этого уязвимого отдела кишечника.
Высокоинформативно оно в вопросах, касающихся диагностики злокачественных новообразований этой части. Исследование прекрасно переносят и пациенты: оно не требует длительной подготовки, неудобного положения и не приносит болезненных ощущений.
УЗИ-картина прямой кишки должна расшифровываться врачом-проктологом или эндоскопистом.
Показания к процедуре
Начало эпохи ультразвуковой диагностики сопровождалось мнением, что волны от специализированной аппаратуры не могут отразить состояние органов, полость которых заполнена газом.
Так, долгое время УЗИ всех отделов кишечника не проводилось вовсе.
Но со временем методика исследования усовершенствовалась, получила специализированные настройки и теперь прекрасно открывает вид на ободочный кишечник и конечный отдел пищеварительного тракта.
Несмотря на широкую доступность инструментального исследования, выполняют его по строгим показаниям:
- Если пациент указывает на наличие примесей крови в каловых экскрементах, которые имеют яркое алое окрашивание.
- При обнаружении хирургом уплотнения в каком-либо отделе прямой кишки при пальцевом ее обследовании.
- Если рак прямой кишки установлен с помощью лабораторных маркеров, но его распространенность необходимо уточнить с помощью УЗИ.
- При деформированном отделе кишечника, что было установлено посредством колоноскопии.
- В случаях эндометриоза у женщин, когда требуется непосредственно исключить распространение процесса на кишечник.
Методика проведения
Многолетнее совершенствование процедуры позволило выполнять ее несколькими методами:
- Датчик устанавливается на низ живота и подает волны для наилучшей визуализации ампулы прямой кишки. Ирригоскопия при УЗИ позволяет еще более расширить информативность процедуры, так как контраст помогает установить точные контуры органа.
- Ректальное УЗИ предполагает введение датчика в полость конечного отдела кишечника. Использование ректального устройства показано при предшествующем геморрое в анамнезе пациента.
- У женщин возможен вариант трансвагинального осмотра, который открывает вид и на ампулу прямой кишки, и на ободочный отдел толстого кишечника.
Ректальный датчик среди всех является более показательным среди описанных методов. Выбор вида исследования зависит от локализации процесса, возраста пациента, наличия противопоказаний. Препятствием к трансректальной процедуре может стать стеноз соответствующего отдела пищеварительного тракта.
Специальная подготовка
Перед проведением осмотра прямой кишки с помощью ультразвуковой волны врач рассказывает пациенту об особенностях выбранного вида исследования. Обычно пациентов информируют о том, как делают УЗИ прямой кишки и как к нему правильно подготовиться:
- Осмотр кишки через переднюю брюшную стенку требует меньше всего подготовительных мероприятий. Больному предписывают легкий ужин за день до инструментальной процедуры с последующим голоданием. За час до назначенного врачом времени диагностики необходимо выпить 1 литр простой воды. Использование контраста в ходе расширенного УЗИ-исследования с ирригоскопией предписывает назначение клизм с очистительной целью.
- УЗИ ректальным датчиком также проводят после ночного голодания. Потребления жидкости накануне осмотра кишки ректальным датчиком не требуется. Ампула кишечника и вовсе способна визуализироваться после опорожнения мочевого пузыря. Информативность процедуры расширяется, если также сделать предварительную очищающую клизму.
- Трансвагинальное инструментальное обследование может проводиться даже когда кишечник наполнен. Однако таким образом важных диагностических данных практически невозможно получить.
Трактовка результатов
В УЗИ прямого отдела кишки орган оценивают по следующим параметрам:
- Локализация прямой кишки относительно смежных структур, в частности, половых органов: у мужчин – по отношению к простате и семенным пузырькам, у женщин – по отношению к матке и прилегающим к ней трубам. Ампула прямой кишки нижним отделом у мужчин должна прилегать к простатической железе, у представительниц прекрасной половины человечества – к влагалищу. В своей средней части ампула имеет параллель с семенными везикулами или с шейкой матки в соответствии с полом пациента. Верхнеампулярный отдел соответствует локализации над семенными пузырьками у тех, кто наделен этими структурами, у женщин соответствует дну матки. Менопауза определяет некоторую атрофию половых органов, и тогда ориентиры могут смещаться.
- Для уточнения состояния органа оценивают толщину его стенок, так как возможны слизистые и подслизистые патологические процессы.
- Для различных отделов прямой кишки приняты усредненные значения их протяженности, что учитывают при их измерении.
- Так как прямая кишка фактически к моменту исследования заполнена воздухом, предоставляется возможным оценить лишь эхогенность ее стенок. Но и это может помочь установить диагноз, так как патология может быть и в эпителиальной выстилке данного отдела пищеварительного тракта, и в его мышечном слое.
- УЗИ ректально визуализирует и рядом расположенные лимфатические узлы, которые могут быть воспалены или увеличены при ряде заболеваний, в частности, при онкологических процессах.
Ввиду высокого распространения рака прямой кишки появилась необходимость в скрининговом обследовании населения.
Показана диагностическая процедура лицам с отягощенной наследственностью, достигшим определенного возраста, признанным в ректальной хирургии критическим.
Проводят УЗИ через прямую кишку в данных случаях, так как это позволяет обнаружить рак в самых начальных этапах его развития. Трансабдоминальное исследование обнаруживает опухоль только в тех случаях, если она заполнила орган приблизительно на одну треть.
Источник: https://UziKab.ru/pishevarenie/uzi-pryamoy-kishki.html
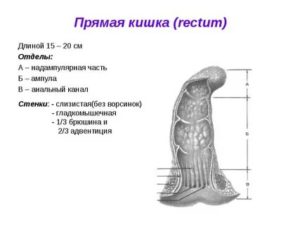
Прямая кишка: строение, функции, болезни, дефекация, расположение
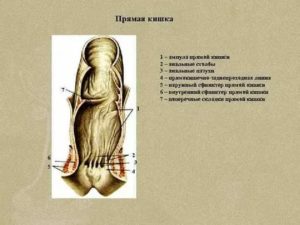
Если рассматривать прямую кишку с точки зрения анатомии, то она включает в себя такие отделы:
- Задний проход являет собой конечную область анатомического строения прямой кишки. Одновременно с этим он служит внешним проводником для выхода кала. Через него происходит акт дефекации.
Задний проход может быть довольно глубоко расположенным. Также он может быть плоским и немного выпуклым (больше присуще представительницам женского пола).
Утолщение заднего прохода у женщин может быть обосновано тем, что это происходит после перенесенных родов (потеря сократительной функции кишки).
Кожный покров, который окружает задний проход, сильно пигментирован и морщинист. Последнее обосновано функцией заднепроходной мышцы, которая и сморщивает кожу в данной зоне.
Общий диаметр заднего прохода может составлять от трех до шести см. Когда внешний слой стенок канала заканчивается, далее пролегает слизистая оболочка самой кишки.
- Заднепроходный канал пролегает после заднего прохода. Его длина в среднем составляет 30-40 мм. Данная часть кишки связана с расположенными поблизости органами.
- Внутренний сфинктер — это один их слоев стенки канала кишки, который внешне являет собой небольшое утолщение мышечного покрова в прямой кишке. Он как бы продолжает ее полость. Заканчивается сфинктер круглым краешком с размером в 5-6мм. Его толщина может быть от 0,5 до 0,9 см.
- Наружный сфинктер находиться снаружи, облегая внутренний сфинктер. Он состоит из полосатой мышечной массы и располагается немного ниже внутреннего сфинктера.
Общее положение первого и второго сфинктеров немного похоже на трубки телескопа.
- Копчик расположен за прямой кишкой. При этом у мужчин перед кишкой пролегают семявыносящие протоки и мочевой пузырь.
У женщин физиология другая: у них в этом месте находиться влагалище и матка.
- Защитные слои. Как и любая часть пищеварительного тракта, прямая кишка защищена несколькими слизистыми слоями или так называемой пленочной оболочкой. Благодаря этому пища может легче передвигаться, не травмируя стенки кишки.
В анальном отверстии прямой кишки находятся специальные прослойки, состоящие из соединительных волокон и жиров. Они также играют роль защиты.
Кроме того, данная часть ЖКТ имеет и средний слой. Он надежно защищен мускулатурной тканью.
- Складки прямой кишки. В том случае, когда кишка пустая (в ней нет переработанной пищи), она образует складки. Они могут быть самыми разными по своему расположению и также иметь разное количество мелких складок.
Поскольку прямая кишка – это конечная часть пищеварительного тракта, именно в ней происходит скопление каловых масс и их дальнейший вывод из организма.
Диагностика
Диагностика проктита предполагает проведение комплекса мероприятий, направленных на установление истинной причины развития заболевания. Предусматриваются следующие методы:
- Пальпация прямой кишки. Пальпация позволяет не только установить наличие очагов воспаления, но и обнаружить причину, спровоцировавшую появление заболевания. Пациент в ходе обследования занимает коленно-локтевую позу, а врач вводит в анальное отверстие палец.
- По окончании процедуры анализу подвергаются: выделения из кишечника; наличие новообразований в области, где была проведения пальпация; состояние стенок кишечника.
- Инструментальные методы. Инструментальные методы исследования предоставляют наиболее полную картину о патогенных процессах, протекающих в кишечнике. Постановка диагноза осуществляется посредством:
- Аноскопии. Обследование проводится при помощи проктологического зеркала. Данный прибор улучшает обзор прямой кишки.
- Ректороманоскопии. Длинная эластичная трубка вводится в анальное отверстие пациента на глубину до 30 см. Метод позволяет оценить состояние слизистой оболочки и установить форму патологии.
- Аноскопия проводится в первый день после обращения пациента с проблемой. Но к ректороманоскопии требуется трехдневная подготовка, в ходе которой больной должен соблюдать определенную диету, исключив из рациона богатые клетчаткой продукты. В дальнейшем пациенту ставится несколько клизм для полного промывания кишечника.
При подозрении на наличие злокачественного новообразования назначается проведение биопсии, предполагающей забор небольшого количества тканей и их последующее исследование под микроскопом. Дополнительно назначаются анализы кала, крови и мочи. Последние методы рекомендованы в случаях, когда наблюдаются сопутствующие заболевания.
Признаки развития патологий в разных отделах прямой кишки
Чаще всего болезни прямой кишки проявляют себя такими симптомами:
- Боль, которая локализуется в заднем проходе. Ее характер может быть распирающим, острым, пульсирующим или ноющим. Иногда наблюдаются спазмообразные и постоянные боли.
Важно! Некоторые болезни, такие как рак прямой кишки, могут довольно длительное время не вызвать болевых ощущений, поэтому следует обращать внимание на другие симптомы таких опасных заболеваний.
- Появление слизистых выделений после акта дефекации присуще свищам прямой кишки. При этом, если не проводить лечение, то со временем вместе со слизью из кишки будет выходить гной, что грозит еще большим ухудшением состояния человека.
- Кровотечение либо стул с примесью крови – это один из самых характерных симптомов болезней прямой кишки. Обычно он указывает на трещину либо геморрой.
Следует знать, что сначала у человека будет возникать только небольшое выделение алой крови, однако при отсутствии лечения кровотечение может стать более обильным, что приведет к анемии.
- Появление кровяных сгустков в кале может указывать на кровотечение в разных отделах ЖКТ. При этом диагностику лучше провести не только в прямой кишке, но и также в других частях желудочно-кишечного тракта.
- Слабость и потеря аппетита.
- Высокая температура может наблюдаться при остром либо хроническом воспалительном процессе в прямой кишке.
- Анемия развивается при хронической кровопотере. При этом у человека наблюдается бледность, лихорадочное состояние, головокружение и головная боль.
- Запор – это также частый спутник болезней прямой кишки. При этом отсутствие акта дефекации может быть от нескольких дней, до нескольких недель, что еще более опасно.
Кроме того, запор можно классифицировать как отдельную болезнь, так и как один из симптомов какого-либо проктологического заболевания.
- Непроходимость толстой кишки происходит при нарушении двигательной функции данной части ЖКТ. При этом человек будет страдать от задержек стула, сложности в прохождении газов и схваткообразных болей.
- Тошнота и рвота.
- Вздутие живота часто связано с метеоризмом либо ферментной недостаточностью. Кроме того, иногда его может вызвать дисбактериоз. Данные состояния требуют немедленного медикаментозного лечения, так как быстро приводят к обезвоживанию.
- Быстрая потеря веса.
- Нарушение сна и раздражительность может возникать при частых болях.
- Появление жидкого стула присуще различным инфекционных болезням кишечника, синдрому раздраженной кишки и бактериальным поражениям кишки.
- Появление тенезмы. При данном состоянии у человека возникают частые ложные желания «сходить в туалет» без дальнейшего выделения кала. При этом сами тенезмы возникают из-за раздражения толстой кишки и наличия воспаления в ЖКТ.
- Недержание кала и газов может случиться при поражении прямой кишки либо нарушении ее рефлекторной функции. Случиться это может как по психологическим, так и по физиологическим причинам.
Профилактика
В целях профилактики проктита рекомендуется регулярное соблюдение ряда условий:
- Своевременное лечение кишечных патологий.
- Устранение воспалительных процессов в органах, расположенных в непосредственной близости от кишечника.
Правильное питание, предполагающее ограничение в рационе жареных и жирных продуктов. Отказ от алкогольных напитков и курения. Соблюдение правил гигиены в отношении половых органов и анального отверстия. Применение средств контрацепции при половых контактах.
Источник: https://alternativa-mc.ru/bolezni/vospalenie-pryamoj-kishki-simptomy.html
Стадии рака прямой кишки и их симптомы
Константин Викторович Пучков – доктор медицинских наук, профессор, директор АНО «Центр клинической и экспериментальной хирургии» (г. Москва).Сертифицирован по специальностям: хирургия, гинекология, урология, колопроктология и онкология
Стадии рака прямой кишки
Рак прямой кишки — онкологическое заболевание, при котором опухоль, локализованная в дистальном отделе толстого кишечника, возникает на фоне патологического изменения слизистой оболочки.
Существуют разные формы рака: очаг патологии может расти в просвет кишки, со временем ее перекрывая, или же распространяться вглубь кишечной стенки. Возможна инфильтрация стенки кишки, при этом ткань теряет эластичность, что отражается на ее функциональности.
Постепенно раковые клетки проникают в близлежащие ткани, а при отсутствии лечения метастазы поражают другие органы, чаще всего легкие, почки, печень, яичники и др.
На долю рака прямой кишки приходится 5% от всех злокачественных образований пищеварительной системы. Большей частью болезнь поражает людей 40-60 лет, хотя в последние годы пациентами онколога все чаще становятся люди более молодого возраста.
В группу риска по заболеваемости входят пациенты, страдающие неспецифическим язвенным колитом, проктитом, диффузным полипозом, имеющие свищи, язвы, аноректальные трещины, полипы прямой кишки — в этом случае риск озлокачествления особенно высок. Опасны большие полипы; если размеры превышают 3 см, то риск перерождения в рак достигает 40-85%.
Процесс озлокачествления полипа может длиться несколько лет, однако после перерождения опухоль растет стремительно.
Сколько стадий рака прямой кишки существует
В отечественных клиниках заболевание принято разделять на стадии, рак прямой кишки имеет четыре стадии. Классификация основывается на размере опухоли, имеющегося прорастания кишечной стенки и степени распространения злокачественных клеток на другие ткани и органы.
| Стадия | Размер опухоли и ее распространение | Основные симптомы |
| 0 | небольшая опухоль в пределах слизистой; | признаки заболевания отсутствуют; |
| I | образование не превышает 2 см, подвижное, в пределах стенки кишки, поражена только слизистая и подслизистый слой; | бессимптомное течение; |
| II | опухоль не больше 5 см, распространяется за пределы кишечной стенки, метастазы либо отсутствуют, либо имеются в регионарных лимфоузлах; | нарушение пищеварения, ощущение неполного опорожнения кишечника, ложные позывы к дефекации, выделения из прямой кишки; |
| III | размер опухоли превышает 5 см, образование прорастает кишечную стенку, имеются множественные метастазы в лимфоузлах; | упорные запоры, вздутие, урчание в животе, при закупоривании просвета кишки опухолью возникает непроходимость кишечника; |
| IV | опухоль большого размера, неподвижна, метастазирование в отдаленные органы; | ректальные кровотечения, боли, задержка стула, повышенная температура, слабость, рвота, кахексия. |
Стадирование важно для выбора оптимальной тактики лечения и прогноза заболевания. Если на 0 или I стадии рака прямой кишки можно обойтись полипэктомией при колоноскопии или резекцией кишки, то в запущенных случаях предполагается обширное вмешательство. Для определения стадии необходимо пройти обследование. В нашей клинике пациентам доступны наиболее эффективные методы обследования.
Для бесплатной письменной консультации, с целью определения показаний к операции, а также выбора правильной тактики хирургического лечения Вы можете прислать мне на личный электронный адрес puchkov@mail.
ru puchkov@mail.ru полное описание колоноскопии, данные гистологии, по возможности данные МСКТ брюшной полости с контрастом, указать возраст и основные жалобы.
Тогда я смогу дать более точный ответ по вашей ситуации.
Клиническая картина
На начальном этапе заболевания неприятные симптомы отсутствуют, но по мере роста опухоли появляется целый ряд признаков. Симптомы можно разделить на две группы: характерные для данной патологии и общие, встречающиеся при многих заболеваниях.
| Симптомы, характерные для рака | Общие признаки |
|
|
Огромное значение имеет характер выделений. Например, при опухоли, расположенной в верхнем, среднем или ампулярном отделе, в испражнениях присутствуют частицы алой крови, при низком расположении опухоли выделения по виду напоминают свежую кровь. Наличие в каловых массах гноя говорит о развитии инфекции. Об имеющейся опухоли может свидетельствовать появление кала лентовидной формы.
Осложнения при раке прямой кишки
Одним из распространенных осложнений является кишечная непроходимость, при которой пациент нуждается в срочной врачебной помощи. Также возможна перфорация и перитонит, которые требуют хирургического лечения.
Болезнь может осложняться абсцессом, развитием флегмоны, появлением свищей.
На поздней стадии рак прямой кишки поражает различные органы, при этом появляется целый ряд нарушений, связанных с работой конкретного органа: мочевого пузыря, почек, легких, печени и т.д.
Лечение
Единственно эффективным способом лечения рака прямой кишки является радикальное удаление опухоли. Существует целый ряд методик, выбор подходящей зависит от стадии.
| Стадия | Лечение |
| 0 | полипэктомия при проведении колоноскопии или трансанальное иссечение опухоли |
| I | резекция, реже брюшно-промежностная экстирпация прямой кишки |
| II | резекция или экстирпация, возможно, с химиотерапией после операции |
| III | резекция в сочетании с пред- и послеоперационной химиотерапией и облучением |
| IV | резекция с химиотерапией, удаление метастазов, эвисцерация таза |
Наряду с оперативным лечением при раке прямой кишки используется лучевая и химиотерапия. Тактика лечения подбирается для каждого пациента только индивидуально.
В некоторых случаях рекомендовано предоперационное облучение, целью которого является разрушение раковых клеток и снижение риска рецидива.
У некоторых разновидностей опухолей (например, при плоскоклеточном раке) эффективна только химиолучевая терапия. Химиотерапия может быть назначена как до операции, так и после нее.
Операция при раке прямой кишки
Онкологическое заболевание лечится лапароскопической хирургией
Целью хирургического лечения является обеспечение беспрепятственного прохождения кишечного содержимого, для этого выполняется удаление опухоли с частью приводящей и отводящей кишки, по возможности — с созданием первичного анастомоза. Удалению также подлежат регионарные лимфоузлы.
Одной из эффективных методик является тотальная мезоректальная эксцизия (ТМЭ), описанная в 1982 году английским хирургом Richard John Heald. В ее основе лежит выделение прямой кишки под визуальным контролем в бессосудистой зоне — в так называемом корректном слое — между собственной фасцией кишки (мезоректумом) и париетальной фасцией таза.
В расположенной в мезоректуме клетчатке находятся лимфоузлы, которые, как правило, поражены метастазами. При выделении прямой кишки традиционным способом часть клетчатки отделяется и остается в малом тазу, что в 25% приводит к появлению сателит-метастазов. ТМЭ исключает такое развитие событий.
На основе этой методики выполняется резекция кишки: передняя, низкая, брюшно-анальная, брюшно-промежностная экстирпация.
ТМЭ сегодня используется многими специалистами, однако недостаток метода — высокие показатели локальных рецидивов. Мне удалось снизить количество рецидивов с 45% до 5%, выполняя ТМЭ через лапароскопический доступ.
Преимущества лапароскопической техники тотальной мезоректумэктомии
- В ходе операции возникает необходимость пересечения нервных волокон, что может привести к урогенитальным расстройствам. Для предупреждения подобных нарушений я использую нервосохраняющую технику.
- При наличии распространенной опухоли или при карциноме небольших размеров операция проводится в несколько этапов.
- Для формирования межкишечного соустья я использую современные сшивающие аппараты производства США, благодаря чему удается свести к минимуму риск развития послеоперационных осложнений, таких как стриктура или несостоятельность шва анастомоза.
- Использование аппарата электротермического лигирования тканей «LigaSure», ультразвуковых ножниц, энергетической платформы «Force Triad» мобилизация толстой кишки проводится быстро и бескровно, нет необходимости применения хирургических клипс и нитей, удается сохранить нервные волокна.
Учитывая психологическое состояние пациентов при выведении части кишечника на переднюю брюшную стенку, я стремлюсь, если это возможно, проводить органосохраняющие операции, сохранив непрерывность кишечной трубки и сфинктер прямой кишки.
Мною лично проведено более 300 лапароскопических вмешательств при заболеваниях толстого кишечника. Результаты операций обобщены в монографии «Малоинвазивная хирургия толстой кишки». Также информацию об используемых мною методах хирургического лечения можно найти в многочисленных научных рецензируемых изданиях.
Прогноз при раке прямой кишки
Если опухоль растет в пределах самой кишки на протяжении длительного времени, то у большинства пациентов при своевременном лечении шансы на полное выздоровление весьма велики. Также влияет на выживаемость при раке прямой кишки стадия болезни:
- при 0-I — пятилетняя выживаемость достигает 90%;
- на II — выздоравливают около 60-85% пациентов;
- III — излечение возможно у 25-60% больных, эффект в немалой степени зависит от грамотно назначенного лечения;
- IV стадия — имеет наиболее неблагоприятный прогноз, выживаемость составляет всего 7%.
Несмотря на доступность эффективных методов диагностики, большинство случаев рака диагностируются поздно из-за нежелания человека обратиться к врачу при появлении первых симптомов, что снижает шансы на полное выздоровление.
«Когда вы пишете письмо, знайте: оно попадает мне на мою личную электронную почту. На все ваши письма я отвечаю всегда только сам. Я помню, что вы доверяете мне самое ценное — свое здоровье, свою судьбу, свою семью, своих близких и делаю все возможное, чтобы оправдать ваше доверие.
Каждый день я по нескольку часов отвечаю на ваши письма.
Направляя мне письмо с вопросом, вы можете быть уверены, что я внимательно изучу вашу ситуацию, при необходимости запрошу дополнительные медицинские документы.
Огромный клинический опыт и десятки тысяч успешных операций помогут мне разобраться в вашей проблеме даже на расстоянии. Многим пациентам требуется не хирургическая помощь, а правильно подобранное консервативное лечение, в то время как другие нуждаются в срочной операции.
И в том, и в другом случае я намечаю тактику действий и при необходимости порекомендую прохождение дополнительных обследований или неотложную госпитализацию.
Важно помнить, что некоторым больным для успешной операции требуется предварительное лечение сопутствующих заболеваний и правильная предоперационная подготовка.
В письме обязательно (!) укажите возраст, основные жалобы, место проживания, контактный телефон и адрес электронной почты для прямой связи.
Чтобы я мог детально ответить на все ваши вопросы, прошу высылать вместе с вашим запросом сканированные заключения УЗИ, КТ, МРТ и консультаций других специалистов. После изучения вашего случая, я направлю вам либо подробный ответ, либо письмо с дополнительными вопросами. В любом случае я постараюсь вам помочь и оправдать ваше доверие, которое является для меня наивысшей ценностью.
Искренне ваш,
хирург Константин Пучков»
Источник: https://www.PuchkovK.ru/koloproktologiya/rak-pryamoy-kishki/stadii-raka-pryamoy-kishki-i-ikh-simptomy/
Симптомы и лечение сужения кишок
Люди постоянно подвергаются неблагоприятным воздействиям, которые сопровождаются различными заболеваниями. При отсутствии своевременной помощи возможно возникновение осложнений с тяжелыми последствиями.
Некоторые болезни встречаются часто, другие — редко. Одним из редких заболевания является сужение прямой кишки. Причинами возникновения патологии могут быть врожденные аномалии, травмирование, воспаление.
Уменьшение проходимости прямой кишки может возникнуть при травмировании или воспалениях, а также врождённо.
Что подразумевается под сужением прямого отдела кишечника?
Под общим термином объединены два типа патологических изменений — стеноз и стриктура, симптоматика и лечение которых идентичны. Однако у них есть некоторые различия.
Под стриктурой прямого отдела кишечника принято понимать сужение просвета по причине изменения в его стенках с одной или двух сторон.
Стенозы сопровождаются круговым уплотнением просвета из-за патологических изменений, таких как опухоли и рубцы, поражающие прямую и ободочную кишку или близлежащие органы и ткани.
Существует несколько сужений кишечного просвета с разными характеристиками и особенностями:
- Рубцовое уплотнение кольца прямой кишки формируются в результате получения травм: от ушибов соответствующей зоны тела; при операциях по хирургическому удалению геморроя с круговым рассечением слизистой, удалению части прямой кишки, пораженной злокачественной опухолью зон; после купирования язвенных поражений; в результате родов.
Основной метод излечения: иссечение рубца с последующим восстановлением кишечного просвета. - Стриктуры, возникающие из-за воспалений, отличаются различной Сужение кишечника может быть как врожденным, так и приобретенным
этиологией. В этом случае кишка сильно уплотняется в стенках. Такое сужение находится на расстоянии 50—60 мм от ануса общей протяженностью от 40 мм. Узкие кишечные стенки имеют вид фиброзной массы со структурно измененной слизистой. Воспаление затрагивает близлежащую клетчатку.
- Врожденное сужение, образованное во внутриутробный период. Признаки заболевания часто проявляются через месяцы или годы, при этом степень проявлений различна. Основной симптом — затруднение дефекации. Диаметр сужения варьируется — от малозаметного до полного отсутствия просвета, как при полной атрезии.
Этиология
Повреждения промежности, приводящие к сужению прямой кишки, возникают:
- при механических повреждениях;
- в результате некоторые хирургических операций на кишке;
- после тяжелой родовой деятельности.
Воспаления, вызывающе сужение прямого отдела кишечника, могут возникать на фоне:
- парапроктита или неспецифического язвенного проктоколита;
- болезни Крона;
- актиномикоза или лимфогрануломатоза;
- туберкулеза;
- сифилиса или гонорреи.
В результате сдавливания опухолями стенок кишки или при патологических изменениях соседних органов формируется стеноз.
К редким причинам развития патологии относятся повреждения, полученные в результате медицинских манипуляций, например, введения едких агрессивных медикаментов, применения лучевой терапии для купирования разрастания новообразований в мочеполовой системе, прямой и ободочной кишках.
Стриктуры, появившиеся в результате воспаления из-за неспецифичного язвенного колита, актиномикоза, гонорейного проктита, сифилиса, болезни Крона, дизентерии, туберкулеза, отличаются постепенным развитием проявлений и не вызывают резкого изменения просвета.
Методы диагностики
Патологию выявляют во время осмотра
Выявить патологию можно при ректальном осмотре посредством пальпации, с помощью зеркал, при биопсии. Процедуры назначаются при обращении пациентов с жалобами на затрудненность процесса калоизъявления, наличие ощущений инородного тела, мешающего дефекации.
При осмотре выявляется:
- зияние или уплотнение сфинктерной области;
- рубцевание прианальной кожи;
- мацерация;
- каловые остатки, гной со слизью в зоне ануса.
При пальпации прямой кишки выясняется размер заднепроходного отверстия, характер сужения кишечного просвета, степень инфильтрации стенок кишки с соседними тканями, глубины процесса рубцевания. Основными вариантами диагностики патологии являются:
- Ректороманоскопия (колоноскопия) со взятием биопсийного материала в зонах сужения. В процессе осматриваются пораженные и незатронутые участки ниже и выше места сужения. Для этого используется ректоскоп или колоноскоп.
- Ирригоскопия, цель которой — определение степени тяжести и протяженности патологического изменения, общего состояния кишки.
К дополнительным методам диагностики относятся:
- рентген кишечника с контрастом;
- анализ на биохимию;
- УЗИ кишечника и брюшной полости;
- эхокардиограмма.
Методы лечения
Сужение кишечного просвета производится путем комплексного лечения
Для лечения применяют лекарственные средства
лекарственными препаратами, физиотерапевтическими манипуляциями. Дополнительно может быть назначена установка специальных расширителей. Действенными методами лечения являются:
- инъекции с раствором гидрокортизона;
- инфильтрация клетчатки вокруг прямой кишки посредством обработки пенициллиновым раствором;
- постепенное бужирование (расширение) сужения;
- ректотомия, подразумевающая рассечение места сужения.
В особо тяжелых случаях пациентам ставят калоприемники с искусственным задним проходом.
При поступлении больного в стационар производится восполнение потерянной жидкости, снимается болевой шок спазмолитиками. Эти меры позволяют расслабить кишечные стенки и снизить активность перистальтики. Затем, преимущественно хирургическим методом, устраняется патология.
Хирургическое вмешательство требуется взрослым в тяжелых случаях. Перед операцией больному нужно очистить кишечник от жидкости и газов. Для этого применяется специальное отводящее устройство в виде зонда для опорожнения верхних отделов, сифонной клизмы — для очистки нижней части кишечника.
При диагностировании врожденного сужения просвета прямой кишки в период новорожденности производится немедленная операция, длительность которой определяется местом расположения стриктуры.
После операции кормление новорожденных с кишечным уплотнением прианального отверстия или его отсутствием осуществляется назогастральным зондом, введенным в желудок через нос. Это необходимо для стабилизации работы кишечника.
Когда пищеварительная система станет нормально функционировать, ребенка переводят на естественное вскармливание.
После операции некоторое время нужно придерживаться лечебной диеты. Диетотерапия при стенозе нужна взрослым и грудничкам. Первые 12 часов послеоперационного периода запрещено пить и есть. Питание вводится парентерально, то есть в обход кишечника.
На 5 сутки через рот или нос вводится зонд, через который в желудок подаются питательные смеси и жидкие кисломолочные продукты. После извлечения зонда назначается щадящее меню. Пища употребляется малыми порциями до 7 раз в день.
Продукты для приготовления блюд не должны оказывать раздражающее действие на кишечные стенки.
Во время терапии больного дополнительно обследуют с целью проверки эффективности выбранной терапевтической тактики. Выписка из стационара осуществляется только при отсутствии признаков патологии, стабилизации функций кишечника. После выписки нужно придерживаться диеты еще некоторое время.
Источник: http://PishcheVarenie.ru/pryamaya-kishka/eshe/suzhenie-pryamoj-kishki.html







