araks-rock.ru
Skip to content
- что делать, причины, как снять опухоль, лечение
- Проткнула палец, опух, что делать?
- Панариций пальца на руке или ноге – лечение в домашних условиях
- Ответы Mail.ru: Уколола палец зубочисткой помогите
- причины, первая помощь, полезные советы — журнал «Рутвет»
- Уколола палец рыбой, распух и болит, что делать?
- Два дня назад нечаянно уколола палец гвоздем, и гвоздь маленький и не ржавый, но палец покраснел, распух и болит. Привяз
Чтобы точно знать, что делать, если опух палец на руке, важно выяснить причину такого неприятного симптома. К сожалению, причинных факторов распухания одного или нескольких пальцев достаточно много и выяснить истину самостоятельно достаточно трудно.
В таком случае важно вовремя обратиться за специализированной медицинской помощью, ведь данный отек может указывать на серьезные проблемы со здоровьем.
Рассмотрим основные причины, почему опухают пальцы на руках, и как можно заподозрить неладное и распознать тяжелую патологию.
Панариций
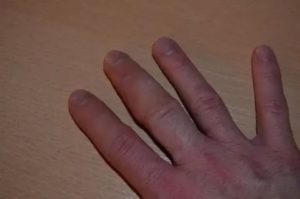
Пожалуй, это самая распространенная причина опухания и покраснения пальца на руке. Данный тип воспаления носит инфекционный характер и часто сопровождается образованием гноя в мягких тканях фаланг.
Инфекционные агенты, а чаще всего это стафилококки, стрептококки, энтерококки, проникают внутрь тканей пальца через минимальные повреждения кожи (ссадины, порезы, занозы, уколы иглой, выдергивание заусенцев, травмы при маникюре, пр.). Иногда можно наколоть палец при разделке рыбы.
Очень часто входные ворота инфекции остаются незамеченными, а пациенты жалуются, что опух палец на руке без причины.
Из-за особенностей анатомического строения гнойное воспаление распространяется не по площади поверхности кожи, а вглубь мягких тканей и может осложняться повреждением сухожилий, мышц, суставов и костей фаланг.
Панариций сопровождается рядом характерных симптомов:
- больной палец, не только опух, но и болит;
- боль имеет дергающий, распирающий характер, беспокоит не только при движении, но и в покое;
- кожа над пораженным участком краснеет, в некоторых случаях начинает синеть, становится гладкой, как бы натянутой, блестит и на ощупь она горячая;
- иногда страдает и общее самочувствие человека, появляется слабость, повышается температура тела;
- в центре покраснения можно заметить белый гной, в некоторых случаях гной скапливается и просматривается под ногтевой пластиной;
- как правило, в воспалительный процесс вовлечен всего один палец (указательный, мизинец, др.) – тот, который стал входными воротами для инфекции.
Так выглядит панариций
В зависимости от глубины распространения воспаления и тяжести состояния, выделяют следующие виды панариция:
- кожный – поражается только кожный покров;
- подкожный – воспаление локализируется в подкожной жировой клетчатке;
- сухожильный – в патологический процесс втягиваются сухожилия мышц пальцев;
- суставной – гнойное поражения межфаланговых и/или пястно-фаланговых сочленений;
- подногтевой – гной скапливается под ногтевым ложем, такой панариций чаще всего развивается из-за попадания занозы под ноготь или вследствие дурной привычки грызть ногти;
- околоногтевой (паронихий) – воспаление околоногтевого валика пальца, основная причины – выдергивание заусенцев;
- костный – в патологический процесс втягивается костная ткань фаланг пальцев руки, развивается нечасто и, как правило, в качестве осложнения подкожной формы панариция.
Схематическое изображение форм панариция: а) кожный; б) подкожный; в) сухожильный; г) костный; д) суставной; е) типа запонки
Что делать, если палец опух из-за панариция? Лечение включает комплекс консервативных и хирургических методик. Пациенту обязательно назначаются противовоспалительные, антибактериальные и обезболивающие препараты. Также проводят хирургическую обработку гнойного очага. Панариций скрывают, гной ликвидируют, а рану дренируют и промывают антисептическими растворами.
Важно знать! При развитии панариция категорически запрещены любые согревающие процедуры, компрессы и мази. Такое «лечение» с большой вероятностью приведет к более глубокому и обширному гнойному поражению тканей и развитию осложнений, например, костной или сухожильной формы болезни.
Если опух палец у ребенка, то скорее всего причина кроется именно в развитии панариция, ведь малыши, как никто другой, склонны к привычке откусывать заусенцы и грызть ногти.
Заболевания суставов
На втором месте среди причин опухания пальцев рук находятся заболевания мелких суставов кистей.
Артрит
Если опух сустав на пальце руки, нужно исключить развитие артрита. В случае единичного поражения думать нужно о простом инфекционном воспалении сустава, но если одновременно опухает несколько сочленений, скорее всего, у человека присутствует одно из ревматологических заболеваний, например, ревматоидный артрит.
При ревматоидном артрите одновременно поражается несколько суставов кистей рук, а также прочие сочленения в организме (коленные, голеностопные, лучезапястные, локтевые, пр.).
Патологический процесс носит симметрический характер, то есть одновременно страдают и припухают суставы на обеих верхних конечностях.
Нехарактерным местом локализации воспаления при ревматоидном артрите считаются дистальные межфаланговые суставы, пястно-фаланговый сустав большого пальца, проксимальный межфаланговый мизинца, крестцово-подвздошные сочленения и поясничного отдела позвоночника (так называемые «суставы исключения»).
Для ревматоидного артрита характерен болевой синдром. Суставы болят как в покое, так и при движении, болезненность усиливается при пальпации и поперечном сжатии сочленений. Характерна утренняя скованность поврежденных пальцев, которая проходит спустя несколько часов.
Болезнь имеет длительное течение, причем периоды обострения и распухания суставов пальцев рук сменяются ремиссией и затиханием всех симптомов. Со временем формируются специфические деформации кистей рук, которые часто становятся причиной утери работоспособности и инвалидности, особенно у детей при развитии ювенильного ревматоидного артрита.
Если систематически опухают суставы на пальцах рук, причиной тому могут быть и другие формы артритов, например, воспаление сустава при подагре, псориазе, системной красной волчанке, склеродермии, дерматомиозите и прочих системных заболеваниях соединительной ткани.
Артроз
Еще одной частой причиной отека суставов на пальцах рук является деформирующий остеоартроз.
Это дегенеративное поражение внутрисуставных хрящей с дальнейшим разрушением прочих компонентов сустава и развитием выраженной деформации сочленений.
Время от времени артроз обостряется развитием реактивного синовита (воспаление суставной капсулы), именно в этот период и возникает отек мелких суставов кистей и усиливается боль при движениях.
Со временем в патологический процесс втягивается все больше суставов, которые разрушаются и приводят к типичным деформациям. На пальцах появляются узловатые образования – узлы Бушара и Гебердена.
Характерный вид руки у пациента с деформирующим остеоартрозом, хорошо заметны узлы Бушара и Гебердена
Как лечить суставные болезни, знает врач-ревматолог. Именно к нему нужно обращаться в случае развития подобной проблемы.
Травматические повреждения
Это также достаточно распространенная причина опухания указательного и других пальцев на руках. В основном травмы пальцев носят характер ушибов, вывихов и переломов. Для дифференциальной диагностики применяют рентгенографию, с помощью которой можно точно определить вид травмы и назначить подходящее лечение.
Если причина отека сустава – это травма, то опухоль появляется сразу после воздействия травмирующего фактора, одновременно возникает боль и невозможность совершать активные и пассивные движения из-за нее. Палец может покраснеть или посинеть. В таком случае снять опухоль поможет холодный компресс, который также снизит интенсивность болевого синдрома.
Новообразования
Новообразования на пальцах рук встречаются не так уж и часто, но знать о такой возможности просто необходимо. Опухоли могут быть как доброкачественными, так и злокачественными (рак), поражать они могут как мягкие ткани пальца, так и кости.
Чаще всего встречаются новообразования кожи пальцев рук (базалиома, меланома). Среди новообразований мягких тканей следует назвать саркому, липому, хондрому, хондросаркому. Кость фаланги пальца может пострадать вследствие развития остеосаркомы, а также метастатических опухолей.
Саркома (злокачественная опухоль) указательного пальца на руке
Рожистое воспаление
Рожа – это инфекционное поражение кожи и подкожной клетчатки, которое вызвано попаданием в мягкие ткани бета-гемолитического стрептококка через микротравмы. Это заразное заболевание, лечением которого занимается инфекционист, а при осложнениях – хирург.
Важно! Рожистое воспаление лечат только в стационаре, в домашних условиях терапия не рекомендована.
Характерные признаки рожистого воспаления пальца (эризипелоида):
- общее недомогание – головная боль, тошнота, рвота, лихорадка;
- покраснение пораженной кожи (эритематозная форма рожи), которая имеет четкие границы и резко отличается от здоровых участков;
- форма покраснения неправильная, напоминает «языки пламени» или «географическую карту»;
- воспаленный кожный покров отечен и возвышается над здоровыми участками;
- зона гиперемии сильно чешется и болит;
- в случае развития буллезной формы на фоне гиперемии появляются серозные или серозно-гнойные пузырьки;
- если имеет место флегмонозная форма, наблюдается гнойное расплавление поверхностных мягких тканей руки;
- гангренозная – наиболее тяжелая форма рожи, при которой наблюдается некроз (отмирание) кожи, а иногда и подкожной жировой клетчатки.
Рожистое воспаление (эризипелоид) большого пальца руки
Тендовагинит
Это воспаление сухожилия пальца руки и/или его синовиальной оболочки (сухожильного влагалища). Чаще всего страдают сухожилия мышц-сгибателей пальцев. Внешне тендовагинит проявляется болью, особенно при попытке движений, отеком и припуханием пальца, ограничением двигательной функции больной фаланги.
Причины патологии многочисленны. Среди них стоит знать о таких, как осложнение при панариции, травмы, артриты, аутоиммунные поражения, бруцеллез, туберкулез, постоянное травмирование и перегрузка сухожилия у людей с определенной стереотипной работой (швеи, машинистки, программисты, пр.).
Ношение колец
Иногда ношение таких украшений, как кольца, могут стать причиной опухания пальца руки.
Очень часто после тяжелой физической работы, в жаркую погоду, при усиленном питьевом режиме, после злоупотребления алкоголя, при ожирении, при беременности пальцы рук у людей становятся склонными к появлению отеков.
Если до этого не снять кольцо, оно начнет сдавливать мягкие ткани и сосуды пальцев, из-за чего состояние усугубляется, а отек увеличивается.
Если кольцо сдавливает палец и появляется отечность, его нужно немедленно снять
Как правило, чтобы избавиться от такого симптома, необходимо снять украшение. Если этого не получается сделать сразу, нужно немного отдохнуть, придать конечности возвышенное положение, подержать руку в холодной воде, смазать кожу жирным кремом. Как правило, этого достаточно, чтобы избавиться от кольца. Но иногда его приходится разрезать, чтобы освободить палец.
Если пальцы отекли без ведомых на то причин, нужно обязательно обратиться за помощью к врачу. Ведь такой симптом может указывать на развитие тяжелых заболеваний сердца, почек и других органов. Поэтому медлить с обращением к специалисту нельзя. Вовремя поставленный правильный диагноз – залог успешного лечения.
| 19.07.2015 | Что мне думать? Здравствуйте! Подскажите пожалуйста. Меня зовут Настя, полового акта не было ни разу, с парнем занимались петтингом и он мне сильно надавил пальцем на влагалище но не проникал, после чего я почувствовала легкую боль, так уже было несколько раз и всегда я чувствовала легкую боль, но крови не было)сразу пошла в туалет, и на туалетной бумаге обнаружила кровь, достаточно много, месячных не было, как раз была задержка 4 дня из-за гормонального сбоя, к врачу я уже не пойду из-за менструации, а сомнен… | 0 ОТВЕТОВ |
| 06.01.2016 | Потеря девственности, не чувствовала боли, нормально ли это? Здравствуйте, недавно мой молодой человек ласкал меня внизу пальцами, не скажу что было больно, было не приятно, и буквально пару секунд. Позже когда пошли в ванну, увидели что пальцы в крови, но крови было совсем не много. Потом попробовали снова рукой, опять было не приятно, но совсем чуть, но крови уже было больше. После этого все остальные попытки проходили нормально, и без крови, у меня такой вопрос: нормально ли что у меня не было боли? И что ни я, ни молодой человек не чувствовали никакой… | 1 ОТВЕТ |
| 27.10.2016 | Как понять лишилась ли я девственности? Мой парень мне не верит С парнем встречаемся год, когда попробовали первый раз, крови не было да и боли особо тоже. До этого он месяцев 3 «входил» туда пальцами (1-2) и в первый-второй раз пальцами было очень больно и неприятно, даже появилось ощущение, что что-то «там» не так, крови не было, но потом со временем все нормализовалось(то есть боль и неприятное ощущение прошло). Так вот дело вот в чем, сейчас когда мы занимаемся этим, часто заходит разговор о том, что у меня так сказать 50\50, парень обопирается на факты(… | 0 ОТВЕТОВ |
| 20.09.2014 | Девственница? Здравствуйте. Был секс с парнем, когда он возбудил меня кунилингусом, то головка пениса входила легко и даже не больно(первый раз), но когда вынимал и пытался уже нормально заняться сексом, то было больновато. Крови не было, во влагалище легко входят 2 пальца, но если чуть пошире, то уже больновато. Вопрос: лишилась ли я девственности? Крови не было и сильной боли тоже. | 1 ОТВЕТ |
Источник: https://araks-rock.ru/raznoe/nakolol-palec-opux-chto-delat-nakolola-palec-opux-i-bolit-chem-lechit-protknula-plavnikom-ryby-palecopux-i-bolitchto-delat.html
После укола в вену болит рука что делать: внутривенного, опухла и вздулась

Многие препараты предназначены только для внутривенного введения. Кроме того, подобные уколы необходимы при купировании острых состояний.
В то же время при некоторых условиях этот метод введения лекарства может стать причиной появления нежелательных реакций.
Если после укола в вену болит рука, делать повторные инъекции в ту же область не рекомендуется, т.к. это может усугубить ситуацию.
Причины
Наиболее часто болит вена после укола в случаях, когда при введении препарата была нарушена техника антисептики или проведения процедуры.
Если место укола покраснело и начало вздуваться, проблема может крыться в недостаточной обработке спиртом места введения инъекции. В этом случае высок риск занесения инфекции.
Если рука болит и опухла, после укола проблема может крыться в следующих нарушениях проведения процедуры:
- неправильный выбор длины и диаметра иглы;
- слишком большой объем препарата;
- высокая скорость введения раствора;
- травмирование вены.
Кроме того, спровоцировать образование гематомы, а иногда и абсцесса может прокалывание насквозь или недоведение иглы до сосуда, из-за чего препарат вводится не в вену, а в жировую клетчатку или под кожу. Быстрое введение некоторых растворов способно спровоцировать воспаление и спазм стенок сосудов, а также сужение их просвета. К ним относятся:
- Доксициклина гидрохлорид.
- Хлористый калий.
- Хлористый кальций.
- Раствор глюкозы 40%.
Кроме того, при введении растворов таких лекарств, как Диклофенак, Кеторол и Анальгин, возможно развитие воспаления вены асептического характера. В этом случае вена надувается, что приводит к появлению боли. Рука может начать болеть после внутривенного укола, если человек не держал положенное время ватку на месте введения препарата.
В этом случае высок риск появления неприятных ощущений и гематомы.
Если пациенту ставились капельницы через внутривенный катетер, который не снимался длительное время, после ее устранения могут появляться нежелательные реакции. Если вена вздулась и заболела после устранения катетера, это свидетельствует о повреждении и воспалительном поражении стенки сосуда.
Что делать
Если место незначительно надувается или отекает после проведения укола, а также при возникновении небольших гематом, никакого лечения не требуется. Такие дефекты исчезают за 1-3 дня. Для ускорения процесса можно прикладывать холодные компрессы к месту инъекции.
Крупные гематомы могут инфицироваться, что может стать причиной формирования флегмоны или абсцесса. Таким образом, при образовании такого дефекта необходимо обратиться к врачу для назначения лечения.
Для ускорения рассасывания гематомы рекомендовано применение препаратов, содержащие компоненты, разжижающих кровь. Часто назначаются гели и мази, включающие такие вещества, как гепарин, диклофенак, троксерутин и т.д.
Данные активные компоненты в больших дозах содержатся в таких препаратах, как:
Какие по Вашему мнению наиболее важные факторы при выборе медицинского учреждения?
- Доверие к врачу 72%, 368 368 — 72% из всех
- Современное оборудование 15%, 75 75 — 15% из всех
- Советы знакомых 5%, 25 25 — 5% из всех
- Стоимость услуг 4%, 20 20 — 4% из всех
- Близкое расположение к дому 4%, 19 19 — 4% из всех
- 7 — 1% из всех
- Лиотон.
- Индовазин.
- Троксевазин.
- Гепариновая мазь.
При формировании абсцесса может быть рекомендовано накладывание мази Вишневского. Такие компрессы ускорят вскрытие абсцесса. Если имеется сильный местный отек, желательно накладывать на пораженную область марлю, смоченную в 50% водном растворе Димексида.
Поверх компресса прикладывается полиэтилен, препятствующий быстрому высыханию ткани.
Кроме того, при флегмонах и абсцессах, сформировавшихся после укола, может потребоваться прохождение курса терапии антибиотиками. Это особенно важно, если после укола возникли признаки общей интоксикации, в т.ч. слабости, повышения температуры, озноба и т.д.
Если под кожу был случайно введен хлористый кальций, место отека и покраснения врач должен обколоть раствором Новокаина. Это позволит подавить токсическое действие препарата на мягкие ткани и снизит риск некроза.
При выявлении признаков флебита, т.е. выраженного воспаления стенки вены, пациент должен проходить лечение в стационаре, чтобы снизить риск развития осложнений, в т.ч. флегмоны и тромбоэмболии.
При крупных абсцессах и флегмонах, сопряженных с высоким риском появления сепсиса, может потребоваться хирургическое лечение. В этом случае сначала скальпелем вскрывается полость дефекта, удаляется гной и выполняется обработка антисептиком. После этого накладывается стерильная повязка.
Как избежать боли
Чтобы снизить риск появления нежелательных реакций, важно соблюдать правила проведения внутривенных инъекций. Важно правильно проводить антисептическую обработку, подбирать объем и диаметр иглы, контролировать скорость введения раствора и т.д.
Чтобы избежать появления неприятных ощущений, сразу после инъекций следует оставить ватку прижатой к месту введения препарата и согнуть руку в локте. В таком положении руку нужно задержать на 15 минут. Это снизит риск формирования гематомы. При наличии склонности к появлению синяков после уколов нужно на кожу нанести йодную стенку.
В ряде случаев, чтобы избежать возникновения крупных гематом и других осложнений, рекомендуется прикладывать холодные компрессы. В профилактических целях можно применять мази, содержащие разжижающие кровь вещества.
Источник: https://Ukol.expert/posledstviya/posle-ukola-v-venu-bolit-ruka-chto-delat
Что делать, если после укуса овода или слепня возникла опухоль и покраснение

Риск того, что вас укусит слепень или овод довольно велик. Ведь эти насекомые обитают на всех континентах, кроме Антарктиды.
При этом в некоторой местности их так много, что любая вылазка на природу или прогулка в парке может закончиться встречей с этими представителями двукрылых. Обычно её итог – это укусы.
При этом у одних людей нет никаких неприятных последствий, а вот другие мучаются от сильных отеков и болей.
После контакта с этими насекомыми действительно может начаться аллергическая реакция и развиться неприятные симптомы. Но не паникуйте. Главное знать, что предпринять в первую очередь. Ну а мы расскажем об основных причинах ухудшения самочувствия после укусов слепней и оводов. Поведаем и о том, что нужно сделать, чтобы отек, боль, зуд и покраснение прошли как можно быстрее.
Реакция организма на укус овода и слепня
Нередко в тех местах, куда укусили эти летающие паразиты, появляется опухоль и покраснение. Практически всегда пострадавшего мучает сильный зуд. Что касается детей, то у них от укусов слепней может подняться температура и даже проявиться кожная сыпь.
Причём первые симптомы развиваются очень быстро. Обычно после укуса того же слепня область вокруг ранки моментально краснеет и опухает. Спустя пару минут одолевает мучительный зуд. Если же укусов несколько, то самочувствие пострадавшего через 1-2 часа заметно ухудшается. Нередко увеличиваются лимфоузлы, наблюдаются и симптомы общей интоксикации организма:
- болит голова;
- знобит;
- тошнит и наступают приступы рвоты;
- незначительно повышается температура тела (до 38 градусов);
- замечены во врачебной практике и случаи потери сознания (после многочисленных укусов).
Если хотя бы одно из перечисленных болезненных состояний вы наблюдаете у себя, то необходимо обратиться за медицинской помощью.
По прошествии нескольких часов локальная симптоматика становится более выраженной. Место укуса слепня становится горячим. Оно сильно чешется, вокруг ранки появляется уплотнение, разрастается отек.
Если вы считаете, что ваш «обидчик» овод, то следует напомнить: это насекомое не кусает. Но оно способно отложить свои личинки на слизистую или под кожу животных (реже – человека). При этом взрослый овод не питается. То есть ему не нужна кровь для продолжения рода, как тому же слепню.
Просто некоторые люди путают этих насекомых. В итоге того же слепня часто называют оводом и наоборот.
Как выглядит место укуса?
Укус слепня зачастую сложно отличить от ужаливания некоторых других видов летающих насекомых – той же осы, шмеля или пчелы. Особенно в первые минуты. Во время укуса этот кровопийца делает прокол на коже, состоящий из двух едва заметных отверстий. Через них в ранку попадает слюна, а вместе с ней проникают и токсичные вещества.
Естественно, организм сразу реагирует на них – кровь приливает, появляется заметное уплотнение, кожа краснеет. Причём отёчность возникает не всегда и не сразу. Зачастую лишь спустя пару часов.
Как же выглядит укус слепня? Узнать его можно по следующим признакам:
- Само место, куда ранила эта крупная муха, окрашивается в белый цвет, а на краях появляется яркая красная каемка.
- Кожа сильно чешется и зудит. Спровоцировано это токсинами, проникающими в организм через укус.
- Опухоль разрастается.
- Появляется жжение.
Отметим, что всех описанных неприятных симптомов может и не быть. Либо они просто проявятся в лёгкой форме (небольшая краснота и зуд). У некоторых людей и вовсе реакция на укус слепней вполне умеренная и сравнима с тем, что бывает, когда вашей крови попил комар. Многое зависит от иммунной системы, чувствительности, возраста и пр.
Для справки! После укуса из ранки первые пару минут сочится кровь. Так как насекомое вводит вещество, чтобы сделать кровь более жидкой и не дать ей свернуться.
Неприятные последствия укуса
Рана после укуса этих опасных насекомых редко заживает быстро и бесследно. По крайней мере около недели может оставаться небольшой синяк, краснота, шишка или папула.
Если же не были приняты необходимые меры, то на месте укуса нередко образовывается гнойник, который постепенно увеличивается и периодически болит.
Дело в том, слепни вместе со слюной впрыскивает под кожу человека болезнетворные бактерии.
Овод и вовсе может отложить в мягкие ткани человека свои яйца, из которых в ходе дальнейшего развития появятся личинки. На таких паразитов организм, конечно же, реагирует очень сильно.
Но всё это не так страшно. Есть и более опасные последствия укусов. К ним относят:
- Большие отеки мягких тканей. Бывают настолько сильными, что распухает большая часть конечности – от кисти до локтя на руке, от голени до колена на ноге. На месте укуса появляются покраснения и сыпь, похожая на крапивницу. Устранить такое болезненное состояние можно с помощью приёма антигистаминного препарата. Наибольшая отёчность часто наступает при укусе в голову, губы, шею и глаза. В этом случае может начать опухать гортань и язык, что препятствует свободному доступу воздуха, провоцируя удушье и асфиксию.
- Заражение опасными вирусами. Оводы и слепни – переносчики туляремии, филяриоза, сибирской язвы и пр. Поэтому потенциально укус и контакт с этими насекомыми может инфицировать человека. Что же делать? Следите за своим самочувствием, а если заметили странные симптому, то сразу же отправляйтесь в медицинское учреждение. Не помешает и сдать анализы, которые подтвердят, было ли заражение или вы полностью здоровы.
- Анафилактический шок. Если человека сильно искусали, и большое количество токсичных веществ попало в кровь, то может начаться и быстроразвивающаяся аллергическая реакция, угрожающая жизни. Действовать нужно оперативно и чётко. Первым делом вызываем скорую помощь и ограничиваем поступление аллергена. После чего проводим противошоковые мероприятия: укладываем на спину и освобождаем от тесной одежды, обеспечиваем поступление кислорода. Приехавшая бригада медиков должна ввести внутримышечно антигистаминный и противоотечный препарат. Если упало давление или имеется обморочное состояние, то ставят и укол адреналина.
При этом самые тяжёлые последствия нападения этих летающих насекомых бывают у детей в возрасте до 5 лет. Их иммунная система ещё формируется, да и проницаемость кровеносных сосудов выше, чем у взрослого человека. Токсины из слюны овода быстро распространяются по организму, провоцируя сильнейшую интоксикацию. Поэтому многие специалисты рекомендуют после укуса показывать детей врачу.
Что делать при укусе слепня или овода?
Очень важно знать возможные варианты первой помощи после укуса. Ведь неприятная встреча с насекомыми может ждать вас на рыбалке, прогулке, пикнике, отдыхе на даче. И даже использование репеллентов не способно защитить вас на 100%. Так что лучше всего запомнить алгоритм действий и следовать ему при необходимости:
- Придавите место укуса твердым предметом (монетка, пластиковая карта и прочее, что есть под рукой). Это уменьшит скорость распространения вредных веществ из слюны насекомого по организму и снимет боль.
- Охладите. К примеру, приложите кубик льда или кусок мяса из морозильной камеры. Как и придавливание, охлаждение направлено на то, чтобы локализовать токсины. Ещё холод на месте укуса не позволит ранке сильно распухнуть и покраснеть.
- Промойте укушенное место водой с мылом (лучше жидкое, но подойдёт хозяйственное). Ещё один вариант – наложить компресс. Для этого влажную тканевую или марлевую салфетку смачивают в воде и обильно натирают мылом, после чего она укладывается на место укуса. Нет с собой тряпочки? Тогда просто намыльте поражённый участок тела и подождите пару минут.
- Обработайте кожу любым антисептическим средством. К примеру, можно помазать йодом.
- Примите антигистаминный препарат.
Помогут ли при укусе слепня и овода народные средства?
Но вот если вы оказались не в домашних условиях, а на природе, где чаще всего и случаются укусы слепней и прочих вредителей? Здесь далеко не всегда есть возможность действовать по описанному выше алгоритму.
Конечно, предусмотрительные люди берут с собой аптечку, в которой есть всё необходимое, но их не так много. Всем остальным придётся что-то придумывать и обходится тем, что они найдут.
Кстати, вам помогут обработать рану:
- Сок от листа подорожника. Сорванное растение растирается до выступания жидкости и прикладывается к месту укуса.
- Сок из стебля одуванчика. Обрабатывается по аналогии с подорожником.
- Лук репчатый. Допускается прикладывать отрезанный ломтик прямо на место укуса. Хотя лучше использовать измельченную луковицу или сок.
- Солевой раствор. Соль и вода есть всегда. Даже на пикник или рыбалку мы берём их с собой. Готовится раствор просто – достаточно развести 1-2 ложки соли в стакане воды. Затем из него делается компресс, который прикладывается на укушенную область.
- Спиртовые примочки. Спирт – самый распространённый антисептик. Хорошо подходит и вариант, когда в водке растворяется немного соли.
Можно ли лечить отек от укуса слепня народными средствами? Скажем так, раньше наши прабабушки и прадедушки обращались к фитотерапии. При этом они выбирали растения с противовоспалительным и антисептическим действием:
- подорожник;
- одуванчик;
- тысячелистник;
- мята и пр.
Травы разминались до появления сока и прикладывались к укушенному месту. Можете попробовать фитотерапию и вы. Но только при условии, что нет опасных симптомов – головной боли, рвоты, тошноты, жара, сильного отёка. В противном случае народными средствами не помочь.
Лечение после укуса
Нужно понимать, что если не оказать пострадавшему от этих насекомых правильную помощь, то опухоль может сильно увеличиться в размерах.
Вредное насекомое нередко вместе со слюной впрыскивает под кожу человека болезнетворные бактерии.
Если не лечить место укуса и не предпринять необходимые действия, то через несколько дней образуется гнойник, который постепенно увеличится и будет вызывать сильные боли в покое и при надавливании.
Но хочется успокоить вас. Специальные лечебные мероприятия проводить нужно не всегда. После укуса большинство людей чувствуют себя хорошо, у них ничего не опухает и не наблюдается проявлений аллергических реакций (сильная краснота, отёк и пр.). Вся терапия заключается в том, чтобы промыть и обработать ранку антисептиком:
- спиртом;
- зелёнкой;
- йодом;
- перекисью;
- хлоргексидином и т. п.
Потом до полного восстановления достаточно будет обрабатывать пару раз в день место укуса противовоспалительной и заживляющей мазью, чтобы снять отёк. Когда же полностью заживёт повреждённый участок кожного покрова, а также пройдёт покраснение и опухоль? В лучшем случае это займет 4-6 дней. Без должного лечения процесс может затянуться.
Куда тяжелее переносят укусы слепней дети, люди с нарушенным иммунитетом, старики и аллергики. Использование народных средств и простой обработки раны недостаточно. Рекомендуется обратиться за квалифицированной медицинской помощью.
Само же лечение укусов слепня состоит из использования локальной терапии мазями, компрессами и лекарственными примочками.
Порой дополняется это приёмом антигистаминных средств (супрастин, тавегил, зиртек и пр.). При наличии симптомов общей интоксикации (озноба, жара, боли) применяются противовоспалительные препараты:
- взрослым можно принять таблетку или капсулу Найза, Нимесулида;
- малышу лучше дать сироп или суспензию Ибупрофена, Нурофена согласно инструкции.
Для справки! Если отёк и краснота не проходят на пятый после укуса, значит, в ранке есть бактерии или паразиты. Нужно оперативно обратиться к врачу. Он скорректирует лечение и назначит приём препаратов, препятствующих развитию инфекционно-воспалительного процесса.
Источник: https://KlopSOS.ru/ovody-i-slepni/chto-delat-esli-posle-ukusa-ovoda-ili-slepnya-voznikla-opuhol-i-pokrasnenie/
Уколола палец шипом опух болит в суставе — ПроСуставы.Ру
ГЛАВНЫЙ КИТАЙСКИЙ ВРАЧ ПО СУСТАВАМ ДАЛ БЕСЦЕННЫЙ СОВЕТ:ВНИМАНИЕ! Если у Вас нет возможности попасть на прием к ХОРОШЕМУ врачу – НЕ ЗАНИМАЙТЕСЬ САМОЛЕЧЕНИЕМ! Послушайте, что по этому поводу говорит ректор Китайского медицинского университета Профессор Пак.
И вот какой бесценный совет по восстановлению больных суставов дал Профессор Пак:
Читать полностью >>>
Нарыв, это такое кожное заболевание, которое представляет собой шишку, которая заполнена гноем и лимфой
. Их ещё называют фурункулами или абсцессами. Они бывают разных размеров и образуются в разных местах. Их появление может быть спровоцировано травмой кожи и попадание туда инфекции, воспалением волосяной луковицы или нарушением работы сальной железы.
Начинается воспалительный процесс, когда под кожу в определённом месте стягивается много лимфоцитов. Они начинают бороться с инфекцией, а лопнувшие и погибшие лейкоциты остаются плавать в лимфе под кожей. Со временем их становится всё больше и абсцесс увеличивается. Этот процесс может быть очень длительным, если не принять никаких мер.
Хотя фурункулы выглядят отвратительно и доставляют много болезненных ощущений — это не так страшно. Избавиться от них можно и в домашних условиях.
Как лечить нарывы народными средствами
Народ издревле имел определенные рецепты, позволяющие лечить нарывы на руках. И первый из них — лист подорожника. Для того чтобы его применить, данный лист следует растереть до состояния кашицы.
Это кашицу и следует прикладывать к больному месту. Но палец после этого необходимо забинтовать. Это очень важно. Как правило, лечение может длиться от трех до восьми дней.
очень хорошее народное средство, позволяющее вытягивать гной и обеззараживать рану.
Вторым любимым средством народной медицины при лечении нарыва является запеченный лук. Его необходимо также растереть в кашицу и приложить к больному месту.
Народные целители предлагают не возражать и против обыкновенного хозяйственного мыла. Его следует натереть на терке и приложить к нарыву.
Некоторые целители вообще предлагают соединять в единый компресс натертые в кашицу печеный лук и хозяйственное мыло.
Разговор сегодня будем вести о панарициях. Что это за болезнь такая знают многие. А кто не знает, то скажем, что панариций – это гнойное заболевание пальца. Некоторые из нас не понаслышке знают, что такое панариций и наверняка всем проводилось его лечение.
Основное лечение панариция оперативное. Но не спешите, существует множество видов панарициев и для каждого вида существует свой способ оперативного лечения. В данной статье мы расскажем Вам об особенностях некоторых видов панарициев и способах их лечения, на что надо обращать внимание больше всего.
1. Кожный панариций – относится к самым «безобидным» панарициям. Представляет из себя подкожный абсцесс. Причиной его может быть мозоль, потертость, ожог II степени и т.д.
В чем заключается его «безобидность»? А в том, что после иссечения отслоенного гноем (или другим патологическим выпотом) эпидермиса, рана быстро заживает без осложнений. После соответствующего лечения конечно.
Это может быть: ванночки со слабым раствором марганцовки, наложение простых антибактериальных повязок.
2. Подкожный панариций – это самый распространенный вид панарициев. Большинство ошибок, чаще начинающих хирургов, происходит именно с этим панарицием и, особенно со следующим его видом.
3. Кожно-подкожный панариций. Нечасто, но такое бывает, что врач принимает панариций за кожный. Иссекает эпидермис, выпускает гной и удовлетворенный отпускает пациента домой.
Больной же после проведенной бессонной одной или двух ночей, приходит на прием и заявляет, что боль в пальце усилилась и никакого эффекта от операции нет.
У этого пациента после вскрытия панариция обнаружил так называемую «запонку”.
Если врач грамотный и ответственный, то он вскроет панариций по всем правилам хирургии кисти, а для этого надо знать особенности строения подкожной клетчатки ладонной поверхности кисти.
Суть в том, что она (клетчатка) пронизана фасциальными перемычками, идущими перпендикулярно к коже, от нее вглубь до, практически, кости. Именно с этой особенностью и связано большинство ошибок при оперативном лечении подкожного панариция.
С учетом этого, панариции (подкожные) вскрывают разрезами «клюшкой» или эллипсовидным разрезом и обязательно параллельно ладонной поверхности пальца по боковой поверхности фаланги. Это нужно для того, чтобы вскрыть все перемычки и клетчаточные «ячейки».
В некоторых случаях делают 2 параллельных разреза, которые дают лучшие результаты.
Вскрытие подкожного панариция обязательно должно проводиться под обезболиванием: наркозом или местной анестезией. В идеале при правильно проведенной анестезии человек не должен чувствовать боли, кроме момента инъекции (укола иглой).
Вскрытый панариций обязательно должен быть дренирован или резиновой полоской или трубчатым дренажем, через которые проводят перевязки (промывание ран, полостей) с перекисью водорода, другими антисептиками.
При правильной и главное вовремя проведенной операции, никаких осложнений не бывает.
4. Подногтевой панариций. Данный вид панариция возникает чаще всего после ушиба ногтевой фаланги в результате которого появляется подногтевая гематома, которая затем нагнаивается.
Если Вы случайно ударили молотком по пальцу или прищемили его дверью или дверцей автомобиля и у Вас под ногтем скопилась кровь (Вы заметили, что под ногтем потемнело и появилась боль), то надо сразу обратиться к хирургу.
В результате раннего обращения Вам, возможно, удаться сохранить ноготь: доктор просверлит ногтевую пластинку и через отверстие наружу выйдет кровь. Накладывается асептическая повязка на 2-3 дня. Если же ноготь удаляется полностью (скопление гноя под ногтем), то «новый» вырастает через 1,5-2 месяца и, как правило, не деформированный.
5. Околоногтевой панариций. Возникает, когда происходит инфицирование микротравмы при большом срезании края ногтевой пластинки. Гной располагается и в подкожной клетчатке пальца и частично под ногтем. Лечение данного вида панариция также оперативное. Под местной анестезией производится клиновидное, дугообразное иссечение гнойного очага.
6. Паронихия – воспаление околоногтевого ложа. Также один из самых распространенных видов панариция. Возникает чаще всего при производстве маникюра, при появлении заусенец.
Инфекция попадает через плохо обработанные руки или загрязненный инструмент.
Инфекция чаще бывает стафилококковая, но если присоединяется и грибковая инфекция, то, кроме оперативного лечения, надо проводить и противогрибковое. А это и длительно и дорого.
Пациенты обращаются, как правило, с уже выраженными признаками воспаления по ходу всего околоногтевого валика. Краснота и припухлость «полувенчиком» окружают всю ногтевую пластинку. После осмотра врач решает, какой способ лечения выбрать конкретно в данном случае. Их, как правило, два — на начальном этапе консервативное и оперативное.
В зависимости от распространенности процесса доктор может удалить всю ногтевую пластинку или только часть ее. Если не поврежден матрикс (центральная часть ногтевого ложа), то ноготь вырастет вновь не измененным.
7. Костный панариций. Причиной костного панариция в 95% случаев является не леченный или неправильно леченный подкожный панариций. Суть данного вида панариция в том, что воспалительный процесс из мягких тканей переходит на кость, что ведет к тромбозу мелких сосудов кости и нарушению питания костной ткани. Происходит некроз и полное «расплавление», деструкция (разрушение) кости.
При малейшем подозрении на костный панариций доктор должен Вас направить на рентгенографию пальца и обязательно в 2-ух проекциях.
Тактика лечения такая же: оперативное лечение – вскрытие панариция с обработкой острой ложкой пораженной кости. В дальнейшем в динамике контролируется процесс лечения.
При продолжающемся остеомиелитическом поражении кости производят или удаление фаланги пальца или даже ампутацию всего пальца.
В нашей практике было немало пациентов с костными панарициями. Были случаи, приходилось ампутировать пальцы, но это редко. Связываю это с применением высокоэффективных антибиотиков.
8. Суставной панариций. Встречается редко. Лечится оперативным путем – вскрывается пораженный сустав и дренируется с проведением соответствующего лечения. Обязательно должна быть проведена иммобилизация пальца гипсовой (или из других материалов) лонгетой.
При правильно и своевременно проведенном лечении функция сустава не нарушается. В запущенных случаях может развиться анкилоз (неподвижность) в пораженном суставе, а это, согласитесь, может доставлять массу неприятных моментов.
9. Сухожильный панариций – гнойный тендовагинит. Это один из самых тяжелых видов гнойных заболеваний кисти и пальцев. Причины его различные: открытые травмы – колотые, резаные, укушенные, не леченный подкожный панариций.
Чем так опасен данный вид панариция? Процесс начинается с серозного воспаления и процесс распространяется сразу на всё сухожильное влагалище пальца. Отек ведет к сдавливанию сосудов, питающих сухожилие, а при появлении гноя питание прекращается полностью, что ведет к быстрому некрозу (омертвлению) сухожилия. Поэтому лечение должно быть своевременным и правильным.
Местные симптомы этого панариция:
- равномерное утолщение всего пальца,
- его полусогнутое положение во всех суставах,
- отсутствие активных движений,
- невозможно разогнуть палец-больной отталкивает руку врача,
- повышение температуры тела до высоких цифр.
Развитие сухожильных панарициев I или V пальцев кисти может привести к развитию тяжелейшей U – образной флегмоны.
10. Пандактилит, или тотальный панариций, — это гнойное воспаление всех тканей пальца. Развивается при неэффективном лечении всех видов панарициев. Пандактилит – заболевание крайне запущенное и исходом его лечения (даже если хирург все же попытается сохранить палец) все равно будет являться экзартикуляция (удаление) пальца.
11. Эризипелоид («свиная краснуха», «свиная рожа», «ползучая эритема»). Заболевание вызывается грамположительной палочкой свиной рожи.
Заражение происходит посредством микротравм при разделке туш животных, птиц, рыбы у поваров, рубщиков мяса и у простых граждан при разделке сырого мяса, рыбы.
Проявляется небольшим зудом и покраснением на тыле пальцев в виде припухлости с четкой изломанной линией. Иногда припухают суставы.
Лечится кварцевым облучением, повязками с синтомициновой эмульсией или стрептоцидовой мазью в течении 10-12 дней.
Панацирий – это не простое заболевание. Можно излечить его быстро, а можно и месяцы провести на больничной койке и остаться инвалидом. У Вас покраснел палец? Вы накололи палец, а боль не проходит? Вы лечились мазями, а отек все больше? Вы целую ночь не спали из-за «токающей» боли в пальце? Значит Вы уже «созрели» и Вам немедленно надо обратиться к хирургу.
Нарывы на пальцах рук: профилактика
Лучшая защита — это нападение. Чтобы нарывы не докучали вам в самое ненужное время, нужно придерживаться нескольких простых правил:
- Используйте личные банные принадлежности. Если в вашей семье у кого-то есть абсцесс, обязательно следите, чтобы каждый пользовался собственным полотенцем и мочалкой. Сами по себе они не заразны, а вот бактерии, вызывающие воспаление волосяной луковицы — чрезвычайно.
- Поддерживайте хорошую гигиену. Нарвы — проблема бактериального заражения, поэтому нужно тщательно мыть все поверхности тела, чтобы не допустить абсцессов. Особенно это относится к проблемным местам, такие как руки и ноги.
- Тщательно очищайте любые травмы поверхности кожи. Важно быстро промыть большим количеством проточной воды любой порез или ссадину. Это уменьшит вероятность попадания туда опасных бактерий.
Источник: https://isustav.top/zabolevaniya-sustavov/ukolola-palets-shipom-opukh-bolit-sustave/
Источник: https://prosustavs.ru/ukolola-palecz-shipom-opuh-bolit-v-sustave.html







