Влияние герпеса на беременность: мифы и реальность

Думаете, «мел судьбы» существует только в «Дневном дозоре»? Сергей Лукьяненко литературно отобразил существующую реальность, дав ей короткое и емкое определение. В руках женщины очень часто оказывается «мел судьбы», зачеркивающий или, наоборот, подчеркивающий судьбу своего еще нерожденного ребенка.
«Мел судьбы» 1
23-летняя девушка со сложным диагнозом, при котором беременность – очень большая удача. Замужество. Медовый месяц. Клиника полового герпеса. Положительный тест на беременность. Участковый акушер-гинеколог настойчиво рекомендует прервать беременность по медицинским показаниям.
«Мел судьбы» 2
Успешная 30-летняя бизнес-леди с трехлетним анамнезом бесплодия. 1-2 раза в год обострение генитального герпеса. Положительный тест на беременность и яркая клиника полового герпеса. Участковый акушер-гинеколог категоричен – беременность прервать.
Доверяя «мел судьбы» в руки врача, подумайте. Соберите информацию, выслушайте мнение еще нескольких специалистов. И только потом зачеркивайте. Начертанное уже не изменить.
Ни в одних зарубежных клинических рекомендациях нет ни слова о прерывании беременности как способа профилактики возможных осложнений у малыша.
Herpes simplex (ВПГ) – одна из наиболее распространенных инфекций, передающихся половым путем. Поражения половых путей могут быть вызваны как I, так и II типом вируса.
Один из пяти взрослых в мире заражен ВПГ-2. Распространенность герпетической инфекции связана с возрастом и достигает максимума у 40-летних. 22% беременных уже инфицированы ВПГ-2.
2% женщин приобретают вирус во время беременности.
При первичном контакте вирус проникает в нервное окончание и далее в ганглии заднего корешка спинного мозга, где существует пожизненно. Инкубационный период с момента заражения до момента появления симптомов от 2 до 20 дней. Специфические защитные антитела появляются в течение первых 12 недель после заражения и сохраняются в крови неопределенно длительное время.
задача врача при появлении клинических признаков генитального герпеса у его пациентки во время беременности – профилактика передачи вируса плоду, чтобы предотвратить его инфицирование.
Различают три различных синдрома генитального герпеса, которые и определяют возможные риски для плода:
Первичный герпес
Симптомы заболевания появляются у человека, не имеющего антител к ВПГ.
При возникновении в I и II триместре риски осложнений (выкидыши, пороки развития, преждевременные роды, задержка развития плода) минимальны. Основная опасность для инфицирования ребенка – во время родов.
Первичный эпизод непервичного герпеса
Заражение ВПГ человека, у которого есть АТ к другому типу вируса.
Внутриутробное инфицирование не происходит. Основная опасность для ребенка – во время родов, но гораздо ниже, чем при первичном герпесе.
Рецидивирующий герпес
Появление обострения ранее существующей инфекции.
Не связан с пороками развития и самопроизвольными прерываниями беременности. Риск передачи во время родов значительно ниже, чем при первичном и первичном эпизоде непервичного герпеса. Это связывают с существующими защитными материнскими антителами, а также более низкой концентрацией и более коротким периодом выделения вируса во время обострения.
Тактика ведения беременности
Для лечения первого случая заражения и для тех, у кого уже есть антитела к другому типу вируса, независимо от срока беременности назначаются противовирусные препараты.
Лечение снижает степень выраженности и продолжительность симптомов, уменьшает риски возможного присоединения другой инфекции на фоне герпеса у беременной женщины. Во время беременности применяются два препарата: ацикловир и валацикловир.
Безопасность их применения, в том числе и в первые недели беременности, доказана.
Беременным женщинам с частыми эпизодами рецидивирующего герпеса назначается противовирусная терапия с 36 недели беременности до срока родов, чтобы снизить риск появления обострения на момент родов.
Возвращаясь к «мелу судьбы». В обоих случаях, о которых говорилось в начале, женщинам должна быть назначена противовирусная терапия с соблюдением рекомендуемых дозировок и продолжительностью курса. Беременность может и должна быть сохранена, учитывая, что второго шанса судьба может и не предоставить.
Берегите себя! Источник: Наталия Артикова, врач акушер-гинеколог
Источник: https://ecocenter.by/statji/interesno-znat/vliyanie-gerpesa-na-beremennost-mify-i-realnost
Какие анализы сдавать на вирус герпеса и в каких случаях можно получить ложный результат

Практически каждый человек является носителем вируса герпеса. Существует 8 типов герпесвируса. Пока они находятся в «спящем» состоянии, они не дают о себе знать, не беспокоят носителя.
Однако, при снижении иммунитета они активизируются.
Анализ на герпес необходимо сдавать не только при наличии явных симптомов, но и в других случаях, в том числе, чтобы быть осведомленным о потенциальной опасности.
Какой анализ сдать на герпес
Существует восемь типов герпеса. И для определения каждого вида существует отдельный анализ. Но в основе их лежит всего два типа анализов – полимеразная цепная реакция и иммуноферментный анализ. Только они способны выявить присутствие или отсутствие герпесвируса в организме.
Однако часто применяют и более стандартные способы диагностики герпетической инфекции – биохимический и общий анализ крови. Эти исследования только определяют наличие в организме патологического процесса любого рода.
Анализы на герпес
Полимеразная цепная реакция
Полимеразная цепная реакция (ПЦР) – лабораторное диагностическое исследование, которое помогает выявить ДНК в биологическом материале. Этот метод распространён в медицинской практике для выявления клеток вирусов даже на ранних стадиях их развития. Также его используют для установления родственных связей между людьми, при клонировании и изучении генов в целом.
Для проведения исследования подходят разные биоматериалы, а не только кровь. Можно сдавать мочу, слюну, соскобы из половых органов и уретры, околоплодные воды и другие.
При помощи ПЦР обнаруживают герпес через достаточно короткое время после его попадания в организм и на ранних стадиях его активности.
Лаборатории гарантируют 98% точность результатов при условии соблюдения правил подготовки к сдаче материала, правил забора материала и проведения исследования.
ПЦР анализ на инфекции. Зачем сдавать? Как подготовиться? Как сдать?
Иммуноферментный анализ
Иммуноферментный анализ (ИФА) – иммунологическое лабораторное исследование, которое помогает обнаружить в биоматериале антитела к герпесу и другим вирусам. В его основе лежит специфическая реакция антигенов и антител.
Антигены – молекулы, клетки, микроорганизмы, которые не свойственны человеческому организму. В данном случае – герпесвирусы. При попадании антигенов в организм, иммунная система начинает производить антитела (иммуноглобулины) – клетки, которые не дают антигенам распространяться и размножаться. Антитела соединяются с антигенами, и иммунитет распознаёт и борется с такими «связками».
Во время иммуноферментного анализа эта природная реакция искусственно воспроизводится.
Для проведения реакции ИФА также можно сдавать почти любые материалы. Однако чаще всего для теста используют кровь.
Этот метод определения вируса герпеса даёт максимально точную и детальную информацию про присутствие или отсутствие инфекции, а также помогает получить картину инфекционного процесса.
Что такое ИФА (иммуноферментный анализ)
Как сдают анализ на герпес
Анализы на герпес рекомендовано сдавать регулярно. Заражение этим вирусом не всегда даёт о себе знать. Он может находиться в организме в неактивном состоянии в течение длительного времени, при этом человек является его разносчиком.
Однако иногда сдавать анализ необходимо:
- при подготовке к пересадке органов;
- во время планирования беременности и в её процессе;
- при появлении на коже различных проявлений, природа которых непонятна.
Важно правильно подойти к сдаче биоматериала на анализ. Достоверность результата будет во многом зависеть от этого. Подготовка помогает исключить воздействие сторонних факторов на клетки герпеса.
Подготовка к анализу крови на вирус герпеса:
- Кровь сдают на голодный желудок в утреннее время. Если биоматериал будет сдаваться днём или вечером, то следует не принимать пищу в течение как минимум 7-8 часов до процедуры.
- За двое суток до процедуры нужно исключить из рациона пищу с повышенной жирностью и алкогольные напитки.
- Перед анализом крови на определение вирусов герпеса не следует курить минимум 1 час.
- За двое суток следует прекратить приём антибиотиков.
Подготовка к сдаче мазка из уретры или влагалища:
- Не вступать в сексуальные контакты в течение 3 суток до процедуры.
- Не спринцеваться и не вводить различные препараты (таблетки, жидкости, свечи) в течение одних суток до теста.
- Воздержаться от мочеиспускания за 2-3 часа до мазка (при анализе материала из уретры).
Для анализа на герпес можно также сдавать слюну и мазок из полости рта. Этот анализ следует сдавать в утреннее время до приёма пищи, употребления жидкостей. Перед мазком нельзя также чистить зубы и курить.
На анализ можно также сдавать другие биоматериалы. О подготовке к таким анализам лучше узнать непосредственно в клинике или лаборатории, которая будет производить тест. Требования в разных лабораториях могут варьироваться от более строгих к менее строгим.
Анализ крови при подозрении на герпес делают в государственных и частных клиниках. Стоимость проведения данного вида диагностики в государственной клинике будет намного ниже, чем в частной.
Сдать анализ можно только в утреннее время и в строго установленные часы, которые бывают неудобны. Также ожидание результатов может занять несколько дней.
В частных клиниках сдать материал для теста можно в любое время (часто зависит от самой клиники и лаборатории), а получить результат на руки уже через 1-2 дня.
Правила подготовки к сдачи анализов
Расшифровка анализов
После получения результатов исследования в клинике или лаборатории важно понимать значение всей информации в них. Не всегда есть возможность сразу же получить консультацию терапевта. И, часто, врач не будет детально объяснять значение каждого пункта. Поэтому важно иметь хотя бы общее понимание полученной информации.
Результаты ПЦР
Благодаря ПЦР можно выявить наличие или отсутствие ДНК вируса в организме. Однако эта методика не позволяет получить детальную расшифровку относительно давности заражения и степени развития герпеса.
В бланке результата могут быть указаны качественные показатели – обнаружен вирус или нет. Также может приводиться информация о количественном содержании ДНК герпеса на условную единицу забранного биологического материала.
Первый показатель необходим для определения наличия в организме пациента возбудителя герпеса. Второй показатель требуется для правильного подбора лечения.
При большой концентрации клеток герпесвируса на единицу биоматериала потребуется приём более высоких доз препаратов.
Отрицательная реакция может быть в случае, если концентрация вируса менее 80 частиц на 5 микролитров крови, которая прошла через весь цикл теста.
Результаты ИФА
ИФА показывает не только наличие или отсутствие ДНК герпеса в организме человека. Этот тест позволяет получить более детальную информацию о времени заражения и течении болезни.
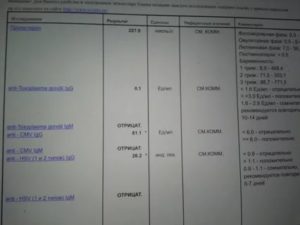
В бланке результата будут указаны качественные и количественные показатели антител к вирусу любого герпеса IgM и IgG. Иммуноглобулины класса IgM появляются на ранних стадиях заражения. Присутствие антител IgG говорит о давнем или относительно давнем заражении.
Расшифровка возможных вариантов результатов:
| Только IgG | Герпес присутствует в организме долгое время и пребывает в неактивном состоянии. Наличие иммунитета. Рецидив заболевания возможен при снижении защитной функции организма |
| Только IgM | Заражение произошло недавно, вирус герпеса активен, болезнь в острой форме, первичное инфицирование |
| IgG -, IgM — | Антитела к вирусу отсутствуют, также нет иммунной защиты, присутствует риск заражения вирусом |
| IgG +, IgM + | Герпес присутствует в организме давно или относительно давно, хроническое течение инфекционного процесса. Произошло обострение заболевания из-за снижения иммунитета. Также такой результат может говорить о поздней стадии течения болезни |
Также в бланке результата могут быть указаны количественные показатели – содержание клеток вируса в одной единице биоматериала. Эти данные помогают определить давность присутствия болезни и являются ориентиром в подборе подходящего лечения.
В каких случаях может быть ложноположительный результат
Несмотря на то, что современные методы лабораторных исследований дают результаты высокой точности, в отдельных случаях имеют место ошибки. Положительный результат анализов крови на герпес не всегда говорит о действительном присутствии этого вируса в организме и его активности.
Ложноположительные результаты встречаются реже, чем ложноотрицательные.
В каких случаях результат анализа может быть ложноположительным:
- Нарушены правила подготовки к сдаче анализа.
- Медицинский работник нарушил правила забора биологического материала.
- Герпесвирус погиб или пребывает в неактивной фазе после проведённого курса лечения, однако ещё не все ещё клетки были выведены из организма.
Если есть основание полагать, что присутствие герпеса невозможно, то нужно провести повторный анализ.
В каких случаях может быть ложноотрицательный результат
Гораздо более опасны случаи ложноотрицательного результата. Если при этом присутствуют явные признаки заражения, то будет назначено повторное проведение исследования. Однако, если признаков нет, то ложноотрицательный результат становится причиной отсутствия своевременного или назначения неподходящего лечения.
Причины ложноотрицательного результата:
- Нарушение правил подготовки к сдаче анализа.
- Медицинский работник нарушил правила забора или исследования материала.
- Клетки герпеса находятся глубоко, и отсутствуют в выделениях (касается мазка из уретры или влагалища).
Чтобы избежать ситуации, когда необходимое лечение не назначено из-за ложноположительных или ложноотрицательных результатов, нужно сдавать материал на сразу несколько различных типов анализов на герпес.
Антигены и антитела: как организм распознает болезнь
Существует восемь типов герпеса. И для выявления каждого из них необходимо сдавать биоматериал на соответствующий анализ. Самые точные результаты дают ПЦР и ИФА.
Благодаря этим тестам можно получить самую достоверную информацию и вовремя начать правильное лечение.
Чтобы диагноз был поставлен верно и врач мог подобрать схему терапии, нужно ответственно подходить к самой сдаче материалов на исследование. В таком случае болезнь будет вылечена быстро и не будет риска осложнений.
Источник: https://herpes.center/gerpesvirus/analiz-na-gerpes
Герпес при ЭКО — влияние на зачатие. Влияние герпеса на беременность: мифы и реальность. Эко герпес после переноса — У истоков здоровья
Самыми основными видами у человека являются:
- Простой герпес I типа вызывает герпетическое поражение губ, это самая распространенная вирусная инфекция среди возбудителей этого семейства:
- Простой герпес II типа главная причина генитального герпеса. Путь передачи данного вируса половой, даже если у человека нет никакой клинической симптоматики заболевания, он все равно заражает своего полового партнера, будучи латентным носителем;
- Вирус ветряной оспы – всем известное инфекционное заболевание. Более характерное для детского возраста, в котором переносимость его намного лучше, чем в зрелом возрасте.
- Нerpes zoster – вызывает опоясывающий лишай;
- Вирус Эпштейна Барр главная причина такого грозного заболевания как инфекционный мононуклеоз;
- Цитомегаловирус так же относится к семейству герпесвирусов.
Как герпес влияет на зачатие и ЭКО?
Каждая семейная пара мечтает о собственном ребенке. Порой так случается, что последняя надежда стать родителями возлагается на искусственное оплодотворение (ЭКО).
Любая попытка, заканчивающаяся очередной неудачей, воспринимается в семье как трагедия. Во всем может быть виноват вирус, который присутствует в человеческом организме, о чем никто порой даже не догадывается.
Герпес во время зачатия – вот одна из многих причин неудачных попыток забеременеть и выносить здорового ребенка.
Самая распространенная инфекция в мире – это вирус простого герпеса человека. До определенного времени он практически не дает о себе знать и проявляется в случае снижения иммунитета.
Поэтому вирус может быть не только первичным, а как рецидив после какой-либо хронической болезни. Ученые считают, что на сегодняшний день им заражены девять из десяти человек. Простой герпес бывает двух типов, первый из которых в основном появляется на руках, ногах и лице.
Многим известно высыпание, часто называемое простудой на губах. Именно так проявляется данный вирус.
Вторым типом является генитальный герпес, проявляющийся в виде высыпаний на половых органах и передающийся путем полового контакта. Следует отметить, что женщины, носящие этот вирус, в большинстве случаев страдают от бесплодия.
Генитальный герпес и ЭКО практически не совместимы, так как инфицированным женщинам намного сложнее выносить ребенка и противопоказанием к ЭКО являются острые воспалительные заболевания любой локализации.
Если все – таки искусственное оплодотворение является единственным шансом на рождение ребенка, то перед этим в обязательном порядке будут проводиться большое количество различных тестов и анализов.
В случае, когда решено проводить ЭКО и герпес, обнаружен у одного из будущих родителей, назначается обязательное лечение этой инфекции.
На сегодняшний день целесообразно проводить медицинское обследование семейной пары, которая планирует беременность. Этот процесс позволит выявить инфекции, которые до поры до времени протекают бессимптомно и передаются половым путем.
Многие задают вопрос – как герпес влияет на зачатие? Если это генитальный тип и протекает долгое время, то он снижает репродуктивную способность, как у женщины, так и у мужчины, иногда приводя к бесплодию.
Но сам по себе, вирус на процесс зачатия не воздействует, так как между собой эти два понятия никаким образом не связаны.
Если влияние герпеса на зачатие может не проявиться никаким образом, то во время беременности как естественной, так и ЭКО, особенно на раннем сроке, вирус опасен для плода тех женщин, которые первично им заразились.
Происходит это потому, что выработка антител в крови к данной инфекции происходит не сразу после заражения, что дает возможность вирусу герпеса проникнуть к плоду, так как в первом триместре еще не сформировалась плацента, которая бы защитила будущего ребенка от инфицирования. Чаще всего, вирус провоцирует замирание плода и последующий выкидыш.
В некоторых случаях гибели плода не происходит, однако последствия могут быть серьезные, так как у ребенка начинается аномальное развитие органов, закладывающихся как раз в тот период, когда вирус проник к плоду. Если такие дети рождаются жизнеспособными, они останутся инвалидами.
Поэтому, если во время медицинского обследования у кого либо из семейной пары был выявлен герпес и зачатие или ЭКО планировалось на самое ближайшее время, лучше не торопиться, а обратиться за медицинской помощью. После курса лечения зачатие и последующая беременность будут успешными, а ребенок родится здоровым.
Отложенный перенос эмбриона
Отложенный перенос эмбриона – это перенос эмбриона в цикле, в котором не происходила контролируемая стимуляция яичников. Цель данного сообщения – выяснить, когда можно применять отложенный перенос эмбриона.
По данным литературы, перенос замороженных эмбрионов уменьшает частоту прерывания беременности по сравнению со свежими циклами.
Также снижается риск преждевременных родов и недоношенных детей, риск кровотечения во время беременности, снижается перинатальная смертность, ниже частота внематочной беременности.
Однако отложенный перенос эмбриона повышает риск рождения крупных детей с весом более 4,5 кг.
В США за 2011 год доля криопереносов составила 28,6%, в Европе – 23,8%. В отечественных клиниках этот показатель достигает 49,2%.
Различают отложенный перенос эмбриона и так называемый персонифицированный перенос. Персонифицированный перенос – это тот же отложенный перенос эмбриона, но с учетом того, что известно появление имплантационного окна, определенного каким-то определенным образом (сканирующая электронная микроскопия, тест ERA).
Показания к отложенному переносу эмбриона
На самом деле отложенный перенос эмбриона не является чем-то неизвестным или новым. Репродуктологи часто прибегают к этому методу при:
– попытке избежать синдрома гиперстимуляции яичников;
– наличии гидросальпингсов, которые возникли во время стимуляции;
– проведении контролируемой стимуляции яичников;
– коллекции ооцитов и криоконсервировании всех эмбрионов перед запланированной операцией на яичниках, маточных трубах при сохраненном яичниковом резерве;
– острых соматических заболеваниях, требующих неотложного лечения;
– осложнениях после пункции;
– использовании криоконсервированных ооцитов;
– выполнении методик преимплантационной генетической диагностики;
– выполнении программы накопления эмбрионов или ооцитов.
Возможными (не обязательно) показаниями к отложенному переносу эмбриона являются:
– нарушение рецептивности эндометрия;
– высокий уровень прогестерона, протокол с антагонистами ГнРГ и триггером агонистом (перенос в свежем цикле даст крайне низкий процент беременности, до 5%);
– случаи, когда продолжительность фолликулиновой фазы менее 8 дней (свежий перенос не рекомендуется);
– в протоколе с антиэстрогенами;
– после неудачных переносов бластоцисты в свежем цикле.
В отечественных клиниках отложенным переносом пользуются в программах донации и суррогатного материнства. Это связано с тем, что мы отошли от стандартов варианта синхронизации цикла реципиента и донора.
Сначала мы стимулируем донора, получаем эмбрионы, культивируем их до стадии бластоцисты, криоконсервируем и только после этого начинаем готовить реципиента.
То есть перед тем как начать работать с реципиентом, надо быть уверенным в наличии донорского эмбриона, иначе можно попасть в неприятную ситуацию. Та же тактика и с суррогатным материнством.
Культивация эмбрионов
Культивация эмбрионов – еще один аспект, который мало освещается в литературе. Дело в том, что в одних странах замораживают эмбрион на стадии зиготы или на стадии дробления, не доводя его до бластоцисты.
У нас, когда планируется делать отложенный перенос эмбриона, реализуется концепция так называемых качественных эмбрионов.
Это означает, что для успеха нужно иметь концентрацию качественных эмбрионов и знать день открытия имплантационного окна для того, чтобы перенести эмбрионы в оптимальный период: на 8-й день «по прогестерону» и эмбрион, которому 6 суток или на 7-е сутки.
Почему специалисты пытаются концентрировать бластоцисты? Отечественная клиника провела анализ своих данных с 2011 по 2014 годы в когорте женщин в возрасте до 42 лет, которым был проведен свежий эмбриотрансфер. Он дал следующие результаты. Если на пятые сутки имелись морулы, то при переносе одной морулы получают высокий показатель беременности (45%), избегая многоплодной беременности.
Если переносится две морулы, то частота беременности снижается до 29% и регистрируется 10% многоплодных беременностей. Если на пятые сутки переносится одна экспандированная бластоциста, частота беременности увеличивается до 57%.
Перенос двух экспандированных бластоцист дает высокий процент беременностей (данные не достоверны), но одновременно повышает процент (56%) многоплодных беременностей.
Таким образом, можно сделать следующие выводы: целесообразнее переносить одну бластоцисту; если мы имеем на 5 сутки морулу, лучше отложить перенос, продолжить культивирование эмбриона до 6-7 суток, заморозить и провести эмбриотрансфер в следующем цикле.
В отечественных клиниках культивация бластоцисты может происходить до 7 суток: 71% бластоцист замораживается на 5 сутки, 8% – на 6 сутки, 1% – на 7 сутки. Частота наступления беременностей примерно одинакова.
Кроме показаний, необходимо учитывать условия для проведения отложенного переноса. Надо понимать, что при отсутствии условий для культивирования до стадии бластоцисты, говорить об отложенном переносе эмбриона нельзя.
Игнорирование этого правила будет причиной ложных выводов относительно эффективности метода. Кроме надлежащей технологии культивации, имеет значение витрификация.
Продолжение культивирования в качественных инкубаторах, использование витрификации создают условия для отложенного переноса эмбриона.
Данные о времени открытия имплантационного окна в комплексе с условиями для переноса позволяют применять персонифицированный перенос, что позволит добавить еще 15% беременностей.
Однако на сегодняшний день все методики, направленные на изучение времени максимальной рецептивности эндометрия, являются экспериментальными.
Это касается даже теста ERA, первые данные об эффективности которого появятся только в апреле 2016 года.
Источник: https://pro-acne.ru/o-beremennosti/gerpes-pri-eko-okazyvaet-li-virus-vliyanie-na-zachatie-i-razvitie-ploda-2.html
Цитомегаловирус и ЭКО

Цитомегаловирус и бесплодие — как взаимосвязаны два этих понятия? Цитомегаловирус и бесплодие у женщин действительно находятся в тесной взаимосвязи, и бесплодие можно назвать одним из самых серьезных последствий цитомегаловируса.
Цитомегаловирус – причина бесплодия: почему это случается? Дело в том, что герпес и цитомегаловирус скорее вызывают заболевания, которые впоследствии могут приводить к бесплодию, чем сами являются причиной его возникновения. Цитомегаловирус и герпес были обнаружены в сперме большинства бесплодных мужчин, что позволяет сделать определенные выводы.
Кроме того, развитие и активное распространение в женском организме цитомегаловируса, как известно, может приводить к возникновению таких женских заболеваний, как оофорит, вагинит и эндометрит. Все это может через определенное время провоцировать женское бесплодие, как правило, при отсутствии должного лечения этих гинекологических заболеваний.
Распространение цитомегаловируса в организме влечет за собой нарушение функционирования мочеполовой системы, хронизацию заболеваний урологической и гинекологической сфер, а также варикоцеле. Кроме того, вирус имеет тенденцию проникать в половые клетки и разворачивать там свою активность.
Кроме того, цитомегаловирус может даже осложнить наступление беременности искусственным путем, не говоря о ее наступлении естественным способом.
Цитомегаловирус: можно ли забеременеть?
При цитомегаловирусе можно забеременеть или нет? Прямого влияния ЦМВ на наступление беременности не оказывает.
Проблема заключается в том, что у женщины с данным вирусом сильно ослаблен иммунитет, что влечет за собой постоянные респираторные заболевания, воспаления в организме, а именно хронизацию некоторых заболеваний, воспаления мочеполовой системы.
Все этом часто приводит к образованию спаек, которые становятся большой преградой для наступления беременности( Трихомониаз при беременности ).
Поэтому для наступления успешной беременности встает вопрос лечения данных гинекологических нарушений. Если заболевание затронуло мужчину, нужно лечить нарушения работы его мочеполовой системы.
Цитомегаловирус, ставший причиной бесплодия, иногда вынуждает женщину обратиться за помощью к экстракорпоральному оплодотворению. Может ли проводиться ЭКО женщине с ЦМВ? Цитомегаловирус перед ЭКО не является поводом для отказа от экстракорпорального оплодотворения.
Можно ли делать ЭКО при герпесе и цитомегаловирусе? Да, но перед этим нужно пройти курс лечения. Данная терапия предполагает применение противовирусных препаратов. Кроме того, назначается иммуномодулирующая терапия, которая способна повысить защитные силы организма.
По мнению специалистов, цитомегаловирус и ЭКО совместимы. Однако полностью нельзя избавиться от вируса полностью. Однако подавить его можно.
Какое лечение должно производиться в отношении цитомегаловируса перед ЭКО?
Обычно для лечения в этот период используются препараты, которые подавляют обратную вирусную транскриптазу. Они называются препаратами нуклеозидного действия.
Кроме того, показаны модуляторы и стимуляторы для повышения защитных сил организма. Даже если женщина будет беременеть при помощи ЭКО, она должна обладать крепким иммунитетом.
Это необходимо для того, чтобы эмбрион смог полноценно прикрепиться к матке и не произошло его отторжения.
Однако лечение цитомегаловируса показано при переходе его в активную стадию, когда он разворачивает свою жизнедеятельность в женском организме и наносит ему необратимый вред. Однако, перед лечением необходимо проведение соответствующей диагностики, которая позволит определить, имеется ли вирус в организме, когда произошло заражение им и на какой стадии сейчас находится заболевание.
Достигнуть полной ремиссии при таком диагнозе не удастся. Суть терапии заключается в подавлении вирусной активности. В основном для лечения используются следующие нуклеозидные препараты:
- Ацикловир;
- Фоскарнет;
- Ганцикловир.
Также используются при лечении такие иммуномодуляторы, как Циклоферон и Интерферон.
Грамотно назначенное лечение необходимо для подготовки организма женщины к экстракорпоральному оплодотворению. Интересно то, что входе такой подготовки организм начинает перестраиваться и защитные силы организма заметно повышаются.
Это способно привести к беременности естественным путем тогда, когда женщина уже этого не ждет и почти потеряла надежду. Если это произойдет, нужно будет тщательно наблюдаться у врача в период протекания беременности.
Это необходимо для предупреждения разного рода осложнений, которые могут навредить здоровью матери и плода, а также привести к развитию у него пороков функционирования систем и органов.
Источник: https://zppp-i-besplodie.ru/czitomegalovirus-i-eko.html
Перечень бесплатных анализов по ОМС: что предусмотрено полисом в 2020 году
Обладатель полиса обязательного медицинского страхования (ОМС) может рассчитывать на прохождение всех необходимых обследований в рамках действующей программы страхования. Согласно закону № 323-ФЗ от 21.11.
2011 «Об основах охраны здоровья граждан в РФ», каждое застрахованное лицо имеет право на получение медпомощи в гарантированном объеме на бесплатной основе в соответствии с условиями страхового договора.
Все ли анализы ОМС бесплатные и что входит в этот список?
Кто платит за бесплатные анализы
Медицинское обслуживание в рамках полиса ОМС является бесплатным только для его обладателя. Что касается больниц и поликлиник, предоставляющих амбулаторное и стационарное лечение застрахованным лицам – каждое из этих медучреждений обязано оплатить следующие затраты:
- обслуживание специального оборудования и устранение неисправностей;
- оплата труда медицинским работникам;
- закупка необходимых реагентов, инструментов и препаратов.
Все вышеперечисленные расходы по страховке покрываются за счёт федерального фонда обязательного медицинского страхования (ФОМС).
Правила получения бесплатных анализов
Получение той или иной медицинской услуги по полису ОМС должно быть обоснованным. Когда возникает необходимость в проведении каких-либо обследований, нужно действовать следующим образом:
- посетить поликлинику вместе с полисом ОМС;
- обратиться к специалисту нужного профиля;
- получить направление на проведение бесплатных анализов.
Больной не может самостоятельно решать, какие исследования необходимо пройти – это определяет врач. Все мероприятия, которые назначаются специалистом, делаются бесплатно в этой же поликлинике. Если у клиники нет возможности провести какое-то исследование, пациент направляется в другое медицинское учреждение.
На заметку! При прохождении курса лечения в условиях стационара в рамках программы ОМС, больной имеет право на бесплатное получение всех медицинских услуг.
Как пройти обследование в другом регионе
Объем медицинских услуг по договору обязательного страхования имеет некоторые территориальные ограничения.
За пределами своего региона застрахованный получает медпомощь на условиях базовой программы, которая действует по всей стране.
В границах своего региона, он обслуживается по программе, утверждённой территориальным фондом обязательного медстрахования (ТФОМС), которая охватывает более широкий перечень услуг.
Правила получения медпомощи по ОМС в другом регионе:
- во время отъезда полис должен быть с собой — лучше сфотографировать его и сохранить фото на телефоне, чтобы можно было предъявить его медработникам хотя бы в таком виде;
- когда отказывают в проведении того или иного исследования на бесплатной основе, объясняя это тем, что это не предусмотрено базовой программой, необходимо заглянуть в ст. 35 ФЗ № 326-ФЗ от 29.11.2010 «Об обязательном медицинском страховании в РФ» (далее – ФЗ № 326). Если базовая программа не предусматривает данный вид обследования, то отказ правомерный;
- когда в государственном учреждении отказываются обслуживать – звоните в региональный ТФОМС. Телефон можно найти на сайте федерального ФОМС. Это незаконно;
- когда медработники утверждают, что работают только с конкретными страховщиками – это тоже неправомерно, так как полис действует по всей стране.
Полезно знать! Анализы – это профилактическая мера, а значит страховой случай. Это регламентируется ст. 3 ФЗ № 326. В соответствии с законом бесплатные исследования для уточнения диагноза должны проводится по всей территории РФ.
В случае возникновения непонятной ситуации звоните в свою страховую компанию – там подскажут как нужно действовать. Телефон находится на обратной стороне полиса.
Какие анализы можно сдать по ОМС бесплатно
Проблема в том, что полного и исчерпывающего перечня бесплатных исследований по ОМС не существует. Специалисты порой и сами не знают, попадает ли то или иное исследование под программу страхования.
Это обусловлено тем, что диагностика разных заболеваний порой требует индивидуального подхода.
Для постановки конкретного диагноза ломать голову над этим вопросом нет необходимости – достаточно заглянуть в стандарты медицинской помощи.
Ремарка: стандарты медицинской помощи – это отбор минимальных эффективных мероприятий для диагностики и лечения того или иного заболевания.
Для того чтобы узнать, предусмотрен ли какой-то вид исследования программой ОМС, необходимо:
- Заглянуть в ст.35 ФЗ № 326. К примеру, если необходимо диагностировать или наблюдать заболевание глаза и его придаточного аппарата (например, астигматизм) – это входит в ОМС-программу.
- Далее ищем стандарт медпомощи по данному заболеванию на сайте Минздрава РФ. Выбираем подраздел «Болезни глаза и его придаточного аппарата» и ищем Приказ Минздрава «Об утверждении стандарта первичной медико-санитарной помощи при астигматизме». Открываем его и ищем в номенклатурном перечне нужную позицию.
Примерный перечень стандартных анализов по ОМС 2020:
Полный перечень анализов по ОМС в 2020 году вы можете скачать по ссылке.
По эко
Примерно седьмая часть семейных пар РФ не могут зачать ребёнка путём естественного оплодотворения. Зачастую это обусловлено особенностями физиологического строения репродуктивных органов или банальной несовместимостью партнёров. К счастью государство предлагает решать эту проблему, предоставляя квоту на ЭКО, под которую попадают представители обоих полов, больные бесплодием.
Для того чтобы стать родителями благодаря экстракорпоральному оплодотворению по программе ОМС, необходимо пройти медицинское обследование.
Список необходимых список анализов для ЭКО по ОМС 2020:
- общий и биохимический анализ крови и общий анализ мочи;
- флюорографическое обследование;
- забор крови для определения резус-фактора и группы;
- гистероскопия и пайпель-биопсия;
- взятие мазков на состав микрофлоры из влагалища и из мочеиспускательного канала;
- гемостазиограмма;
- анализ крови на гомоцистеин;
- гормональная панель: исследование уровня гормонов: пролактина, ТТГ, Т4, при нарушении менструальной функции – ФСГ, кортизол (важно для исключения фактора стресса), эстрадиол, метанефрин и норметанефрин.
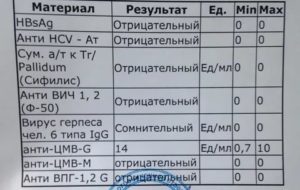
- забор крови на выявление TORCH инфекций (сифилис, ВИЧ, гепатиты, герпес);
- ПЦР влагалищных выделений на вирус герпеса и цитомегаловирус;
- микробиологический анализ на хламидиоз, микоплазму, уреаплазму также входит в полис ОМС по ЭКО;
- цитология мазка из шейки матки и цервикального канала;
- выявление антител к вирусу краснухи;
- УЗИ органов малого таза и щитовидной железы;
- УЗИ молочных желез – до 35 лет, маммография – после 35 лет;
- ЭКГ.
Исследования для мужчин:
- анализ крови на TORCH инфекции;
- спермограмма;
- ПЦР выделений из мочеиспускательного канала на вирус герпеса и цитомегаловирус;
- в полис ОМС также входит посев или ПЦР на хламидиоз, уреаплазмоз, микоплазмоз;
- взятие мазков на флору из уретры;
- забор крови на резус-фактор и группу.
Срок годности результатов вышеперечисленных исследований от 3х месяцев до одного года. Если до процедуры имели место неудачные попытки ЭКО или прерванные беременности, партнёрам рекомендуется пройти исследование крови на кариотип.
Подробно про ЭКО по ОМС и все анализы для ЭКО разобраны в отдельных статьях на нашем сайте.
При беременности
Будущие мамы также имеют право на проведение анализов по полису ОМС. Для этого необходимо стоять на учёте в женской консультации и регулярно посещать своего акушера-гинеколога.
В перечень стандартных исследований входят:
- клинические анализы крови и мочи;
- биохимический анализ крови;
- анализы на аллергены (при наличии кожных реакций и реакций слизистых)
- исследования на выявление инфекционных недугов;
- выявление антител к вирусным инфекциям – кори и краснухе;
- забор крови на резус-фактор и группу;
- забор крови на TORCH инфекции;
- гормональная панель: ХГЧ, эстроген, прогестерон, пролактин.
Если врач видит необходимость в проведении каких-то дополнительных исследований, они проводятся на платной основе только тогда, когда в клиниках, оказывающих услуги по ОМС программе, нет соответствующего оборудования, инструментов или реагентов.
Правила возврата денег
Случается, что застрахованное лицо сдаёт ряд анализов по собственной инициативе, чтобы не терять времени на посещение поликлиники.
Соответственно, оплата за проведённые исследования производится из его собственного кармана. В такой ситуации обосновать необходимость предоставления медицинских услуг на бесплатной основе крайне сложно.
Шанс вернуть потраченные деньги всё же есть, однако для этого необходимо поступить следующим образом:
- сохранить все квитанции об оплате медицинских услуг, предоставленных на платной основе;
- принести их в страховую компанию и выяснить, попадает ли проведение данное исследование под программу ОМС;
- если сданные анализы входят в перечень бесплатных, нужно написать заявление на возврат средств и указать в нём реквизиты своего банковского счёт для возврата денег.
Вышеописанный алгоритм возымеет действие только тогда, когда на руках у больного будет направление от врача на платную сдачу анализов. В противном случае вернуть потраченные средства практически невозможно, ведь государство не может оплачивать все исследования, проведённые без направления, и только лишь на основании собственной инициативы застрахованного лица.
Важно! Для того чтобы доказать свою правоту, прежде всего нужно знать свои права. Если врач или страховщик настаивает на том, что необходимый анализ не входит в программу ОМС, это можно проверить на сайте территориального ФОМС или обратиться к нормативным актам. Некоторые недобросовестные медработники сознательно направляют больных на платные анализы, и после получают за это свою долю.
Заключение
Резюмируя вышеизложенное, напрашивается следующий вывод: практически все анализы, которые назначаются врачом, могут проводиться на бесплатной основе, ведь какого-то исчерпывающего перечня попросту не существует.
Специалист действует согласно общепринятым нормам и стандартам – если для подтверждения диагноза нужно провести определённое исследование и это подкрепляется законодательным актом, то это не идёт вразрез с условиями обязательной программы страхования.
Пациент в свою очередь должен: знать свои права, как застрахованного лица, уметь находить интересующую информацию в законодательной базе и на сайтах, иметь при себе полис и решать все спорные вопросы со страховщиком.
Подробнее про систему ОМС в России и ваши права вы можете узнать из нашей следующей статьи.
Просьба оценить пост и поставить лайк.
Всегда на связи наш юрист, который может оказать полную защиту ваших интересов по разным жизненным ситуациям. Запишитесь на бесплатную консультацию в специальной форме прямо сейчас.
Источник: https://strahovkaved.ru/oms/analizy
Герпес при ЭКО — влияние на зачатие
Для многих пар с диагнозом бесплодия вспомогательные репродуктивные технологии – это единственный шанс на полноценную счастливую жизнь, наполненную детским смехом.
Для проведения протокола эктракорпорального оплодотворения пара должна пройти множество диагностических обследований, направленных на выявление либо исключение различных патологических состояний, которые могут повлиять на процедуру ЭКО и последующую беременность.
Многих женщин устрашают диагнозы, о которых они никогда не слышали, и, наоборот, такие нозологии, с которыми сталкиваются намного чаще, не дают поводов для беспокойств. Именно так и происходит, когда речь заходит о вирусе герпеса.
90% женщин отвечают однозначно «все сталкивались с вирусом герпеса и ничего в этом страшного нет». Однако, это умозаключение не всегда верно. Герпесвирусная инфекция может доставить немало неприятностей при планировании беременности, а так же в период гестации.
Клиническая картина герпетических поражений
Простой герпес характеризуется множественными везикулами, расположенными локально. Участок кожи, на котором расположено поражение, гиперемирован с признаками воспаления. Сопутствующей симптоматикой является зуд, чувство жжения, болевой синдром.
Опоясывающий лишай – это патологическое состояние, которое характеризуется появлением характерных высыпаний по ходу нервных волокон, что сопровождается значительными болевыми ощущениями. Клиническая картина ярко выражена и сопровождается гипертермической реакцией, ознобом, увеличением лимфатических узлов. Этот вид герпетического поражения ухудшает качество жизни человека.
Пути передачи вируса:
- непосредственный контакт со слизистой оболочкой человека, зараженного вирусом (половой контакт, оральный секс, поцелуи);
- воздушно-капельный путь передачи;
- нарушение гигиенических норм: пользование общими полотенцами, зубными щетками.
- Вертикальный путь инфицирования от матери к плоду может быть осуществлен трансплацентарным путем, восходящим через цервикальный канал, а так же во время родов при прохождении через родовые пути инфицированной матери.
Клинические проявления герпетической инфекции манифестируют в тот момент, когда произошло угнетение иммунной системы. Причины иммуносупрессии могут быть различными, начиная от банальной ОРВИ, заканчивая приемом антибактериальных, гормональных препаратов.
Метод полимеразной цепной реакции – наиболее распространенный метод для верификации возбудителя. Основан на обнаружении ДНК вируса. Данный метод позволяет выявить возбудителя в любом биологическом материале.
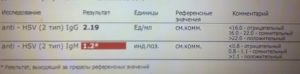
В современной лабораторной диагностике нашел широкое применение метод иммуноферментного анализа (ИФА). Данный вид диагностики основывается на выявлении специфических антител к данному типу возбудителя, таких как IgM и IgG. При повышении значения IgM можно сделать вывод об острой стадии инфекционного процесса.
При выявлении положительных IgM и IgG можно сделать вывод о том, что женщина является носителем данного вида возбудите и именно в данный момент наблюдается период обострения инфекционного процесса.
При получении результатов, в которых присутствуют IgM и IgG, но IgM – отрицательный, то можно сделать вывод о носительстве вируса.
Реакция иммунофлюоресценции (РИФ) основана на обработке исследуемого материала веществом, под действием которого антигены могут светиться и выявляться при помощи микроскопирования.
Лечение герпеса заключается в применении противовирусной терапии общего и местного действия. Применяются такие препараты, как Ацикловир, Зовиракс, Валацикловир, Панавир.
При беременности препараты системного действия противопоказаны. Для борьбы с герметической инфекцией в период вынашивания назначается такой препарат, как Протефлазид.
В его состав входят экстракты различных трав, обладающих мощными противовирусными, иммуномодулирующими свойствами.
Наличие или отсутствие острого процесса чрезвычайно важно в протоколе ЭКО. Герпес снижает репродуктивную способность женщины. Определить герпес перед ЭКО – является важным моментов в прегравидарной подготовке. Обследованию должны подлежать как женщина, так и мужчина в паре.
При выявлении любым из методов диагностики острого течения герпесвирусной инфекции необходимо отложить проведения протокола экстракорпорального оплодотворения, пройти медикаментозное лечение, пройти повторную диагностику для подтверждения эффективности терапии, а уже следующим этапом планировать беременность.
Если герпес перед эко протоколом может никак не отразиться на процессе стимуляции овуляции, то в начальных сроках гестации могут произойти необратимые последствия. Поэтому так важно провести диагностику острого процесса, а именно, либо первичного инфицирования, либо обострения при носительстве именно перед ЭКО.
И герпес на губах, и генитальный герпес в период острого течения чрезвычайно опасны для формирующегося эмбриона в первом триместре беременности, особенно если это впервые выявленный процесс. Это объясняется тем, что организм встречается с данным возбудителем впервые и у него еще нет антител – средств защиты от него.
И вирус легко проникает к плоду, вызывая множественные пороки развития, угрозы прерывания беременности, замершие беременности.
После ЭКО герпес может манифестировать и в третьем триместре беременности. Если происходит первичное инфицирование или обострение хронического процесса за 3 недели до родоразрешения, то план ведения родов пересматривается в сторону операции кесарева сечения для профилактики заражения плода при прохождении его через родовой канал.
Наличие такой инфекции, как герпес при эко либо при самопроизвольно наступившей беременности подвергает большим рискам здоровье будущего ребенка.
Поэтому единственным верным выходом в данной ситуации является своевременная диагностика патологического состояния и своевременное проведение курса медикаментозной терапии для борьбы с данным возбудителем.
После проведения терапии и получения удовлетворительных результатов контрольного обследования, при наличии пакета документов, а самое главное — показания к применению ВРТ, Вы можете оставить заявку на сайте и получить возможность абсолютно бесплатного проведения экстракорпорального оплодотворения за счет средств программы ОМС.
Источник: https://registr-eco.ru/temyi/chto-takoe-eco-ekstrakorporalnoe-oplodotvorenie/bolezni-pri-eko/gerpes-pri-eko-vliyanie-na-zachatie.html







